مرض نقص تروية القلب
نظره عامه
مرض القلب الإقفاري هو عملية ديناميكية تتميز بتصلب الشرايين التاجية أو التغيرات الوظيفية في الدورة الدموية التاجية التي يمكن معالجتها عن طريق تغيير نمط الحياة والعلاجات الصيدلانية وإعادة التوعي. قد يستقر المرض أو يتراجع نتيجة لهذا العلاج. تصنف المظاهر السريرية لمرض نقص تروية القلب الآن على أنها إما متلازمة الشريان التاجي الحادة أو متلازمة الشريان التاجي المزمنة، وذلك باستخدام تسميات جديدة.
يؤدي انخفاض معدل الإصابة بمرض الشريان التاجي الانسدادي في مجموعة من السكان الذين يعانون من أعراض إلى انخفاض احتمال ما قبل الاختبار والاحتمال السريري للمرض ، مما يؤثر على العمل التشخيصي. يشار إلى التصوير الوظيفي أو التشريحي غير الباضع لنقص تروية عضلة القلب كاختبار أولي للكشف عن مرض الشريان التاجي لدى الأفراد الذين تظهر عليهم الأعراض عندما لا يمكن للفحص السريري وحده استبعاد مرض الانسداد.
ما هو مرض نقص تروية القلب؟
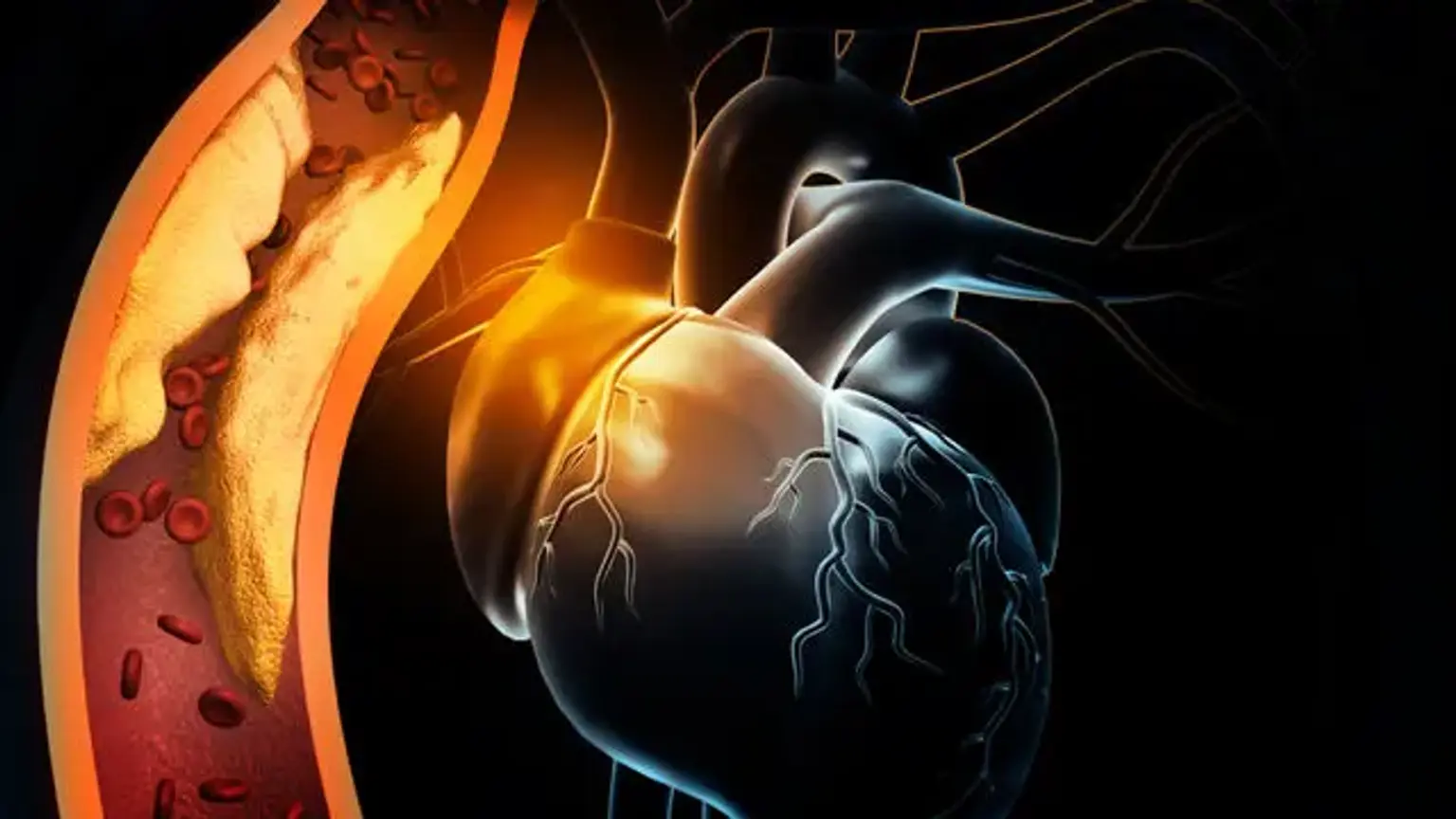
يوصف نقص التروية بأنه عدم كفاية إمدادات الدم (الدورة الدموية) إلى منطقة معينة نتيجة لانسداد الأوعية الدموية التي تغذي المنطقة. يشير نقص التروية إلى أن العضو (على سبيل المثال ، القلب) لا يتلقى ما يكفي من الدم والأكسجين. يشير مرض القلب الإقفاري ، المعروف أيضا باسم مرض القلب التاجي (CHD) أو مرض الشريان التاجي ، إلى صعوبات القلب الناجمة عن تقلص الشرايين التاجية ، والتي تغذي عضلة القلب بالدم. على الرغم من أن التضييق قد يكون ناجما عن جلطة دموية أو انقباض في الشريان الدموي ، إلا أنه يحدث بشكل شائع بسبب تكوين اللويحات ، والذي يعرف باسم تصلب الشرايين.
عندما ينقطع تدفق الدم إلى عضلة القلب تماما ، تموت خلايا عضلة القلب ، مما يؤدي إلى نوبة قلبية ، والمعروفة أيضا باسم احتشاء عضلة القلب (MI). غالبية الأشخاص الذين يعانون من انقباض مبكر (أقل من 50٪) CHD ليس لديهم أعراض أو قيود على تدفق الدم. ومع ذلك ، قد تتطور الأعراض مع تقدم تصلب الشرايين ، خاصة إذا تركت دون علاج. من المحتمل بشكل خاص أن تتطور أثناء النشاط البدني أو الإجهاد العقلي ، عندما يزداد الطلب على الأكسجين الذي ينقله الدم.
الذبحة الصدرية هي الانزعاج الذي تشعر به عضلة القلب عندما لا تتلقى ما يكفي من الأكسجين. هذه حالة سريرية تتميز بألم في الصدر أو الفك أو الكتف أو الظهر أو الذراع يزداد بسبب النشاط أو الإجهاد العقلي ويتم تخفيفه بسرعة عن طريق الراحة أو عن طريق تناول النتروجليسرين. الذبحة الصدرية هي الأكثر شيوعا في المرضى الذين يعانون من أمراض القلب والأوعية الدموية ، على الرغم من أنها يمكن أن تحدث أيضا في الأشخاص الذين يعانون من أمراض الصمامات ، واعتلال عضلة القلب الضخامي ، وارتفاع ضغط الدم غير المنضبط. المرضى الذين يعانون من الشرايين التاجية الطبيعية قد يكون في بعض الأحيان الذبحة الصدرية بسبب تشنج الشريان التاجي أو خلل وظيفي البطانة.
الذبحه الصدريه
تستخدم طريقة تصنيف الجمعية الكندية للقلب والأوعية الدموية (CCS) لتصنيف الذبحة الصدرية أو نظير الذبحة الصدرية (على سبيل المثال ، ضيق التنفس الجهدي) بناء على وصف لدرجة النشاط الذي يحفز الأعراض.
توصف الذبحة الصدرية في الفئة الأولى بأنها الذبحة الصدرية التي تتطور أثناء الجهد الشديد أو السريع أو المطول في العمل أو الترفيه ولكن ليس أثناء النشاط البدني العادي. تقطيع الخشب ، وتسلق التلال ، وركوب الدراجات ، والباليه الهوائي ، وقاعة الرقص (السريع) أو المربع ، والركض لمسافة 10 دقائق ، وتخطي الحبال ، والتزلج ، والتزلج ، ولعب التنس أو الاسكواش ، والمشي 5 أميال في الساعة كلها أنشطة من الدرجة الأولى.
تعرف الذبحة الصدرية من الفئة الثانية بأنها الذبحة الصدرية التي تحد قليلا من النشاط العادي ، مثل المشي أو تسلق السلالم بسرعة ، أو المشي أو تسلق السلالم صعودا ، أو المشي أو تسلق السلالم بعد الوجبات ؛ في البرد أو الرياح. تحت الضغط العاطفي ؛ فقط خلال الساعات القليلة الأولى بعد الاستيقاظ ؛ أو المشي أكثر من كتلتين على أرض مستوية وتسلق أكثر من رحلة واحدة من السلالم العادية بوتيرة طبيعية وفي ظل الظروف العادية.
المشي على كتلة أو كتلتين على أرض مستوية ، أو صعود رحلة واحدة من السلالم في الظروف العادية وبوتيرة طبيعية ، أو العزف على آلة موسيقية ، أو إكمال الأعمال المنزلية ، أو البستنة ، أو التنظيف بالمكنسة الكهربائية ، أو المشي مع ، أو إخراج القمامة كلها أمثلة على قيود النشاط البدني من الفئة الثالثة.
تتميز الفئة الرابعة بعدم القدرة على الانخراط في أي نشاط بدني دون إزعاج ؛ قد تكون الأعراض الذبحية موجودة حتى عند الراحة. قد يعاني ما يصل إلى 3 إلى 4 ملايين أمريكي من نقص التروية الصامت ، وغالبا ما يعرف باسم نقص التروية دون إزعاج أو نوبة قلبية دون سابق إنذار. قد يعاني الأشخاص الذين يعانون من الذبحة الصدرية أيضا من فترات غير مكتشفة من نقص التروية الصامت. الأفراد الذين أصيبوا بنوبة قلبية أو الذين يعانون من مرض السكري معرضون أيضا لخطر الإصابة بنقص التروية الصامت.
علم الأوبئة
ومن المتوقع أن يبلغ معدل الإصابة السنوي ب MI 935,000 ، بما في ذلك 610,000 احتشاء جديد و 325,000 احتشاء متكرر. ويبلغ إجمالي انتشار الذبحة الصدرية 4.6 في المائة، مع وجود انتشار أكبر من الذكور حسب العمر لدى النساء. أكثر من نصف جميع أحداث القلب والأوعية الدموية لدى الرجال والنساء الذين تقل أعمارهم عن 75 عاما تسببها أمراض القلب والأوعية الدموية. بعد سن ال 40 ، يكون لدى الذكور فرصة مدى الحياة بنسبة 49 في المائة للإصابة بأمراض القلب التاجية والنساء لديهن خطر مدى الحياة بنسبة 32 في المائة.
أمراض القلب والأوعية الدموية هي السبب الرئيسي للوفيات لدى كل من الرجال والنساء. وفي عام 2006، كانت مسؤولة عن حالة وفاة واحدة من بين كل ست وفيات في الولايات المتحدة؛ وبلغ معدل وفيات أمراض القلب والأوعية الدموية 425,425 حالة، في حين بلغ معدل وفيات MI 141,462. كل 25 ثانية ، سيكون لدى الأمريكي حدث الشريان التاجي ، وكل دقيقة ، سيموت شخص نتيجة لحدث الشريان التاجي. كل 34 ثانية ، سيكون لدى الأمريكي MI ، وسيموت 15٪ نتيجة لذلك.
أسباب مرض نقص تروية القلب
مرض القلب المرتبط بنقص التروية هو حالة معقدة. يمكن تصنيف العوامل المسببة للأمراض غير القابلة للتعديل والقابلة للتعديل على نطاق واسع. الجنس والعمر والتاريخ العائلي وعلم الوراثة هي أمثلة على العناصر غير القابلة للتعديل. التدخين والسمنة ومستويات الكوليسترول والمتغيرات النفسية والاجتماعية كلها عوامل خطر قابلة للتعديل. تسبب نمط الحياة الأسرع في العالم الغربي في تناول الأفراد المزيد من الأطعمة السريعة والوجبات غير الصحية ، مما أدى إلى ارتفاع معدل انتشار أمراض القلب الإقفارية.
وقد أدى تحسين الرعاية الأولية في الطبقات الاجتماعية والاقتصادية المتوسطة والعليا في الولايات المتحدة إلى نقل الحدوث إلى وقت لاحق من الحياة. التدخين لا يزال السبب الرئيسي لأمراض القلب والأوعية الدموية. تم تحديد وتيرة التدخين بين البالغين في الولايات المتحدة بنسبة 15.5 في المائة في عام 2016.
الجنس الذكري عرضة لأن يكون أكثر عرضة من الجنس الأنثوي. لا يزال فرط كوليسترول الدم عامل خطر كبير قابل للتعديل لمرض الشريان التاجي. زادت البروتينات الدهنية منخفضة الكثافة (LDL) من خطر الإصابة ب CAD ، في حين أن زيادة البروتينات الدهنية عالية الكثافة (HDL) قللت من خطر الإصابة ب CAD.
الفيزيولوجيا المرضية
تشكيل لوحة تصلب الشرايين هو السمة المميزة للتسبب في مرض نقص تروية القلب. البلاك هو تراكم مادة دهنية تضيق تجويف الشريان وتعيق تدفق الدم. إنشاء "خط دهني" هو المرحلة الأولى في هذه العملية. يحدث تكوين خط دهني بسبب الترسيب تحت البطاني للبلاعم المحملة بالدهون ، والتي تعرف غالبا باسم خلايا الرغوة. عندما تحدث إهانة الأوعية الدموية ، تتمزق الطبقة الداخلية ، وتنتقل الخلايا الوحيدة إلى المنطقة تحت البطانية ، حيث تتمايز إلى البلاعم.
تمتص هذه البلاعم جزيئات البروتين الدهني منخفض الكثافة المؤكسدة (LDL) ، مما يؤدي إلى تكوين خلايا رغوية. يتم تنشيط الخلايا التائية ، ويتم إطلاق السيتوكينات فقط للمساعدة في العملية المسببة للأمراض. تعمل عوامل النمو المفرج عنها على تنشيط العضلات الملساء ، التي تلتقط جزيئات LDL المؤكسدة والكولاجين وتودعها إلى جانب البلاعم المنشطة ، مما يزيد من عدد خلايا الرغوة. تتشكل اللوحة تحت البطانية نتيجة لهذا الإجراء.
إذا لم تتضرر البطانة ، فقد تتوسع هذه اللوحة في الحجم أو تصبح مستقرة بمرور الوقت. إذا أصبحت الآفة مستقرة ، فسوف يتطور غطاء ليفي ، وسوف تتكلس الآفة بمرور الوقت. مع مرور الوقت، قد تصبح الآفة كبيرة من الناحية الديناميكية الدموية بما يكفي لعدم وصول كمية كافية من الدم إلى أنسجة القلب خلال أوقات ارتفاع الطلب، مما يؤدي إلى أعراض الذبحة الصدرية.
ومع ذلك ، في حالة الراحة ، ستهدأ الأعراض مع انخفاض الحاجة إلى الأكسجين. يجب أن تكون الآفة مخففة بنسبة 90٪ على الأقل من أجل إثارة الذبحة الصدرية أثناء الراحة. يمكن أن تنكسر بعض اللويحات ، مما يعرض عامل الأنسجة ويؤدي إلى تجلط الدم. اعتمادا على شدة الإهانة، قد يؤدي هذا الجلطة إلى انسداد دون الكلية أو كاملة للتجويف وتطور متلازمة الشريان التاجي الحادة (ACS) في شكل ذبحة صدرية غير مستقرة أو NSTEMI أو STEMI.
عادة ما يتم تصنيف مرض نقص تروية القلب على النحو التالي:
- مرض نقص تروية القلب المستقر (SIHD)
- متلازمة الشريان التاجي الحادة (ACS)
- ST-elevation MI (STEMI)
- MI للارتفاع غير ST (NSTEMI)
- الذبحة الصدرية غير المستقرة
أعراض مرض نقص تروية القلب
قبل الشروع في العمل الإضافي ، من الأهمية بمكان الحصول على تاريخ شامل وفحص بدني. يمكن أن يظهر مرض الشريان التاجي إما كمرض نقص تروية القلب المستقر (SIHD) أو متلازمة الشريان التاجي الحادة (ACS) (ACS). إذا لم يتم علاجه ، فقد يؤدي إلى قصور القلب الاحتقاني (CHF). يجب استجواب المرضى فيما يتعلق بعدم الراحة في الصدر ، وعلاقته بالمجهود البدني ، والألم الذي يشع في الفك أو الرقبة أو الذراع اليسرى أو الظهر.
يجب فحص ضيق التنفس أثناء الراحة وأثناء التمرين. الاستفسار عن الإغماء، والخفقان، وعدم انتظام دقات التنفس، وذمة الأطراف السفلية، وتقويم العظام، والقدرة على ممارسة الرياضة. يجب جمع تاريخ عائلي من أمراض القلب الإقفارية ، وكذلك السلوكيات الغذائية والتدخين ونمط الحياة.
يجب أن يكون الفحص والجس والتسمع جزءا من الفحص البدني. يجب البحث عن الضيق الحاد والانتفاخ الوريدي الوداجي والوذمة المحيطية. عند الجس ، ابحث عن الإثارة والإثارة السائلة. إذا كانت هناك وذمة محيطية ، فيجب تقييم درجتها. يجب قياس انتفاخ الوريد الوداجي. يجب أن يكون القلب مسمعا في جميع الأماكن الأربعة ، ويجب أن تكون الرئتين مسمعة أيضا ، مع التركيز بشكل خاص على المناطق السفلية.
التشخيص
على سبيل المثال لا الحصر ، تشمل الطرائق الرئيسية لتقييم مرض الشريان التاجي تخطيط القلب ، و Echo ، و CXR ، واختبار الإجهاد ، وقسطرة القلب ، واختبارات الدم. يتم إجراء هذه الفحوصات بناء على الظروف التي يظهر فيها المرضى. فيما يلي تفاصيل حول العديد من طرق التشخيص لدينا لتقييم مرض الشريان التاجي:
- مخطط كهربية القلب (EKG)
مخطط كهربية القلب (EKG) هو اختبار بسيط ولكنه مفيد للغاية في تشخيص مرض الشريان التاجي. يكتشف النشاط الكهربائي في نظام التوصيل القلبي باستخدام عشرة خيوط موضوعة على الجلد في أماكن محددة. وهو يشرح علم وظائف الأعضاء وكذلك هندسة القلب.
عادة ما يحتوي على 12 رصاصة على الورقة المطبوعة بعد الاختبار ، وكل عميل محتمل يتوافق مع مكان متميز من القلب. معدل وإيقاع ومحور القلب كلها أشياء مهمة للبحث عنها في تخطيط القلب. بعد ذلك ، يمكن الحصول على بيانات حول العمليات المرضية الحادة والمزمنة. يمكن رؤية تشوهات الجزء ST و T-wave في متلازمة الشريان التاجي الحادة.
من الممكن أيضا ملاحظة ما إذا كان ACS قد تطور إلى عدم انتظام ضربات القلب. في الحالات المزمنة، قد يكشف تخطيط كهربية القلب عن انحراف المحور، وانسداد فرع الحزمة، وتضخم البطين. تخطيط كهربية القلب هو أيضا طريقة اختبار منخفضة التكلفة ويمكن الوصول إليها بسهولة ولا تعتمد على المستخدم.
- تخطيط صدى القلب
تخطيط صدى القلب هو نوع من التصوير بالموجات فوق الصوتية للقلب. إنها طريقة غير جراحية للاختبار تستخدم في كل من الحالات الحادة والمزمنة ، وكذلك في إعدادات المرضى الداخليين والخارجيين. قد يكشف عن معلومات عن حركة الجدار ، وقلس الصمامات وتضيقها ، والأمراض المعدية أو أمراض المناعة الذاتية ، وأقطار الغرفة في الظروف الحادة.
ويمكن أيضا أن تستخدم لتشخيص الأمراض الرئوية الحادة مثل الانسداد الرئوي. يتم تقييم تجويف التامور أيضا. يمكن القيام بذلك في الحالات المزمنة لرؤية نفس المعلومات المشار إليها أعلاه وكذلك الاستجابة للعلاج. كما أنه يستخدم كجزء من اختبار الإجهاد في بيئة العيادات الخارجية. بالإضافة إلى التشخيص ، له غرض علاجي. على سبيل المثال، يمكن إجراء بزل التامور باستخدام إبرة تسترشد بتخطيط صدى القلب. يعتمد هذا الاختبار على المستخدم وقد يكون أكثر تكلفة من تخطيط القلب.
- اختبار الإجهاد
اختبار الإجهاد هو طريقة غير جراحية لتقييم مرض الشريان التاجي. عند قراءتها في موقف مناسب ، فهي مفيدة في الحكم على أمراض القلب أو استبعادها في حالة الاشتباه في الذبحة الصدرية أو الذبحة الصدرية المماثلة. يتم إجهاد القلب بشكل مصطنع طوال الاختبار ، وإذا كان المريض يعاني من تشوهات محددة غير طبيعية في تخطيط القلب في أجزاء ST أو أعراض الذبحة الصدرية ، يتم إنهاء الاختبار ويتم تأكيد مرض الشريان التاجي.
اختبار الإجهاد هو طريقة غير جراحية لتقييم مرض الشريان التاجي. عند قراءتها في موقف مناسب ، فهي مفيدة في الحكم على أمراض القلب أو استبعادها في حالة الاشتباه في الذبحة الصدرية أو الذبحة الصدرية المماثلة. يتم إجهاد القلب بشكل مصطنع طوال الاختبار ، وإذا كان المريض يعاني من تشوهات محددة غير طبيعية في تخطيط القلب في أجزاء ST أو أعراض الذبحة الصدرية ، يتم إنهاء الاختبار ويتم تأكيد مرض الشريان التاجي.
- أشعة سينية على الصدر
تعد الأشعة السينية للصدر جزءا مهما من التقييم الأول لأمراض القلب. تعد صور التصوير الخلفي الأمامي (PA) وصور الاستلقاء الجانبية اليسرى نموذجية. يتم الحصول على الإسقاط الأمامي الخلفي (AP) في بعض الأحيان ، لا سيما في أماكن المرضى الداخليين مع وضع المريض ؛ ومع ذلك ، فإن تفسير أفلام AP مقيد بشدة. تحليل وجهات نظر PA و AP بشكل صحيح يعطي معلومات مهمة وفعالة من حيث التكلفة عن القلب والرئتين والأوعية الدموية. وينبغي أن يتم التفسير بطريقة تدريجية لتجنب إغفال المعلومات الحيوية.
- عمل الدم
يساعد اختبار الدم في إجراء التشخيص وتقييم استجابات العلاج. في حالات الطوارئ ، يتم إجراء إنزيمات القلب والببتيدات الناتريوتريك من النوع B بشكل متكرر بالإضافة إلى تعداد الدم الكامل والألواح الأيضية. يقدم BNP معلومات عن الحمل الزائد للحجم القلبي المنشأ ، ولكن له حدود.
يمكن المبالغة فيه في أمراض الكلى والمبالغة في السمنة. يمكن لإنزيمات القلب مثل CK والتروبونين اكتشاف حدث نقص تروية حاد. في الحالات المزمنة ، يمكن أن تعطي لوحة الدهون معلومات تنبؤية قيمة. يمكن استخدام البروتين التفاعلي C (CRP) ومعدل ترسيب كريات الدم الحمراء (ESR) لتشخيص أمراض مثل التهاب التامور الحاد.
يمكن استخدام اختبارات وظائف الكبد (LFTs) للكشف عن عملية تسلل يمكن أن تلحق الضرر بكل من الكبد والقلب في نفس الوقت، مثل داء ترسب الأصبغة الدموية. تستخدم اختبارات الكبد أيضا لفحص ضغوط القلب اليمنى المرتفعة ، خاصة في الحالات المزمنة.
- قسطرة القلب
قسطرة القلب هي المعيار الذهبي والطريقة الأكثر موثوقية لتقييم أمراض القلب التاجية الإقفارية. ومع ذلك ، فهو علاج تدخلي مع مخاطر محتملة. هذه التقنية ليست مناسبة للجميع. المرضى الذين لديهم احتمال متوسط قبل الاختبار ل CAD هم عادة أفضل المرشحين لذلك في إعدادات غير ACS.
يتم إعطاء جميع مرضى STEMI ومرضى NSTEMI المختارين قسطرة قلبية عاجلة في حالة ACS. يتم تنفيذ هذه التقنية في مختبر قسطرة القلب ، وتتطلب الكفاءة ، ويتم إجراؤها تحت التخدير الخفيف. تتضمن هذه التقنية التعرض للتباين ، مما قد يؤدي إلى استجابات تحسسية شديدة وتلف الكلى.
علاج أمراض القلب الإقفارية
يمكن أن يظهر مرض الشريان التاجي إما على أنه مرض نقص تروية القلب المستقر (SIHD) أو متلازمة الشريان التاجي الحادة (ACS) (ACS). يظهر الأول في حالة مزمنة ، بينما يظهر الأخير في بيئة حادة. يتم تحديد العلاج على نوع المرض. سنتناول إدارة كل نوع فرعي على حدة:
مرض القلب الإقفاري المستقر
الأعراض الأكثر شيوعا لمرض نقص تروية القلب المستقر هي الذبحة الصدرية المستقرة. تعرف الذبحة الصدرية المستقرة بأنها عدم الراحة في الصدر تحت القص أو الضغط الذي يزداد مع الجهد أو الإجهاد العقلي ويتم تخفيفه عن طريق الراحة أو النتروجليسرين ويستمر لمدة شهرين على الأقل. من الضروري أن نفهم أن الأعراض الذبحية التقليدية قد تكون مفقودة وأنها قد تظهر بشكل مختلف مع الأعراض غير النمطية وضيق التنفس المجهود في مجموعات ديموغرافية معينة مثل النساء وكبار السن ومرضى السكري.
تستخدم العلاجات غير الدوائية والدوائية لعلاج SIHD. الإقلاع عن التدخين ، وممارسة التمارين الرياضية بانتظام ، وفقدان الوزن ، ومكافحة مرض السكري وارتفاع ضغط الدم الجيدة ، واتباع نظام غذائي متوازن كلها أمثلة على تغييرات نمط الحياة. الأدوية الواقية للقلب والمضادة للذبحة الصدرية هي أمثلة على العلاجات الدوائية.
يجب أن يحصل كل مريض على مزيج من جرعة منخفضة من الأسبرين ، وحاصرات بيتا ، والنتروجليسرين حسب الحاجة ، والستاتين المعتدل إلى عالي الكثافة. إذا لم ينجح ذلك في إدارة الأعراض ، فيجب زيادة أدوية حاصرات بيتا إلى معدلات ضربات القلب من 55-60 ، ويجب التحقيق في إضافة حاصرات قنوات الكالسيوم والنترات طويلة المفعول.
للتخفيف من أعراض الذبحة الصدرية الحرارية، يمكن إضافة رانولازين. إذا فشلت الإدارة القصوى في تخفيف الذبحة الصدرية ، فيجب إجراء قسطرة القلب لعرض بنية الشريان التاجي ، ويجب إجراء خيار للتدخل التاجي عن طريق الجلد (PCI) أو طعم مجازة الشريان التاجي (CABG) اعتمادا على ملف تعريف المريض.
متلازمة الشريان التاجي الحادة
تتميز متلازمة الشريان التاجي الحادة بعدم الراحة المفاجئة في الصدر تحت القص أو الضغط الذي يشع بشكل عام إلى الرقبة والذراع اليسرى وغالبا ما يكون مصحوبا بضيق التنفس أو الخفقان أو الارتباك أو الإغماء أو السكتة القلبية أو قصور القلب الاحتقاني الجديد. مطلوب تخطيط كهربية القلب الفوري لجميع مرضى ACS لتقييم STEMI ، وغالبا ما يتم إجراؤه قبل المستشفى من قبل فريق الخدمات الطبية الطارئة.
يتم التعرف على STEMI من خلال وجود ارتفاع ST 1 مم في الأطراف المتجاورة أو الخيوط السجلية (باستثناء V2 و V3). ليتم تشخيص STEMI في V2 و V3 ، يجب أن يكون لدى الرجال ارتفاعات 2 مم ويجب أن يكون لدى النساء ارتفاعات 1.5 مم.
يجب أيضا البدء في تناول أدوية الستاتين عالية الجرعة وحاصرات بيتا في أقرب وقت ممكن. بناء على خصائص المريض ، يجب أن تبدأ مثبطات P2Y12 (prasugrel أو ticagrelor أو prasugrel). يجب علاج المرضى الذين يعانون من NSTE ACS بمضادات التخثر مثل الهيبارين أو الإينوكسابارين. بالنسبة للمرضى الذين يعانون من قيم TIMI متوسطة إلى عالية (>2) ، يوصى بالعلاج الغازي المبكر في غضون 24 ساعة ل NSTEMI.
الزيارات المنتظمة لأطباء القلب وأطباء الأسرة ضرورية للرعاية طويلة الأجل لمرض الشريان التاجي. الالتزام بالأدوية وتغيير نمط الحياة أمر بالغ الأهمية.
التشخيص التفريقي
بسبب قرب القلب من الأعضاء المحيطة مثل الرئتين والمعدة والأوردة الكبيرة والأعضاء العضلية الهيكلية ، فإن مرض الشريان التاجي لديه مجموعة واسعة من التشخيصات التفريقية. قد يخطئ ألم الصدر الصدري الحاد في التهاب التامور الحاد ، التهاب عضلة القلب ، الذبحة الصدرية prinzmetal ، الانصباب التاموري ، التهاب الشعب الهوائية الحاد ، الالتهاب الرئوي ، التهاب الجنب ، الانصباب الجنبي ، تشريح الأبهر ، ارتجاع الارتجاع ، مرض القرحة الهضمية ، تشوهات حركية المريء ، والتهاب الغضروف الضلعي.
قد يكون مرض القلب الإقفاري المستقر مخطئا أيضا في ارتجاع المريء ومرض القرحة الهضمية والتهاب الغضروف الضلعي والتهاب الجنب. لتضييق نطاق التشخيص التفريقي وتحقيق التشخيص المناسب ، يجب إجراء التاريخ والفحص البدني والتحقيقات التشخيصية بعناية.
الإنذار
يتم تحديد تشخيص المرض من خلال عدد من المتغيرات ، بعضها قد يتغير بينما لا يستطيع البعض الآخر ذلك. بعض المحددات هي عمر المريض وجنسه وتاريخه العائلي وعلم الوراثة والعرق وعادات الطعام والتدخين والامتثال للأدوية والحصول على الرعاية الصحية والوضع المالي وعدد الشرايين المتأثرة. داء السكري وارتفاع ضغط الدم وخلل شحوم الدم وأمراض الكلى المزمنة كلها أمراض مصاحبة تؤثر على النتيجة الإجمالية.
التعقيدات
المضاعفات الأكثر شيوعا المرتبطة بمرض الشريان التاجي هي عدم انتظام ضربات القلب ، ومتلازمة الشريان التاجي الحادة ، وفشل القلب الاحتقاني ، والقلس التاجي ، وتمزق الجدار الحر البطيني ، والتهاب التامور ، وتطور تمدد الأوعية الدموية ، والجلطة الجدارية.
مرض نقص تروية القلب عند الأطفال
غالبا ما يحدث مرض القلب الإقفاري عند الأطفال بسبب العيوب التشريحية للشرايين التاجية القريبة أو الناسور التاجي أو مرض كاواساكي أو تلف الشريان التاجي أثناء جراحة القلب. يمكن تشخيص نقص التروية لدى الأطفال باستخدام تخطيط صدى القلب الناتج عن الإجهاد أو الراحة أو اختبارات تروية النويدات المشعة أو التصوير بالرنين المغناطيسي للقلب، ولكن لا يلزم حدوث شذوذين في منطقتين. قد يشمل علاج نقص التروية الإجراءات الجراحية أو التداخلية القلبية.
استنتاج
مرض القلب الإقفاري (IHD) هو واحد من أخطر أمراض القلب ، ويتميز بنقص تدفق الأكسجين إلى خلايا عضلة القلب.
يحدث نقص تروية القلب بسبب مزيج من الأسباب القابلة للتغيير وغير القابلة للتعديل. في كل موعد روتيني، يجب أن يركز أطباء الرعاية الأولية على تعديل عوامل الخطر القابلة للتعديل. السيطرة على مرض السكري وارتفاع ضغط الدم ومستويات الكوليسترول ، وكذلك الإقلاع عن التدخين ، وفقدان الوزن ، وممارسة الرياضة ، يمكن أن يكون لها تأثير كبير. ولأنها مشكلة صحية عامة في جميع أنحاء العالم، يجب توليد وعي أكبر في المناهج الدراسية ووسائل الإعلام المختلفة.