Ischemická choroba srdeční
Přehled
Ischemická choroba srdeční je dynamický proces charakterizovaný aterosklerózou koronárních tepen nebo funkčními změnami v koronárním oběhu, které lze řešit změnami životního stylu, farmaceutickou léčbou a revaskularizací. Nemoc může být stabilizována nebo regresována v důsledku takové terapie. Klinické projevy ischemické choroby srdeční jsou nyní klasifikovány jako akutní koronární syndrom nebo chronický koronární syndrom pomocí nového názvosloví.
Snížení incidence obstrukční ischemické choroby srdeční u symptomatické populace má za následek sníženou pravděpodobnost před testem a klinickou pravděpodobnost onemocnění, což ovlivňuje diagnostickou práci. Neinvazivní funkční nebo anatomické zobrazování ischemie myokardu je indikováno jako počáteční test k detekci ischemické choroby srdeční u symptomatických jedinců, kdy samotné klinické vyšetření nemůže vyloučit obstrukční onemocnění.
Co je ischemická choroba srdeční?
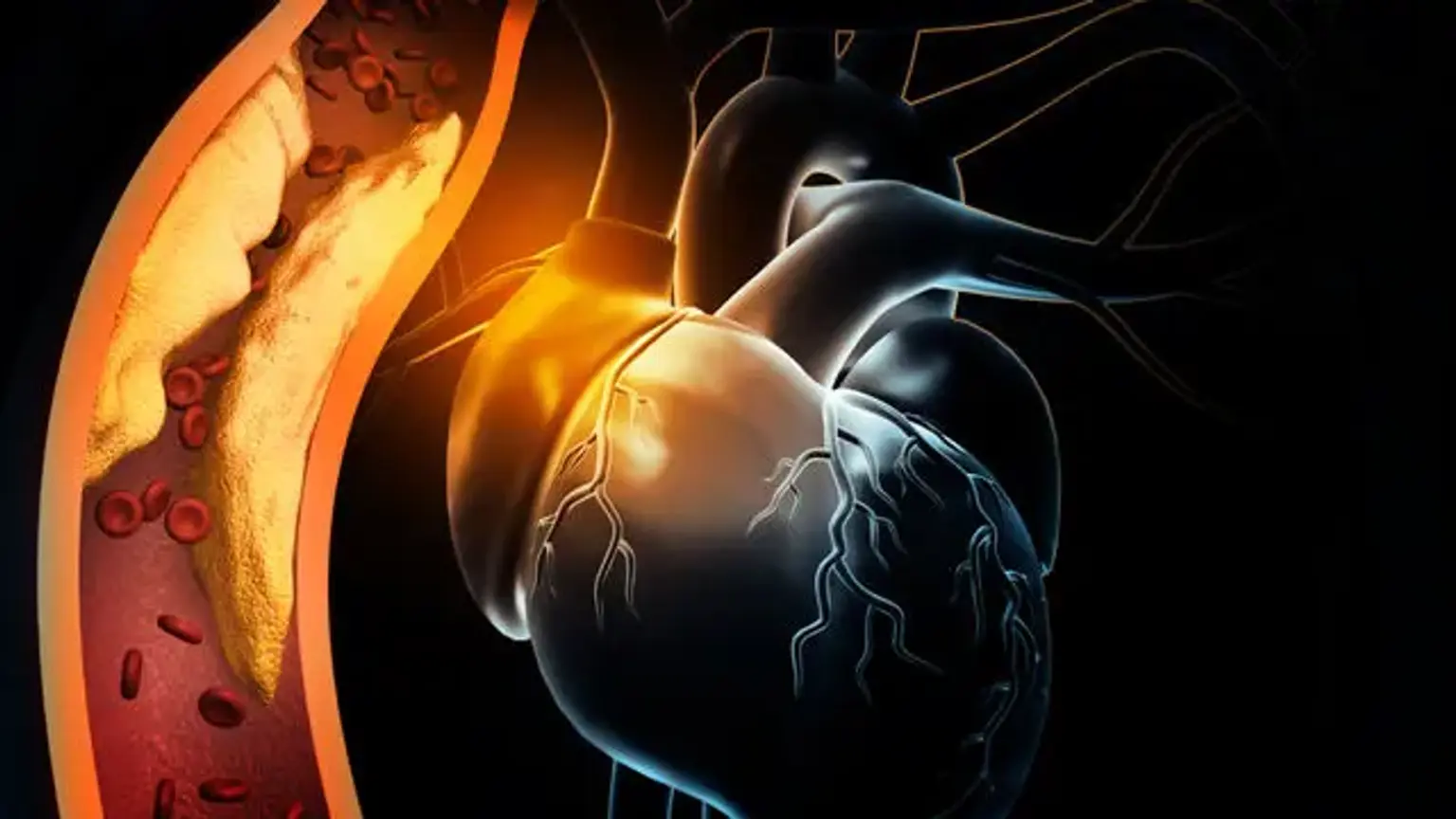
Ischemie je popsána jako nedostatečný přívod krve (cirkulace) do určité oblasti v důsledku zablokování krevních cév, které krmí oblast. Ischemická indikuje, že orgán (například srdce) nedostává dostatečnou krev a kyslík. Ischemická choroba srdeční, známá také jako ischemická choroba srdeční (CHD) nebo ischemická choroba srdeční, se týká srdečních potíží způsobených zúženými koronárními tepnami, které přivádějí krev do srdečního svalu. Ačkoli zúžení může být způsobeno krevní sraženinou nebo zúžením krevní tepny, je nejčastěji způsobeno tvorbou plaku, která je známá jako ateroskleróza.
Když je přívod krve do srdečního svalu zcela přerušen, buňky srdečního svalu zemřou, což vede k infarktu, známému také jako infarkt myokardu (MI). Většina osob s časným (méně než 50% zúžením) ICHS nemá příznaky nebo omezení průtoku krve. Příznaky se však mohou vyvinout s postupujícím aterosklerózou, zvláště pokud se neléčí. Je zvláště pravděpodobné, že se vyvinou během fyzické aktivity nebo psychického stresu, kdy se zvyšuje poptávka po kyslíku transportovaném krví.
Angina pectoris je nepohodlí pociťované, když srdeční sval nedostává dostatek kyslíku. Jedná se o klinický stav charakterizovaný bolestí na hrudi, čelisti, ramenou, zádech nebo paží, která je zvýšena aktivitou nebo duševním stresem a je rychle zmírněna odpočinkem nebo užíváním nitroglycerinu. Angina pectoris je nejčastěji pozorována u pacientů s CHD, i když se může vyskytnout také u lidí s chlopenním onemocněním, hypertrofickou kardiomyopatií a nekontrolovanou hypertenzí. Pacienti s normálními koronárními tepnami mohou příležitostně trpět angínou v důsledku koronárních křečí nebo endoteliální dysfunkce.
Angína
Klasifikační metoda Kanadské kardiovaskulární společnosti (CCS) se používá k hodnocení anginy pectoris nebo anginálního analogu (např. Námahové dušnosti) na základě popisu stupně aktivity, která vyvolává příznaky.
Angina ve třídě I je popsána jako angina pectoris, která se vyvíjí během těžkého, rychlého nebo dlouhodobého úsilí v práci nebo rekreaci, ale ne během normální fyzické aktivity. Sekání dřeva, lezení do kopců, jízda na kole, aerobní balet, taneční sál (rychlý) nebo čtvercový tanec, jogging 10 minut míle, přeskakování na laně, bruslení, lyžování, hraní tenisu nebo squashe a chůze 5 mil za hodinu jsou všechny aktivity třídy I.
Angina třídy II je definována jako angina pectoris, která mírně omezuje běžnou činnost, jako je rychlá chůze nebo chůze po schodech, chůze nebo chůze do schodů po jídle; v chladu nebo větru; pod emočním stresem; pouze během prvních několika hodin po probuzení; nebo chůze více než dva bloky po rovném terénu a stoupání po více než jednom patře běžných schodů normálním tempem a za normálních podmínek.
Chůze jeden nebo dva bloky po rovném terénu, stoupání po jednom schodišti za normálních podmínek a normálním tempem, hra na hudební nástroj, dokončení domácích prací, zahradničení, vysávání, procházka se psem nebo vynášení odpadků jsou příklady omezení fyzické aktivity třídy III.
Třída IV se vyznačuje neschopností zapojit se do jakékoli fyzické aktivity bez nepohodlí; anginální příznaky mohou být přítomny i při odpočinku. Až 3 až 4 miliony Američanů mohou trpět tichou ischemií, často známou jako ischémie bez nepohodlí nebo infarktu bez varování. Lidé trpící angínou mohou mít také nezjištěné období tiché ischémie. Jedinci, kteří měli infarkt nebo kteří mají cukrovku, jsou také vystaveni riziku vzniku tiché ischémie.
Epidemiologie
Roční incidence IM je předpovídána na 935 000, včetně 610 000 nových a 325 000 opakujících se infarktů. Celková prevalence anginy pectoris je 4,6 procenta, přičemž ženy mají vyšší věkově upravenou prevalenci než muži. Více než polovina všech kardiovaskulárních příhod u mužů a žen mladších 75 let je způsobena CHD. Po dosažení věku 40 let mají muži 49% celoživotní šanci dostat CHD a ženy mají 32% celoživotní riziko.
Kardiovaskulární onemocnění je hlavní příčinou úmrtnosti u mužů i žen. V roce 2006 byla ve Spojených státech zodpovědná za každé šesté úmrtí; Úmrtnost na CHD byla 425 425, zatímco úmrtnost na MI byla 141 462. Každých 25 sekund bude mít Američan koronární příhodu a každou minutu zemře člověk v důsledku koronární události. Každých 34 sekund bude mít Američan MI, a 15% zemře v důsledku toho.
Ischemická choroba srdeční příčiny
Srdeční onemocnění související s ischemií je složitý stav. Nemodifikovatelné a modifikovatelné etiologické faktory lze široce klasifikovat. Pohlaví, věk, rodinná anamnéza a genetika jsou příklady nemodifikovatelných prvků. Kouření, obezita, hladina cholesterolu a psychosociální proměnné jsou všechny modifikovatelné rizikové faktory. Rychlejší životní styl v západním světě způsobil, že jednotlivci jedí více rychlého občerstvení a nezdravých jídel, což vede k nárůstu prevalence ischemické choroby srdeční.
Lepší primární péče ve středních a vyšších socioekonomických třídách ve Spojených státech přesunula výskyt na pozdější dobu života. Kouření je stále hlavní příčinou kardiovaskulárních onemocnění. Frekvence kouření mezi dospělými ve Spojených státech byla v roce 2016 stanovena na 15,5 procenta.
Mužské pohlaví je náchylné k větší náchylnosti než ženské pohlaví. Hypercholesterolemie je stále významným modifikovatelným rizikovým faktorem pro ischemickou chorobu srdeční. Zvýšené lipoproteiny s nízkou hustotou (LDL) zvýšily riziko CAD, zatímco zvýšené lipoproteiny s vysokou hustotou (HDL) snížily riziko CAD.
Patofyziologie
Tvorba aterosklerotického plaku je charakteristickým znakem patogeneze ischemické choroby srdeční. Plaketa je nahromadění tukové látky, které zužuje lumen tepny a brání průtoku krve. Vytvoření "tukového pruhu" je první fází procesu. Tvorba tukového pruhu je způsobena subendoteliálním ukládáním lipidových makrofágů, často známých jako pěnové buňky. Když dojde k cévnímu útoku, intima vrstva praskne a monocyty se přesunou do subendoteliální oblasti, kde se diferencují na makrofágy.
Tyto makrofágy absorbují oxidované lipoproteinové částice s nízkou hustotou (LDL), což vede k tvorbě pěnových buněk. T buňky jsou aktivovány a cytokiny jsou uvolňovány pouze proto, aby pomohly v patogenním procesu. Uvolněné růstové faktory aktivují hladké svalstvo, které zachycují oxidované částice LDL a kolagen a ukládají je spolu s aktivovanými makrofágy, čímž zvyšují počet pěnových buněk. V důsledku tohoto postupu vzniká subendoteliální plak.
Pokud endotel není dále poškozen, může se tento plak časem rozšířit nebo se stát stabilním. Pokud se léze stane stabilní, vyvine se vláknitý kryt a léze se časem kalcifikuje. Časem se léze může stát hemodynamicky natolik závažnou, že v době zvýšené poptávky nedosáhne do srdeční tkáně dostatek krve, což vede k příznakům anginy pectoris.
V klidu by však příznaky ustoupily, protože potřeba kyslíku klesá. Léze musí být nejméně 90% stenózní, aby vyvolala anginu pectoris v klidu. Některé plaky se mohou zlomit, vystavit tkáňový faktor a vést k trombóze. V závislosti na závažnosti urážky může tato trombóza vést k subtotálnímu nebo úplnému zablokování lumenu a rozvoji akutního koronárního syndromu (ACS) ve formě nestabilní anginy pectoris, NSTEMI nebo STEMI.
Klasifikace ischemické choroby srdeční se obvykle provádí podle:
- Stabilní ischemická choroba srdeční (SIHD)
- Akutní koronární syndrom (ACS)
- ST-ELEVACE (STEMI)
- Mi bez ST elevace (NSTEMI)
- Nestabilní angina pectoris
Ischemická choroba srdeční příznaky
Před zahájením dalšího zpracování je důležité získat důkladnou anamnézu a fyzikální vyšetření. Ischemická choroba srdeční se může projevit buď jako stabilní ischemická choroba srdeční (SIHD) nebo akutní koronární syndrom (ACS) (ACS). Pokud není léčen, může vést k městnavému srdečnímu selhání (CHF). Pacienti by měli být dotazováni na nepohodlí na hrudi, jeho vztah k fyzické námaze a bolest vyzařující do čelisti, krku, levé paže nebo zad.
Dušnost by měla být vyšetřena jak v klidu, tak během cvičení. Zeptejte se na synkopu, palpitace, tachypnoe, edém dolních končetin, orthopnoe a schopnost cvičení. Měla by být shromážděna rodinná anamnéza ischemické choroby srdeční, stejně jako dietní, kouření a životní styl.
Kontrola, palpace a auskultace by měly být součástí fyzického vyšetření. Je třeba hledat akutní tíseň, jugulární žilní distenzi a periferní edém. Při palpaci hledejte tekuté vzrušení a zvedání. Pokud dojde k perifernímu edému, měl by být posouzen jeho stupeň. Měla by být měřena distenze krční žíly. Srdce by mělo být auskultováno na všech čtyřech místech a plíce by měly být také auskultovány, se zvláštním důrazem na nižší zóny.
Diagnóza
Chcete-li zmínit několik, hlavní modality pro hodnocení ischemické choroby srdeční patří EKG, Echo, CXR, Zátěžový test, srdeční katetrizace a krevní testy. Tato vyšetření se provádějí na základě okolností, za kterých se pacienti objevují. Níže jsou uvedeny podrobnosti o mnoha diagnostických metodách, které máme pro hodnocení ischemické choroby srdeční:
- Elektrokardiogram (EKG)
Elektrokardiogram (EKG) je jednoduchý, ale velmi užitečný test při diagnostice ischemické choroby srdeční. Detekuje elektrickou aktivitu v systému srdečního vedení pomocí deseti svodů umístěných na kůži na určených místech. Vysvětluje fyziologii i architekturu srdce.
Obvykle obsahuje 12 vodičů na papíře, který je vytištěn po testu, a každý vodič odpovídá odlišnému místu srdce. Rychlost, rytmus a osa srdce jsou všechny důležité věci, které je třeba hledat na EKG. Následně lze získat údaje o akutních a chronických patologických procesech. Abnormality ST-segmentu a T-vlny lze pozorovat u akutního koronárního syndromu.
Je také možné pozorovat, zda se ACS vyvinul do arytmií. V chronických situacích může EKG odhalit odchylku osy, blokády ramének a komorovou hypertrofii. EKG je také levná a snadno dostupná testovací modalita, která není závislá na uživateli.
- Echokardiografie
Echokardiografie je typ ultrasonografie srdce. Jedná se o neinvazivní způsob testování, který se používá jak v akutních, tak v chronických situacích, stejně jako v lůžkových a ambulantních zařízeních. Může odhalit informace o pohybu stěny, chlopenní regurgitaci a stenóze, infekčních nebo autoimunitních onemocněních a průměrech komory za akutních okolností.
Může být také použit k diagnostice akutních plicních onemocnění, jako je plicní embolie. Hodnotí se také perikardiální dutina. To může být provedeno v chronických situacích vidět stejné informace uvedené výše, stejně jako odpověď na léčbu. Využívá se také jako součást zátěžového testování v ambulantním prostředí. Kromě diagnostiky má terapeutický účel; Například perikardiocentéza může být provedena jehlou vedenou echokardiografií. Tento test je závislý na uživateli a může být dražší než EKG.
- Zátěžový test
Zátěžový test je neinvazivní metoda hodnocení ischemické choroby srdeční. Při čtení ve vhodné situaci je užitečné při rozhodování nebo vyloučení srdečního onemocnění v případě podezření na anginu pectoris nebo anginu pectoris podobné. Srdce je uměle namáháno po celou dobu testu a pokud má pacient specifické abnormální abnormality EKG v ST segmentech nebo příznaky anginy pectoris, test je ukončen a ischemická choroba srdeční je potvrzena.
Zátěžový test je neinvazivní metoda hodnocení ischemické choroby srdeční. Při čtení ve vhodné situaci je užitečné při rozhodování nebo vyloučení srdečního onemocnění v případě podezření na anginu pectoris nebo anginu pectoris podobné. Srdce je uměle namáháno po celou dobu testu a pokud má pacient specifické abnormální abnormality EKG v ST segmentech nebo příznaky anginy pectoris, test je ukončen a ischemická choroba srdeční je potvrzena.
- Rentgen hrudníku
RTG hrudníku je důležitou součástí prvního posouzení srdečních onemocnění. Typické jsou snímky stojící posteroanterior (PA) a levý laterální dekubit. Anteroposteriorní (AP) projekce je příležitostně získána, zejména v lůžkových zařízeních s pacientem ležícím; nicméně interpretace AP filmů je silně omezená. Správná analýza pohledů PA a AP poskytuje důležité a nákladově efektivní informace o srdci, plicích a cévním řečišti. Interpretace by měla být prováděna krok za krokem, aby se zabránilo přehlédnutí důležitých informací.
- Krevní práce
Krevní testy pomáhají při stanovení diagnózy a vyhodnocení odpovědí na léčbu. V naléhavých situacích se často provádějí srdeční enzymy a natriuretické peptidy typu B kromě kompletního krevního obrazu a metabolických panelů. BNP nabízí informace o kardiogenním objemovém přetížení, má však limity.
To může být přehnané při onemocnění ledvin a přehnané v obezitě. Srdeční enzymy, jako je CK a troponin, mohou detekovat akutní ischemickou příhodu. U chronických stavů může lipidový panel poskytnout cenné prognostické informace. C-reaktivní protein (CRP) a sedimentace erytrocytů (ESR) mohou být použity k diagnostice onemocnění, jako je akutní perikarditida.
Jaterní funkční testy (LFT) mohou být použity ke screeningu infiltračního procesu, který může současně poškodit játra i srdce, jako je hemochromatóza. Jaterní testy se také používají k vyšetření zvýšeného pravého srdečního tlaku, zejména v chronických případech.
- Srdeční katetrizace
Srdeční katetrizace je zlatým standardem a nejspolehlivější metodou hodnocení ischemické ischemické choroby srdeční. Jedná se však o rušivou léčbu s potenciálními riziky. Technika není vhodná pro každého. Pacienti s pravděpodobností přechodného předběžného testu pro CAD jsou obvykle nejlepšími kandidáty na CAD v prostředí bez ACS.
Všichni pacienti se STEMI a vybraní pacienti NSTEMI dostávají urgentní srdeční katetrizaci v situaci AKS. Tato technika se provádí v laboratoři srdeční katetrizace, vyžaduje kompetenci a provádí se za mírné sedace. Tato technika zahrnuje kontrastní expozici, která může vést k závažným alergickým reakcím a poškození ledvin.
Léčba ischemické choroby srdeční
Ischemická choroba srdeční se může projevit buď jako stabilní ischemická choroba srdeční (SIHD) nebo akutní koronární syndrom (ACS) (ACS). První se objevuje v chronické situaci, zatímco druhá se objevuje v akutním prostředí. Léčba je určena podle typu nemoci. Správu každého podtypu projdeme zvlášť:
Stabilní ischemická choroba srdeční
Nejčastějším příznakem stabilní ischemické choroby srdeční je stabilní angina pectoris. Stabilní angina pectoris je definována jako substernální hrudní nepohodlí nebo tlak, který se zvyšuje s námahou nebo duševním stresem a je zmírněn odpočinkem nebo nitroglycerinem a trvá nejméně dva měsíce. Je důležité si uvědomit, že konvenční anginózní příznaky mohou chybět a že se mohou projevovat odlišně s atypickými příznaky a námahovou dušností v určitých demografických skupinách, jako jsou ženy, starší osoby a diabetici.
Nefarmakologická a farmakologická léčba se používá k léčbě SIHD. Odvykání kouření, pravidelné cvičení, ztráta hmotnosti, dobrá kontrola diabetu a hypertenze a vyvážená strava jsou příklady změn životního stylu. Kardioprotektivní a antianginózní léky jsou příklady farmakologické léčby.
Každý pacient by měl dostat kombinaci nízkých dávek aspirinu, beta-blokátorů, nitroglycerinu podle potřeby a statinu střední až vysoké intenzity. Pokud to nezvládá příznaky, beta-blokátory by měly být zvýšeny na srdeční frekvenci 55-60 a mělo by být vyšetřeno přidání blokátorů kalciových kanálů a dlouhodobě působících dusičnanů.
Pro zmírnění refrakterních anginózních příznaků může být přidán ranolazin. Pokud maximální léčba nedokáže zmírnit anginu pectoris, měla by být provedena srdeční katetrizace pro zobrazení koronární architektury a v závislosti na profilu pacienta by měla být provedena volba perkutánní koronární intervence (PCI) nebo koronárního arteriálního bypassu (CABG).
Akutní koronární syndrom
Akutní koronární syndrom je charakterizován náhlým nástupem substernálního hrudního nepohodlí nebo tlaku, který obecně vyzařuje do krku a levé paže a je často doprovázen dušností, palpitacemi, dezorientací, synkopou, srdeční zástavou nebo nově vzniklým městnavým srdečním selháním. Rychlé EKG je vyžadováno pro všechny pacienty s ACS k posouzení STEMI a je často prováděno před nemocnicí týmem záchranných zdravotnických služeb.
STEMI je identifikována přítomností 1 mm ST elevace v souvislých končetinových nebo precordiálních svodech (kromě V2 a V3). Pro diagnostiku STEMI u V2 a V3 musí mít muži elevaci 2 mm a ženy 1,5 mm.
Vysoké dávky statinových léků a beta-blokátorů by měly být také zahájeny co nejdříve. Na základě charakteristik pacienta by měly být zahájeny inhibitory P2Y12 (prasugrel, tikagrelor nebo prasugrel). Pacienti s NSTE ACS by měli být léčeni antikoagulancii, jako je heparin nebo enoxaparin. U pacientů se středními až vysokými hodnotami TIMI (>2) se doporučuje včasná invazivní léčba NSTEMI do 24 hodin.
Pravidelné návštěvy kardiologů a rodinných lékařů jsou nezbytné pro dlouhodobou péči o ischemickou chorobu srdeční. Dodržování léků a změny životního stylu jsou kritické.
Diferenciální diagnostika
Vzhledem k blízkosti srdce k okolním orgánům, jako jsou plíce, žaludek, velké žíly a muskuloskeletální orgány, má ischemická choroba srdeční širokou škálu diferenciálních diagnóz. Akutní anginózní bolest na hrudi může být zaměněna za akutní perikarditidu, myokarditidu, prinzmetalovou anginu pectoris, perikardiální výpotek, akutní bronchitidu, pneumonii, pleuritidu, pleurální výpotek, disekci aorty, GERD, peptické vředové onemocnění, abnormality motility jícnu a costochondritidu.
Stabilní ischemická choroba srdeční může být také zaměněna za GERD, Peptický vřed, costochondritidu a pluritidu. Pro zúžení diferenciální diagnostiky a dosažení vhodné diagnózy by měla být pečlivě provedena anamnéza, fyzikální vyšetření a diagnostické vyšetření.
Prognóza
Prognóza onemocnění je určena řadou proměnných, z nichž některé mohou být změněny, zatímco jiné nemohou. Některé z determinantů jsou věk pacienta, pohlaví, rodinná anamnéza a genetika, etnický původ, jídlo a kuřácké návyky, dodržování léků, přístup ke zdravotní péči a finanční situace a počet postižených tepen. Diabetes mellitus, hypertenze, dyslipidémie a chronické onemocnění ledvin jsou komorbidní onemocnění, která ovlivňují celkový výsledek.
Komplikace
Nejčastějšími komplikacemi spojenými s ischemickou chorobou srdeční jsou arytmie, akutní koronární syndrom, městnavé srdeční selhání, mitrální regurgitace, prasknutí volné stěny komor, perikarditida, vývoj aneuryzmatu a nástěnné tromby.
Ischemická choroba srdeční u dětí
Ischemická choroba srdeční u dětí je často způsobena anatomickými defekty proximálních koronárních tepen, koronárních píštělí, Kawasakiho chorobou nebo poškozením koronární arterie během srdeční operace. Ischemii lze diagnostikovat u dětí pomocí stresové nebo klidové echokardiografie, radionuklidových perfuzních testů nebo zobrazování srdeční magnetickou rezonancí, avšak dvě anomálie ve dvou oblastech nejsou nutné. Léčba ischémie může zahrnovat chirurgické nebo srdeční intervenční postupy.
Závěr
Ischemická choroba srdeční (IHD) je jedním z nejzávažnějších srdečních stavů, charakterizovaných nedostatkem průtoku kyslíku do buněk myokardu.
Ischemie srdce je způsobena kombinací proměnlivých a nemodifikovatelných příčin. Při každé rutinní návštěvě by se lékaři primární péče měli zaměřit na modifikovatelnou úpravu rizikových faktorů. Kontrola diabetu, hypertenze a hladiny cholesterolu, stejně jako odvykání kouření, hubnutí a cvičení, může mít významný dopad. Vzhledem k tomu, že se jedná o celosvětový problém veřejného zdraví, musí být ve školních osnovách a v různých sdělovacích prostředcích vytvořeno větší povědomí.