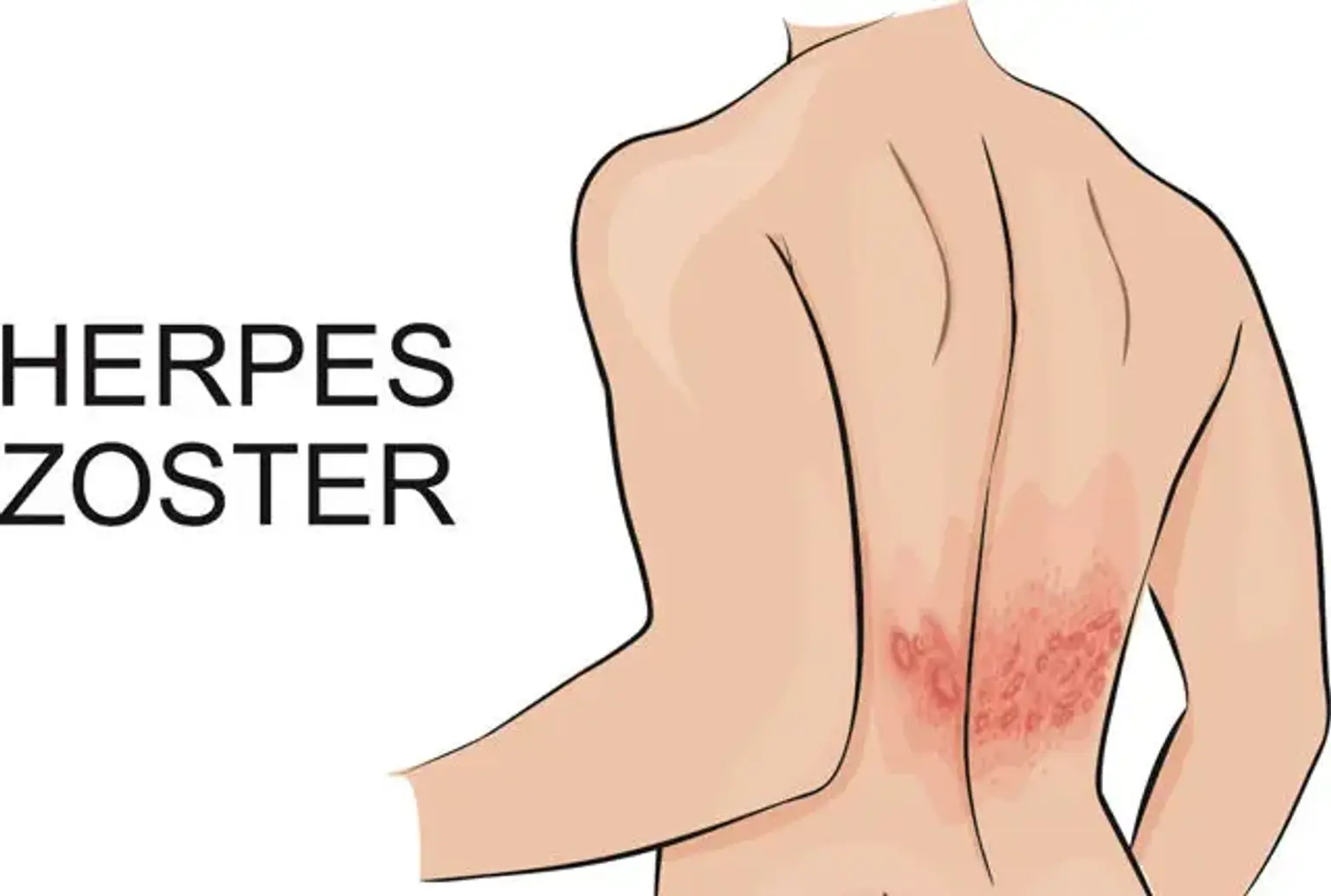
Pásový opar je typ virové infekce známé také jako herpes zoster. Základní příčinou této infekce je virus varicella-zoster, který je podobným spouštěčem planých neštovic. Navzdory zotavení z infekce planými neštovicemi mohou viry zůstat v nervovém systému několik let. To je předtím, než se znovu aktivují jako šindele.
Typicky je pásový opar spojen s červenou kožní vyrážkou, která může mít za následek bolest, zánět nebo pálení. Tato infekce se také projevuje jako řada puchýřů na jedné části těla, zejména na trupu, obličeji a krku. Naštěstí se pásový opar zřídka vyvíjí více než jednou u člověka a většina případů se vyčistí po dvou nebo třech týdnech.
Předpokládá se, že zoster je způsoben neschopností imunitního systému zvládnout latentní replikaci viru. Výskyt herpes zoster je významně spojen s imunologickým stavem. Jedinci s vysokým stupněm imunity mají menší pravděpodobnost, že získají šindele. Virus není neškodný a může se projevit různými způsoby. Dokonce i poté, co se herpes zoster uzdravil, mnoho jedinců zažívá středně těžkou až silnou bolest, známou jako postherpetická neuralgie.