Ischämische Herzkrankheit
Überblick
Ischämische Herzerkrankungen sind ein dynamischer Prozess, der durch Atherosklerose der Koronararterien oder funktionelle Veränderungen in der koronaren Zirkulation charakterisiert wird und durch Veränderungen des Lebensstils, medikamentöse Behandlungen und Revaskularisierung angegangen werden kann. Die Erkrankung kann durch eine solche Therapie stabilisiert oder rückgängig gemacht werden. Die klinischen Manifestationen von ischämischer Herzerkrankung werden nun unter Verwendung einer neuen Nomenklatur als akutes Koronarsyndrom oder chronisches Koronarsyndrom klassifiziert.
Eine Abnahme der Inzidenz von obstruktiven koronaren Herzerkrankungen in der symptomatischen Bevölkerung führt zu einer verringerten Prätestwahrscheinlichkeit und klinischen Wahrscheinlichkeit einer Erkrankung, was den diagnostischen Untersuchungsgang beeinflusst. Nichtinvasive funktionelle oder anatomische Bildgebung zur Myokardischämie ist als initiale Testmethode zur Erkennung von koronarer Herzerkrankung bei symptomatischen Personen angezeigt, wenn die klinische Untersuchung allein obstruktive Erkrankungen nicht ausschließen kann.
Was ist eine ischämische Herzkrankheit?
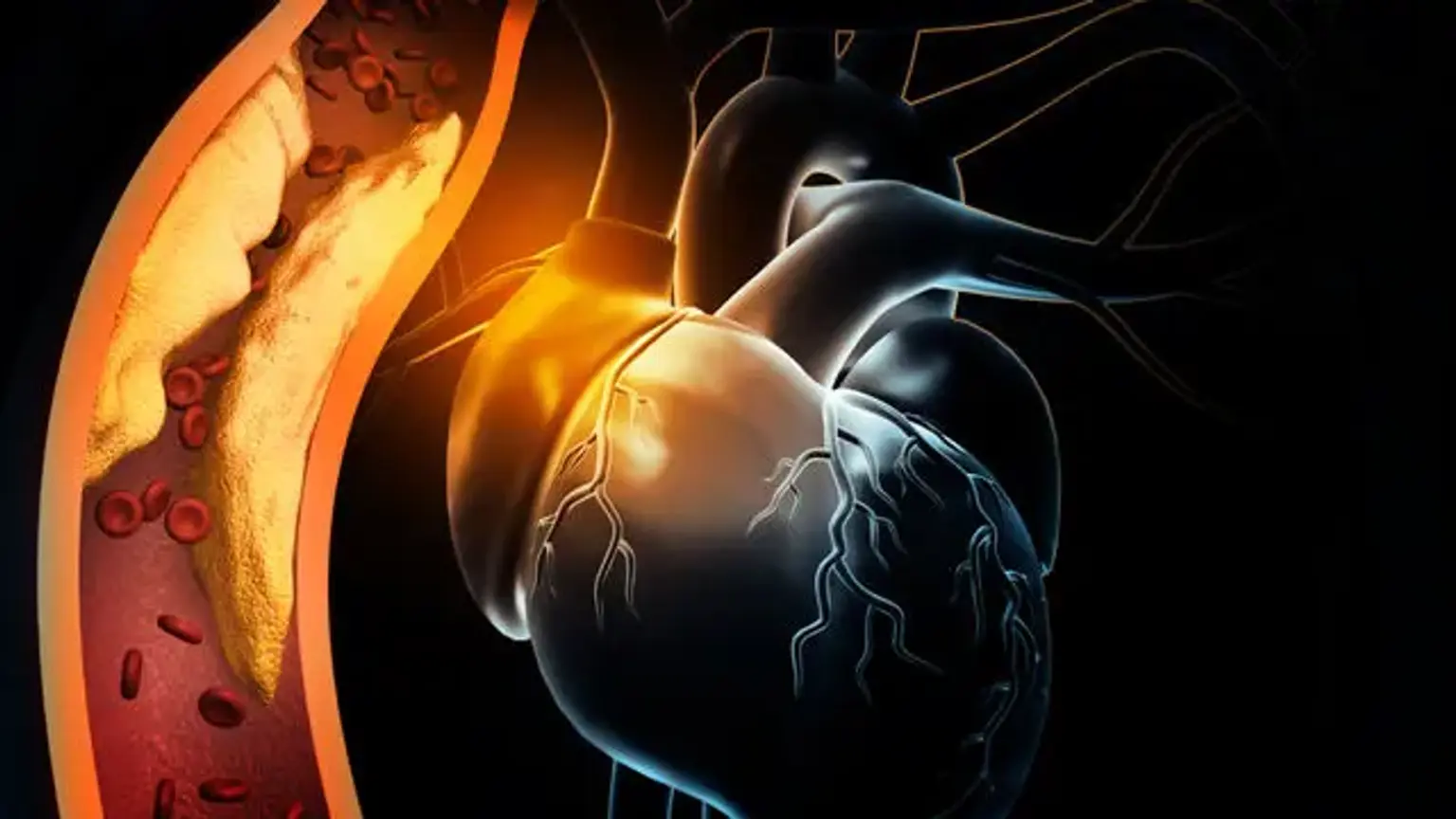
Ischämie wird als unzureichende Blutversorgung (Zirkulation) in einem bestimmten Bereich aufgrund einer Blockade der Blutgefäße, die diesen Bereich versorgen, beschrieben. Ischämie bedeutet, dass ein Organ (z. B. das Herz) nicht ausreichend Blut und Sauerstoff erhält. Die ischämische Herzkrankheit, auch bekannt als koronare Herzkrankheit (KHK) oder koronare Arterienerkrankung, bezieht sich auf kardiale Schwierigkeiten, die durch verengte Koronararterien verursacht werden, die Blut zum Herzmuskel führen. Obwohl die Verengung durch einen Blutgerinnsel oder eine Verengung der Blutarterie verursacht werden kann, wird sie am häufigsten durch Plaquebildung verursacht, die als Atherosklerose bekannt ist.
Wenn die Blutversorgung zum Herzmuskel vollständig unterbrochen ist, sterben die Herzmuskelzellen ab, was zu einem Herzinfarkt führt, der auch als Myokardinfarkt (MI) bekannt ist. Die meisten Menschen mit früher CHD (weniger als 50% Verengung) haben keine Symptome oder Einschränkungen des Blutflusses. Symptome können jedoch auftreten, wenn die Atherosklerose fortschreitet, insbesondere wenn sie unbehandelt bleibt. Sie treten besonders während körperlicher Aktivität oder geistiger Belastung auf, wenn der Bedarf an mit dem Blut transportiertem Sauerstoff steigt.
Angina pectoris ist das Unwohlsein, das auftritt, wenn der Herzmuskel nicht genug Sauerstoff erhält. Dies ist ein klinischer Zustand, der durch Schmerzen in der Brust, im Kiefer, Schulter, Rücken oder Arm gekennzeichnet ist, die durch körperliche Aktivität oder geistige Belastung verstärkt werden und durch Ruhe oder die Einnahme von Nitroglycerin schnell gelindert werden können. Angina tritt am häufigsten bei Patienten mit KHK auf, kann jedoch auch bei Menschen mit Herzklappenerkrankungen, hypertropher Kardiomyopathie und unkontrolliertem Bluthochdruck auftreten. Patienten mit normalen Koronararterien können gelegentlich aufgrund von Koronarspasmen oder Endotheldysfunktion Angina haben.
Angina
Die kanadische Klassifikationsmethode der Canadian Cardiovascular Society (CCS) wird verwendet, um Angina pectoris oder ein Angina-Äquivalent (z. B. Belastungsdyspnoe) anhand einer Beschreibung des Schweregrads der Aktivität, die Symptome auslöst, zu klassifizieren.
Angina in der Klasse I wird als Angina beschrieben, die während schwerer, schneller oder lang anhaltender Anstrengung bei der Arbeit oder Freizeitaktivitäten auftritt, aber nicht während normaler körperlicher Aktivität. Holzhacken, Bergsteigen, Radfahren, Aerobic-Ballett, schnelles Tanzen oder Square Dancing, Joggen eines 10-Minuten-Meilen-Tempos, Seilspringen, Skaten, Skifahren, Tennis oder Squash spielen und mit einer Geschwindigkeit von 5 Meilen pro Stunde gehen sind alles Aktivitäten der Klasse I.
Angina der Klasse II wird als Angina beschrieben, die die normale Aktivität leicht einschränkt, wie zum Beispiel schnelles Gehen oder Treppensteigen, Treppensteigen bergauf, Treppensteigen nach dem Essen; bei Kälte oder Wind; unter emotionalem Stress; nur während der ersten Stunden nach dem Aufwachen; oder beim Gehen mehr als zwei Blocks auf ebenem Gelände und beim Steigen von mehr als einer Etage gewöhnlicher Treppen in normalem Tempo und unter normalen Bedingungen.
Das Gehen von ein oder zwei Blocks auf ebenem Gelände, das Besteigen einer Treppe in normalen Bedingungen und normalem Tempo, das Spielen eines Musikinstruments, Hausarbeiten, Gartenarbeit, Staubsaugen, Spazierengehen mit einem Hund oder das Herausbringen des Mülls sind alles Beispiele für körperliche Aktivitäten, die in der Klasse III eingeschränkt sind.
Die Klasse IV wird durch die Unfähigkeit gekennzeichnet, ohne Beschwerden körperlich aktiv zu sein; Angina-Symptome können auch in Ruhe auftreten. Bis zu 3 bis 4 Millionen Amerikaner können an stiller Ischämie leiden, die oft als Ischämie ohne Beschwerden oder als Herzinfarkt ohne Warnung bekannt ist. Menschen mit Angina pectoris können auch unerkannte Phasen stiller Ischämie haben. Personen, die einen Herzinfarkt hatten oder Diabetes haben, haben auch ein erhöhtes Risiko für die Entwicklung stiller Ischämie.
Epidemiologie
Die jährliche Inzidenz von Herzinfarkten wird auf 935.000 geschätzt, darunter 610.000 neue und 325.000 wiederkehrende Infarkte. Die Gesamtprävalenz von Angina pectoris beträgt 4,6 Prozent, wobei Frauen eine höhere altersbereinigte Prävalenz als Männer aufweisen. Mehr als die Hälfte aller kardiovaskulären Ereignisse bei Männern und Frauen unter 75 Jahren werden durch KHK verursacht. Nach dem 40. Lebensjahr haben Männer eine lebenslange Wahrscheinlichkeit von 49 Prozent und Frauen eine lebenslange Wahrscheinlichkeit von 32 Prozent, an KHK zu erkranken.
Kardiovaskuläre Erkrankungen sind die Hauptursache für Mortalität bei Männern und Frauen. Im Jahr 2006 war es für jeden sechsten Todesfall in den USA verantwortlich; Die Mortalität bei KHK betrug 425.425, während die Mortalität bei MI 141.462 betrug. Alle 25 Sekunden hat ein Amerikaner ein koronares Ereignis, und jede Minute stirbt eine Person an den Folgen eines koronaren Ereignisses. Alle 34 Sekunden hat ein Amerikaner einen Herzinfarkt, und 15% sterben daran.
Ischämische Herzkrankheit verursacht
Die durch Ischämie bedingte Herzkrankheit ist eine komplexe Erkrankung. Nicht veränderbare und veränderbare ätiologische Faktoren können breit klassifiziert werden. Geschlecht, Alter, Familienanamnese und Genetik sind Beispiele für nicht veränderbare Elemente. Rauchen, Fettleibigkeit, Cholesterinspiegel und psychosoziale Variablen sind alles veränderbare Risikofaktoren. Ein schnellerer Lebensstil in der westlichen Welt hat dazu geführt, dass Menschen mehr Fast Food und ungesunde Mahlzeiten zu sich nehmen, was zu einem Anstieg der Prävalenz von ischämischer Herzkrankheit führt.
Eine bessere primäre Versorgung in den mittleren und oberen sozioökonomischen Schichten in den USA hat das Auftreten auf ein höheres Alter verlagert. Rauchen ist immer noch die Hauptursache für kardiovaskuläre Erkrankungen. Die Häufigkeit des Rauchens bei Erwachsenen in den USA betrug 2016 15,5 Prozent.
Das männliche Geschlecht ist anfälliger als das weibliche Geschlecht. Hypercholesterinämie ist immer noch ein bedeutender veränderbarer Risikofaktor für Koronare Herzkrankheit. Erhöhte niedrig-dichte Lipoproteine (LDL) erhöhten das Risiko für KHK, während erhöhte hochdichte Lipoproteine (HDL) das Risiko für KHK verringerten.
Pathophysiologie
Die Bildung atherosklerotischer Plaque ist ein charakteristisches Merkmal der Pathogenese der ischämischen Herzkrankheit. Plaque ist ein Aufbau von fetthaltigen Substanzen, der das Arterienlumen verengt und den Blutfluss blockiert. Die Bildung eines "fettigen Streifens" ist die erste Phase des Prozesses. Die Bildung eines fettigen Streifens wird durch die subendotheliale Ablagerung von lipidbeladenen Makrophagen, auch als Schaumzellen bekannt, verursacht. Bei einem vaskulären Schaden platzt die Intimaschicht, und Monozyten wandern in die subendotheliale Region, wo sie sich in Makrophagen differenzieren.
Diese Makrophagen nehmen oxidierte Partikel von Low-Density-Lipoprotein (LDL) auf, was zur Bildung von Schaumzellen führt. T-Zellen werden aktiviert und Zytokine werden freigesetzt, um bei dem pathogenen Prozess zu helfen. Freigesetzte Wachstumsfaktoren aktivieren glatte Muskelzellen, die oxidierte LDL-Partikel und Kollagen aufnehmen und sie neben aktivierten Makrophagen ablagern, wodurch die Anzahl der Schaumzellen erhöht wird. Durch diesen Prozess wird eine subendotheliale Plaque gebildet.
Wenn das Endothel nicht weiter geschädigt wird, kann sich diese Plaque im Laufe der Zeit vergrößern oder stabilisieren. Wenn die Läsion stabil wird, bildet sich eine faserige Abdeckung, und die Läsion verkalkt im Laufe der Zeit. Mit der Zeit kann die Läsion hämodynamisch bedeutend genug werden, dass während Zeiten erhöhten Bedarfs nicht genügend Blut das Herzgewebe erreicht, was zu Angina-Symptomen führt.
In Ruhe würden die Symptome jedoch abklingen, da der Sauerstoffbedarf abnimmt. Eine Läsion muss mindestens zu 90% verengt sein, um Angina in Ruhe auszulösen. Einige Plaques können brechen, wodurch Gewebefaktoren freigesetzt werden und es zur Thrombose kommt. Je nach Schweregrad des Schadens kann diese Thrombose zu einer teilweisen oder vollständigen Blockade des Lumens und zur Entwicklung des akuten Koronarsyndroms (ACS) in Form von instabiler Angina, NSTEMI oder STEMI führen.
Die Klassifizierung der ischämischen Herzkrankheit erfolgt in der Regel wie folgt:
- Stabile ischämische Herzkrankheit (SIHD)
- Akutes Koronarsyndrom (ACS)
- ST-Hebungsinfarkt (STEMI)
- Non-ST-Hebungsinfarkt (NSTEMI)
- Instabile Angina
Ischämische Herzkrankheit Symptome
Bevor mit weiteren Untersuchungen fortgefahren wird, ist es wichtig, eine gründliche Anamnese und körperliche Untersuchung durchzuführen. Koronare Herzkrankheit kann sich als stabile ischämische Herzkrankheit (SIHD) oder akutes Koronarsyndrom (ACS) (ACS) manifestieren. Wenn sie nicht behandelt wird, kann sie zu Herzinsuffizienz führen. Patienten sollten zu Brustbeschwerden, ihrem Zusammenhang mit körperlicher Anstrengung und Schmerzen, die in Kiefer, Nacken, linkem Arm oder Rücken ausstrahlen, befragt werden.
Atemnot sollte sowohl in Ruhe als auch während körperlicher Belastung untersucht werden. Fragen Sie nach Synkopen, Herzrasen, Tachypnoe, Ödemen der unteren Extremitäten, Orthopnoe und körperlicher Belastbarkeit. Eine Familienanamnese von ischämischer Herzkrankheit sowie Ernährung, Rauch- und Lebensstilgewohnheiten sollten erfasst werden.
Inspektion, Palpation und Auskultation sollten alle Teil der körperlichen Untersuchung sein. Akuter Stress, juguläre Venenstauung und periphere Ödeme sollten alle untersucht werden. Bei der Palpation sollte auf Flüssigkeitsthrills und -hebungen geachtet werden. Wenn periphere Ödeme vorliegen, sollte der Schweregrad bestimmt werden. Die Venenstauung sollte gemessen werden. Das Herz sollte an allen vier Stellen auskultiert werden, und auch die Lunge sollte auskultiert werden, wobei ein besonderer Schwerpunkt auf den unteren Zonen liegt.
Diagnose
Zu den wichtigsten Modalitäten zur Bewertung der koronaren Herzkrankheit gehören EKG, Echokardiographie, Röntgenaufnahme des Brustkorbs, Belastungstest, Herzkatheteruntersuchung und Bluttests. Diese Untersuchungen werden je nach den Umständen durchgeführt, unter denen die Patienten erscheinen. Im Folgenden finden Sie Details zu den vielen diagnostischen Methoden, die wir zur Bewertung der koronaren Herzkrankheit haben:
- Elektrokardiogramm (EKG)
Das Elektrokardiogramm (EKG) ist ein einfacher, aber äußerst nützlicher Test zur Diagnose von koronarer Herzkrankheit. Es erfasst die elektrische Aktivität im Herzleitungssystem mit zehn Elektroden, die an bestimmten Stellen auf die Haut aufgebracht werden. Es erklärt die Physiologie sowie die Architektur des Herzens.
Es enthält in der Regel 12 Ableitungen auf dem nach dem Test gedruckten Papier, wobei jede Ableitung einem bestimmten Ort des Herzens entspricht. Die Rate, der Rhythmus und die Achse des Herzens sind alles wichtige Dinge, die auf einem EKG untersucht werden. Anschließend können Daten zu akuten und chronischen pathologischen Prozessen gewonnen werden. ST-Segment- und T-Wellen-Abnormalitäten können bei akutem Koronarsyndrom beobachtet werden.
Es ist auch möglich zu beobachten, ob sich ein ACS zu Arrhythmien entwickelt hat. In chronischen Situationen kann ein EKG Achsendeviationen, Bündelblockaden und Ventrikuläre Hypertrophie aufzeigen. EKG ist auch eine kostengünstige, leicht zugängliche Testmodalität, die nicht vom Anwender abhängt.
- Echokardiographie
Die Echokardiographie ist eine Art der Herzultraschalluntersuchung. Es handelt sich um eine nicht-invasive Testmethode, die in akuten und chronischen Situationen sowie im stationären und ambulanten Bereich eingesetzt wird. Es kann Informationen zur Wandbewegung, zur Klappeninsuffizienz und -stenose, zu infektiösen oder Autoimmunerkrankungen und zu Kammerdurchmessern in akuten Situationen liefern.
Es kann auch zur Diagnose akuter pulmonaler Erkrankungen wie Lungenembolie eingesetzt werden. Der Perikardraum wird ebenfalls bewertet. Es kann in chronischen Situationen durchgeführt werden, um dieselben oben genannten Informationen sowie eine Reaktion auf die Therapie zu sehen. Es wird auch als Teil des Belastungstests in einer ambulanten Umgebung verwendet. Neben der Diagnostik hat es auch einen therapeutischen Zweck. Zum Beispiel kann eine Perikardiocentese mit einer von der Echokardiographie geführten Nadel durchgeführt werden. Dieser Test ist vom Anwender abhängig und kann teurer sein als ein EKG.
- Belastungs-EKG
Das Belastungs-EKG ist eine nicht-invasive Methode zur Beurteilung der koronaren Herzkrankheit. Wenn es in einer geeigneten Situation durchgeführt wird, ist es nützlich, um eine kardiale Erkrankung bei Verdacht auf Angina pectoris oder ähnliche Symptome auszuschließen oder zu bestätigen. Während des Tests wird das Herz künstlich belastet, und wenn der Patient spezifische abnormale EKG-Abnormalitäten in den ST-Segmenten oder Symptome von Angina pectoris aufweist, wird der Test abgebrochen und die koronare Herzkrankheit bestätigt.
- Röntgenaufnahme der Lunge
Ein Röntgenbild des Brustkorbs ist ein wichtiger Bestandteil der ersten Beurteilung von Herzkrankheiten. Stehende posteroanterior (PA) und links laterale Dekubitus-Bilder sind üblich. Anteroposteriore (AP)-Projektionen werden gelegentlich erworben, insbesondere in stationären Einstellungen, wenn der Patient liegt. Die Interpretation von AP-Filmen ist jedoch stark eingeschränkt. Eine korrekte Analyse von PA- und AP-Aufnahmen liefert wichtige und kosteneffektive Informationen über das Herz, die Lungen und die Blutgefäße. Die Interpretation sollte schrittweise erfolgen, um wichtige Informationen nicht zu übersehen.
- Blutuntersuchung
Blutuntersuchungen helfen bei der Diagnosestellung und der Bewertung von Therapieansprechen. In Notfallsituationen werden häufig kardiale Enzyme und B-Typ natriuretische Peptide zusammen mit kompletten Blutbildern und metabolischen Panels durchgeführt. BNP liefert Informationen über eine kardiogene Volumenüberlastung, hat jedoch Grenzen.
Es kann bei Nierenkrankheiten und Fettleibigkeit übertrieben sein. Kardiale Enzyme wie CK und Troponin können ein akutes Ischämieereignis nachweisen. Bei chronischen Erkrankungen kann ein Lipidprofil wertvolle prognostische Informationen liefern. C-reaktives Protein (CRP) und Erythrozytensedimentationsrate (ESR) können zur Diagnose von Erkrankungen wie akuter Perikarditis verwendet werden.
Leberfunktionstests (LFTs) können zur Screening auf einen infiltrativen Prozess verwendet werden, der sowohl die Leber als auch das Herz gleichzeitig schädigen kann, wie z. B. Hämochromatose. Lebertests werden auch verwendet, um erhöhte Druckwerte im rechten Herzen, insbesondere bei chronischen Erkrankungen, zu untersuchen.
- Herzkatheterisierung
Die Herzkatheteruntersuchung ist die Goldstandard- und zuverlässigste Methode zur Beurteilung der ischämischen koronaren Herzkrankheit. Es handelt sich jedoch um eine invasive Behandlung mit potenziellen Risiken. Die Technik ist nicht für jeden geeignet. Patienten mit einem mittleren Vortest-Wahrscheinlichkeitswert für eine koronare Herzkrankheit sind in Nicht-Akutsituationen in der Regel die besten Kandidaten dafür.
Alle STEMI-Patienten und ausgewählte NSTEMI-Patienten erhalten in der ACS-Situation eine dringende Herzkatheteruntersuchung. Diese Technik wird in einem Herzkatheterisierungslabor durchgeführt, erfordert Kompetenz und wird unter leichter Sedierung durchgeführt. Die Technik umfasst die Kontrastmittelgabe, die zu schweren allergischen Reaktionen und Nierenschäden führen kann.
Behandlung von ischämischen Herzerkrankungen
Koronare Herzkrankheit (KHK) kann sich als stabile ischämische Herzkrankheit (SIHD) oder akutes Koronarsyndrom (ACS) manifestieren. Ersteres tritt in chronischen Situationen auf, während letzteres in akuten Situationen auftritt. Die Behandlung hängt von der Art der Erkrankung ab. Wir werden uns mit der Behandlung jedes Subtyps separat befassen:
Stabile ischämische Herzkrankheit
Das häufigste Symptom der stabilen ischämischen Herzkrankheit ist die stabile Angina. Stabile Angina wird definiert als substernales Brustunbehagen oder Druck, der bei Anstrengung oder geistigem Stress zunimmt und durch Ruhe oder Nitroglycerin gelindert wird und mindestens zwei Monate anhält. Es ist wichtig zu verstehen, dass herkömmliche anginöse Symptome fehlen können und dass sie bei bestimmten demografischen Gruppen wie Frauen, älteren Menschen und Diabetikern mit atypischen Symptomen und Belastungsdyspnoe unterschiedlich auftreten kann.
Nicht-pharmakologische und pharmakologische Therapien werden zur Behandlung von SIHD eingesetzt. Zu den Lifestyle-Änderungen gehören Raucherentwöhnung, regelmäßige körperliche Aktivität, Gewichtsverlust, gute Kontrolle von Diabetes und Bluthochdruck sowie eine ausgewogene Ernährung. Beispiele für pharmakologische Behandlungen sind kardioprotektive und antianginöse Medikamente.
Jeder Patient sollte eine Kombination aus niedrig dosierter Aspirin, Betablockern, Nitroglycerin bei Bedarf und einem Statin mit mittlerer bis hoher Intensität erhalten. Wenn dies die Symptome nicht kontrolliert, sollte die Betablocker-Medikation auf Herzfrequenzen von 55-60 erhöht werden, und die Zugabe von Calciumkanalblockern und langwirksamen Nitraten sollte untersucht werden.
Um refraktäre Angina-Symptome zu lindern, kann Ranolazin hinzugefügt werden. Wenn die maximale Therapie die Angina nicht lindert, sollte eine Herzkatheteruntersuchung durchgeführt werden, um die Koronararchitektur zu betrachten, und je nach Profil des Patienten sollte eine Entscheidung für eine perkutane koronare Intervention (PCI) oder eine koronare Bypass-Operation (CABG) getroffen werden.
Akutes Koronarsyndrom
Das akute Koronarsyndrom ist durch plötzlich auftretendes substernales Brustunbehagen oder Druck gekennzeichnet, das in der Regel bis zum Hals und linken Arm ausstrahlt und oft von Atemnot, Herzklopfen, Desorientierung, Synkope, Herzstillstand oder neu aufgetretener Herzinsuffizienz begleitet wird. Bei allen ACS-Patienten ist eine prompte EKG-Untersuchung erforderlich, um nach STEMI zu suchen, und wird häufig vor Ort von einem Rettungsdienstteam durchgeführt.
STEMI wird durch das Vorhandensein von 1 mm ST-Streckenhebung in benachbarten Extremitäten- oder Brustwandableitungen (mit Ausnahme von V2 und V3) identifiziert. Um mit STEMI in V2 und V3 diagnostiziert zu werden, müssen Männer 2 mm Anhebungen und Frauen 1,5 mm Anhebungen haben.
Hochdosierte Statin-Medikamente und Betablocker sollten ebenfalls so schnell wie möglich begonnen werden. Basierend auf den Eigenschaften des Patienten sollten P2Y12-Inhibitoren (Prasugrel, Ticagrelor oder Prasugrel) begonnen werden. Patienten mit NSTE ACS sollten mit Antikoagulanzien wie Heparin oder Enoxaparin behandelt werden. Bei Patienten mit mittleren bis hohen TIMI-Werten (> 2) wird eine frühzeitige invasive Behandlung innerhalb von 24 Stunden bei NSTEMI empfohlen.
Regelmäßige Besuche bei Kardiologen und Hausärzten sind für die langfristige Betreuung von koronaren Herzkrankheiten unerlässlich. Die Einhaltung von Medikamenten und Lifestyle-Änderungen ist entscheidend.
Differentialdiagnose
Aufgrund der Nähe des Herzens zu umliegenden Organen wie Lungen, Magen, großen Venen und muskuloskelettalen Organen hat die koronare Herzkrankheit eine Vielzahl von Differentialdiagnosen. Akute Angina-Brustschmerzen können mit akuter Perikarditis, Myokarditis, Prinzmetal-Angina, Perikarderguss, akuter Bronchitis, Lungenentzündung, Pleuritis, Pleuraerguss, Aortendissektion, GERD, peptischer Ulkuskrankheit, ösophagealen Motilitätsstörungen und Costochondritis verwechselt werden.
Stabile koronare Herzkrankheit kann auch mit GERD, peptischer Ulkuskrankheit, Costochondritis und Pleuritis verwechselt werden. Um die Differentialdiagnose einzugrenzen und eine angemessene Diagnose zu erreichen, sollten die Anamnese, die körperliche Untersuchung und die diagnostischen Untersuchungen sorgfältig durchgeführt werden.
Prognose
Die Prognose der Krankheit wird von einer Vielzahl von Variablen bestimmt, von denen einige verändert werden können, während andere nicht. Einige der Determinanten sind das Alter des Patienten, Geschlecht, Familiengeschichte und Genetik, Ethnizität, Ernährung und Rauchgewohnheiten, Medikamenteneinhaltung, Zugang zur Gesundheitsversorgung und finanzielle Situation sowie die Anzahl der betroffenen Arterien. Diabetes mellitus, Hypertonie, Dyslipidämie und chronische Nierenerkrankungen sind alle Komorbiditäten, die das Gesamtergebnis beeinflussen.
Komplikationen
Die häufigsten mit koronarer Herzkrankheit verbundenen Komplikationen sind Arrhythmien, akutes Koronarsyndrom, Herzinsuffizienz, Mitralinsuffizienz, Ruptur der ventrikulären freien Wand, Perikarditis, Aneurysmabildung und Muralthromben.
Ischämische Herzkrankheit bei Kindern
Die ischämische Herzkrankheit bei Kindern wird häufig durch anatomische Defekte der proximalen Koronararterien, Koronarfisteln, Kawasaki-Krankheit oder Schädigung der Koronararterien während einer Herzoperation verursacht. Ischämie kann bei Kindern mithilfe von Belastungs- oder Ruhe-Echokardiographie, radionuklidperfusionstests oder kardialer Magnetresonanztomographie diagnostiziert werden, wobei jedoch keine zwei Anomalien in zwei Regionen erforderlich sind. Die Behandlung von Ischämie kann operative oder kardiale interventionelle Verfahren umfassen.
Schlussfolgerung
Die ischämische Herzkrankheit (IHD) ist eine der schwerwiegendsten kardialen Erkrankungen, die durch einen Mangel an Sauerstoffversorgung der Myokardzellen gekennzeichnet ist.
Die Ischämie des Herzens wird durch eine Kombination aus veränderbaren und unveränderbaren Ursachen verursacht. Bei jeder Routineuntersuchung sollten Hausärzte sich auf die Änderung veränderbarer Risikofaktoren konzentrieren. Die Kontrolle von Diabetes, Hypertonie und Cholesterinspiegeln sowie das Aufhören des Rauchens, Gewichtsverlust und körperliche Bewegung können einen signifikanten Einfluss haben. Da es sich um ein weltweites öffentliches Gesundheitsproblem handelt, muss ein größeres Bewusstsein in Schulcurricula und verschiedenen Medien geschaffen werden.