Cardiopatía isquémica
Visión general
La cardiopatía isquémica es un proceso dinámico caracterizado por aterosclerosis de las arterias coronarias o cambios funcionales en la circulación coronaria que pueden abordarse a través de cambios en el estilo de vida, tratamientos farmacéuticos y revascularización. La enfermedad puede estabilizarse o retroceder como resultado de dicha terapia. Las manifestaciones clínicas de la cardiopatía isquémica ahora se clasifican como síndrome coronario agudo o síndrome coronario crónico, utilizando una nueva nomenclatura.
Una disminución en la incidencia de enfermedad arterial coronaria obstructiva en una población sintomática da como resultado una disminución de la probabilidad previa a la prueba y la probabilidad clínica de enfermedad, lo que influye en el análisis de diagnóstico. Las imágenes funcionales o anatómicas no invasivas para la isquemia miocárdica están indicadas como la prueba inicial para detectar la enfermedad arterial coronaria en individuos sintomáticos cuando el examen clínico por sí solo no puede descartar la enfermedad obstructiva.
¿Qué es la cardiopatía isquémica?
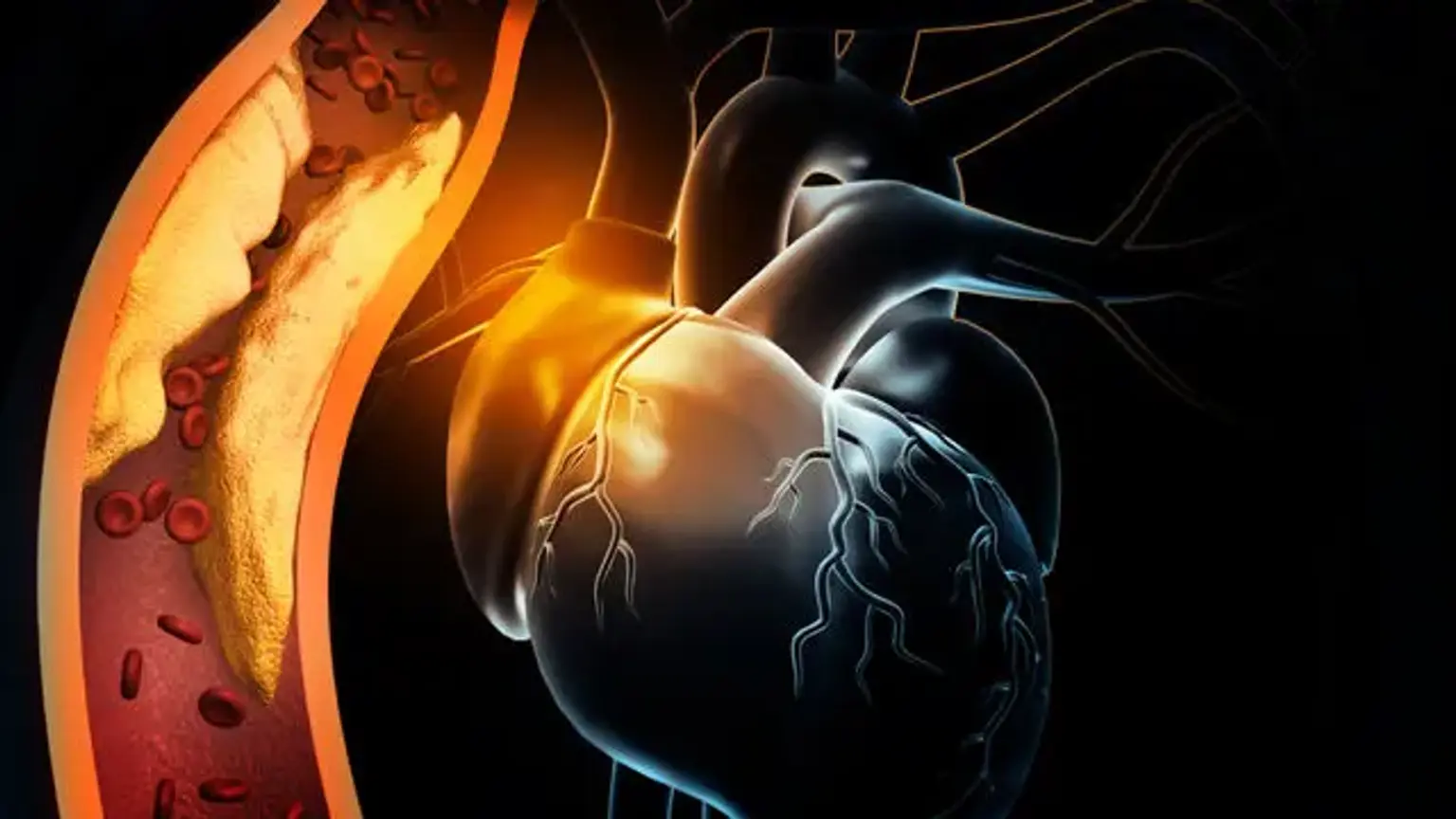
La isquemia se describe como un suministro insuficiente de sangre (circulación) a un área en particular como resultado de un bloqueo de los vasos sanguíneos que alimentan el área. La isquemia indica que un órgano (por ejemplo, el corazón) no está recibiendo sangre y oxígeno adecuados. La cardiopatía isquémica, también conocida como enfermedad coronaria (EC) o enfermedad de las arterias coronarias, se refiere a las dificultades cardíacas causadas por arterias coronarias constreñidas, que alimentan de sangre al músculo cardíaco. Aunque el estrechamiento puede ser causado por un coágulo de sangre o una constricción de la arteria sanguínea, es más comúnmente causado por la formación de placa, que se conoce como aterosclerosis.
Cuando el suministro de sangre al músculo cardíaco se interrumpe por completo, las células del músculo cardíaco mueren, lo que resulta en un ataque cardíaco, también conocido como infarto agudo de miocardio (IAM). La mayoría de las personas con EC temprana (menos del 50%) no tienen síntomas o limitaciones del flujo sanguíneo. Sin embargo, los síntomas pueden desarrollarse a medida que avanza la aterosclerosis, especialmente si no se trata. Son particularmente propensos a desarrollarse durante la actividad física o el estrés mental, cuando aumenta la demanda de oxígeno transportado por la sangre.
La angina de pecho es la incomodidad que se siente cuando el músculo cardíaco no recibe suficiente oxígeno. Esta es una condición clínica caracterizada por dolor en el pecho, la mandíbula, el hombro, la espalda o el brazo que aumenta por la actividad o el estrés mental y se alivia rápidamente con el descanso o tomando nitroglicerina. La angina se observa con mayor frecuencia en pacientes con cardiopatía coronaria, aunque también puede ocurrir en personas con enfermedad valvular, miocardiopatía hipertrófica e hipertensión no controlada. Los pacientes con arterias coronarias normales pueden ocasionalmente tener angina de pecho debido a un espasmo coronario o disfunción endotelial.
Angina
El método de clasificación de la Sociedad Cardiovascular Canadiense (SCC) se utiliza para clasificar la angina o un análogo anginoso (por ejemplo, disnea por esfuerzo) basado en una descripción del grado de actividad que induce los síntomas.
La angina en la Clase I se describe como angina que se desarrolla durante el esfuerzo severo, rápido o prolongado en el trabajo o la recreación, pero no durante la actividad física normal. Cortar madera, escalar colinas, andar en bicicleta, bailar ballet aeróbico, baile de salón (rápido) o cuadrillas, trotar por 10 minutos, saltar la cuerda, patinar, esquiar, jugar tenis o squash, y caminar 5 millas por hora son todas actividades de Clase I.
La angina de clase II se define como la angina que limita ligeramente la actividad ordinaria, como caminar o subir escaleras rápidamente, caminar o subir escaleras cuesta arriba, caminar o subir escaleras después de las comidas; en frío o viento; bajo estrés emocional; solo durante las primeras horas después del despertar; o caminar más de dos cuadras en terreno nivelado y subir más de un tramo de escaleras ordinarias a un ritmo normal y en condiciones normales.
Caminar una o dos cuadras en un terreno nivelado, subir un tramo de escaleras en condiciones normales y a ritmo normal, tocar un instrumento musical, completar las tareas domésticas, jardinería, pasar la aspiradora, pasear a un perro o sacar la basura son ejemplos de limitaciones de actividad física de Clase III.
La clase IV se distingue por la incapacidad de realizar cualquier actividad física sin molestias; los síntomas anginosos pueden estar presentes incluso cuando se descansa. Hasta 3 a 4 millones de estadounidenses pueden sufrir de isquemia silenciosa, a menudo conocida como isquemia sin molestias o un ataque cardíaco sin previo aviso. Las personas que sufren de angina también pueden tener períodos no detectados de isquemia silenciosa. Las personas que han tenido un ataque cardíaco o que tienen diabetes también corren el riesgo de desarrollar isquemia silenciosa.
Epidemiología
Se prevé que la incidencia anual de IAM sea de 935.000, incluidos 610.000 nuevos y 325.000 infartos recurrentes. La prevalencia total de angina de pecho es del 4,6 por ciento, y las mujeres tienen una mayor prevalencia ajustada por edad que los hombres. Más de la mitad de todos los eventos cardiovasculares en hombres y mujeres menores de 75 años son causados por EC. Después de los 40 años, los hombres tienen un 49 por ciento de probabilidades de por vida de contraer EC y las mujeres tienen un riesgo de por vida del 32 por ciento.
La enfermedad cardiovascular es la principal causa de mortalidad tanto en hombres como en mujeres. En 2006, fue responsable de una de cada seis muertes en los Estados Unidos; la mortalidad por cardiopatía coronaria fue de 425.425, mientras que la mortalidad por IAM fue de 141.462. Cada 25 segundos, un estadounidense tendrá un evento coronario, y cada minuto, una persona morirá como resultado de un evento coronario. Cada 34 segundos, un estadounidense tendrá un IAM, y el 15% morirá como resultado de ello.
Causas de la cardiopatía isquémica
La enfermedad cardíaca relacionada con la isquemia es una afección compleja. Los factores etiológicos no modificables y modificables se pueden clasificar ampliamente. El género, la edad, los antecedentes familiares y la genética son ejemplos de elementos no modificables. El tabaquismo, la obesidad, los niveles de colesterol y las variables psicosociales son factores de riesgo modificables. Un estilo de vida acelerado en el mundo occidental ha causado que las personas coman más comidas rápidas y comidas poco saludables, lo que lleva a un aumento en la prevalencia de la cardiopatía isquémica.
Una mejor atención primaria en las clases socioeconómicas medias y altas en los Estados Unidos ha trasladado la ocurrencia a más adelante en la vida. Fumar sigue siendo la principal causa de enfermedad cardiovascular. Se determinó que la frecuencia de tabaquismo entre los adultos en los Estados Unidos era del 15,5 por ciento en 2016.
El género masculino es propenso a ser más susceptible que el género femenino. La hipercolesterolemia sigue siendo un factor de riesgo modificable significativo para la enfermedad de las arterias coronarias. Las lipoproteínas de baja densidad (LDL) elevadas aumentaron el riesgo de enfermedad coronaria, mientras que el aumento de las lipoproteínas de alta densidad (HDL) disminuyó el riesgo de enfermedad coronaria.
Fisiopatología
La formación de placa aterosclerótica es un sello distintivo de la patogénesis de la cardiopatía isquémica. La placa es una acumulación de sustancia grasa que estrecha la luz de la arteria y obstruye el flujo sanguíneo. La creación de una "estría grasa" es la primera fase del proceso. La formación de una estría grasa es causada por la deposición subendotelial de macrófagos cargados de lípidos, a menudo conocidos como células de espuma. Cuando se produce una lesión vascular, la capa íntima se rompe y los monocitos se mueven hacia la región subendotelial, donde se diferencian en macrófagos.
Estos macrófagos absorben partículas oxidadas de lipoproteínas de baja densidad (LDL), lo que resulta en la formación de células de espuma. Las células T se activan y las citoquinas se liberan solo para ayudar en el proceso patógeno. Los factores de crecimiento liberados activan los músculos lisos, que recogen las partículas oxidadas de LDL y el colágeno y los depositan junto con los macrófagos activados, aumentando el número de células de espuma. La placa subendotelial se forma como resultado de este procedimiento.
Si el endotelio no se daña más, esta placa puede expandirse en tamaño o estabilizarse con el tiempo. Si la lesión se estabiliza, se desarrollará una cubierta fibrosa y la lesión se calcificará con el tiempo. Con el tiempo, la lesión puede volverse hemodinámicamente lo suficientemente sustancial como para que no llegue suficiente sangre al tejido cardíaco durante los momentos de demanda elevada, lo que resulta en síntomas de angina.
En reposo, sin embargo, los síntomas disminuirían a medida que disminuye la necesidad de oxígeno. Una lesión debe estar estenosada al menos al 90% para provocar angina en reposo. Algunas placas pueden romperse, exponiendo el factor tisular y resultando en trombosis. Dependiendo de la gravedad de la lesión, está trombosis puede resultar en un bloqueo subtotal o completo de la luz y el desarrollo del síndrome coronario agudo (SCA) en forma de angina inestable, IMSEST o IAMCEST.
La clasificación de la cardiopatía isquémica se realiza típicamente de la siguiente manera:
- Cardiopatía isquémica estable (CIE)
- Síndrome coronario agudo (SCA)
- MI de elevación st (IAMCEST)
- MI sin elevación ST (IMSEST)
- Angina inestable
Síntomas de la cardiopatía isquémica
Antes de proceder con un examen adicional, es fundamental obtener una historia completa y un examen físico. La enfermedad de las arterias coronarias puede presentarse como cardiopatía isquémica estable (CIE) o síndrome coronario agudo (SCA). Si no se trata, puede provocar insuficiencia cardíaca congestiva (ICC). Los pacientes deben ser interrogados con respecto a la incomodidad en el pecho, su relación con el esfuerzo físico y el dolor que se irradia a la mandíbula, el cuello, el brazo izquierdo o la espalda.
La disnea debe examinarse tanto en reposo como durante el ejercicio. Pregunte sobre síncope, palpitaciones, taquipnea, edema de extremidades inferiores, ortopnea y capacidad de ejercicio. Se deben recopilar antecedentes familiares de cardiopatía isquémica, así como comportamientos dietéticos, de tabaquismo y de estilo de vida.
La inspección, la palpación y la auscultación deben ser parte del examen físico. Se debe buscar angustia aguda, distensión venosa yugular y edema periférico. Cuando realice la palpación, busque soplos palpables y contracciones ventriculares fuertes. Si hay edema periférico, se debe evaluar el grado del mismo. Se debe medir la distensión de la vena yugular. El corazón debe ser auscultado en los cuatro lugares, y los pulmones también deben ser auscultados, con un énfasis específico en las zonas inferiores.
Diagnóstico
Por mencionar algunas, las principales modalidades para evaluar la enfermedad de las arterias coronarias incluyen ECG, ecocardiograma, Rx de torax, prueba de esfuerzo, cateterismo cardíaco y análisis de sangre. Estos exámenes se realizan en función de las circunstancias en las que aparecen los pacientes. Los siguientes son detalles sobre los muchos métodos de diagnóstico que tenemos para evaluar la enfermedad de las arterias coronarias:
- Electrocardiograma (ECG)
El electrocardiograma (ECG) es una prueba simple pero extremadamente útil en el diagnóstico de la enfermedad arterial coronaria. Detecta la actividad eléctrica en el sistema de conducción cardíaca utilizando diez derivaciones colocadas en la piel en lugares específicos. Explica la fisiología, así como la arquitectura del corazón.
Por lo general, contiene 12 derivaciones en el papel que se imprime después de la prueba, y cada derivación corresponde a un lugar distinto del corazón. La frecuencia, el ritmo y el eje del corazón son cosas importantes a tener en cuenta en un ECG. Después de eso, se pueden adquirir datos sobre procesos patológicos agudos y crónicos. Las anomalías del segmento ST y de la onda T se pueden observar en el síndrome coronario agudo.
También es posible observar si un SCA se ha convertido en arritmias. En situaciones crónicas, el ECG puede revelar desviación del eje, obstrucciones de la rama del haz e hipertrofia ventricular. El ECG también es una modalidad de prueba de bajo costo y fácil acceso que no depende del usuario.
- Ecocardiografía
La ecocardiografía es un tipo de ecografía cardíaca. Es una forma no invasiva de prueba que se utiliza tanto en situaciones agudas como crónicas, así como en entornos hospitalarios y ambulatorios. Podría revelar información sobre el movimiento de la pared, regurgitación valvular y estenosis, enfermedades infecciosas o autoinmunes y diámetros de cámara en circunstancias agudas.
También se puede utilizar para diagnosticar enfermedades pulmonares agudas como la embolia pulmonar. También se evalúa la cavidad pericárdica. Se puede hacer en situaciones crónicas para ver la misma información indicada anteriormente, así como una respuesta a la terapia. También se utiliza como parte de las pruebas de esfuerzo en un entorno ambulatorio. Además de los diagnósticos, tiene un propósito terapéutico; por ejemplo, la pericardiocentesis se puede hacer con una aguja guiada por ecocardiografía. Esta prueba depende del usuario y puede ser más costosa que un ECG.
- Prueba de esfuerzo
La prueba de esfuerzo es un método no invasivo para evaluar la enfermedad de las arterias coronarias. Cuando se lee en una situación apropiada, es útil para descartar o descartar una enfermedad cardíaca en el caso de sospecha de angina o angina similar. El corazón se estresa artificialmente durante toda la prueba, y si el paciente tiene anomalías anormales específicas del ECG en los segmentos ST o síntomas de angina de pecho, la prueba se termina y se confirma la enfermedad de las arterias coronarias.
La prueba de esfuerzo es un método no invasivo para evaluar la enfermedad de las arterias coronarias. Cuando se lee en una situación apropiada, es útil para descartar o descartar una enfermedad cardíaca en el caso de sospecha de angina o angina similar. El corazón se estresa artificialmente durante toda la prueba, y si el paciente tiene anomalías anormales específicas del ECG en los segmentos ST o síntomas de angina de pecho, la prueba se termina y se confirma la enfermedad de las arterias coronarias.
- Radiografía de tórax
Una radiografía de tórax es una parte importante de la primera evaluación de la enfermedad cardíaca. Las imágenes de imágenes de posteroanterior (PA) y decúbito lateral izquierdo de pie son típicas. La proyección anteroposterior (AP) se adquiere ocasionalmente, particularmente en entornos hospitalarios con el paciente acostado; sin embargo, la interpretación de las películas de AP está severamente restringida. Analizar correctamente las vistas de PA y AP proporciona información importante y rentable sobre el corazón, los pulmones y la vasculatura. La interpretación debe hacerse paso a paso para evitar pasar por alto información vital.
- Análisis de sangre
Los análisis de sangre ayudan a hacer un diagnóstico y evaluar las respuestas de la terapia. En situaciones de emergencia, las enzimas cardíacas y los péptidos natriuréticos de tipo B (PNB) se realizan con frecuencia, además de recuentos sanguíneos completos y paneles metabólicos. El PNB ofrece información sobre la sobrecarga de volumen cardiogénico, sin embargo, tiene límites.
Puede ser exagerado en la enfermedad renal y exagerado en la obesidad. Las enzimas cardíacas como la CK y la troponina pueden detectar un evento de isquemia aguda. En condiciones crónicas, un panel de lípidos puede proporcionar información pronóstica valiosa. La proteína C reactiva (PCR) y la velocidad de sedimentación eritrocitaria (VSG) se pueden utilizar para diagnosticar enfermedades como la pericarditis aguda.
Las pruebas de función hepática (PFH) se pueden usar para detectar un proceso infiltrativo que puede dañar tanto el hígado como el corazón al mismo tiempo, como la hemocromatosis. Las pruebas hepáticas también se utilizan para examinar las presiones cardíacas derechas elevadas, particularmente en casos crónicos.
- Cateterismo cardíaco
El cateterismo cardíaco es el método estándar de oro y más confiable para evaluar la cardiopatía coronaria isquémica. Sin embargo, es un tratamiento intrusivo con riesgos potenciales. La técnica no es apropiada para todos. Los pacientes con una probabilidad intermedia previa a la prueba para EC suelen ser los mejores candidatos para ella en entornos que no son SCA.
Todos los pacientes con IAMCEST y los pacientes con IMSEST elegidos reciben un cateterismo cardíaco urgente en la situación de SCA. Esta técnica se realiza en un laboratorio de cateterismo cardíaco, requiere competencia y se realiza bajo sedación leve. La técnica incluye la exposición al contraste, que podría resultar en respuestas alérgicas graves y daño renal.
Tratamiento de la cardiopatía isquémica
La enfermedad de las arterias coronarias puede manifestarse como cardiopatía isquémica estable (CIE) o síndrome coronario agudo (SCA). El primero aparece en una situación crónica, mientras que el segundo aparece en un entorno agudo. El tratamiento se determina según el tipo de enfermedad. Repasaremos la gestión de cada subtipo por separado:
Cardiopatía isquémica estable
El síntoma más común de la cardiopatía isquémica estable es la angina estable. La angina estable se define como malestar o presión subesternal en el pecho que aumenta con el esfuerzo o el estrés mental y se alivia con el descanso o la nitroglicerina y dura al menos dos meses. Es vital entender que los síntomas anginosos convencionales pueden faltar y que pueden mostrarse de manera diferente con los síntomas atípicos y la disnea por esfuerzo en grupos demográficos particulares como las mujeres, los ancianos y los diabéticos.
Las terapias no farmacológicas y farmacológicas se utilizan para tratar la CIE. Dejar de fumar, el ejercicio regular, la pérdida de peso, el buen control de la diabetes y la hipertensión, y una dieta equilibrada son ejemplos de cambios en el estilo de vida. Los medicamentos cardioprotectores y antianginosos son ejemplos de tratamientos farmacológicos.
Cada paciente debe recibir una combinación de aspirina en dosis bajas, betabloqueantes, nitroglicerina según sea necesario y una estatina de intensidad moderada a alta. Si esto no controla los síntomas, se debe aumentar la medicación betabloqueante a frecuencias cardíacas de 55-60, y se debe investigar la adición de bloqueadores de los canales de calcio y nitratos de acción prolongada.
Para aliviar los síntomas anginosos refractarios, se puede agregar ranolazina. Si el tratamiento máximo no logra aliviar la angina, se debe realizar un cateterismo cardíaco para ver la arquitectura coronaria, y se debe elegir la intervención coronaria percutánea (ICP) o el injerto de derivación de la arteria coronaria (CABG, por sus siglas en inglés) según el perfil del paciente.
Síndrome coronario agudo
El síndrome coronario agudo se caracteriza por molestias o presión torácica subesternal de inicio repentino que generalmente se irradia al cuello y al brazo izquierdo y a menudo se acompaña de disnea, palpitaciones, desorientación, síncope, paro cardíaco o insuficiencia cardíaca congestiva de nueva aparición. Se requiere un ECG rápido para que todos los pacientes con SCA evalúen el IAMCEST, y a menudo es realizado prehospitalario por un equipo de servicios médicos de emergencia.
El IAMCEST se identifica por la presencia de elevación del segmento ST de 1 mm en extremidades contiguas o derivaciones precordiales (excluyendo V2 y V3). Para ser diagnosticado con IAMCEST en V2 y V3, los hombres deben tener elevaciones de 2 mm y las mujeres deben tener elevaciones de 1,5 mm.
Los medicamentos con estatinas en dosis altas y los betabloqueantes también deben iniciarse lo antes posible. Según las características del paciente, se deben iniciar los inhibidores de P2Y12 (prasugrel, ticagrelor o prasugrel). Los pacientes con SCA de tipo IAMSEST deben ser tratados con anticoagulantes como heparina o enoxaparina. Para los pacientes con valores de TIMI intermedios a altos (>2), se recomienda el tratamiento invasivo temprano dentro de las 24 horas para el IMSEST.
Las visitas regulares a cardiólogos y médicos de familia son esenciales para la atención a largo plazo de la enfermedad de las arterias coronarias. La adherencia a la medicación y los cambios en el estilo de vida son críticos.
Diagnóstico diferencial
Debido a la cercanía del corazón a los órganos circundantes como los pulmones, el estómago, las venas grandes y los órganos musculoesqueléticos, la enfermedad de las arterias coronarias tiene una amplia variedad de diagnósticos diferenciales. El dolor torácico anginoso agudo puede confundirse con pericarditis aguda, miocarditis, angina de prinzmetal, derrame pericárdico, bronquitis aguda, neumonía, pleuritis, derrame pleural, disección aórtica, ERGE, enfermedad de úlcera péptica, anomalías de la motilidad esofágica y costocondritis.
La cardiopatía isquémica estable también puede confundirse con ERGE, úlcera péptica, costocondritis y pleuritis. Para reducir el diagnóstico diferencial y lograr un diagnóstico adecuado, la historia, el examen físico y las investigaciones diagnósticas deben realizarse cuidadosamente.
Pronóstico
El pronóstico de la enfermedad está determinado por una serie de variables, algunas de las cuales pueden verse alteradas mientras que otras no. Algunos de los determinantes son la edad, el sexo, los antecedentes familiares y la genética del paciente, el origen étnico, los hábitos alimenticios y de fumar, el cumplimiento de los medicamentos, el acceso a la atención médica y la situación financiera, y el número de arterias afectadas. La diabetes mellitus, la hipertensión, la dislipidemia y la enfermedad renal crónica son enfermedades comórbidas que influyen en el resultado general.
Complicaciones
Las complicaciones más comunes relacionadas con la enfermedad arterial coronaria son arritmias, síndrome coronario agudo, insuficiencia cardíaca congestiva, regurgitación mitral, ruptura de la pared libre ventricular, pericarditis, desarrollo de aneurismas y trombos murales.
Cardiopatía isquémica en niños
La cardiopatía isquémica en los niños es causada con frecuencia por defectos anatómicos de las arterias coronarias proximales, fístulas coronarias, enfermedad de Kawasaki o daño a las arterias coronarias durante la cirugía cardíaca. La isquemia se puede diagnosticar en niños mediante ecocardiografía de estrés o en reposo, pruebas de perfusión de radionúclidos o imágenes de resonancia magnética cardíaca, sin embargo, no se requieren dos anomalías en dos regiones. El tratamiento de la isquemia puede incluir procedimientos quirúrgicos o intervencionistas cardíacos.
Conclusión
La cardiopatía isquémica (CI) es una de las afecciones cardíacas más graves, caracterizada por la falta de flujo de oxígeno a las células miocárdicas.
La isquemia del corazón es causada por una mezcla de causas cambiantes e inmodificables. En cada cita de rutina, los médicos de atención primaria deben centrarse en la modificación de los factores de riesgo modificables. Controlar la diabetes, la hipertensión y los niveles de colesterol, así como dejar de fumar, perder peso y hacer ejercicio, puede tener un impacto significativo. Debido a que es un problema de salud pública mundial, se debe generar una mayor conciencia en los planes de estudio escolares y en varios medios de comunicación.