Cirugía de banda gástrica
La obesidad es cada vez más frecuente, con los Estados Unidos ocupando actualmente el segundo lugar en el mundo. La obesidad (según el IMC) afectó al 40 por ciento de las personas en los Estados Unidos, según datos de los CDC, involucrando a alrededor de 100 millones de adultos. Casi el 5 por ciento de las personas tenían obesidad mórbida (IMC mayor o igual a 40). La obesidad aumenta el riesgo de desarrollar diabetes, neoplasias malignas, hipertensión, hipercolesterolemia, apnea obstructiva del sueño, enfermedad cardiovascular, enfermedad cerebrovascular, enfermedad por reflujo ácido (ERGE), osteoartritis y esteatosis hepática, entre otras comorbilidades.
En 2008, los gastos anuales estimados de atención médica de la obesidad en los Estados Unidos fueron de $ 200 mil millones, y el gasto para una persona obesa alcanzó los $ 1,500 más que los de un peso saludable, lo que representa una carga financiera importante. El gasto de abordar las enfermedades relacionadas con la obesidad en el Reino Unido se estima en 6 000 millones de euros cada año, aumentando a 11 000 millones de euros para 2050, según el Sistema Nacional de Salud.
El índice de masa corporal es una medida del peso relativo de una persona en relación con su altura, y tiene una fuerte relación con la grasa corporal total.
La definición de obesidad según la OMS es tener un IMC de 30 o más.
La obesidad se puede tratar con tratamiento conservador o cirugía bariátrica. Las mejoras en la dieta, el ejercicio, las alteraciones del comportamiento y los medicamentos recetados son parte del plan de tratamiento no quirúrgico. En su mayor parte, las recomendaciones de dieta y actividad física han demostrado ser ineficaces. Un estudio transversal que empleó la Vigilancia de Factores de Riesgo del Comportamiento en 11 mil personas en los Estados Unidos indicó que a pesar de que la mayoría de la población está tratando de perder peso, solo el 20 por ciento reduce con éxito su consumo de energía y hace ejercicio durante 150 minutos a la semana. La intervención farmacológica ha tenido malos resultados a largo plazo en el control del peso, observándose una disminución media del peso de solo el 4 por ciento.
¿Qué es la cirugía de bypass gástrico?
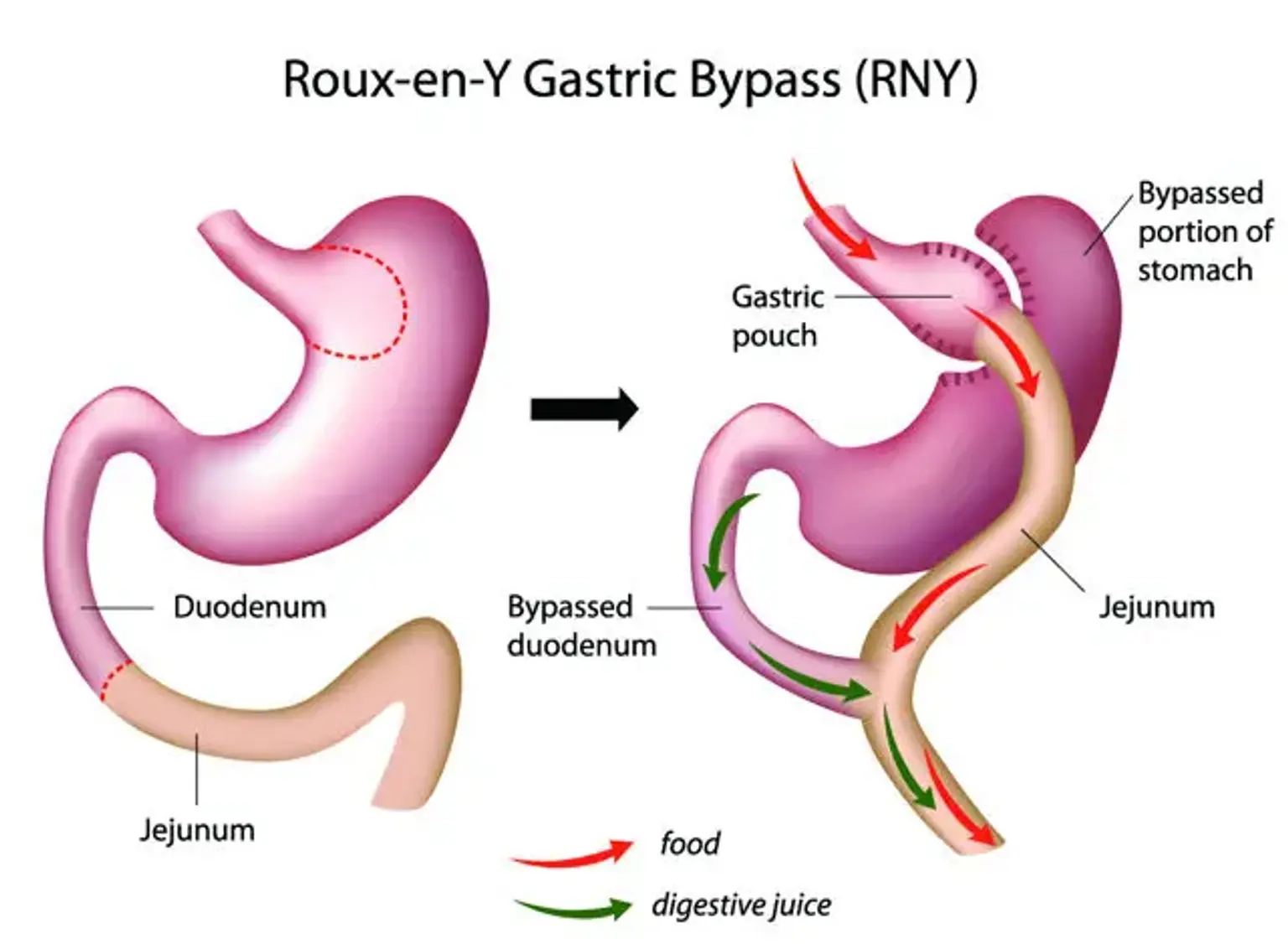
La cirugía de derivación gástrica, también conocida como cirugía en Y de Roux, es una técnica laparoscópica que involucra el establecimiento de una bolsa estomacal y se lleva a cabo para lograr una pérdida de peso dramática y prolongada en personas altamente obesas. El bypass gástrico de una anastomosis es una alternativa menos invasiva a la cirugía tradicional de bypass en Y de Roux.
Anatomía
Las cuatro regiones anatómicas del estómago se explican a continuación:
- El cardias es la parte superior del estómago ubicada directamente debajo de la unión gastroesofágica.
- El fundus es una parte de la cúpula del estómago que se encuentra cerca y lateral al cardias.
- El cuerpo se encuentra justo debajo del cardias y el fundus; esta es la porción principal del estómago.
- El píloro es la muesca en ángulo entre el cuerpo y el píloro es donde comienza todo. Esta estructura corresponde al nivel espinal L1 y está formada por el antro, el canal y el esfínter. Es un canal que va desde el estómago hasta el intestino delgado.
Curvaturas del estómago:
- Curvatura mayor: comienza en el vértice cardíaco y se desplaza en un arco largo para crear los bordes laterales del fondo, el cuerpo y el antro pilórico. Las arterias gastroepiploica y gástrica corta proporcionan suministro de sangre.
- Curvatura menor: comienza en la unión gastroesofágica y se extiende hasta la depresión en ángulo en la superficie medial del estómago. La arteria gástrica izquierda y la arteria gástrica derecha irrigan la curvatura menor.
Estructuras circundantes anatómicas:
- El estómago está conectado con el esófago y la mitad izquierda del diafragma superiormente.
- La pared abdominal, el diafragma, el lóbulo izquierdo del hígado y el epiplón más grande están ubicados por delante del estómago.
- El saco más pequeño se encuentra posterior al estómago. El páncreas, el riñón izquierdo y la glándula suprarrenal son órganos retroperitoneales, mientras que el bazo y la arteria esplénica son estructuras intraperitoneales.
Conexiones al peritoneo:
- El epiplón mayor es la doble capa de peritoneo que atraviesa la cavidad peritoneal y se origina en la curvatura mayor del estómago. El epiplón mayor envuelve el colon transverso y se une a él. El propósito del epiplón mayor es adherirse a los tejidos inflamados y evitar que la enfermedad se propague por toda la cavidad peritoneal.
- El epiplón menor es responsable de conectar el estómago con el hígado. Se origina en la curvatura menor del estómago y continúa hacia el hígado.
Los dos omentos separan la cavidad peritoneal en sacos más grandes y más pequeños, que se conectan a través del agujero de Winslow.
Suministro de sangre:
El tronco celíaco y sus ramas proporcionan un sistema anastomótico denso que suministra sangre al estómago.
- Arteria gástrica derecha: es una rama de la arteria hepática común.
- Arteria gástrica izquierda: es la tercera rama del tronco celíaco
- Arteria gastroepiploica derecha: es una rama de la arteria gastroduodenal (que es una rama de la arteria hepática común)
- Arteria gastroepiploica izquierda: es una rama de la arteria esplénica.
Drenaje del Sistema Venoso:
Las venas gástricas cortas y las venas gastroepiploicas desembocan en la vena mesentérica superior, mientras que las venas gástricas derecha e izquierda desembocan directamente en la vena porta hepática.
Inervación:
- La inervación parasimpática del estómago la proporciona el nervio vago (décimo nervio craneal).
- Las secciones torácicas de la médula espinal 6, 7, 8, 9 dan origen al nervio esplácnico mayor, que ofrece inervación simpática al estómago.
Requisitos de la cirugía de bypass gástrico
En el mundo actual, existen ciertas indicaciones para la cirugía de bypass gástrico. Un médico puede realizar esta operación en casos raros de obstrucción de la salida gástrica causada por tumores malignos o úlceras pépticas.
Los Institutos Nacionales de Salud publicaron una declaración consensuada sobre la selección de pacientes de cirugía bariátrica. Los pacientes que cumplieron con uno de los siguientes criterios se consideraron elegibles para la cirugía:
- IMC de más de 40
- IMC de 35-40 con una de las siguientes condiciones relacionadas con la obesidad:
- diabetes tipo 2
- Síndrome de Pickwick
- miocardiopatía asociada a la obesidad
- desactivar la apnea del sueño
- osteoartritis que interrumpe la actividad diaria
Los pacientes deben haber intentado y fallado en reducir una cantidad adecuada de peso con ajustes de dieta guiados para ser considerados para la cirugía de bypass gástrico. Los individuos también deben cumplir con las pautas dietéticas y de ejercicio posoperatorias.
Contraindicaciones de la Cirugía de Bypass Gástrico
Contraindicaciones absolutas
- El embarazo
- Enfermedad renal en etapa terminal
- Enfermedad arterial coronaria inestable
- Insuficiencia cardiaca severa
- Cirrosis
- Hipertensión portal
Contraindicaciones relativas
- enfermedad de Crohn
- Problemas psicosociales, como el abuso de drogas o alcohol.
- Es poco probable que los pacientes con discapacidades intelectuales graves sean candidatos adecuados porque se debe demostrar un alto nivel de conciencia del paciente sobre los riesgos y las implicaciones de estilo de vida de la cirugía.
- Los pacientes con epilepsia deben revisar sus medicamentos porque la cirugía de derivación afecta la absorción, por lo que se debe buscar una toma de decisiones cautelosa.
Equipos de Cirugía de Bypass Gástrico
Aunque existen numerosos procedimientos para realizar una cirugía de derivación gástrica, muchos de los pasos y el equipo necesario son similares e incluyen lo siguiente:
- sonda orogástrica
- Separador hepático de Nathanson
- Retractores de Lange Bach
- Clips arteriales
- Un laparoscopio de 30 grados
- Una fuente de luz y un monitor.
- insuflador de gas
- Trocares Hasson
- Tres pinzas seguras para el intestino
- Disector ultrasónico laparoscópico (Ej: bisturí armónico)
- Equipo de electrocauterización
- Irrigador de succión laparoscópico
- Clips laparoscópicos
- Protector de heridas mediano
- Grapadora de corte lineal laparoscópica
- Bisturí
Personal
Antes de ser considerado para la cirugía bariátrica, los pacientes deben ser evaluados por un equipo multidisciplinario. Un nutricionista, un especialista mental, el equipo quirúrgico y el médico de atención primaria se encuentran entre los involucrados. Para el componente operativo se requieren los siguientes miembros:
- anestesiólogo
- cirujano jefe
- auxiliar de enfermería
- enfermera circulatoria
Preparación
Todos los pacientes deben someterse a una endoscopia con detección de H. pylori, ultrasonido abdominal, pruebas de función pulmonar (espirometría) y una evaluación de laboratorio de rutina realizada antes de la cirugía.
La clasificación de riesgo de los pacientes es un campo de estudio que tiene como objetivo mejorar a qué grupos de clientes se les ofrece la cirugía de bypass gástrico.
El puntaje de riesgo de mortalidad por cirugía de obesidad (OS-MRS), que ha sido aprobado para su uso en la cirugía de bypass gástrico, consta de los siguientes elementos:
- el género masculino
- La edad mayor o igual a 45
- IMC mayor o igual a 50
- La presencia de hipertensión arterial.
- Riesgo reconocido de condiciones tromboembólicas.
Pacientes de bajo riesgo (clase A): 0-1 puntos.
Pacientes de riesgo moderado (clase A): 2-3 puntos.
Pacientes de alto riesgo (clase A): 4-5 puntos.
Los pacientes de clase C son los más frecuentemente involucrados en la cirugía de bypass gástrico.
Los antibióticos preoperatorios y las medidas de prevención del tromboembolismo venoso se administran a los pacientes media hora antes de la cirugía. En la zona preoperatoria, se utilizan cortadores para cortar el vello del vientre. Se inserta un catéter de Foley después de administrar la anestesia y se coloca una vía orogástrica en el estómago.
Técnica de cirugía de bypass gástrico
Los siguientes son algunos de los enfoques y variantes más frecuentes utilizados por los cirujanos en la cirugía de bypass gástrico:
- Instalación y entrada en la cavidad abdominal.
- Creación de la extremidad de Roux
- Anastomosis yeyuno-yeyunal
- Creación de la bolsa gástrica
- Anastomosis gastroyeyunal
- endoscopia
- Cierre
El paciente está en una posición plana con las piernas abiertas mientras está bajo anestesia general. Una vez que el paciente está preparado y cubierto, el operador jefe se para entre las piernas y el monitor se coloca sobre la cabeza del paciente. Puede ser difícil establecer un neumoperitoneo en individuos extremadamente obesos. La aguja de Veress generalmente se coloca en el hipocondrio derecho, con un trocar óptico insertado de 3 a 5 cm por encima del ombligo. Se insertan puertos adicionales de 12 mm en los cuadrantes superiores izquierdo y derecho, respectivamente. Para extraer el hígado, se colocan un puerto de 5 mm y un retractor de Nathanson en el brazo de Martin.
Creación de Bolsa Gástrica
Colocar al paciente en Trendelenburg invertido, retirar el lóbulo hepático izquierdo con un retractor de Nathanson y tirar del epiplón hacia abajo permite el acceso adecuado a la unión gastroesofágica.
El pilar izquierdo del diafragma y el ligamento gastrohepático se exponen comenzando a cortar en el ángulo de His. Para movilizar el estómago, se separan las inserciones pars flaccida y retrogástrica. Se ingresa al saco menor a través de la curvatura menor de la arteria y la vena gástricas izquierdas, que separa las ramas neurovasculares de la arteria y la vena.
La bolsa gástrica ideal tiene una capacidad de hasta 30 cc y comprende principalmente la curvatura menor del estómago. Con un seguimiento a largo plazo, este enfoque ha mostrado una pérdida de peso constante durante los últimos 15 años. Comenzando en el límite inferior de la almohadilla de grasa oblicua, las engrapadoras rectas se empujan transversalmente. Se toma un bocado de 2–3 cm. Luego, la grapadora recta se descarga verticalmente hacia el ángulo de His.
Creación de la rama biliopancreática
La rama biliopancreática (la rama aferente) está formada por el duodeno y el yeyuno proximal, que están conectados proximalmente al estómago restante. Las enzimas digestivas del estómago, el sistema hepatobiliar y el páncreas se encuentran en la extremidad. En un bypass gástrico convencional, la rama biliopancreática se crea midiendo casi 40 cm desde el ligamento de Treitz y separándolo con una engrapadora.
Creación de yeyunojenuostomía
El asa de roux se mide desde el punto de división yeyunal 75 hasta 150 cm, con un promedio de 120 cm. En este punto, la rama biliopancreática se anastomosa con el segmento distal del yeyuno, formando una yeyunoyeyunostomía laterolateral denominada anastomosis JJ.
Creación de Gastroyeyunostomía
- Retro-cólico retro-gástrico: creando un defecto en el mesocolon transverso y moviendo la rama de Roux posterior al estómago restante. Esto produce un tercer lugar posible para que se forme una hernia interna, que debe sellarse antes de completar el tratamiento.
- Antecólico antegástrico: la rama de Roux se lleva anterior al colon transverso y anterior al estómago residual en esta posición. En todos los procedimientos, el espacio entre el mesenterio de la rama de Roux y el mesocolon transverso debe sellarse con sutura, además del espacio generado por los mesenterios de la anastomosis yeyunoyeyunal.
Prueba de fugas
Se realiza una prueba de fugas en la endoscopia superior antes de completar el procedimiento cuando la gastroyeyunostomía es evidente. La bolsa gástrica y la gastroyeyunostomía se sumergen en solución salina mientras el paciente está en Trendelenburg. Para probar la permeabilidad, se empuja un endoscopio a través de la gastroyeyunostomía y luego se expande con gas. La anastomosis sumergida se examina en busca de burbujas, lo que podría sugerir una fuga. Al buscar una fuga, algunos cirujanos prefieren usar colorante azul de metileno en lugar de gas.
Cuidado postoperatorio
En términos de atención posterior al procedimiento y duración de la estadía, los protocolos difieren. pasar la noche es seguro para la mayoría de los pacientes. Como misma descarga se ha relacionado con mayores tasas de mortalidad y morbilidad.
Efectos secundarios de la cirugía de bypass gástrico
Complicaciones tempranas
- Fuga anastomótica: es una condición potencialmente mortal. Por lo general, aparece en un día y puede ocurrir hasta en un 3 por ciento del total de instancias. Una prueba de fugas realizada durante la cirugía puede ayudar a reducir el riesgo de fugas. Es posible que se requiera la implantación de un tubo en T o la misma laparoscopia y corrección. Debido a sus comorbilidades y al estado catabólico que es inevitable con esta operación, la curación de estos pacientes suele retrasarse.
- Hemorragia: el paciente puede sangrar por las anastomosis y las líneas de grapas y es más probable que se resuelva espontáneamente, pero puede necesitar transfusiones mientras espera que se detenga.
- Obstrucción intestinal temprana: puede desarrollarse debido al error de Roux-en-O, en el que el bloqueo de asa cerrada es causado por una identificación errónea de las ramas de Roux y BP. La estenosis iatrogénica en la anastomosis JJ, la hernia en el sitio del puerto y el vólvulo del intestino delgado pueden causar una obstrucción intestinal temprana.
- Enfermedad tromboembólica venosa: es la causa más prevalente de muerte después de la cirugía de bypass gástrico. El trastorno tromboembólico es responsable del 50% de todas las muertes después de la cirugía de bypass gástrico. Las bombas de pantorrilla periódicas, las medias de compresión y la profilaxis farmacológica durante al menos una semana después de la cirugía son medidas preventivas importantes.
- Úlceras marginales: el desarrollo de una úlcera péptica en la mucosa yeyunal en la anastomosis gastroyeyunal. Se encuentra en 1 a 16 por ciento de los pacientes que se someten a una cirugía de bypass gástrico. La lesión por ácido de la mucosa yeyunal expuesta en gran parte causa la enfermedad.
- Fístula gastrogástrica: es una conexión aberrante entre la bolsa formada artificialmente y la porción restante del estómago. Afecta alrededor del 1 al 2 por ciento de las personas que tienen el estómago dividido durante la cirugía de bypass gástrico. Un GGF puede ser causado por una sección gástrica inadecuada, una fuga anastomótica, una perforación de una úlcera marginal o una erosión por un cuerpo extraño.
Complicaciones tardías
- Hernia interna: puede ocurrir de tres maneras durante la cirugía de bypass gástrico. La hernia puede surgir tras una hernia intestinal por un defecto producido entre el mesenterio yeyunal del asa alimentaria y el mesocolon transverso. Las otras dos hernias pueden ocurrir en el defecto mesentérico de la anastomosis JJ o en el defecto mesocólico si la rama de Roux cruza el retrocólico. La estructura intestinal cambia a medida que se reduce el peso, pudiendo acentuarse o generarse anomalías mesentéricas. Los síntomas subagudos, como el dolor posprandial o la hinchazón, son comunes, aunque también pueden ocurrir síntomas agudos, como la estrangulación.
- Estenosis de la anastomosis gastroyeyunal: el exceso de tensión y las tecnologías clave de los procedimientos de unión son problemas que contribuyen.
- Deficiencia de micronutrientes: puede desarrollarse y es necesaria una terapia suplementaria de por vida para evitar estos déficits causados por la pérdida de absorción intestinal en la región DJ. La tiamina, la vitamina B12, el ácido fólico, el hierro, el zinc y la vitamina D son deficiencias comunes.
- Desarrollo de cálculos biliares: puede ocurrir hasta en un 30 por ciento de las personas que pierden peso rápidamente. La colangiopancreatografía retrógrada endoscópica no puede tratar los cálculos del conducto biliar común en pacientes sometidos a una cirugía de derivación. Como resultado, durante la colecistectomía laparoscópica, a menudo se usa la colangiografía en la mesa para descartar esta posibilidad.
- Síndrome de dumping: debido al rápido tránsito de las comidas al yeyuno anastomosado en la anastomosis GJ, que se manifiesta como malestar posprandial.
- Incapacidad para reducir peso: Puede ocurrir a pesar de un tratamiento quirúrgico bien realizado. La pérdida de peso después de la derivación puede ser difícil de mantener para algunas personas, debido a los patrones de atracones reanudados de los pacientes.
El bypass gástrico tiene una tasa de mortalidad de aproximadamente 2 por 1000, que es mayor que la gastrectomía en manga y la banda gástrica, que tienen la mortalidad más baja de las tres.
¿Cuánto dura la cirugía de bypass gástrico?
En el quirófano, la lente de la cámara está unida a la pantalla de un monitor. Esto le permite al operador ver dentro del estómago mientras realiza el procedimiento, que toma alrededor de dos a tres horas.
Dieta a largo plazo después de la cirugía de bypass gástrico
Aconsejamos a nuestros pacientes que traigan un recordatorio dietético de 24 horas a su visita para evaluar la nutrición adecuada. Les recomendamos que beban al menos 3 litros de agua todos los días y que se mantengan alejados de las bebidas azucaradas y el alcohol. Debido al tamaño limitado de la bolsa estomacal, que hace que el individuo ingiera menos cantidad de alimentos, la dieta posterior a la cirugía gástrica puede ser insuficiente. El consumo de proteínas es con frecuencia una preocupación, ya que la mayoría de las personas consumen menos del óptimo para el peso corporal. La mayoría de los pacientes pueden ingerir de 0,8 a 1 g de proteína/kg de peso corporal ideal a partir de una combinación de alimentos y suplementos líquidos, lo que da como resultado una ingesta diaria de proteínas de 60 a 80 g.
Las siguientes son cinco pautas para el consumo de líquidos (con el fin de fomentar la ingesta de líquidos y mejorar la saciedad entre comidas):
- No líquidos durante las comidas; Comience a tomar líquidos al menos 30 minutos después de una comida. Es fundamental no sobrecargar ni expandir la bolsa del estómago.
- Beba a sorbos en lugar de usar una pajilla, lo que aumenta la cantidad de aire que traga.
- Se recomienda una ingesta diaria de hidratación de al menos 1,5 litros (6 tazas). Deben incluirse suplementos líquidos ricos en proteínas, leche descremada y bebidas no carbonatadas sin azúcar. Es preferible beber café o té descafeinado.
- Cuando se sienta lleno, deje de comer y beber. Cuando la bolsa del estómago se llena en exceso, se estira, lo que resulta en una mayor ingesta.
- Se deben evitar las bebidas carbonatadas ya que las burbujas de gas pueden forzar la bolsa.
Costo de la cirugía de bypass gástrico
La admisión quirúrgica para un bypass gástrico en Y de Roux (BGYR) cuesta entre $ 20 000 y $ 30 000 (incluido el procedimiento y los tratamientos preoperatorios, intraoperatorios y posoperatorios inmediatos).
Conclusión
El bypass gástrico en Y de Roux es una cirugía malabsortiva que se usa para ayudar a las personas que tienen un IMC de 40 o más a perder peso, o que tienen un IMC de 35 o más y tienen problemas relacionados con la obesidad. La cirugía de bypass gástrico se puede realizar de forma abierta, laparoscópica o robótica. El bypass gástrico laparoscópico es la segunda operación de pérdida de peso más popular. Tiene claras ventajas económicas y de satisfacción del paciente sobre la técnica abierta estándar, con resultados similares. Después del bypass gástrico laparoscópico, los pacientes deben planear perder alrededor del 60 por ciento de su peso extra y tener un excelente manejo a largo plazo de las complicaciones relacionadas con la obesidad. Un bypass gástrico laparoscópico se puede realizar con baja morbilidad y excelentes resultados una vez que el médico haya adquirido conocimientos. El seguimiento después del bypass gástrico es crucial y requiere un enfoque multidisciplinario. Para la gran mayoría de los pacientes, las ventajas superan con creces los peligros y es probable que disfruten de una vida mejor y más larga como resultado de la cirugía. Los pacientes deben comprender que la cirugía es simplemente una herramienta y que reducir el peso y mantenerlo requerirá un esfuerzo considerable de su parte, especialmente en términos de alimentación saludable y ejercicio. El seguimiento es crucial para lograr los mejores resultados a largo plazo.