Cambio arterial
Descripción general
El cambio arterial es un procedimiento quirúrgico y el tratamiento principal para la transposición de grandes arterias (TGA). Las dos arterias principales que salen del corazón están conectadas a los ventrículos equivocados, las dos cámaras inferiores del corazón, en transposición de las grandes arterias. Como resultado, la sangre rica en oxígeno de los pulmones se bombea de regreso a los pulmones, mientras que la sangre sin oxígeno, que se requiere para nutrir el cuerpo, se bombea por todo el cuerpo.
A casi todos los niños TGA se les reparan los interruptores arteriales. Los bebés con TGA se enferman gravemente poco después del nacimiento debido a una grave falta de oxígeno.
El procedimiento de cambio arterial es el tratamiento primario para corregir la transposición de las grandes arterias (TGA). Un procedimiento de cambio arterial es una cirugía a corazón abierto que restablece el flujo sanguíneo normal en el cuerpo de su bebé. La aorta se separa de la aurícula derecha y se conecta a la aurícula izquierda durante la cirugía; la arteria pulmonar se separa de la aurícula izquierda y se une a la aurícula derecha; y las arterias coronarias se cortan de la arteria pulmonar y se unen a la aorta.
¿Qué es el cambio arterial?
La operación de cambio arterial (ASO) o cambio arterial es un procedimiento quirúrgico a corazón abierto utilizado para corregir la dextrotransposición de las grandes arterias (d-TGA). Fue desarrollado por el cirujano cardíaco canadiense William Mustard y lleva el nombre del cirujano cardíaco brasileño Adib Jatene, quien fue el primero en utilizarlo con éxito. Fue el primer método de reparación de d-TGA que se intentó, pero fue el último en ser ampliamente utilizado debido a las limitaciones tecnológicas en el momento de su desarrollo.
Históricamente, el cambio arterial estuvo precedido por dos métodos de cambio auricular: los procedimientos de Senning y Mustard. El interruptor auricular, que intentaba corregir la fisiología de la transposición, tenía fallas graves. El cambio arterial intentó abordar estos problemas. Esto ha surgido como una solución fisiológica y anatómicamente apropiada.
Fondo
Uno de los logros más significativos en cirugía cardíaca pediátrica es la operación de cambio arterial (ASO). Antes del primer ASO exitoso, se utilizaron varios procedimientos paliativos, incluidos los interruptores auriculares, para corregir la transposición de las grandes arterias (TGA)
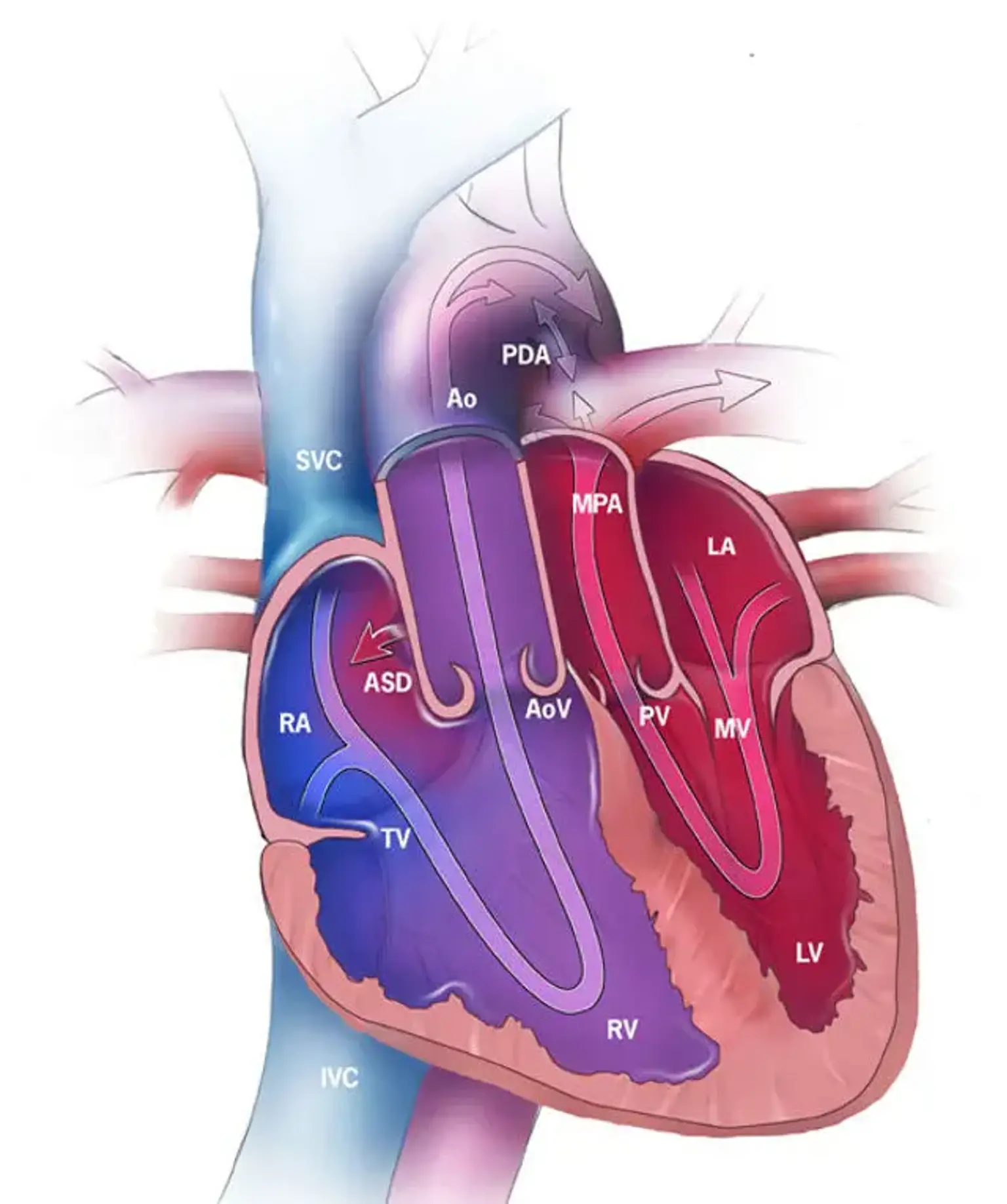
Un corazón con las dos arterias principales que transportan sangre desde el corazón invertidas. Un patrón sanguíneo normal transporta la sangre en el siguiente orden: cuerpo-corazón-pulmones-corazón-cuerpo. Cuando hay una transposición, el camino de la sangre se ve obstaculizado porque las dos arterias se conectan a las cavidades incorrectas del corazón.
Esto significa que el ciclo del flujo sanguíneo está atascado en:
- Cuerpo-corazón-cuerpo (sin ser enviado a los pulmones en busca de oxígeno)
- Pulmones-corazón-pulmones (sin llevar oxígeno al cuerpo)
Sin cirugía, la única forma de sobrevivir temporalmente a esta afección es tener fugas que permitan que un poco de sangre rica en oxígeno cruce a la sangre pobre en oxígeno y se administre al cuerpo. Un hospital también puede cateterizar a un paciente hasta que se realice una cirugía correctiva.
El tratamiento permanente requiere un procedimiento quirúrgico para realinear las arterias. Este procedimiento, conocido como operación de cambio arterial, se realiza dentro de las primeras semanas de vida.
Es un procedimiento a corazón abierto en el que el corazón del bebé se detiene temporalmente mientras una máquina de circulación extracorpórea se encarga de la respiración y la circulación sanguínea. También se sellan los espacios anormales entre los ventrículos o las aurículas.
Las arterias coronarias, que suministran sangre al corazón, deben retirarse de su posición normal en la aorta y trasplantarse a la nueva "aorta", que ahora transporta sangre oxigenada desde el ventrículo izquierdo por todo el cuerpo. En casos raros, esto puede resultar en complicaciones que requieran procedimientos adicionales.
A pesar del éxito inicial, los cirujanos dudaron en utilizar el ASO en lugar del procedimiento de cambio auricular bien establecido y mucho más seguro. En la década de 1980, la mortalidad operatoria de la ASO osciló entre el 30 % y el 60 %, y no fue hasta la década de 1990 que la mayoría de las instituciones de alto volumen lograron una baja tasa de mortalidad operatoria.
¿Qué tipo de problemas podría tener mi hijo?
Problemas de la función cardíaca
Los pacientes que se han sometido a un cambio auricular pueden experimentar una disminución significativa de la función del músculo cardíaco o de las válvulas cardíacas. Esto se debe a que el ventrículo derecho bombea sangre a todo el cuerpo en lugar de solo a los pulmones. Los medicamentos que ayudan al corazón a bombear más eficientemente, controlan la acumulación de líquidos (diuréticos) y controlan la presión arterial pueden ser beneficiosos. Los pacientes que se han sometido a la operación de cambio arterial no parecen correr un riesgo tan alto de deterioro del músculo cardíaco. Sin embargo, pueden tener fugas en las válvulas o problemas en las arterias coronarias.
Problemas del ritmo cardíaco (Arritmias)
Las personas a las que se les ha reparado la transposición, en particular aquellas que se han sometido a la operación de Mustard o Senning, corren el riesgo de desarrollar anomalías del ritmo cardíaco (arritmias). Estas arritmias ocurren con frecuencia en las cavidades superiores del corazón. La frecuencia cardíaca de su hijo puede ser demasiado lenta o demasiado rápida. Un marcapasos artificial puede aumentar la frecuencia cardíaca si es demasiado lenta. Los medicamentos pueden ayudar a disminuir el ritmo cardíaco de su hijo si es demasiado rápido. A veces, su hijo puede necesitar un cateterismo cardíaco para estudiar y tratar estas alteraciones del ritmo.
¿Qué pasa con el tratamiento quirúrgico?
Hay dos tipos principales de cirugía que se pueden utilizar para corregir la transposición. El primero de ellos construye un túnel (un deflector) entre las aurículas. Esto envía sangre rica en oxígeno al ventrículo derecho y la aorta mientras envía sangre sin oxígeno al ventrículo izquierdo y la arteria pulmonar. Esto se conoce como cambio auricular o venoso. También se conoce como el procedimiento de Mustard o Senning.
La operación de cambio arterial es el segundo tipo. La aorta y la arteria pulmonar vuelven a sus posiciones originales. La aorta está unida al ventrículo izquierdo, mientras que la arteria pulmonar está unida al ventrículo derecho. Las arterias coronarias, que transportan sangre rica en oxígeno al músculo cardíaco, también deben volver a conectarse a la nueva aorta.
técnica quirúrgica
Se accede al corazón a través de una esternotomía mediana y se administra heparina al paciente para evitar la coagulación de la sangre. Se extrae una gran sección de pericardio, se desinfecta y esteriliza con una solución débil de glutaraldehído y se examina la anatomía de las arterias coronaria y grande.
Para permitir que los vasos se muevan, el conducto arterioso y la rama pulmonar derecha, hasta las primeras ramas incluidas en el hilio del pulmón derecho, se separan del tejido de soporte circundante. Para indicar la comisura de la aorta a la neoaorta, se pueden colocar suturas de seda en el tronco pulmonar en este momento; alternativamente, esto puede hacerse más adelante en el procedimiento.
Luego se inicia la derivación cardiopulmonar insertando una cánula lo más lejos posible de la raíz aórtica sin dejar de irrigar todas las ramas arteriales, se inserta otra cánula en la aurícula derecha y se crea un orificio de ventilación para el ventrículo izquierdo mediante el cateterismo de la arteria superior derecha. Vena pulmonar.
Mientras el paciente se enfría, se liga el conducto arterioso en los orificios aórticos y pulmonares antes de seccionarlo en su centro; la rama pulmonar izquierda, incluidas las primeras ramas en el hilio del pulmón izquierdo, se separa del tejido de sostén; y se marca la aorta en el sitio donde se seccionará, que está justo debajo de la bifurcación pulmonar y proximal a donde se seccionará la arteria pulmonar.
Cuando el paciente se ha enfriado por completo, la aorta ascendente se pinza lo más cerca posible de la cánula y la cardioplejía se logra administrando sangre fría al corazón a través de la aorta ascendente (debajo de la abrazadera cruzada). Luego se corta la aorta en el lugar marcado y la arteria pulmonar se corta unos milímetros por debajo de la bifurcación.
Los vasos se revisan nuevamente y la raíz pulmonar se revisa para detectar obstrucción del tracto de salida del ventrículo izquierdo (LVOTO, por sus siglas en inglés). Si existe una comunicación interventricular (CIV), se puede reparar ahora a través de la válvula aórtica o pulmonar, o se puede reparar más adelante en el procedimiento.
Las grandes arterias generalmente se arreglan usando la maniobra de LeCompte, con la abrazadera cruzada aórtica colocada para sujetar la arteria pulmonar anterior a la aorta ascendente; sin embargo, con algunas disposiciones congénitas de las grandes arterias, como una al lado de la otra, esto no es posible, y las arterias se trasplantan en la disposición no anatómica de "aorta anterior".
Si aún no se ha marcado la comisura aórtica, se puede hacer ahora con el mismo método que antes del bypass; sin embargo, existe una tercera oportunidad para esto más adelante en el procedimiento.
Después de reparar los defectos del tabique y cerrar la incisión auricular, se reemplaza la cánula previamente retirada y se reinicia el HLM. Luego se ventila el ventrículo izquierdo y se retira la abrazadera cruzada de la aorta, lo que permite restaurar el flujo completo y comenzar el recalentamiento.
El pericardio previamente extraído se utiliza luego para parchear los sitios de explantación coronaria, así como para extender, y ensanchar si es necesario, la raíz neopulmonar, lo que permite anastomosis de la arteria pulmonar sin tensión residual; luego se trasplanta la arteria pulmonar a la raíz neopulmonar.
Preparación para el procedimiento de cambio arterial
Se reunirá con varios miembros del equipo de atención médica antes de la cirugía de su recién nacido. El momento de estas visitas puede variar, pero el equipo se comunicará con usted para asegurarse de que comprende lo que está sucediendo y de que tiene la oportunidad de hacer todas sus preguntas.
Pruebas preoperatorias
- Antes de la cirugía todos los recién nacidos tienen:
- Análisis de sangre
- Un rayo X
- un ecocardiograma
- un electrocardiograma
- Una resonancia magnética de la cabeza
- Todas estas pruebas se realizan de manera rutinaria para ayudar al equipo a prepararse para la cirugía.
El día del procedimiento
En la mañana de la cirugía, el anestesiólogo a cargo hablará con usted y responderá cualquier pregunta de última hora que pueda tener. La enfermera de la sala de operaciones también lo recibirá y le realizará un examen físico a su hijo. Los padres generalmente no acompañan a sus hijos al quirófano cardíaco para una cirugía cardíaca por razones de seguridad. Se le pedirá que espere en una sala de espera designada o en otro lugar predeterminado.
Durante el procedimiento
Una vez que su hijo esté dormido, el equipo:
- Coloca líneas intravenosas y otros catéteres
- dar medicamentos
- Limpia con antiséptico la zona donde se realizará la incisión
El anestesiólogo monitorea a su hijo y los monitores mientras se comunica con otros miembros del equipo de cirugía para asegurarse de que todo esté estable durante esta cirugía a corazón abierto.
Debido a que su hijo requiere una máquina de circulación extracorpórea, se le administra heparina (un anticoagulante). El corazón se detiene durante este tiempo mientras el cirujano repara el defecto. Su hijo es atendido por un perfusionista, un anestesiólogo y un cirujano. Se aseguran de que la máquina de circulación extracorpórea entregue sangre al cuerpo y al cerebro e inyecte oxígeno en la sangre.
Cuando finaliza la reparación, se permite que el corazón vuelva a latir y la máquina de circulación extracorpórea se baja y se apaga. Si el corazón no funciona tan bien como debería, se utilizan medicamentos para mejorar la función cardíaca.
El cardiólogo realiza un ecocardiograma para asegurarse de que la reparación esté funcionando correctamente. Luego, el cirujano verifica si hay sangrado y cierra la incisión. La mayoría de las cirugías de corazón duran entre tres y seis horas.
Después del procedimiento
El anestesiólogo transferirá a su hijo a la unidad de cuidados intensivos cardíacos cuando:
El equipo está satisfecho y confía en que la reparación se haya completado con éxito.
La función del corazón es normal y estable.
Su hijo está prosperando con el ventilador.
Recuperación después de la cirugía
En el hospital después de la cirugía.
Cuando su bebé se recupere de la cirugía cardíaca, lo más probable es que pase unos días en el centro de atención cardíaca hasta que se sienta mejor. Luego, su hijo será trasladado a la unidad de cuidados intensivos cardíacos para completar su recuperación. El equipo cardíaco está formado por:
Se asegura de que su bebé no sienta dolor al administrar analgésicos (la mayoría de las veces, paracetamol; a veces, pequeñas dosis de morfina, según sea necesario)
Cuida los medicamentos de tu recién nacido
Maneja los tubos (drenajes) que se implantaron en el tórax de su bebé durante la cirugía y cuida la herida del tórax (incisión esternal) y cualquier otro sitio de incisión
Asegura que su recién nacido pueda alimentarse bien por la boca.
Antes de ir a casa
Su bebé está listo para irse a casa cuando respira cómodamente y puede alimentarse bien por la boca. Durante la recuperación, el equipo cardíaco le enseñará a:
Cuida la incisión del esternón.
Una vez en casa, proporcione los medicamentos que su bebé pueda requerir y
Atienda las necesidades básicas de su recién nacido, como bañarlo, cambiarle los pañales y sostenerlo de manera segura.
Atención continua
Todos los pacientes con transposición reparada requieren atención de rutina de un especialista en cardiopatías congénitas de adultos. El electrocardiograma, el ecocardiograma, el monitor Holter y las pruebas de esfuerzo son pruebas de rutina. Su cardiólogo puede recomendar otras pruebas, como una resonancia magnética o un cateterismo cardíaco. Si tiene un marcapasos, necesitará ver al médico con más frecuencia. Si se va a someter a algún tipo de cirugía no cardíaca o procedimiento invasivo, también debe consultar a un cardiólogo que se especialice en el cuidado de adultos con cardiopatías congénitas.
Tratamiento Médico y Seguimiento
Los medicamentos que ayudan al corazón a bombear más eficientemente controlan la acumulación de líquidos (diuréticos) y controlan la presión arterial pueden aliviar los síntomas de la insuficiencia cardíaca congestiva. Algunos pacientes con frecuencia cardíaca extremadamente lenta pueden requerir el uso de un marcapasos. Aquellos que tienen frecuencias cardíacas rápidas necesitarán medicamentos para controlarlas, o pueden necesitar un cateterismo cardíaco especial (estudio de electrofisiología) para estudiar y tratar estas alteraciones del ritmo. Las obstrucciones en los deflectores se tratan con frecuencia con stents, que expanden las regiones obstruidas.
Restricciones de actividad
Muchos pacientes, particularmente aquellos que se han sometido al cambio arterial, no necesitarán limitar su actividad. En general, se recomienda que los pacientes que se someten a operaciones de cambio auricular eviten actividades que provoquen un aumento de la presión arterial, como el levantamiento de pesas. Sin embargo, si su corazón no bombea normalmente o si tiene problemas con el ritmo cardíaco, es posible que deba limitar su actividad a la resistencia. Su cardiólogo le aconsejará si debe limitar su actividad.
El embarazo
Las mujeres a las que se les ha reparado la transposición pueden tener un embarazo exitoso. Si la madre tiene insuficiencia cardíaca o arritmias, aumenta el riesgo de embarazo. Antes de quedar embarazada, es fundamental consultar con un cardiólogo que tenga experiencia en el cuidado de pacientes con defectos cardíacos congénitos para determinar los riesgos para la salud. También se recomienda que las mujeres con transposición sean atendidas en centros que brinden servicios obstétricos de alto riesgo, así como experiencia en cardiopatías congénitas en adultos.
Riesgos de un procedimiento de cambio arterial
A pesar de que el switch arterial es un procedimiento quirúrgico mayor, los resultados son excelentes. El noventa y nueve por ciento de las cirugías se completan con éxito. Este procedimiento requerirá el uso de circulación extracorpórea. Muchos niños tienen problemas menores, como:
- Náuseas
- Problemas de alimentación (como dificultad para tragar)
Moretones de sitios intravenosos (IV)
Las complicaciones raras y graves de la anestesia y la cirugía cardíaca incluyen:
Sangrado, coagulación, accidentes cerebrovasculares
Lesión de las cuerdas vocales
reacciones a medicamentos
Problemas del ritmo cardíaco
Paro cardiaco
Reacciones a una transfusión de sangre
Daño cerebral
Problemas respiratorios
Pronóstico
Los primeros resultados de la operación de cambio arterial son excelentes. Aunque la mayoría de los pacientes se convierten en adultos sanos, un pequeño subgrupo requiere reoperación por estenosis pulmonar, dilatación de la raíz neoaórtica e insuficiencia de la válvula neoaórtica, en particular a medida que aumenta el seguimiento.
Los pacientes con anatomía coronaria anormal, obstrucción concomitante del arco aórtico, anomalía de Taussig-Bing, comunicación interventricular y peso operatorio bajo, así como pacientes con un tabique interventricular intacto que se presentan tarde, son subgrupos desafiantes.
Preguntas más frecuentes
1. ¿Mi hijo necesitará más cirugía?
Algunos pacientes requieren cirugía adicional para ayudar a sus corazones a bombear de manera más eficiente, reparar válvulas anormales o controlar las alteraciones del ritmo cardíaco. Los pacientes que se han sometido a la operación de Mustard o Senning pueden necesitar cirugía para corregir las anomalías del túnel auricular, reparar válvulas anormales o controlar las alteraciones del ritmo.
Los pacientes que se sometieron a una cirugía de cambio arterial pueden necesitar cirugía adicional para aliviar los estrechamientos en la aorta o la arteria pulmonar donde se realizó la cirugía original, o para reparar válvulas con fugas.
2. ¿Se limitarán las actividades de mi hijo?
La mayoría de los cardiólogos aconsejan a los pacientes que limiten sus actividades físicas a aquellas que pondrán a prueba su resistencia. No aconsejan a los estudiantes de secundaria y universitarios que participen en deportes competitivos. El cardiólogo de su hijo le ayudará a determinar el nivel apropiado de restricción de actividad.
3. ¿Qué necesitará mi hijo en el futuro?
Los pacientes con transposición necesitarán ver a un cardiólogo que esté capacitado para atender a pacientes con cardiopatías congénitas por el resto de sus vidas. Es posible que su hijo necesite tomar medicamentos para mejorar el funcionamiento de su corazón. El cardiólogo le realizará a su hijo una variedad de pruebas no invasivas. Los electrocardiogramas, los monitores Holter, las pruebas de esfuerzo con ejercicio y los ecocardiogramas son ejemplos de estas pruebas.
4. ¿Qué pasa con la prevención de la endocarditis?
La profilaxis de la endocarditis es necesaria para las personas que han tenido operaciones de cambio auricular y han tenido transposición de las grandes arterias. La mayoría de los pacientes que se han sometido a procedimientos de cambio arterial simple no requerirán profilaxis. Su cardiólogo podrá determinar si necesita continuar tomando antibióticos de rutina antes de ciertos procedimientos dentales.
Conclusión
La transposición completa de los grandes vasos es la causa más frecuente de muerte por hipoxia (en ausencia de un shunt intracardíaco) o insuficiencia cardíaca progresiva.
El procedimiento de cambio arterial, también conocido como procedimiento de cambio de Jatene, es un procedimiento quirúrgico que se usa para corregir la transposición de las grandes arterias (TGA) en la aorta y la arteria pulmonar principal.
Los procedimientos de cambio arterial se crearon para abordar los problemas con los procedimientos de cambio auricular anteriores, como las reparaciones de Senning o Mustard. Los procedimientos de cambio auricular se han relacionado con el desarrollo tardío de arritmias auriculares, insuficiencia ventricular derecha eventual e insuficiencia tricuspídea, así como, en casos raros, hipertensión pulmonar y obstrucción y/o fuga del deflector.