Enfermedad vitreorretiniana
Descripción general
Su ojo está formado por numerosos componentes distintos que absorben la luz y envían señales a su cerebro. Qué tan bien funcionan sus ojos y qué tan saludables son depende de que cada uno de estos componentes funcione correctamente. Si tiene una infección o afección en uno de sus ojos, es posible que tenga molestias y problemas de visión, como ver halos. Puede tener un efecto en su agudeza visual en algunas situaciones.
Anatomía del ojo
Partes del ojo:
- Gel vítreo: un gel transparente que llena la cámara interna del ojo.
- El nervio óptico: es una red de alrededor de un millón de fibras nerviosas que transporta datos visuales desde la retina hasta el cerebro.
- La mácula: es una región sensible de la retina que proporciona visión central. Contiene la fóvea y se sitúa en el centro de la retina.
- La fóvea: es el centro de la mácula y proporciona la visión más clara.
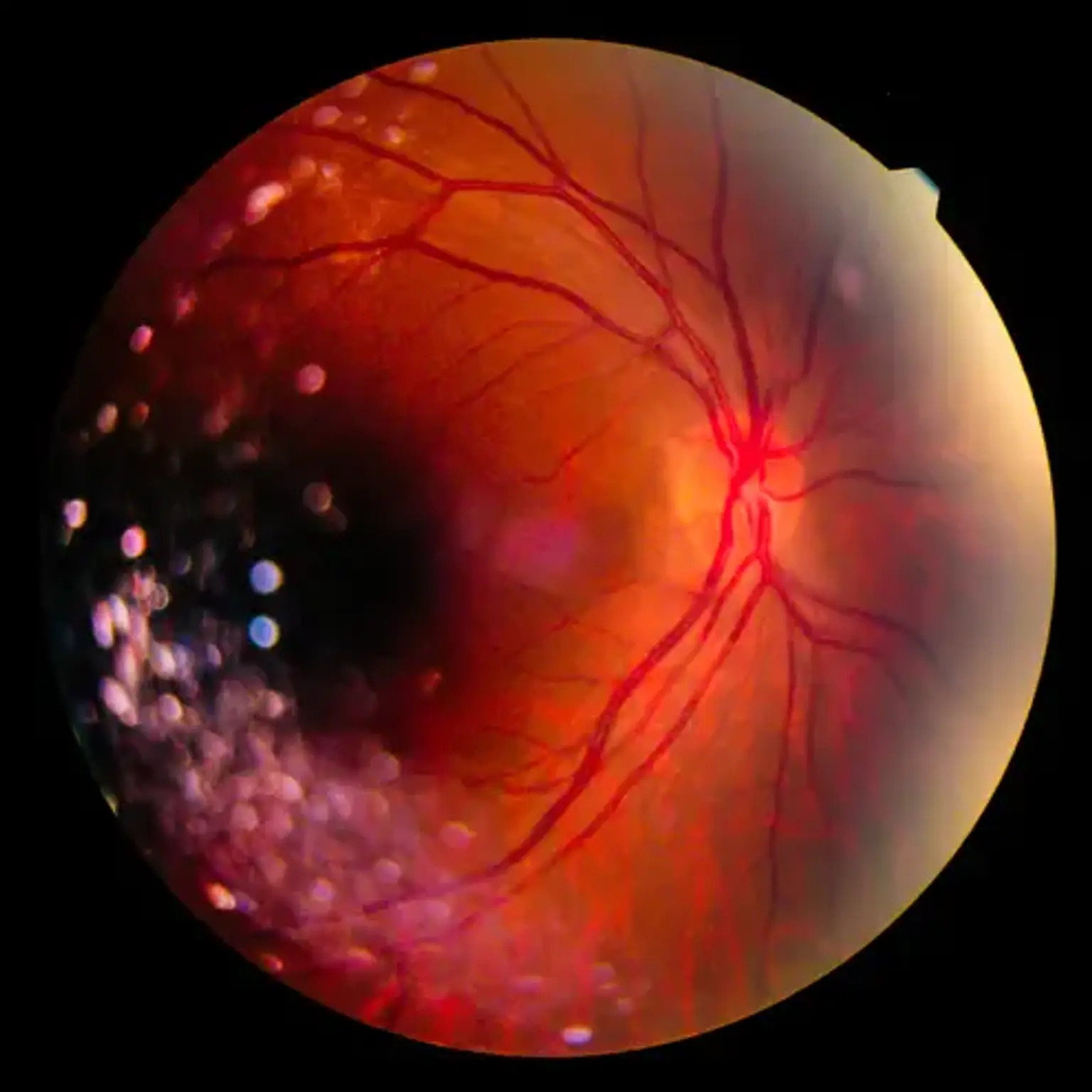
- El revestimiento de tejido sensible a la luz en la parte posterior del ojo se conoce como retina: La retina convierte la luz en impulsos eléctricos, que luego se envían al cerebro a través del nervio óptico.
- Iris: la parte coloreada del ojo que regula la cantidad de luz que entra en el ojo.
- Cristalino: Un componente transparente del ojo ubicado detrás del iris que ayuda a enfocar la luz o las imágenes en la retina.
- Pupila: La abertura central del iris. El iris limita la cantidad de luz que puede entrar en el ojo ajustando el tamaño de la pupila.
- Córnea: El componente exterior transparente del aparato de enfoque del ojo, colocado delante del ojo.
¿Qué es la enfermedad vitreorretiniana ?
Vitreorretinal se refiere al fluido vítreo en el ojo y la retina. Esta parte de su ojo está ubicada en la parte posterior. El líquido es un material transparente similar a un gel que ayuda a dar forma a su ojo. Debido a que la retina es la parte de su ojo que recibe la luz, su nervio óptico puede enviar la imagen a su cerebro. La mácula está ubicada en el medio de su retina. La mácula es el área de su ojo que enfoca la luz. Es el encargado de hacer que tu vista sea brillante y clara.
Los síntomas de la enfermedad vitreorretiniana incluyen:
- Ceguera nocturna.
- Flotadores en el campo visual, especialmente la aparición repentina de manchas.
- Oscurecimiento en la visión central o periférica.
- Destellos de luz.
- Dolor ocular severo.
- Pérdida repentina de la visión.
- Distorsión de las palabras impresas al leer.
- Distorsión en la visión central, como líneas onduladas.
- Sensibilidad extrema a la luz.
Tipos de trastornos vitreorretinianos
La degeneración macular, los desgarros de retina, el desprendimiento de retina, los agujeros maculares y la retinopatía diabética son algunas de las afecciones vitreorretinianas más comunes. Puede tener degeneración macular seca o húmeda. El tipo más frecuente es la degeneración macular seca, que produce deterioro o disminución de la visión central. Es causado por el adelgazamiento de la mácula. La degeneración macular húmeda, por otro lado, es causada por vasos sanguíneos o fluidos anómalos en el ojo. El líquido entra en su mácula, afectando su visión central.
Los desgarros de retina ocurren cuando la retina del ojo se desgarra. Aumenta las posibilidades de que su retina se desprenda por completo y cause una pérdida significativa de la visión. Puede ver manchas flotantes o manchas oscuras en la vista. Sin embargo, si está sangrando, los síntomas serán mucho más graves.
El desprendimiento de retina es otra posibilidad. Esto ocurre cuando la retina se separa del tejido de soporte. Debido a que la retina es tan importante para la vista, si se desprende, es posible que pierda la visión. Puede haber una rasgadura, grieta o agujero que provoque la separación. También puede deberse a un accidente, inflamación o anomalías. En la mayoría de los casos, esto no le causará ninguna molestia.
Es posible que tenga un agujero macular, que es una pequeña rotura en la mácula. Puede experimentar visión borrosa o distorsionada si tiene este problema. La retinopatía diabética es un trastorno que padecen los diabéticos. Es una condición causada por el daño a los vasos sanguíneos de la retina. En la mayoría de las situaciones, esto afecta ambos ojos al mismo tiempo.
La degeneración macular relacionada con la edad
La degeneración macular, también conocida como degeneración macular relacionada con la edad (AMD), es una pérdida de la visión central causada por un daño en la mácula de la retina. AMD se clasifica en dos tipos: AMD seca y AMD húmeda.
El más frecuente de los dos es la AMD seca, que representa alrededor del 80 % de los casos de AMD. La AMD seca se distingue por la presencia de drusas, o pequeños paquetes de proteínas, en una mácula adelgazada. No existe una cura para la AMD seca, según los médicos. La AMD húmeda es menos frecuente que la AMD seca, aunque es más peligrosa. La AMD húmeda se distingue por la formación de vasos sanguíneos irregulares debajo de la retina. Cuando los vasos sanguíneos sangran, pueden dañar la mácula. Esta enfermedad tiene un impacto rápido y profundo en la vista.
Agujero macular
El área más sensible y central de la mácula es también la sección más delgada de la retina. La Fovea Centralis se utiliza para habilidades visuales finas como leer, mirar caras, etc. Una interacción inadecuada entre el vítreo y esta región de la retina puede resultar en un tirón hacia adelante y/o hacia afuera, lo que puede conducir a la creación de un agujero macular. El desarrollo del agujero macular es más común en mujeres que en hombres y, a menudo, afecta a personas de entre 60 y 70 años. Obstruyen la visión central, lo que da como resultado un pequeño punto en blanco dondequiera que mire el usuario. Si no se trata, la pérdida de la vista puede ser irreversible; sin embargo, el tratamiento quirúrgico temprano es muy eficaz, ya que más del 95 % de los orificios cicatrizan y la visión mejora drásticamente.
Retinopatía diabética
La diabetes puede causar retinopatía diabética, que es una enfermedad de los ojos. Cuando los niveles de azúcar en la sangre son altos, los vasos sanguíneos de la retina se dañan. Estos vasos sanguíneos tienen el potencial de agrandarse y tener fugas. También pueden cerrarse, impidiendo el paso de la sangre. En la retina, se pueden formar nuevos vasos sanguíneos aberrantes. Todos estos cambios tienen el potencial de obstruir su vista.
Hay dos etapas principales de la enfermedad ocular diabética:
Retinopatía diabética no proliferativa (NPDR)
Este es el comienzo de la enfermedad ocular diabética. Es común entre los diabéticos. Pequeños vasos sanguíneos se filtran en NPDR, lo que hace que la retina se agrande. El edema macular ocurre cuando la mácula se expande. Esta es la causa más frecuente de pérdida visual relacionada con la diabetes.
Los vasos sanguíneos de la retina también pueden cerrarse debido a la NPDR. Esto se conoce como isquemia macular. La sangre no puede llegar a la mácula cuando esto ocurre. En la retina pueden desarrollarse pequeñas partículas conocidas como exudados. Estos también pueden tener un impacto en su vista.
Si tiene NPDR, su visión será borrosa.
Retinopatía diabética proliferativa (PDR)
La etapa más grave de la enfermedad ocular diabética es la PDR. Ocurre cuando la retina comienza a desarrollar nuevos vasos sanguíneos. Esto se conoce como neovascularización. Estas delicadas arterias jóvenes con frecuencia sangran en el humor vítreo. Si apenas sangran un poco, es posible que observe algunas moscas volantes negras. Si sangra mucho, su vista puede estar obstruida.
Estos nuevos vasos sanguíneos tienen el potencial de crear tejido cicatricial. El tejido cicatricial puede irritar la mácula o causar un desprendimiento de retina. La PDR es una condición peligrosa que puede afectar su visión central y periférica (lateral).
Diagnóstico de retinopatía diabética
Se le insertarán gotas en el ojo para dilatar (agrandar) la pupila. Esto le permite a su oftalmólogo ver el interior de su ojo a través de una lente específica. Para examinar la retina de cerca, su médico puede usar una tomografía de coherencia óptica (OCT). La retina es escaneada por una máquina, que produce imágenes detalladas de su grosor. Esto ayuda a su médico a localizar y medir el edema en su mácula.
La angiografía con fluoresceína, también conocida como angiografía OCT, le permite a su médico ver lo que sucede con los vasos sanguíneos en su retina. La angiografía con fluoresceína utiliza fluoresceína, un tinte amarillo que se inyecta en una vena (generalmente en el brazo). El color es absorbido por los vasos sanguíneos. Una cámara única captura imágenes de la retina mientras el tinte circula a través de sus vasos sanguíneos. Esto determina si algún vaso sanguíneo está obstruido o tiene fugas de líquido. También muestra si se están desarrollando o no vasos sanguíneos aberrantes. La angiografía OCT es un método moderno que no utiliza colorante para examinar las arterias sanguíneas.
Desprendimiento de vítreo
En los ojos juveniles, el humor vítreo tiene una estructura similar a un gel con un marco frágil de fibrillas de colágeno extremadamente delgadas que contienen mucopolisacáridos y moléculas de agua. El vítreo se vuelve más líquido a medida que los ojos envejecen, y las fibrillas se agrupan para crear hilos y partículas que arrojan sombras sobre la retina. Estas sombras nos parecen flotadores. Las moscas volantes son generalmente inofensivas, aunque pueden ser molestas en ciertas personas, particularmente en los miopes (aquellos con ojos miopes). Las inflamaciones, las infecciones, los traumatismos y otros factores también pueden causar moscas volantes que son más molestas de lo normal.
Un desprendimiento de vítreo posterior (PVD) es una condición de envejecimiento frecuente que afecta el gel vítreo. Esto suele ocurrir más allá de los 50 años, aunque puede ocurrir antes, especialmente en los miopes o en aquellos que han tenido una cirugía ocular previa, como la cirugía de cataratas. El humor vítreo se separa de la retina y se comprime hacia delante en el ojo, quedando unido a los tejidos inmediatamente detrás del cristalino en esta situación. Los síntomas de PVD incluyen un aumento de moscas volantes y luces intermitentes, que se ven con frecuencia en los bordes periféricos de la vista en condiciones de iluminación tenue.
Si bien es en gran medida inocua, la separación del vítreo durante la PVD puede tensar secciones de la retina y provocar desgarros o agujeros en la retina en un pequeño número de pacientes. Estos, a su vez, pueden permitir que el líquido del interior del ojo viaje a través de las brechas en la retina, lo que hace que se levante de la parte posterior del ojo y provoque un desprendimiento de retina.
Cuando la retina se desprende, ya no puede funcionar correctamente, lo que da como resultado una sombra o un efecto de cortina en la visión. Los desprendimientos de retina pueden avanzar rápidamente y causar ceguera total si no se corrigen. Cuando aparecen signos de PVD (aumento de moscas volantes o luces intermitentes), es fundamental que se evalúe el ojo. Cuando los agujeros y desgarros de la retina se encuentran temprano, antes de que la retina se haya desprendido, se pueden tratar con láser, lo que generalmente previene el desprendimiento de retina. Una vez que la retina ha comenzado a desprenderse, casi siempre se requiere cirugía.
Desprendimiento de retina
Cuando la retina se separa de la parte posterior del ojo, se dice que está desprendida. Cuando la retina se desprende, la visión se vuelve borrosa. Un desprendimiento de retina es una condición peligrosa. Debe ver a un oftalmólogo pronto, o puede perder la vista en ese ojo.
El vítreo de nuestros ojos comienza a encogerse y adelgazarse a medida que envejecemos. El vítreo viaja por la retina sin crear ninguna dificultad a medida que el ojo se mueve. Sin embargo, el vítreo puede ocasionalmente adherirse a la retina y tirar con la suficiente fuerza como para rasgarla. Cuando esto ocurre, el líquido puede entrar en el desgarro y levantar (desprender) la retina.
Los primeros signos de un desprendimiento de retina
Un desprendimiento de retina debe ser evaluado por un oftalmólogo lo antes posible. De lo contrario, corre el riesgo de perder la vista en ese ojo. Si tiene alguno de los siguientes síntomas, comuníquese con un oftalmólogo de inmediato:
- Ver luces intermitentes de repente. Algunas personas dicen que esto es como ver estrellas después de recibir un golpe en el ojo.
- Notar muchas moscas volantes nuevas a la vez. Estos pueden verse como motas, líneas o telarañas en su campo de visión.
- Una sombra que aparece en su visión periférica (lateral).
- Una cortina gris que cubre parte de su campo de visión.
¿Cómo se diagnostica un desprendimiento de retina?
Su oftalmólogo le colocará gotas en el ojo para dilatar (ensanchar) la pupila. Luego, con una lente especial, examinarán su retina en busca de alteraciones.
Retinitis pigmentosa
La retinitis pigmentosa (RP) es un grupo de enfermedades hereditarias que causan degeneración retiniana y pérdida visual. La retina es una fina capa de tejido que recubre la parte posterior del ojo. Los fotorreceptores de conos y bastones de la retina convierten la luz en impulsos eléctricos que el cerebro interpreta como visión. Debido a que los fotorreceptores se deterioran, las personas con RP pierden gradualmente la visión.
La gravedad de los síntomas depende de si inicialmente se ven afectados los bastones o los conos. En la mayoría de los casos de RP, las varillas son las primeras en ser impactadas. La degeneración de los bastones afecta la visión periférica y nocturna porque los bastones se concentran en las partes externas de la retina y se activan con poca luz. Con el tiempo, la visión se vuelve más restringida. La agudeza visual, la percepción del color y la visión central se deterioran a medida que se desarrolla la enfermedad y los conos se dañan.
Oclusión de la vena retinal
La oclusión de la vena central de la retina (OVCR) es una oclusión vascular de la vena central de la retina que puede causar anomalías visuales y complicaciones a largo plazo. La edad es un factor de riesgo importante para el desarrollo de la oclusión de la vena central de la retina, ya que el 90% de los pacientes tienen más de 50 años. Otros factores de riesgo principales para la oclusión de la vena central de la retina incluyen hipertensión arterial sistémica, glaucoma de ángulo abierto, diabetes mellitus y hiperlipidemia
Síntomas de la oclusión de la vena de la retina
Los pacientes con CRVO notan con frecuencia una visión borrosa o distorsionada abrupta en un ojo. Esta pérdida de la visión será indolora. Parestesias, movimientos extraoculares reducidos, debilidad muscular, dificultad para hablar, ptosis y reflejos tendinosos profundos mejorados son indicaciones neurológicas que apuntan a un diagnóstico diferente a la oclusión de la vena central de la retina.
El paciente puede tener síntomas vagos de alteración visual o disminución drástica de la visión según el tipo de CRVO. De manera similar, pueden tener un examen razonablemente normal o tener un defecto pupilar aferente, disminución de la visión del color y/o disminución de la agudeza visual en el ojo afectado. Se describe que las oclusiones de la vena central de la retina tienen un aspecto de "sangre y trueno" en el examen del fondo de ojo debido a las hemorragias masivas que se encuentran en la retina.
Los parches algodonosos, el daño a la capa de fibras nerviosas de la retina y el agrandamiento del disco óptico son otras anomalías del fondo de ojo. Un examen de oftalmoscopia en la oclusión de la vena central de la retina no isquémica a menudo revela tortuosidad y dilatación modesta de las venas de la retina, así como hemorragias en todos los cuadrantes. La oclusión isquémica de la vena central de la retina se caracteriza por edema retiniano significativo, dilatación venosa y sangrado generalizado en los 4 cuadrantes.
Diagnóstico Oclusión de la vena retiniana
Para diagnosticar la etiología de un bloqueo de la vena central de la retina, se requiere un estudio de laboratorio completo. Todas las personas con un bloqueo de la vena central de la retina deben realizarse los siguientes diagnósticos y laboratorios:
- Presión arterial
- Velocidad de sedimentación globular
- Hemograma completo
- Glucosa en sangre al azar
- Colesterol total y HDL aleatorio
- Electroforesis de proteínas plasmáticas (disproteinemias en asociación con mieloma múltiple)
- Urea, electrolitos y creatinina (una enfermedad renal asociada con hipertensión)
- Pruebas de función tiroidea (asociadas con dislipidemia)
- EKG (hipertrofia ventricular izquierda secundaria a hipertensión)
En personas menores de 50 años con obstrucción venosa retiniana bilateral y antecedentes de trombosis previa o antecedentes familiares de trombosis, se recomiendan las siguientes pruebas:
- Radiografía de tórax (sarcoidosis, tuberculosis)
- Proteína C-reactiva
- Tamizaje de trombofilia (tiempo de trombina, tiempo de protrombina y tiempo de tromboplastina parcial activada, ensayo funcional de antitrombina, proteína C, proteína S, resistencia a la proteína C activada, mutación del factor V Leiden, mutación de protrombina G20210A; anticuerpo anticardiolipina, anticoagulante lúpico)
- Autoanticuerpos (factor reumatoide, anticuerpo antinuclear, anticuerpo anti-ADN)
- Enzima convertidora de angiotensina sérica
- Nivel de homocisteína en plasma en ayunas
- Serología treponémica
- Imagen dúplex carotídea (excluir síndrome isquémico ocular)
Tratamiento de la enfermedad vitreorretiniana
Cada tres semanas, un experto en retina examinará a los pacientes fuera de nuestra oficina para realizar exámenes más completos y para la comodidad de nuestros pacientes con requisitos de retina más importantes. Los siguientes son algunos trastornos que pueden afectar el vítreo y la retina:
Retinopatía diabética
Una progresión de anomalías retinianas marcadas por sangrado (hemorragias puntuales), hinchazón (edema macular) y desarrollo anómalo de vasos sanguíneos (neovascularización). Esto podría ocurrir si tiene diabetes durante mucho tiempo o si su diabetes no está bien controlada. . Los diabéticos deben someterse a un chequeo de la vista una vez al año para detectar estas anomalías, y se enviará una carta a su médico diabético para actualizarlo sobre el estado de sus ojos.
La degeneración macular relacionada con la edad
Degeneración de la mácula, una porción particular de la retina crucial para una visión central nítida y clara. Un cambio en la pigmentación de la mácula o la aparición de depósitos amarillentos justo debajo de la retina indican el tipo "seco" de la enfermedad (llamado drusas). En la variante "húmeda", se desarrollan vasos sanguíneos aberrantes debajo de la retina, que pierden líquido y sangre. e interrumpir la función normal de la mácula. En este país, la degeneración macular es la principal causa de pérdida visual permanente. Los médicos pueden analizar con usted el uso de suplementos nutricionales o terapias para la retina en el tratamiento de la degeneración macular.
Pucker macular/membrana epirretiniana
Arrugas del centro de la retina (la mácula) producidas por la contracción de una membrana delgada en la superficie de la retina, que provoca distorsión visual. Para mejorar la vista, en ocasiones está indicada la cirugía para extirpar la membrana.
Desprendimiento de Vítreo Posterior
A medida que el gel vítreo se licua y se condensa con el tiempo, se separa de la superficie de la retina. Por lo general, una modificación menor que provoca nuevos destellos de luz o "flotadores" en la visión, pero en situaciones graves puede provocar un desprendimiento de retina. Para descartar un desprendimiento de retina, cualquier nuevo destello de luz o "flotadores" debe examinarse lo antes posible.
Desgarro o desprendimiento de retina
Un desprendimiento de la retina de las capas internas del ojo que puede causar la interrupción de la visión y la pérdida de porciones del campo visual. Con frecuencia requiere reparación quirúrgica rápida.
Conclusión
Una serie de enfermedades conocidas como enfermedad vitreorretiniana afectan la retina, la mácula y el líquido vítreo. La retinopatía diabética, la degeneración macular, los desprendimientos o desgarros de retina, los agujeros maculares y la retinosis pigmentaria son algunos de los trastornos vitreorretinianos. Los flotadores, que pueden ir desde puntos microscópicos hasta enormes nubes de "desechos", la opacidad de todo el campo visual y la pérdida severa de la visión son algunos de los síntomas visuales de diversa gravedad.