Angioplastia coronaria
Descripción general
La enfermedad coronaria (CHD) es común entre las personas mayores en todo el mundo. 15,5 millones de personas en los Estados Unidos tienen enfermedad coronaria según la Asociación Estadounidense del Corazón. Es una causa importante de mortalidad y morbilidad en los países industrializados y representa casi un tercio de todas las muertes en personas mayores de 35 años.
Debido a la intervención coronaria percutánea con colocación de stent, la mortalidad por enfermedad coronaria ha disminuido gradualmente en las últimas décadas. Como resultado, la angioplastia cambia las reglas del juego en términos de reducir la morbilidad y la mortalidad. Para el infarto agudo de miocardio, la angioplastia es el tratamiento preferido. Hay dos enfoques principales de cateterismo: tradicional y transfemoral.
¿Qué es la angioplastia coronaria?
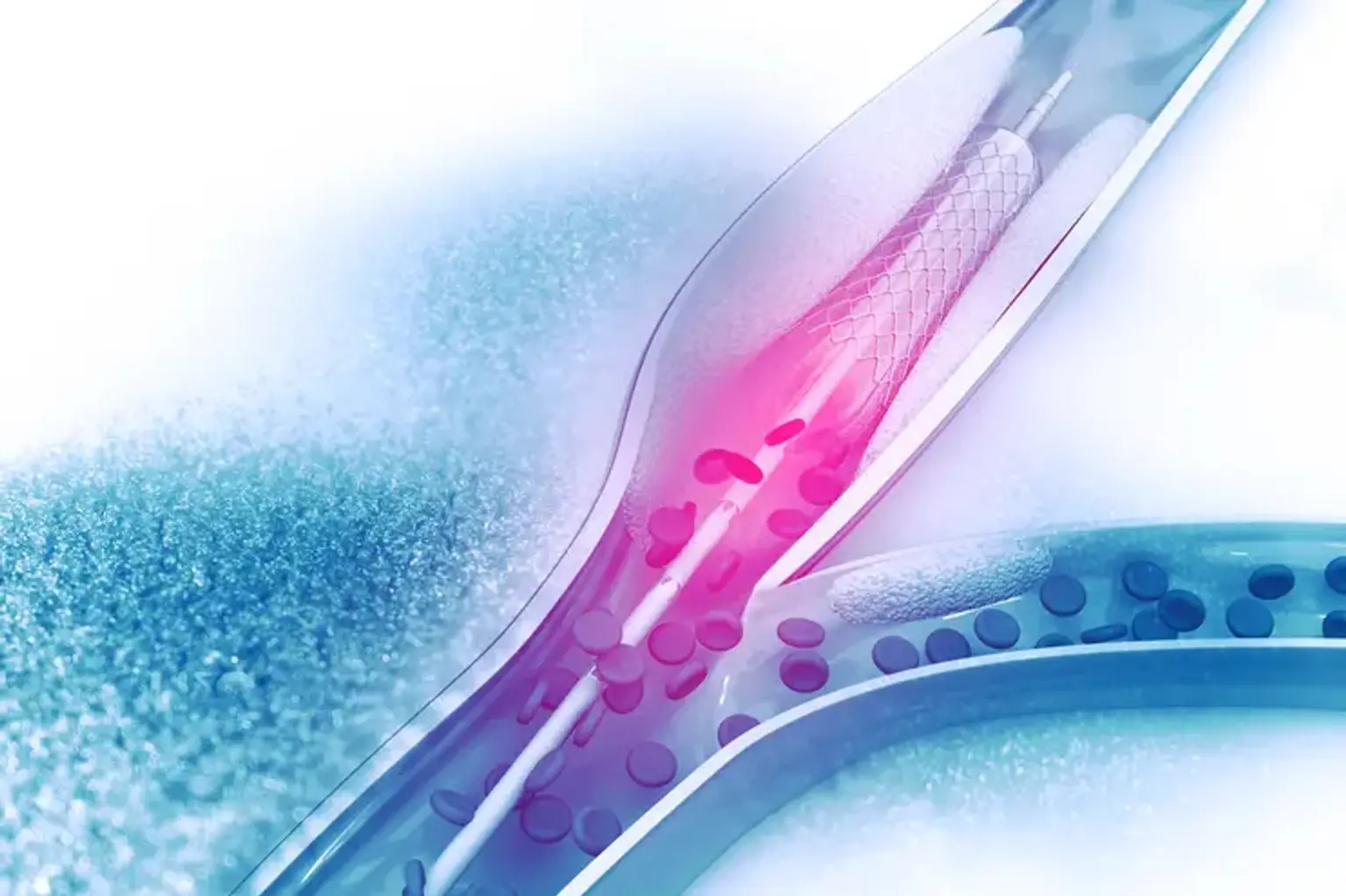
La angioplastia, con o sin colocación de stent , es una cirugía no quirúrgica para abrir arterias coronarias bloqueadas o estrechadas causadas por aterosclerosis subyacente. El tratamiento consiste en insertar un catéter inflado con un globo en la punta a través de la piel de las extremidades e inflar el globo una vez que ha pasado por el sitio de la arteria estenosada. Fuerza la placa intraluminal aterosclerótica contra la pared de la arteria, restaurando el diámetro luminal. Como resultado, restablece el flujo sanguíneo normal al miocardio. La intervención coronaria percutánea (ICP), anteriormente conocida como angioplastia con stent, es la terapia preferida para la angina inestable, el infarto de miocardio y la perforación espontánea de la arteria coronaria.
Con el debut de la "angioplastia con balón simple" (POBA) sin stent hace 40 años, se lanzó la idea de la PCI. El uso de POBA fue limitado a mediados de la década de 1980 debido a un problema inicial de propiedad de retroceso vascular y reestenosis después del desinflado del balón, lo que condujo al desarrollo de stents metálicos (BMS).
Los profesionales emplean una malla metálica en forma de tubo durante la cirugía, y sus características de andamio resisten el retroceso vascular, previniendo la reestenosis temprana de POBA debido al retroceso vascular. Por otro lado, el BMS in situ a largo plazo puede causar estrés en la pared, discontinuidad endotelial y presencia permanente del cuerpo extraño metálico en las arterias, causando inflamación con depósito de fibrina y promoviendo la migración de miofibroblastos, lo que resulta en reestenosis dentro del stent (IRS). ) debido a un mecanismo de hiperplasia neointimal.
Este problema impulsó la invención de los stents liberadores de fármacos (DES). En comparación con BMS, la tecnología DES emplea un recubrimiento de fármaco antiproliferativo sobre la estructura metálica de los stents, lo que da como resultado una reducción de la hiperplasia neointimal y la reestenosis del stent. La trombosis tardía del stent también se relaciona con los DES como resultado de un retraso en la reparación arterial con falta de reendotelización y depósito de fibrina debido a una inflamación crónica subyacente, que ocurre con mayor frecuencia en los DES de primera generación. El DES de segunda generación contiene una capa de polímero biocompatible adicional para mejorar la reparación endotelial.
Los stents liberadores de everolimus de cromo cobalto (DES de segunda generación) son más seguros que los stents liberadores de paclitaxel (DES de primera generación) y los BMS debido a una mejor cicatrización vascular y reendotelización de los puntales del stent. Investigaciones recientes indican que los DES de segunda generación con recubrimientos de polímeros biodegradables son más eficaces que los BMS para reducir la revascularización del vaso diana (TVR), la revascularización de la lesión diana (TLR), la pérdida tardía dentro del stent (ISLL) y la trombosis tardía del stent. En los estudios también se encontró que DES era más eficaz en lesiones complicadas que BMS.
Debido a la ausencia de malla metálica en las plataformas del stent, que sirve como agente desencadenante de problemas de aparición tardía como el IRS y la trombosis del stent, el nuevo y revolucionario sistema de andamios bioabsorbibles (BRS) preserva la pulsatilidad cíclica con menores posibilidades de remodelación vascular y IRS. . Sin embargo, para BRS se requieren procedimientos de implantación y tamaño de puntal óptimos. La limitación de BRS es el grosor del strut porque la reestenosis en el período posprocedimiento temprano se debe al rebote vascular, que es contrarrestado por una estructura metálica de BMS y DES. Si se reduce el tamaño de los puntales del BRS, no se puede mitigar adecuadamente el retroceso vascular.
Este atributo lo ha logrado de alguna manera el BRS de segunda generación. El BRS finalmente desaparece debido a la reabsorción, que puede controlarse mediante ecografía intravascular (IVUS). Se pueden utilizar IVUS y tomografía de coherencia óptica (OCT) para implantar correctamente BRS. Aunque hay poca evidencia sobre la seguridad del BRS, la noción del stent libre de metal que ayudó a diseñar el BRS ha sido cuestionada desde que se documentó la trombosis del armazón. Brown y cols. propuso recientemente que después de la implantación de BRS, se requieren predilatación y posdilatación con presiones superiores a 20 ATM para minimizar el retroceso vascular agudo, mejorar la expansión de la estructura y reducir las tasas de trombosis de la estructura, que se predice mejor mediante el área luminal mínima en IVUS.
¿Quién necesita angioplastia coronaria?
La angioplastia coronaria se realiza para restaurar el flujo sanguíneo al corazón cuando las arterias coronarias se han contraído u obstruido como resultado de una enfermedad de las arterias coronarias (EAC). Cuando los medicamentos y las modificaciones en el estilo de vida, como llevar una dieta equilibrada, dejar de fumar y aumentar el ejercicio físico, no ayudan con sus síntomas de CAD, su médico discutirá con usted opciones de tratamiento alternativas. La angioplastia y el injerto de derivación de arteria coronaria (CABG), una forma de cirugía a corazón abierto, son dos de estas alternativas.
Al seleccionar la cirugía óptima para usted, su médico considerará una variedad de criterios. Estas consideraciones incluyen la gravedad de sus bloqueos, su ubicación y cualquier otra dolencia que pueda tener.
Cuando hay un estrechamiento o una obstrucción menos grave en las arterias y se puede acceder a la obstrucción durante el tratamiento, con frecuencia se emplea la angioplastia. Se puede recomendar CABG si tiene una enfermedad cardíaca importante, numerosas arterias bloqueadas, diabetes o insuficiencia cardíaca.
En comparación con la CABG, algunas ventajas de la angioplastia son las siguientes:
- Tiene menos riesgos que CABG
- No es cirugía, por lo que no requerirá un corte grande.
- Se realiza con medicamentos que lo adormecen y lo ayudan a relajarse. A diferencia de la CABG, no lo pondrán a dormir por un período breve.
- Tiene un tiempo de recuperación más corto.
La angioplastia también se realiza como operación de emergencia en caso de ataque cardíaco. La placa puede romperse en las arterias coronarias , provocando que se desarrolle un coágulo de sangre en su superficie. Si el coágulo crece lo suficiente, puede restringir total o parcialmente el flujo sanguíneo a una parte del músculo cardíaco.
Abrir una obstrucción lo antes posible reduce el daño al corazón durante un ataque cardíaco y restablece el flujo sanguíneo al músculo cardíaco. La angioplastia puede abrir la arteria rápidamente y es la mejor opción durante un ataque cardíaco.
Un beneficio de la angioplastia sobre la CABG es que la arteria puede volver a estrecharse con el tiempo. Cuando se utilizan stents, particularmente stents recubiertos con medicamentos, se reduce la probabilidad de que esto ocurra. Estos stents, sin embargo, no están exentos de peligro. Se pueden desarrollar coágulos de sangre en los stents recubiertos con medicamentos y provocar un ataque cardíaco en algunas situaciones. Su médico analizará con usted sus opciones de tratamiento y determinará qué cirugía es mejor para usted.
¿Cómo me preparo para una angioplastia coronaria?
Se reconoce comúnmente que la superficie metálica de un stent es trombogénica; como resultado, una consecuencia importante y temida es el cierre vascular agudo debido a la rotura del ateroma, la activación plaquetaria y la liberación de factor tisular durante y después de la angioplastia. Para evitar la trombosis aguda del stent, la ICP debe realizarse bajo anticoagulación (AC), con un riesgo equilibrado de trombosis y complicación de hemorragia en el sitio de acceso.
Los anticoagulantes incluyen heparina (heparina de bajo peso molecular (HBPM) o heparina no fraccionada), bivalirudina, bloqueadores P2Y12, inhibidores directos de la trombina e inhibidores de la glucoproteína IIb/IIIa. La bivalirudina, por otro lado, se relaciona con un menor riesgo de complicaciones hemorrágicas, trombocitopenia y mortalidad en el sitio de acceso que la heparina, pero los estudios revelan que se asocia con un riesgo ligeramente mayor de trombosis aguda del stent que la heparina. A pesar de esto, la heparina ocasionalmente puede producir trombocitopenia inducida por heparina (TIH).
La bivalirudina debe usarse para la CA en pacientes que han experimentado TIH previamente. Para controlar el uso de heparina periprocedimiento, se emplea el tiempo de coagulación activado. La región del muslo o la muñeca se afeita con permiso informado. Para sedar al paciente antes de la cirugía, se administra propofol por vía intravenosa. Debido a que el midazolam se ha relacionado con la depresión respiratoria, es preferible el propofol. La arteria se perfora mediante el procedimiento de Saldinger y se inserta la vaina 5F. Las coronarias se cateterizan utilizando un tinte bajo supervisión fluoroscópica.
Se puede identificar una lesión más complicada en el 5% al 10% de los casos. Estas lesiones pueden ser muy prolongadas, crónicas con obstrucción completa y calcificación, no dilatables o tener cambios anatómicos como estar colocadas en una bifurcación o en un ostium. Estos necesitan un tratamiento previo de la lesión antes de la inserción del stent. El propósito de la preparación de la lesión es mejorar la colocación y expansión del stent y al mismo tiempo reducir el peligro de embolización de placa a distancia. Para lograr este propósito, se encuentran disponibles varias técnicas, incluida la aterectomía coronaria direccional o rotacional, el balón de corte, el catéter FX miniRAIL y la artroplastia para placas altamente calcificadas. En estas circunstancias, se requiere guía OCT para colocar con precisión un stent.
¿Cómo se realiza la angioplastia coronaria?
En una sala de cateterismo, usted se reclina en un sofá. Encima del sofá hay una máquina de rayos X. Se coloca un tubo 'guía' delgado y flexible (catéter) en una arteria sanguínea en la ingle o el brazo mediante una aguja ancha o una pequeña punción en la piel. Se inyecta un anestésico local en la piel encima del vaso sanguíneo para aliviar el dolor. Como resultado, insertar el catéter en el vaso sanguíneo debería ser indoloro. El médico empuja con cuidado el catéter por la arteria sanguínea hacia el corazón . Se utilizan rayos X en dosis bajas para controlar el progreso de la punta del catéter mientras se empuja suavemente a la posición adecuada. El progreso del catéter se puede ver en la pantalla de rayos X.
La punta del catéter se inserta en una arteria del corazón (coronaria) y se avanza hasta un segmento restringido causado por parches o "placas" de grasa (ateroma). Luego se pasa el catéter "guía" con un segundo "catéter con balón" más delgado. En la punta del catéter con balón hay un globo y un tubo pequeño (un stent). Durante 30 a 60 segundos, se infla el globo. Esto comprime el ateroma y expande la arteria constreñida. Cuando se infla el globo, se detiene el flujo sanguíneo. Como resultado, es posible que sienta un dolor similar al de la angina durante un breve período de tiempo. Sin embargo, esto desaparece rápidamente a medida que se desinfla el globo.
En la mayoría de los casos, se deja un stent en el área agrandada. El stent es un tubo de malla de alambre que brinda soporte a la arteria y ayuda a mantenerla abierta. El stent "colapsado" cubre el globo y se abre cuando se infla. Algunos stents incluyen un recubrimiento químico que ayuda a evitar que la arteria se obstruya nuevamente. Las personas alérgicas al níquel pueden necesitar un stent sin níquel. El tratamiento podría repetirse para una o más porciones constreñidas de las arterias coronarias.
El catéter no se puede sentir dentro de los vasos sanguíneos. Durante la operación, es posible que notes un pulso extraño o faltante. Esto es natural y sin importancia. Durante el proceso, los electrodos que se colocan en el pecho detectan los latidos del corazón y generan un rastro en un equipo de electrocardiógrafo (ECG). Si está nervioso, es posible que le administren un sedante antes del examen.
Abordaje transradial
Como la arteria radial es bastante superficial, se perfora fácilmente y el sangrado se controla mediante compresión manual. No hay nervios ni venas importantes en los alrededores. Como resultado, existe un bajo riesgo de lesión neurovascular. Sin embargo, debido a que la arteria radial tiene un diámetro relativamente pequeño, se necesitan catéteres de tamaño pequeño. Los abordajes transradiales son menos costosos que los transfemorales y están relacionados con un alta hospitalaria más temprana. Con el progreso del hardware de cardiología intervencionista, la técnica transradial ha surgido como una alternativa viable a la vía transfemoral tradicional.
Debido al fuerte suministro de sangre colateral de la mano por la arteria cubital a través del arco palmar, la ruta transradial está relacionada con un bajo riesgo de hemorragia en el sitio de acceso o desarrollo de hematoma, formación de pseudoaneurismas, morbilidad y mortalidad, y un menor riesgo de isquemia de la mano. Se puede utilizar la prueba de Allen o un examen de oximetría de pulso para evaluar los arcos palmares. Los abordajes transradiales están relacionados con una mayor exposición a la radiación, una operación más prolongada, variaciones anatómicas que provocan fallas en el cateterismo y espasmos de la arteria radial, que pueden tratarse con inyecciones locales de medicamentos vasodilatadores como nitratos y bloqueadores de los canales de calcio.
Abordaje transfemoral
La técnica más tradicional es el abordaje transfemoral, que se vincula con un acceso más fácil, una duración de radiación más corta y un menor uso de contraste. Los problemas en el sitio de acceso, por otro lado, son más frecuentes, particularmente en personas obesas. Entre las complicaciones se encuentran la hemorragia en el sitio de acceso, el hematoma, la hemorragia retroperitoneal significativa que requiere una transfusión de sangre, el desarrollo de una fístula arteriovenosa y un pseudoaneurisma, y la lesión neurovascular. Debido a que la arteria femoral es la ruta principal de sangre a la pierna, existe un mayor riesgo de isquemia que con la técnica transradial.
Salida del hospital después de una angioplastia
La mayoría de las personas pueden irse a casa el mismo día o al día siguiente, pero si se sometió a una angioplastia de emergencia, es posible que deba permanecer en el hospital un poco más.
Verifique la región donde se colocó el catéter cuando regrese a casa. Espere algunos hematomas y dolor, pero llame a su médico si nota enrojecimiento o hinchazón, o si los hematomas aumentan.
Alguien hablará con usted sobre su recuperación y lo que puede y no puede hacer antes de salir del hospital. Es común sentirse fatigado después, pero la mayoría de las personas vuelven a la normalidad después de unos días. Sin embargo, si también has sufrido un infarto, tu recuperación será más lenta.
- Es mejor evitar realizar actividades exigentes, como levantar objetos pesados, durante aproximadamente una semana.
- No debe conducir durante al menos una semana después de la angioplastia (más tiempo si también sufrió un ataque cardíaco).
- Si ha tenido una angioplastia planificada sin complicaciones, es posible que pueda regresar a trabajar dentro de unos días, dependiendo del tipo de trabajo que realice.
- Si ha tenido una angioplastia de emergencia o un ataque cardíaco, es posible que necesite tomarse unas semanas de descanso.
También se le debe alentar a participar en un programa de rehabilitación cardíaca, que incluye ejercicios y sesiones educativas diseñadas para ayudarlo a recuperarse lo más rápido posible. Para ayudar a reducir el riesgo de que se formen coágulos de sangre dentro y alrededor del stent, deberá tomar medicamentos antiplaquetarios como aspirina (a menos que sea alérgico a ella) u otros medicamentos como clopidogrel, ticagrelor o prasugrel si tener un stent. Los sistemas de seguridad de los aeropuertos y las resonancias magnéticas no tienen ningún efecto sobre los stents.
Resultado
El tratamiento normalmente dura unos 30 minutos si sólo se agranda una parte de la arteria. La técnica lleva más tiempo si hay que ampliar numerosas piezas. Después de la cirugía, es posible que deba permanecer en el hospital durante la noche en observación.
Más de 9 de cada 10 operaciones son efectivas para tratar la angina. La angioplastia coronaria, por otro lado, no se puede utilizar en todas las personas que padecen angina. Esto se debe a un exceso de porciones constreñidas en las arterias del corazón (coronarias) en muchas situaciones. Alternativamente, las partes constreñidas son demasiado largas, demasiado delgadas o demasiado profundas en una arteria coronaria o rama arterial para este tratamiento.
Rehabilitación cardíaca
Su médico puede recomendarle que participe en un programa de rehabilitación cardíaca (rehabilitación). La rehabilitación cardíaca permite a las personas con enfermedades cardíacas sanar más rápidamente y regresar al trabajo o a sus actividades habituales. La rehabilitación cardíaca consiste en ejercicio físico supervisado, instrucción sobre una vida saludable para el corazón y asesoramiento para reducir el estrés y ayudarle a volver a un estilo de vida activo. Su médico puede indicarle un programa de rehabilitación cardíaca cerca de usted.
Complicaciones
La perforación iatrogénica de la arteria coronaria (CAP) debido a una lesión complicada subyacente es una complicación poco común pero significativa después de la angioplastia y ocurre en 0,1% a 0,8% de todos los pacientes sometidos a angioplastia. La NAC puede ocurrir como resultado de la perforación de la guía de angioplastia, el sobredimensionamiento del balón o el uso de dispositivos de aterectomía. La gravedad de la lesión, el estado hemodinámico y el tipo de NAC de clase de Ellis influyen en el tratamiento de la NAC. La clase 1 suele ser benigna; sin embargo, la clase 3 está relacionada con un mayor riesgo de taponamiento cardíaco y la necesidad de una cirugía cardíaca de emergencia.
La NAC leve se puede tratar con reversión de la anticoagulación (sulfato de protamina si se usa heparina), inflado prolongado del balón, stents cubiertos de politetrafluoroetileno (CS) y embolización transcatéter utilizando partículas de grasa autóloga. La trombosis del stent es un riesgo con el uso de CS y se han registrado algunos casos de fístula arteriovenosa coronaria como resultado del fracaso del CS. El infarto de miocardio con elevación del segmento ST y el taponamiento cardíaco temprano o tardío con o sin inestabilidad hemodinámica son complicaciones de la NAC que pueden requerir una pericardiocentesis de emergencia.
La reestenosis intrastent (ISR) se describe como una disminución del diámetro luminal vascular después de una intervención percutánea (PCI). La fisiopatología de la ISR está determinada por el tipo de stent utilizado durante la PCI. POBA tiene un inicio abrupto debido al retroceso elástico y la remodelación vascular. La hiperplasia neointimal es una característica distintiva del BMS. La trombosis tardía del stent en los DES es causada por una serie de factores patogénicos subyacentes, que incluyen una reendotelización vascular reducida, hipersensibilidad del recubrimiento de polímero y un aumento de la deposición de fibrina como resultado de la inflamación crónica que genera el metal.
Los pacientes con angina inestable o síndrome coronario agudo que se sometieron a PCI tienen más probabilidades de desarrollar ISR debido a la inflamación crónica, como lo indican los mayores niveles de proteína C reactiva (PCR) en estos individuos en comparación con los pacientes con angina estable que se sometieron a PCI. La fractura del stent (SF) es un efecto adverso rara vez documentado de la administración de DES durante la PCI que puede ocurrir periprocedimiento o después de que se haya completado la elución del fármaco. El desarrollo de ISR y trombosis del stent también se ha asociado a la rotura del stent. La ISR puede ser causada por neoaterosclerosis independientemente del tipo de intervención utilizada durante la PCI.
Todas las causas de ISR mencionadas anteriormente producen síntomas de angina o síndrome coronario agudo debido a la disminución del suministro de sangre al miocardio y pueden requerir una reintervención, como una cirugía de injerto de derivación de arteria coronaria o una nueva PCI. Este tipo de reintervención se conoce como revascularización de la lesión diana.
Conclusión
La angioplastia coronaria es un procedimiento que se utiliza para expandir las partes constreñidas de las arterias coronarias del corazón. La intervención coronaria percutánea es otro nombre para la misma (PCI). No requiere una cirugía cardíaca extensa, sino más bien la inserción de un tubo delgado y flexible (un catéter) en las arterias coronarias a través de enormes canales sanguíneos.