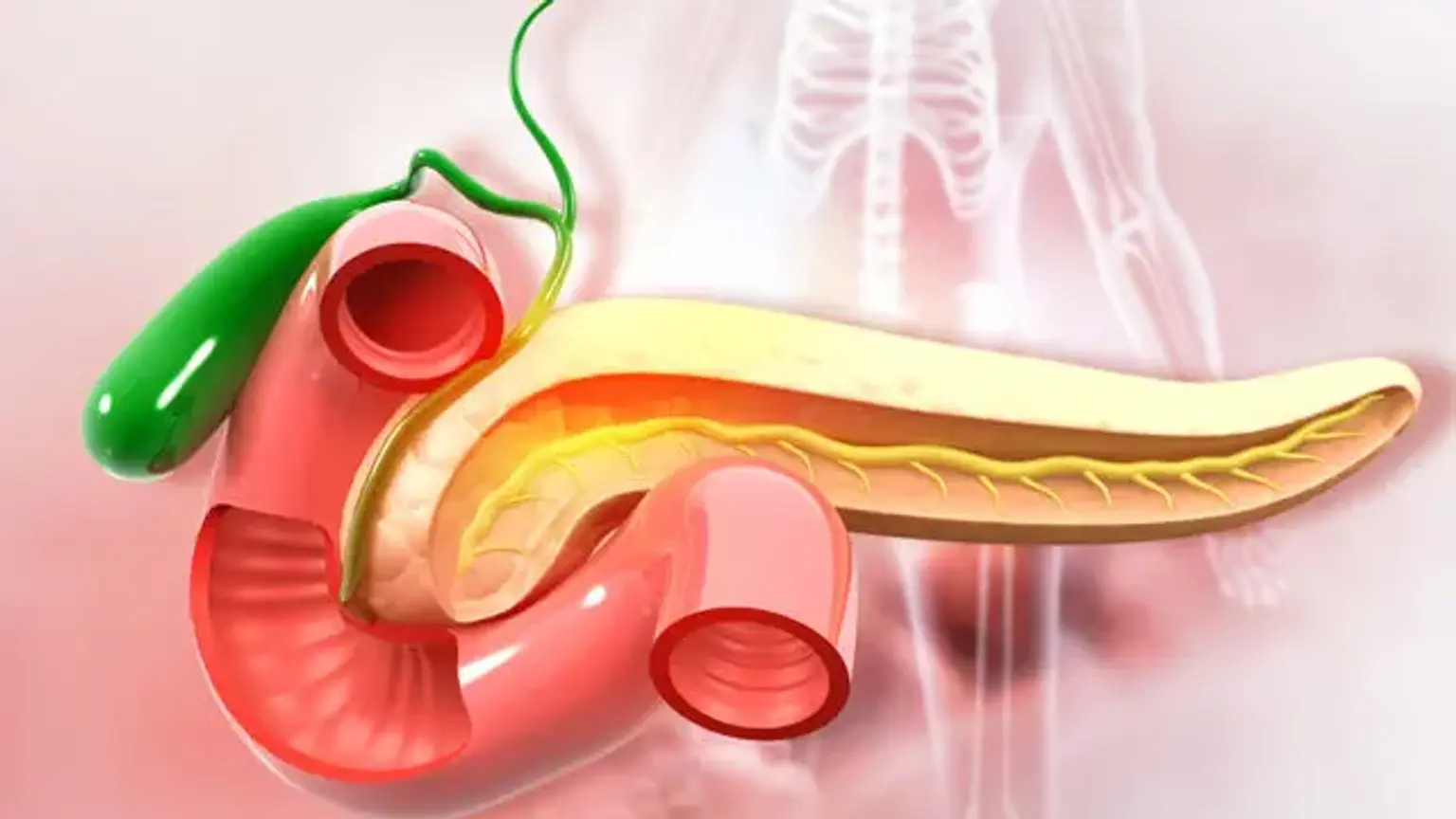
Pancreaticoduodenectomía
Descripción general
A pesar de los avances en el tratamiento médico, la quimioterapia, la radiación y la biología molecular, el cáncer de páncreas es la cuarta causa principal de mortalidad por cáncer, con una tasa de supervivencia a 5 años de apenas aproximadamente el 12%. La pancreatoduodenectomía, a menudo conocida como cirugía de Whipple, es el método quirúrgico de elección para los adenocarcinomas ductales de páncreas que son resecables o casi resecables.
Debido a que los órganos del sistema gastrointestinal proximal comparten un suministro de sangre, la extirpación quirúrgica de la cabeza del páncreas implica la extirpación del duodeno, el yeyuno proximal, la vesícula biliar y, en ciertos casos, una porción del estómago.
Definición de pancreaticoduodenectomía
La operación más común para tratar el cáncer de páncreas es la pancreaticoduodenectomía, a menudo conocida como procedimiento de Whipple. El tratamiento lleva el nombre de Allen Oldfather Whipple, ex presidente del Departamento de Cirugía de la Universidad de Columbia e inventor del método. Se utiliza para tratar tumores en la cabeza del páncreas, que representa alrededor del 75% de los tumores de cáncer de páncreas.
El Dr. Alessandro Codivilla, un cirujano italiano, realizó la primera pancreaticoduodenectomía en 1898, que luego fue mejorada por el Dr. Walter Kausch en 1912. La operación se realizó entonces en dos etapas, luego el Dr. Allen Whipple la modificó en 1940 para convertirla en una. -Técnica de Whipple en etapa.
Posteriormente, se descubrió que esta operación está asociada a una alta tasa de mortalidad; sin embargo, con una mejor comprensión médica y la innovación quirúrgica, la mortalidad ha disminuido significativamente. En hospitales con mucha carga, la tasa de mortalidad se reduce a aproximadamente entre el 3% y el 5% cuando está presente un cirujano capacitado.
Las pancreatoduodenectomías se clasifican en dos tipos: la más extensa "Whipple clásica (CW)" y la "pancreatoduodenectomía con preservación del píloro (PSD)". La cabeza pancreática, el duodeno, un segmento del estómago, la vesícula biliar y una porción del conducto biliar se extirpan en la CW, pero la porción del estómago se conserva en la PSD.
Además, la pancreaticoduodenectomía se puede realizar tanto por vía laparoscópica como abierta. A pesar de esto, nuevos estudios sobre la viabilidad y los resultados postoperatorios más cortos de la pancreatoduodenectomía abierta y laparoscópica han revelado que el método laparoscópico se asocia con una estancia hospitalaria más corta, menos pérdida de sangre y una mejor disección de los ganglios linfáticos.
Sin embargo, los médicos de todo el mundo todavía dudan en utilizar el método laparoscópico, lo que probablemente se debe a la extremadamente difícil disección y anastomosis en esta cirugía. Además, los resultados oncológicos de las estrategias de pancreatoduodenectomía abierta y laparoscópica aún son confusos, si no dudosos.
Anatomía involucrada en el procedimiento.
El abordaje de pancreaticoduodenectomía más frecuente implica extirpar el segmento distal (antro) del estómago, el primer y segundo segmento del duodeno, la cabeza del páncreas, el colédoco y la vesícula biliar, todos a la vez. Durante el procedimiento, con frecuencia también se extirpan los ganglios linfáticos de la región (linfadenectomía).
Sin embargo, en el tipo más frecuente de pancreaticoduodenectomía, no se extirpan todos los ganglios linfáticos, ya que los estudios demuestran que los pacientes no se benefician de una operación más exhaustiva.
Las superficies del peritoneo y el hígado se evalúan para detectar enfermedades metastásicas al comienzo de la cirugía, cuando los cirujanos han logrado acceso al abdomen. Este es un paso inicial crítico ya que la presencia de enfermedad metastásica activa impide que se realice el procedimiento.
El páncreas recibe irrigación circulatoria de la arteria celíaca a través de la arteria pancreaticoduodenal superior y de la arteria pancreaticoduodenal inferior a través de la arteria mesentérica superior. La arteria gástrica derecha, que también deriva de la arteria celíaca, produce ramas adicionales más pequeñas. La escisión del duodeno y la cabeza pancreática es necesaria ya que comparten el mismo suministro de sangre arterial (la arteria pancreaticoduodenal superior y la arteria pancreaticoduodenal inferior).
Debido a que estas arterias fluyen a través de la cabeza del páncreas, si se destruye el único suministro de sangre, se deben extirpar ambos órganos. Si solo se extirpara la cabeza del páncreas, el suministro de sangre al duodeno se vería comprometido, lo que provocaría necrosis tisular.
Se extirpa el conducto biliar común mientras se preserva el suministro de sangre al hígado. Esto implica que, mientras el hígado tenga un suministro de sangre saludable, el cirujano necesitará crear un nuevo enlace para drenar la bilis generada por el hígado. Esto se hace al finalizar el procedimiento. El cirujano formará una nueva conexión entre el conducto pancreático y el yeyuno o el estómago. Se realiza una colecistectomía durante la operación para extirpar la vesícula biliar. La vesícula biliar se extirpa individualmente, por lo que esta sección no se realiza en su totalidad.
Las estructuras arteriales importantes de la región que no se extirparon durante el tratamiento incluyen la vena porta, la vena mesentérica superior y la arteria mesentérica superior, así como la vena cava inferior. Es fundamental tener en cuenta estas estructuras en este procedimiento, especialmente si se realiza para extirpar un tumor de la cabeza del páncreas.
Si el tumor envuelve (envuelve alrededor del 50% o más del vaso) la arteria celíaca, la arteria mesentérica superior o la vena cava inferior, el procedimiento se considera irresecable debido a la falta de beneficio para el paciente y al mismo tiempo conlleva un riesgo significativo. En ocasiones, un segmento de la vena mesentérica superior o de la vena porta está conectado al tumor o es inseparable del mismo. En esta circunstancia, los cirujanos vasculares resecan el segmento afectado de la arteria y el vaso se repara mediante anastomosis de extremo a extremo, reparación de la pared lateral de la vena o un injerto de vena.
Indicaciones
La pancreaticoduodenectomía se usa con mayor frecuencia para tratar el cáncer periampular, que incluye el cáncer del conducto biliar, el duodeno o la cabeza pancreática. El páncreas, el duodeno y el colédoco comparten un suministro de sangre, lo que requiere la escisión en bloque de estos diversos tejidos. La pancreatitis crónica, los tumores pancreáticos benignos, el cáncer metastásico en el páncreas, la neoplasia endocrina múltiple tipo 1 y los tumores del estroma gastrointestinal son motivos para una pancreaticoduodenectomía.
Cáncer de páncreas
La pancreaticoduodenectomía es la única operación posiblemente curativa del cáncer de páncreas. Sin embargo, debido a que la mayoría de los pacientes con cáncer de páncreas tienen una enfermedad irresecable metastásica o localmente avanzada, sólo entre el 15 y el 20 % de los pacientes son candidatos para el tratamiento de Whipple.
La cirugía se puede realizar después de la quimioterapia neoadyuvante, que busca reducir el tumor y aumentar las posibilidades de resección total. La muerte postoperatoria y las complicaciones posteriores a la pancreaticoduodenectomía se han vuelto menos prevalentes, con tasas de mortalidad postoperatoria que cayeron del 10% al 30% en la década de 1980 a menos del 5% en la década de 2000.
colangiocarcinoma
Cuando el colangiocarcinoma, o cáncer de la vía biliar, se encuentra en el sistema biliar distal, principalmente en el colédoco que desemboca en el duodeno, es una indicación para la cirugía de Whipple. La resección quirúrgica curativa del colangiocarcinoma puede implicar hepatectomía o extirpación de una porción del hígado, con o sin pancreaticoduodenectomía, según la ubicación y la extensión del colangiocarcinoma.
Pancreatitis crónica
La pancreatitis crónica a menudo se trata con manejo del dolor y tratamiento de la insuficiencia exocrina. La principal justificación quirúrgica para el tratamiento quirúrgico de la pancreatitis crónica es el malestar abdominal intratable. La extirpación de la cabeza del páncreas puede reducir la obstrucción del conducto pancreático causada por la pancreatitis crónica.
Trauma
Es inusual que un traumatismo abdominal contundente cause daño al páncreas y al duodeno. Cuando se ha observado este patrón de lesiones, generalmente ha ocurrido como resultado de un cinturón de seguridad en una colisión automovilística. Cuando un traumatismo abdominal causa sangrado alrededor del páncreas y el duodeno, lesión del conducto biliar común, fuga pancreática o sección del duodeno, se realiza una pancreaticoduodenectomía. Debido a la rareza de esta operación en el contexto de un trauma, no hay datos suficientes para respaldar los resultados posoperatorios.
Contraindicaciones
La operación está contraindicada en presencia de variables cambiantes. También es fundamental comprender los criterios de resecabilidad para poder apreciar mejor las contraindicaciones. Para el adenocarcinoma ductal pancreático localizado, los tres grados de resecabilidad son resecable, resecable en el límite e irresecable.
Localizado y Resecable
No hubo metástasis a distancia, ni indicación de distorsión de la vena porta (PV) o de la vena mesentérica superior (SMV) en las radiografías, y planos de disección limpios alrededor del eje celíaco, la arteria hepática y la arteria mesentérica superior (SMA)
B- Resecable límite
Afectación de SMV-PV caracterizada por deformación, constricción y oclusión, pero la presencia de arterias proximales y distales apropiadas para la reparación. Encerramiento de la arteria gastroduodenal hasta la arteria hepática con un breve revestimiento de segmento o pilar de la arteria hepática sin llegar al eje celíaco. Pilar tumoral de la arteria mesentérica superior que no se extiende más allá de los 180 grados de la circunferencia de la pared arterial.
C- Irresecable para Cáncer de Cabeza (Contraindicación del Procedimiento)
- Metástasis a distancia
- Envoltura tumoral de SMA de más de 180 grados
- Pilar celíaco
- implicación de la VCI
- Afectación aórtica
- Oclusión irreparable de SMV o PV
Técnica
Para la pancreaticoduodenectomía (PD), se utiliza una incisión vertical en la línea media o una incisión subcostal bilateral. Se utiliza un retractor con autorretención. El paso inicial en la pancreaticoduodenectomía es una evaluación detallada de la extensión de la enfermedad para determinar la resecabilidad. La laparoscopia de estadificación ahora se usa comúnmente para evaluar la resecabilidad y se puede realizar como una cirugía independiente o junto con la DP. Se examina y palpa todo el hígado para comprobar la existencia de metástasis.
La ecografía intraoperatoria se puede utilizar para evaluar cualquier anomalía preocupante en el hígado que sea ambigua a la palpación. Se examinan las superficies peritoneales parietales y viscerales, el ligamento de Treitz, el epiplón y todo el intestino delgado y grueso para detectar metástasis. Se examina la afectación de los ganglios linfáticos en el eje celíaco. Cualquier ganglio linfático que parezca preocupante fuera del campo de disección objetivo se secciona por congelación.
Si la biopsia revela que la enfermedad maligna se ha extendido, no se realiza la DP. Movilizando la vesícula biliar y diseccionando el conducto cístico hasta la unión de los conductos hepático común y biliar común, se examina la porta hepatis. Se comprueba la existencia de tejido tumoral en la arteria hepática correspondiente y en la arteria hepática común.
La técnica de Kocher consiste en sacar el duodeno y la cabeza pancreática del retroperitoneo. Excepto para la movilización y escisión de SMV o si el tumor se extiende hasta el cuarto segmento del duodeno, normalmente no se requiere el procedimiento de Cattell-Braasch (movilización extensa de todo el colon derecho y el mesenterio del intestino delgado).
La vesícula biliar se separa del hígado y el conducto hepático común distal se divide alrededor del punto de entrada del conducto cístico. El conducto biliar proximal se deja sin pinzar para minimizar el daño por aplastamiento, mientras que el conducto biliar distal se pinza o sutura para evitar el derrame de bilis y células tumorales. El conducto biliar se retira caudalmente y se continúa la disección portal en el lado anterior de la vena porta.
Durante estas técnicas, las estructuras portales deben evaluarse y protegerse para un reemplazo de la arteria hepática derecha. Si el paciente parece tener una arteria hepática derecha accesoria además de una arteria hepática derecha nativa sustancial, la vascular auxiliar con frecuencia se puede extirpar sin causar complicaciones. Para reducir el riesgo de erosión y sangrado, se liga la arteria gastroduodenal. La división de la arteria gastroduodenal también ayuda a exponer el lado anterior de la vena porta y facilitar la disección de la vena porta más allá del cuello pancreático.
La vena porta se encuentra encima del cuello del páncreas, mientras que la VMS se encuentra debajo del cuello del páncreas. El objetivo de la disección roma hacia abajo a lo largo de la vena porta es establecer un plano delante de la vena porta y debajo del cuello del páncreas. Este plano es fundamental en la operación y si no se puede crear un plano limpio entre la vena porta y el cuello pancreático, se debe abortar el procedimiento.
Las maniobras extensas de Kocher deben exponer la VMS por debajo del cuello pancreático. A medida que toma afluentes de la apófisis uncinada y el cuello del páncreas, la curvatura mayor del estómago y el mesocolon transverso, la vena mesentérica superior viaja por delante de la tercera porción del duodeno y está bordeada por tejido adiposo.
Seguir las venas cólicas medias hasta su unión con la vena mesentérica superior o seguir el curso de la vena gastroepiploica derecha hasta el punto donde se encuentra con la vena mesentérica superior inmediatamente debajo del borde inferior del páncreas son dos formas de identificar la vena mesentérica superior. Bajo visión directa, se produce el plano anterior a la vena mesentérica superior, pero se conserva la vena esplénica. La intersección de PV y SMV debe ser fácilmente visible.
Si es necesario, se realiza una resección vascular. Normalmente, los cirujanos vasculares realizan una escisión segmentaria de la vena porta o de la vena mesentérica superior. Se puede utilizar reparación primaria, cierre con parche o un injerto autólogo (vena yugular interna, vena renal izquierda, vena esplénica o vena safena mayor) o un injerto sintético para sellar la lesión vascular (PTFE). Después de la operación, se debe controlar la vena porta reparada para detectar la posibilidad de trombosis de la vena porta.
La antrectomía se realiza para la operación de Whipple dividiendo las arterias gástrica y gastroepiploica derecha y dividiendo el antro con una grapadora lineal. Se realiza una pancreaticoduodenectomía con preservación del píloro en la que el tracto gastrointestinal proximal se divide 2 a 3 cm distal al píloro con un dispositivo de grapado lineal.
El yeyuno se divide 15 a 20 cm distal al ligamento de Treitz y se lleva dorsalmente a las arterias mesentéricas superiores de izquierda a derecha. Se coloca un drenaje de Penrose debajo del cuello pancreático en el túnel construido para elevar el cuello del páncreas y proteger la vena porta subyacente.
Después de asegurar un plano libre anterior a las venas porta y mesentérica superior, se separa el cuello pancreático mediante electrocauterio. Se insertan suturas de sujeción superior e inferior en el remanente pancreático para evitar el sangrado de las arterias pancreáticas segmentarias que pasan por esas áreas.
El espécimen está vinculado únicamente por el proceso uncinado pancreático. Se distingue de la vena porta, la vena mesentérica superior y la arteria mesentérica superior por su ubicación. Esto se logra pinzando, dividiendo y atando las ramas más pequeñas del portal y los vasos mesentéricos superiores en forma seriada.
La muestra se toma en una sola pieza, con el margen del cuello pancreático, el margen uncinado y los bordes del conducto hepático común etiquetados para los patólogos. El margen del conducto hepático común y el margen del cuello pancreático son críticos y deben congelarse tempranamente para evaluar la cantidad de resección futura.
Después de la escisión de la muestra, se colocan clips metálicos en los márgenes del campo de resección para enfocar la radioterapia posoperatoria. La reconstrucción después de una pancreaticoduodenectomía se puede lograr mediante una variedad de técnicas. Para crear continuidad gastrointestinal, primero se realiza la anastomosis pancreática (AP), seguida por la vía biliar y, finalmente, el duodeno.
La AP es el paso más importante en la pancreaticoduodenectomía y se realiza con mucho cuidado para reducir la morbilidad. Para la reconstrucción de la anastomosis pancreática se puede utilizar el yeyuno o el estómago. La AP se puede construir de dos formas: anastomosis del conducto a la mucosa o método de invaginación. La anastomosis del conducto a la mucosa se construye de forma retrocólica entre el extremo del remanente del conducto pancreático y el lado del yeyuno para la pancreaticoyeyunostomía.
El conducto pancreático se conecta al yeyuno para el método de invaginación. Los procedimientos de pancreaticoyeyunostomía incluyen Blumgart modificado, Kakita modificado, anastomosis vinculante de pancreaticoyeyunostomía, etc. La diversidad de diversos procedimientos ayuda a mejorar el ritmo de desarrollo de la fístula pancreática, pero ningún método es óptimo.
Después de la reparación, se realiza una hepaticoyeyunostomía terminolateral de 10 a 15 cm distal a la pancreaticoyeyunostomía utilizando sutura sintética absorbible interrumpida de una sola capa. La gastroyeyunostomía es la tercera anastomosis realizada en pacientes a quienes se les ha realizado pancreaticoduodenectomía convencional con gastrectomía distal o duodenoyeyunostomía en situaciones de preservación del píloro. Esta anastomosis suele realizarse de 10 a 15 cm aguas abajo de la hepaticoyeyunostomía, proximal al yeyuno a través del defecto del mesocolon.
Se colocan drenajes de succión cerrados en la bolsa de Morrison y cerca de las anastomosis pancreática y biliar una vez completada la reconstrucción. Una yeyunostomía alimentaria suele ser innecesaria y queda a criterio del cirujano. Los cuidados postoperatorios consisten en no darle al paciente nada por vía oral durante el primer día y luego pasar gradualmente a una dieta baja en grasas en pequeñas comidas frecuentes.
Se utiliza una sonda nasogástrica para descomprimir el estómago durante la noche después de la cirugía y, por lo general, se retira a la mañana siguiente si no hay gasto excesivo. Una vez que el gasto es limitado, no hay signos de fístula pancreática y el paciente puede tolerar una dieta regular, los drenajes se retiran progresivamente.
Complicaciones
- El vaciado gástrico retrasado se describe como la incapacidad de retirar la sonda nasogástrica y aceptar un alimento sólido después de la cirugía.
- Fístula pancreática, definida como salida de drenaje con una concentración de amilasa superior a tres veces el límite superior de amilasa sérica en el día 3 posoperatorio o más tarde.
- Hemorragia pospancreatectomía
- Infección en la herida
- Absceso intraabdominal
Significación clínica
A pesar de los avances en el tratamiento médico, la quimioterapia, la radiación y la biología molecular, el cáncer de páncreas es la cuarta causa principal de mortalidad por cáncer, con una tasa de supervivencia a 5 años de apenas aproximadamente el 12%. La única terapia curativa es la pancreaticoduodenectomía. La detección tardía del cáncer debido a la falta de síntomas distintos hace de esta neoplasia maligna una de las más mortales. Es fundamental encontrar marcadores de diagnóstico para detectar el cáncer de páncreas en sus primeras etapas.
La pancreaticoduodenectomía y sus consecuencias tienen una importante tasa de morbilidad y mortalidad. Debido a la importante morbilidad asociada con esta operación, se requiere un cuidado postoperatorio más cuidadoso. Un alto nivel de sospecha y diagnóstico precoz de las complicaciones postoperatorias es crucial en el tratamiento del paciente. Los médicos, las enfermeras y todo el equipo deben recibir una formación adecuada y se debe aplicar un enfoque de equipo organizado en la atención al paciente.
Conclusión
El procedimiento de Whipple, también conocido como pancreaticoduodenectomía, es la cirugía más común utilizada para extirpar tumores pancreáticos. La cirugía para extirpar un tumor brinda la mejor posibilidad de tratamiento a largo plazo de todos los tipos de cáncer de páncreas. El Whipple es un procedimiento exigente y complejo que extirpa y reconstruye una porción considerable del sistema gastrointestinal.
El problema más frecuente tras una cirugía de Whipple es el retraso en el vaciado del estómago. Esto significa que el estómago tarda un tiempo anormal en expulsar su contenido. Después de 7 a 10 días, el estómago suele comenzar a vaciarse lo suficiente como para permitir la recuperación. Si el retraso en el vaciado del estómago del paciente persiste, es posible que necesite alimentación a través de una sonda o de una vena durante varias semanas.
La consecuencia posible más importante de una cirugía de Whipple es una infección abdominal causada por una fuga del páncreas hacia el intestino delgado. Esto se conoce como fuga pancreática o fístula pancreática. Esto ocurre en alrededor del 10% de los pacientes y normalmente se trata con una combinación de tubos de drenaje y antibióticos. Muchos de estos pacientes necesitan asistencia dietética.
Antes de su procedimiento de Whipple, su cirujano le explicará qué anticipar antes, durante y después de la cirugía, así como cualquier peligro potencial. Su equipo de tratamiento discutirá con usted y su familia cómo su operación influirá en su calidad de vida. Se puede usar quimioterapia, radioterapia o ambos antes o después de la cirugía de Whipple u otros procedimientos pancreáticos para el cáncer. Discuta cualquier inquietud que tenga sobre su cirugía y opciones de tratamiento alternativas con su médico, ya sea antes o después del procedimiento.
Antes de ser admitido en el hospital, hable sobre su estadía en el hospital con su familia o amigos y sobre cualquier ayuda que pueda necesitar de ellos cuando regrese a casa. Necesitará ayuda durante las primeras semanas después de haber sido dado de alta del hospital. Cuando regrese a casa, su médico y su equipo de tratamiento pueden brindarle pautas a seguir durante su recuperación.