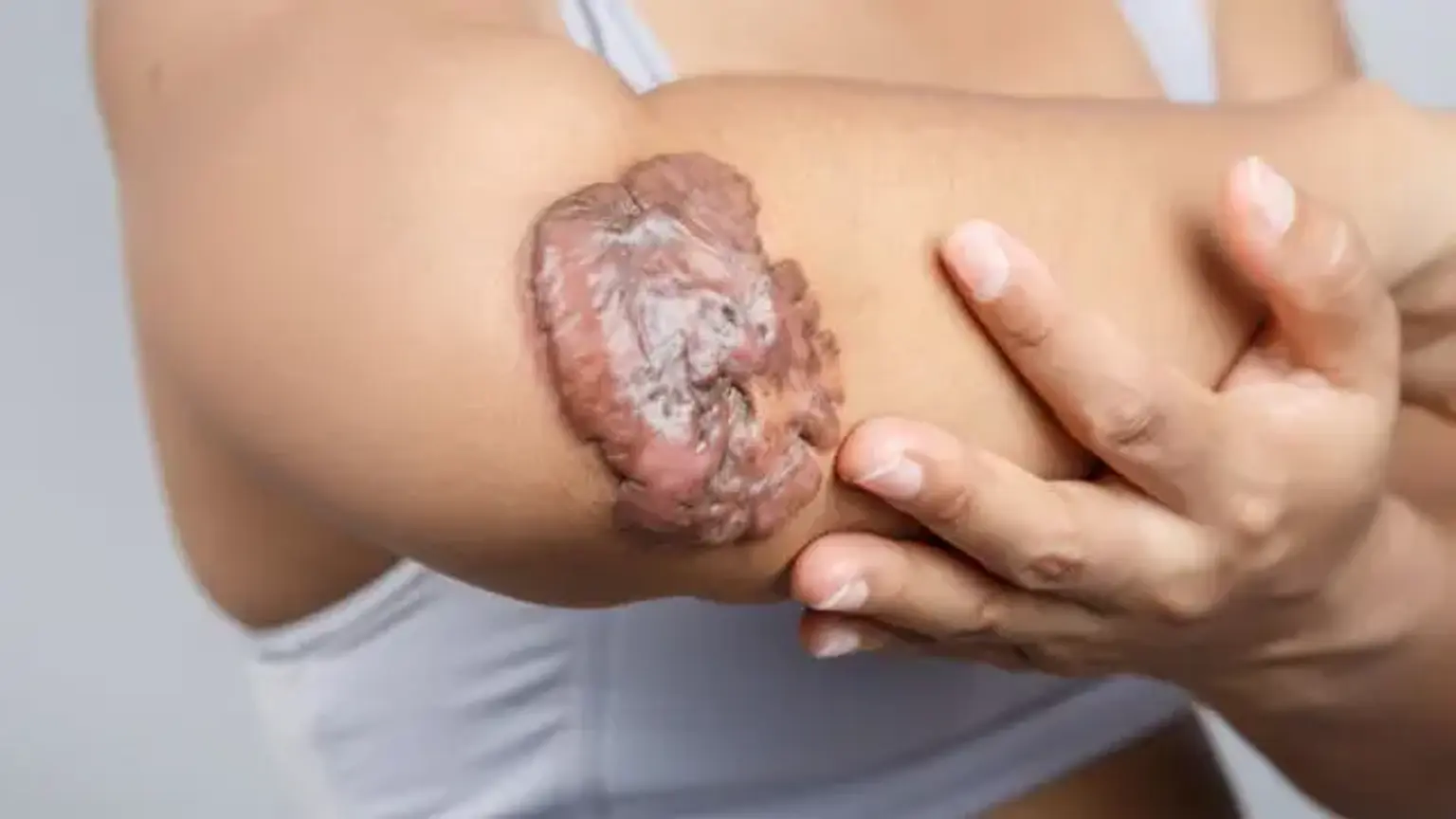
Cicatrices queloides
Resumen
Los queloides son causados por el crecimiento excesivo de tejido cicatricial. Las cicatrices queloides a menudo son más grandes que la herida original. El desarrollo de los queloides está influenciado por factores hereditarios y ambientales. Las personas de piel más oscura de ascendencia africana, asiática e hispana tienen una mayor prevalencia. Se cree que los fibroblastos hiperactivos que producen una gran cantidad de colágeno y factores de crecimiento están involucrados en la etiología de los queloides.
Como resultado, los hallazgos histológicos característicos incluyen enormes haces de colágeno aberrantes e hialinizados conocidos como colágeno queloidal y un número significativo de fibroblastos. Los queloides se manifiestan clínicamente como nódulos rígidos y gomosos en áreas de daño cutáneo previo. El tejido queloidal, a diferencia de las cicatrices normales o hipertróficas, se expande más allá del sitio primario del daño.
Los pacientes pueden experimentar molestias, picazón o ardor. Hay varias opciones terapéuticas disponibles, pero ninguna es universalmente efectiva. Los esteroides intralesionales o tópicos, la crioterapia, la escisión quirúrgica, la radiación y la terapia con láser son las terapias más utilizadas.
¿Qué son las cicatrices queloides?
Los queloides son causados por una expansión del tejido fibroso grueso, que normalmente se forma tras la curación de una lesión cutánea. El tejido se expande más allá de los límites de la herida inicial, normalmente no suele retroceder por sí solo y tiende a regresar después de la extracción. En 1700 aC, la primera descripción de queloides (escrita en papiro) estaba relacionada con procedimientos quirúrgicos empleados en Egipto.
Los fibroblastos en los queloides continúan creciendo mucho después de que la lesión se haya curado. Los queloides sobresalen por encima de la superficie de la piel, formando enormes montículos de tejido cicatricial.
Los queloides pueden formarse en cualquier área del cuerpo, pero la parte superior del pecho, los hombros y la parte superior de la espalda son los más vulnerables. Los queloides afectan a aproximadamente el 10% de la población, y se cree que los síntomas son la alteración en la pigmentación de la piel, picazón, enrojecimiento, sensaciones inusuales y dolor. Mientras que la mayoría de las personas nunca desarrollan queloides, otros lo hacen después de pequeñas lesiones como picaduras de insectos o espinillas. Las personas con piel oscura parecen ser más propensas a la formación de queloides. Tanto hombres como mujeres se ven afectados por igual.
Epidemiología
Las personas de piel oscura de ascendencia africana, asiática e hispana tienen mayores tasas de formación de queloides que los caucásicos. Los queloides son más comunes entre los polinesios y los chinos que en los indios y los malayos. Hasta el 16% de los encuestados en una muestra aleatoria de africanos negros declararon tener queloides. Las personas blancas son las menos propensas a ser perjudicadas.
Se ha observado que la prevalencia es mayor en mujeres jóvenes que en hombres jóvenes, muy probablemente debido a la mayor incidencia de perforación del lóbulo de la oreja en las mujeres. En otros grupos de edad, los queloides y las cicatrices hipertróficas afectan a ambos sexos por igual.
En estos grupos de pigmentación más oscura, la prevalencia oscila entre el 4,5 y el 16%. Durante el embarazo y la adolescencia, la incidencia es significativamente mayor. Aunque no se ha encontrado un gen único, los antecedentes familiares positivos aumentan la probabilidad de desarrollar queloides.
La edad de aparición más frecuente es entre las edades de 10 y 30 años. Los queloides son menos comunes en los extremos de la edad, sin embargo, un número creciente de queloides se han desarrollado a partir de cirugías de derivación de la arteria coronaria y otros tratamientos comparables que actualmente se realizan en personas de edad avanzada.
Etiología
El desarrollo de los queloides está influenciado por factores hereditarios y ambientales. Los individuos predispuestos pueden desarrollar un queloide como resultado de cualquier daño en la piel, como cirugía, piercings, acné, tatuajes, picaduras de insectos, quemaduras, laceraciones, abrasiones, inmunizaciones y cualquier otro evento que cause inflamación cutánea. El aumento de la tensión de la herida también puede conducir al desarrollo de queloides.
Fisiopatología
Los queloides son el resultado de la cicatrización aberrante de heridas. La cicatrización estándar de heridas consta de tres fases:
- Inflamatoria
- Proliferativa
- Maduración.
La fase proliferativa continúa sin cesar en los queloides, lo que resulta en características clínicas e histológicas.
En comparación con la cicatrización habitual de heridas, los fibroblastos queloides exhiben una mayor actividad proliferativa, permanecen durante períodos de tiempo más largos y tienen tasas más bajas de apoptosis. Como resultado, el colágeno y las citoquinas se producen en exceso. Los queloides tienen 20 veces la producción de colágeno de la piel sana y tres veces la síntesis de colágeno de una cicatriz hipertrófica.
Los principales impulsores de este proceso son, el factor de crecimiento transformante beta y el factor de crecimiento derivado de plaquetas. TGF-beta, un componente esencial de la cicatrización de heridas, conduce la quimiotaxis de los fibroblastos al sitio de la inflamación y la producción de colágeno. La fibrosis y la respuesta cicatricial aberrante son el resultado de la desregulación de este sistema.
Manifestaciones clínicas de los queloides
Los queloides son crecimientos dérmicos que son causados por daños o inflamación de la piel en el pasado. Las lesiones pueden aparecer entre 1 a 3 meses después del daño o hasta un año después. Ha habido informes de lesiones espontáneas. Sin embargo, es más posible que la lesión no se haya reportado porque fue menor, o que el crecimiento queloide se retrasó meses o incluso años. Los queloides pueden aparecer en todas partes, aunque el deltoides, la región preesternal del tórax, la parte superior de la espalda y la oreja son las áreas más afectadas.
Estos crecimientos se pueden encontrar en lugares inusuales como los párpados, los genitales, las palmas de las manos y las plantas de los pies. Los queloides aparecen como nódulos duros y gomosos que comúnmente sobresalen de la piel subyacente. Pueden tener una base pequeña y evolucionar en lesiones pedunculadas, o pueden convertirse en una placa de base más amplia.
Como se indicó anteriormente, un diagnóstico diferencial esencial es la cicatriz hipertrófica, que nunca se extenderá más allá de la ubicación inicial del daño y nunca se proyectará más allá de la piel subyacente más de 4 milímetros. Los queloides, por otro lado, invariablemente se propagan más allá del sitio del daño original. El color puede variar de eritematoso a color carne a hiperpigmentado y puede alterarse a medida que la lesión progresa. Aunque estos tumores son benignos, por lo general causan síntomas.
En una investigación, el 86 por ciento de los pacientes informaron prurito y el 46 por ciento informaron molestias. La sensibilidad y el ardor también se han mencionado como síntomas. Finalmente, debido a que los queloides pueden llegar a ser enormes y desfigurantes, pueden tener importantes consecuencias estéticas para las personas afectadas.
Diagnóstico
La evaluación clínica es el enfoque principal. A menos que el diagnóstico esté en duda, no es necesaria una biopsia. En esa circunstancia, es necesaria una biopsia. No hay necesidad de más pruebas.
Manejo
Los queloides siguen siendo un enigma terapéutico. No solo son difíciles de curar, sino que una terapia insuficiente puede hacer que un queloide se desarrolle y se expanda. Por ello, la prevención primaria es clave. Las personas propensas deben evitar los tratamientos electivos, particularmente las perforaciones en las orejas y los tatuajes, si es posible. Si ocurre un accidente o es necesaria una intervención quirúrgica, existen estrategias para reducir y tal vez prevenir la formación de cicatrices queloides.
Es fundamental disminuir la tensión de la herida para reducir la probabilidad de formación de queloides. Las características críticas reconocidas en el cierre de heridas sin tensión son el cierre primario rápido y la hemostasia suficiente. La estabilización prolongada de la herida con láminas de silicona también puede ayudar a minimizar la tensión de la herida. El tratamiento de compresión ha demostrado en la literatura minimizar la formación de queloides, con presiones que oscilan entre 15 y 45 mmHg aconsejadas durante más de 23 horas por día durante al menos 6 meses.
Existen diversos métodos para mejorar los síntomas de los queloides existentes:
- Corticosteroides: los esteroides intralesionales son la terapia de primera línea para las cicatrices queloides. Se necesitan inyecciones múltiples a intervalos de 4 a 6 semanas. Las dosis recomendadas de triamcinolona varían de 10 a 40 mg/cc. Esto se puede utilizar solo o en conjunto con otros métodos. También se ha encontrado que los ungüentos tópicos y las cintas impregnadas de esteroides alivian los síntomas de picazón y ardor.
- Crioterapia: se han documentado métodos de administración como pulverización, contacto y criosonda con aguja intralesional. Son necesarios varios tratamientos. Para producir necrosis del tejido cicatricial, se aconsejan ciclos de congelación-descongelación de 10 a 20 segundos. Este enfoque es menos adecuado en tipos de piel más oscura debido a la modificación pigmentaria posterior al tratamiento.
- Escisión quirúrgica: debido a la alta tasa de recurrencia (45-100%), este enfoque siempre debe combinarse con terapia adyuvante como radioterapia postquirúrgica o inyecciones intralesionales de esteroides.
- La radioterapia se usa mejor como tratamiento adyuvante de 24 a 28 horas después de la escisión. Se debe tener precaución en pacientes menores de 18 años, así como en lugares susceptibles como la cabeza, el cuello y los senos, debido al peligro inherente de carcinogénesis.
- Se ha demostrado que las sesiones sucesivas con láser con un láser de tinte de pulso de 585 nanómetros (nn) y un láser de granate de aluminio dopado con neodimio (ndYAG) de 1065 nanómetros (nm) causan aplanamiento y regresión queloidal.
- Otras terapias, como el imiquimod tópico después de la escisión, el botox intralesional, la bleomicina intralesional, el 5-fluorouracilo intralesional y las láminas de gel de silicona, han demostrado ser efectivas en el tratamiento de las cicatrices queloides, ya sea solas o junto con las modalidades enumeradas anteriormente.
Es fundamental controlar las expectativas del paciente porque todos los tratamientos toman numerosas sesiones y no siempre pueden resultar en una regresión completa del queloide. La utilización de varias modalidades y la adaptación de la terapia para satisfacer las necesidades del paciente da como resultado el tratamiento más exitoso.
Pronóstico
Los queloides rara vez desaparecen por sí solos; pero, con la terapia, pueden volverse más suaves, menos sensibles, menos dolorosos y menos pruriginosos. Los queloides suelen reaparecer (>50%) después de la terapia de escisión sola.
La mayoría de los queloides y cicatrices hipertróficas son de naturaleza estética; sin embargo, ciertos queloides y cicatrices hipertróficas pueden producir contracturas, lo que puede resultar en pérdida de función si se cubre una articulación o deformidad sustancial si se localiza en la cara.
Diagnóstico diferencial
El diagnóstico diferencial está limitado cuando se evalúa a un paciente con sospecha de queloides. Sin embargo, se deben tener en cuenta las características críticas para decidir si las lesiones requieren una biopsia de piel. Como se señaló anteriormente, las cicatrices hipertróficas pueden parecerse a los queloides y formarse como resultado del daño de la piel. A diferencia de los queloides, que pueden continuar expandiéndose e incluir la piel circundante, las cicatrices hipertróficas a menudo son más pequeñas y aisladas de la región de daño.
El dermatofibroma es otro tipo de respuesta cicatricial anormal que se manifiesta como una pápula o nódulo de color carne o hiperpigmentado. El "signo del hoyuelo" es el sello clínico característico de estas lesiones, que es la depresión central mientras se aplica presión lateral. El dermatofibrosarcoma protuberans es un tumor raro y localmente agresivo de células fusiformes que se desarrolla en el tronco y las extremidades proximales de los jóvenes. Estas lesiones, a diferencia de los queloides, no tienen traumatismo previo y tienen límites más desiguales. La morfea y la esclerodermia son variaciones queloidales.
En ausencia de un evento desencadenante reconocido, estos individuos tendrían una enfermedad progresiva y también pueden exhibir indicaciones adicionales de enfermedad del tejido conectivo. El xantoma diseminado es un crecimiento histiocítico poco frecuente con lesiones cutáneas de tipo queloidal. Las lesiones agudas se manifiestan en un patrón simétrico difuso, y la afectación sistémica puede conducir al desarrollo de diabetes insípida.
Finalmente, la lobomicosis es una infección fúngica profunda producida por el organismo Lacazia loboi. Se manifiesta como un nódulo queloide de crecimiento lento en las extremidades distales y está relacionado con la exposición a delfines o al suelo rural en América Central y del Sur.
Cicatriz hipertrófica
Una cicatriz hipertrófica es una cicatriz agrandada o fea que no se extiende más allá de los bordes originales de la herida. A diferencia de los queloides, la cicatriz hipertrófica crece a un tamaño específico antes de estabilizarse o retroceder. Las cicatrices hipertróficas, como los queloides, están relacionadas con variables negativas de cicatrización de heridas.
A diferencia del desarrollo queloide, la cicatrización hipertrófica no tiene predominio racial o familiar. Las imágenes de microscopio electrónico revelan haces de colágeno aplanados que son paralelos en orientación. Estas cicatrices, como los queloides, tienen una mayor cantidad de colágeno tipo III que las heridas típicas. Las cicatrices hipertróficas son más propensas a formarse en las mismas regiones anatómicas que los queloides (por ejemplo, el borde mandibular), debido al aumento de la tensión en estos lugares.
Cicatriz queloide VS hipertrófica
Una cicatriz hipertrófica se asemeja a un queloide. Las cicatrices que tienen hipertrofia son más frecuentes. No crecen tan grandes como los queloides y pueden disminuir con el tiempo. Se pueden encontrar en todos los grupos raciales. Los queloides se llaman tumores benignos, sin embargo, son en su mayoría de naturaleza estética y nunca se vuelven malignos. Debido a que operar en un queloide con frecuencia estimula la formación de tejido cicatricial adicional, las personas con queloides pueden haber sido informadas de que no hay nada que puedan hacer para deshacerse de ellos.
Ambos representan respuestas anormales a la lesión dérmica, con una exuberante deposición de colágeno que se desarrolla en tres etapas básicas:
- inflamación (primeros tres a 10 días);
- proliferación (próximos 10 a 14 días); y
- maduración o remodelación (de dos semanas a años).
Los queloides y las cicatrices hipertróficas se tratan de manera similar, sin embargo, las cicatrices hipertróficas tienen un mejor pronóstico.
Prevención de queloides
Se debe preguntar a los pacientes si alguna vez han experimentado dificultades de cicatrización antes de que se someta a cualquier operación quirúrgica. Como parte del consentimiento informado, se debe discutir la posibilidad de aparezcan queloides y se debe sugerir que no se realicen perforación de lóbulos auriculares y otros tratamientos electivos en personas con piel oscura.
Si sus orejas se perforan a pesar de esta recomendación, los pendientes de presión están disponibles comercialmente para ayudar a reducir la probabilidad de formación de queloides. En un paciente de alto riesgo, si no se puede evitar la cirugía, se deben iniciar láminas urgentes de elastómero de silicona o inyecciones de corticosteroides. Cualquier método que acelere la cicatrización de heridas y reduzca la tensión de la piel (por ejemplo, la cinta postquirúrgica durante 12 semanas) reduce el riesgo.
Las heridas reparadas mediante procedimientos de sutura normales parecen tener un efecto estético comparable a las cerradas con pegamento dérmico de cianoacrilato de 2 octilos (Dermabond). Una pequeña investigación encontró que las cicatrices hipertróficas aparecieron en cinco de las 24 reparaciones de Dermabond frente a tres de las 28 reparaciones de sutura estándar.
Conclusión
El queloide, también conocido como enfermedad queloide y cicatriz queloidal, es la creación de un tipo de cicatriz que se forma principalmente de colágeno tipo III (temprano) o tipo I (tardío) dependiendo de su madurez. Es causada por un exceso de tejido de granulación (colágeno tipo 3) en el sitio de una lesión cutánea curada, que se reemplaza gradualmente por colágeno tipo 1.
Los queloides son lesiones duras y gomosas o nódulos fibrosos brillantes que pueden variar en color desde el rosa hasta el color de la piel de la persona o de rojo a marrón oscuro. Una cicatriz queloide es inofensiva y no contagiosa, aunque puede causar picazón significativa, incomodidad y cambios de textura. En circunstancias extremas, puede afectar la movilidad de la piel.
Las cicatrices queloides se observan 15 veces más comunes en personas de ascendencia africana subsahariana que en aquellos de ascendencia europea en los Estados Unidos. Estas cicatrices elevadas pueden formarse en hombres y mujeres de origen africano, asiático o hispano en todo el mundo. Algunas personas, sin embargo, son más propensas a desarrollar un queloide cuando cicatrizan, como las que tienen antecedentes familiares de queloides y las personas de 10 a 30 años.
Los queloides no deben confundirse con las cicatrices hipertróficas, que son cicatrices elevadas que no se extienden más allá de los límites de la herida original.