Radiocirugía Estereotáctica (SRS)
La radiocirugía estereotáctica (SRS) es una radioterapia no quirúrgica que se utiliza como tratamiento de trastornos funcionales y tumores diminutos del cerebro. En comparación con la terapia convencional, puede administrar radiación enfocada con precisión en menos tratamientos de dosis altas, lo que ayuda a mantener el tejido saludable. La radioterapia corporal estereotáctica (SBRT) es el término que se usa cuando la SRS se utiliza para tratar cánceres corporales.
Por lo general, SRS y SBRT se realizan como procedimientos ambulatorios. Pregúntele a su médico si debe organizar un viaje a casa después del procedimiento y si debe omitir comidas, bebidas o medicamentos varias horas antes del procedimiento. Si cree que podría estar embarazada, si está amamantando a un bebé o si usa insulina o medicamentos orales para la diabetes, informe a su médico. Discuta cualquier implante médico, claustrofobia o sensibilidad al material de contraste que pueda tener.
¿Qué es la Radiocirugía Estereotáctica?
Los tumores cerebrales pequeños y otros trastornos funcionales del cerebro fueron las condiciones objetivo originales para el desarrollo de la radiocirugía estereotáctica (SRS), una técnica de radioterapia muy precisa. La radioterapia corporal estereotáctica es una técnica utilizada para tratar tumores malignos del cuerpo que utiliza los mismos conceptos que la SRS craneal, es decir, radiación de alta precisión con una precisión de aplicación de uno a dos milímetros (SBRT).
A diferencia de la radioterapia convencional, la SRS es un proceso no quirúrgico que proporciona radiación dirigida con precisión en dosis sustancialmente más altas en solo uno o unos pocos tratamientos. Solo el desarrollo de tecnologías de radiación increíblemente avanzadas, que permiten la administración de la dosis máxima al objetivo y limitan la exposición al tejido sano circundante, ha hecho que este tratamiento sea viable. El objetivo es administrar dosis que erradiquen completamente el tumor y logren un control local a largo plazo.
Indicaciones de radiocirugía estereotáctica
SRS y SBRT son alternativas significativas a la cirugía invasiva, particularmente para pacientes que no pueden someterse a cirugía y para tumores y anomalías de difícil acceso, adyacentes a órganos clave o áreas anatómicas, o que migran dentro del cuerpo. SRS utilizado para tratar:
- Muchos tipos diferentes de tumores cerebrales, incluidos los benignos y malignos, primarios y metastásicos, únicos y múltiples, células tumorales sobrantes después de la cirugía, tumores intracraneales y tumores orbitales y basales del cráneo .
- Las MAV son una maraña de vasos sanguíneos dilatados que impiden el flujo sanguíneo normal al cerebro y, en ocasiones, sangran.
- Otras enfermedades neurológicas, como temblores y neuralgia del trigémino (un trastorno nervioso en la cara).
El uso de SBRT para el tratamiento de tumores benignos o malignos de tamaño pequeño a mediano en el cuerpo y sitios de enfermedades comunes, como:
- Pulmón
- Hígado
- Abdomen
- Columna vertebral
- Próstata
- cuello y cabeza
SRS funciona básicamente de manera similar a otras terapias de radiación. El ADN de las células tumorales se daña en lugar de extirpar el tumor mismo. Estas células ya no pueden reproducirse como resultado. Después de la terapia, los tumores benignos a menudo se vuelven más pequeños en el transcurso de 18 meses a 2 años. Los tumores malignos o que se han diseminado a otros órganos pueden reducirse más rápidamente, incluso en unos pocos meses. Las malformaciones arteriovenosas (MAV) pueden comenzar a espesarse y cerrarse lentamente varios años después de recibir el tratamiento con SRS. Muchos cánceres permanecerán intactos y latentes durante períodos prolongados. Esto se considera un éxito ya que el objetivo es detener el crecimiento del tumor. Debido a una respuesta inflamatoria dentro del tejido tumoral, algunos tumores, particularmente los neuromas acústicos, puede crecer temporalmente después de SRS. Sin embargo, con el tiempo, esta expansión transitoria puede resolverse o dar lugar a una regresión tumoral posterior conocida como pseudoprogresión.
Herramientas de radiocirugía estereotáctica
Hay tres tipos básicos de equipos, cada uno de los cuales hace uso de varios instrumentos y fuentes de radiación:
- El Gamma Knife utiliza 192 o 201 haces de rayos gamma altamente enfocados que se dirigen al área objetivo. Las lesiones cerebrales de tamaño pequeño a mediano responden bien al tratamiento con Gamma Knife.
- Los rayos X de alta energía también conocidos como fotones, son emitidos por dispositivos aceleradores lineales (LINAC), que son ampliamente utilizados. La SRS, también conocida como radioterapia estereotáctica fraccionada, se puede aplicar a tumores más grandes usando el acelerador lineal en una sola sesión o en el transcurso de varias sesiones. Numerosas empresas producen este tipo de dispositivo con los nombres comerciales Novalis Tx, XKnife, Axesse y CyberKnife.
- Aunque ahora hay muchas más instalaciones que ofrecen terapia de protones que hace algunos años, la utilización de haces de protones o radiocirugía de partículas cargadas aún es bastante poco común en América del Norte.
¿Cómo funciona la radiocirugía estereotáctica?
SRS depende de las siguientes tecnologías:
- Procedimientos de localización e imágenes tridimensionales que identifican las ubicaciones precisas del objetivo dentro del cuerpo
- Dispositivos para mantener al paciente inmovilizado, cuidadosamente posicionado y en la misma posición durante la terapia
- Rayos gamma o de rayos X que están extremadamente enfocados y se convierten en un tumor u otra anormalidad
- La radioterapia guiada por imágenes (IGRT), que confirma la ubicación de un tumor justo antes y, en ciertos casos, durante la administración de radiación, utiliza imágenes médicas. IGRT mejora la precisión y exactitud del tratamiento.
El tumor o anomalía se encuentra dentro del cuerpo y su ubicación, tamaño y forma precisos se determinan mediante técnicas de imágenes tridimensionales como CT, MRI y PET/CT. Estas imágenes también ayudan a organizar la radioterapia, lo que implica colocar cuidadosamente al paciente para las sesiones de tratamiento y diseñar haces de radiación para enfocar el área objetivo desde varios ángulos y planos.
Aunque los médicos pueden recomendar múltiples tratamientos administrados estereotácticamente, SRS generalmente se usa para referirse a un procedimiento de un día. Esto es importante para los tumores de más de una pulgada de diámetro porque el volumen de tejido normal tratado aumenta de acuerdo con el tamaño del tumor, y el tejido normal adyacente sometido a la única dosis alta de radiación debe respetarse y limitarse. Al distribuir la administración de radiación en varias visitas en lugar de una, puede aumentar la seguridad y dar tiempo al tejido sano para que se recupere entre los tratamientos. Como resultado, el fraccionamiento del tratamiento mantiene un perfil de seguridad aceptable al mismo tiempo que permite la administración de dosis sustanciales dentro del objetivo. Generalmente denominado radioterapia estereotáctica fraccionada (SRT), este enfoque implica administrar de dos a cinco tratamientos de radiación enfocada, que generalmente no se administran en días consecutivos.
¿Quién está involucrado en la radiocirugía estereotáctica?
Un oncólogo de radiación, un radiofísico médico, un radiólogo, un dosimetrista, un terapeuta de radiación y una enfermera de radioterapia suelen formar parte del equipo de tratamiento. Definen los objetivos a tratar, identifican cualquier tejido u órgano sensible en riesgo, eligen la dosis de radiación adecuada, aprueban el plan de tratamiento e interpretan los resultados de los procedimientos radioquirúrgicos. El oncólogo radioterápico y, en algunos casos, un neurocirujano dirige el equipo de tratamiento y supervisan el tratamiento.
- Un radiólogo interpreta las imágenes que identifican los objetivos en el cerebro o el cuerpo que necesitan ser tratados.
- La dosis precisa de radiación es administrada por un radiofísico médico.
- El físico, o un dosimetrista que trabaja bajo su supervisión, crea un plan de tratamiento utilizando un software informático especializado; calculan las exposiciones y la configuración del haz para atacar conforme a los objetivos a la dosis prescrita.
- El paciente es colocado en la mesa de tratamiento por un radioterapeuta altamente calificado quien controla el equipo desde un área cercana y segura. El terapeuta de radiación puede conversar con el paciente durante la operación y puede observar al paciente a través de una ventana o en un circuito cerrado de televisión. Cuando se utiliza el Gamma Knife, el oncólogo radioterápico puede controlar la máquina mientras que el neurocirujano y/o el oncólogo radioterápico pueden ayudar a posicionar al paciente.
- El enfermero de radioterapia evalúa al paciente, le informa sobre el procedimiento, lo vigila durante todo el procedimiento y lo ayuda con las preguntas posteriores al procedimiento.
El equipo interdisciplinario que evalúa varias opciones de tratamiento para casos específicos y ayuda a determinar quién puede beneficiarse de la radiocirugía para lesiones cerebrales puede incluir un neurólogo o un neurooncólogo.
Preparación para radiocirugía estereotáctica
Por lo general, SRS y SBRT se realizan como procedimientos ambulatorios. Sin embargo, planifique permanecer en las instalaciones durante al menos medio día. Si necesita un conductor que lo lleve a casa después, se lo informarán con anticipación. Es posible que le indiquen que se abstenga de alimentos y líquidos la noche anterior a su tratamiento. Pregúntele a su médico si debe tomar algún medicamento con receta el día de su tratamiento, luego lleve esos medicamentos con usted. Además, si alguno de los siguientes es cierto para usted, debe informar a su médico:
- Para controlar su diabetes, usa medicamentos orales o insulina.
- Es alérgico al yodo o al medio de contraste intravenoso.
- Tiene un marcapasos, una válvula cardíaca protésica, un desfibrilador, clips para aneurismas cerebrales, puertos de quimioterapia o bombas implantadas, neuroestimuladores, implantes para ojos u oídos, stents, espirales o filtros.
- Tienes miedo a los espacios pequeños.
Procedimiento de radiocirugía estereotáctica
Radiocirugía estereotáctica con bisturí de rayos gamma
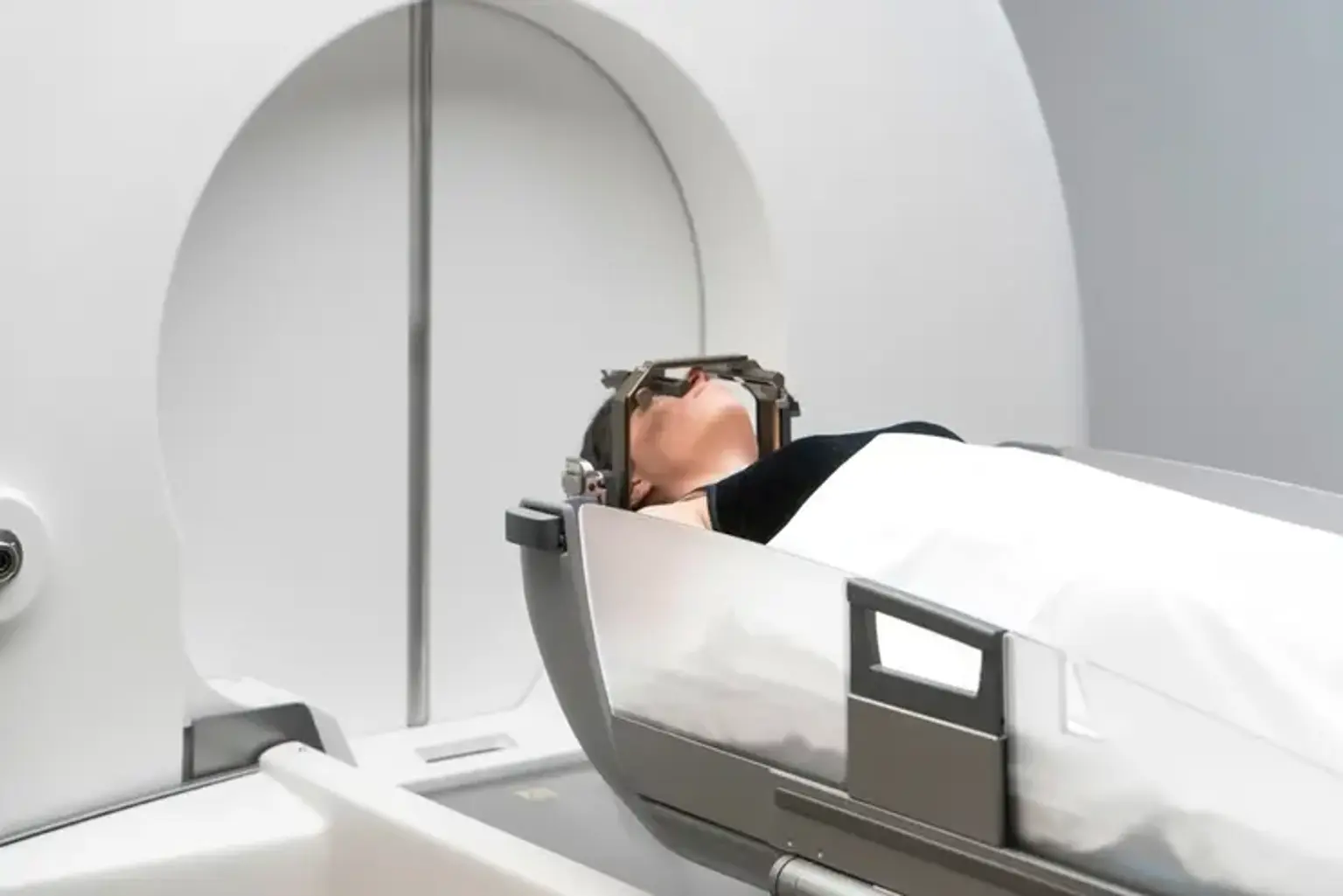
La instalación del marco de la cabeza, la obtención de imágenes del sitio del tumor, la planificación de dosis computarizada y la administración de radiación son las cuatro etapas de la radiocirugía con bisturí de rayos gamma. Algunas instituciones pueden sustituir el marco de la cabeza por una máscara de plástico para la cabeza en ciertas situaciones.
Se insertará una pequeña aguja en su mano o brazo durante la primera etapa para administrar cualquier medicamento y contraste necesarios para la toma de imágenes. Un neurocirujano adormecerá dos lugares en la frente y dos puntos en la parte posterior de la cabeza con anestesia local. Su cabeza estará equipada con un marco de cabeza en forma de caja, que se asegurará con pasadores hechos especialmente para evitar que su cabeza se mueva hasta que finalice la sesión de tratamiento. Los haces de Gamma Knife son guiados por este marco de cabeza de aluminio compacto para garantizar que se dirijan con precisión donde se requiere la terapia.
Después de eso, lo llevarán a una sala de imágenes para una resonancia magnética (MRI), que identificará con precisión la ubicación del tumor en el marco de la cabeza. En algunas circunstancias, se puede usar una tomografía computarizada (TC) en lugar de una resonancia magnética o además de ella. También es posible que te hagan una angiografía si estás recibiendo terapia por una malformación arteriovenosa. Las actualizaciones del software Gamma Knife ahora permiten la planificación previa. Como resultado, para maximizar la eficacia de su terapia, es posible que reciba sus imágenes de RM para planificar el tratamiento con anticipación.
Mientras su equipo de tratamiento localiza los tumores que se van a tratar y crea un plan de tratamiento utilizando un software informático especializado para irradiar mejor el tumor y reducir la dosis a los tejidos normales cercanos, puede relajarse durante una o dos horas en la siguiente fase.
Antes de comenzar el tratamiento, el marco de su cabeza se conectará a la máquina mientras se recuesta en la cama del bisturí de rayos gamma. Con una almohada o una esponja en forma de cuña debajo de las rodillas y una manta cubriéndolo, se sentirá cómodo. Luego, el equipo de tratamiento comenzará su terapia yendo al área de control fuera de la sala de tratamiento. Una cámara permitirá que el equipo te vigile en todo momento, y un micrófono en el casco te permitirá comunicarte con tu médico. La cama en la que está acostado se reclinará en el dispositivo Gamma Knife. Usted no notará el procedimiento, ya que la máquina es extremadamente silenciosa. Según el modelo de Gamma Knife y la estrategia de tratamiento, todo el procedimiento puede llevarse a cabo en una sesión continua o puede dividirse en varias sesiones más pequeñas. El procedimiento completo podría tomar hasta cuatro horas, o menos. Cuando finalice el procedimiento, sonará una campana y la cama volverá a su posición original. Cuando se complete el procedimiento, se sentará y se quitará el marco de la cabeza. Por lo general, debería poder regresar a casa poco después.
Radiocirugía utilizando el acelerador lineal
Las cuatro etapas del procedimiento Gamma Knife, la configuración del marco del cabezal, las imágenes, la planificación de dosis computarizada y la administración de radiación son comparables al SRS del acelerador lineal (LINAC). La tecnología LINAC está mucho más extendida y ha estado en uso durante un período de tiempo similar al de la tecnología Gamma Knife. Una parte de la máquina LINAC, conocida como pórtico, se mueve alrededor del paciente mientras administra los haces de radiación desde varios ángulos, en contraste con el Gamma Knife, que permanece estacionario durante todo el tratamiento. Con SRS basado en LINAC, obtener primero la resonancia magnética también es un enfoque de planificación previa más común. Otra TC adquirida con frecuencia tiene el marco adjunto.
Un brazo robótico maniobra el pequeño LINAC alrededor del paciente mientras emplea CyberKnife para administrar SRS. Se puede usar una máscara de plástico más simple para mantener la cabeza quieta durante el parto con el CyberKnife, lo que puede aumentar la comodidad del paciente. Este método de administración de SRS no requiere un marco invasivo para la cabeza. La incorporación de la guía de imágenes en la administración del tratamiento hace concebible el desarrollo de SRS sin marco. Hoy en día, SRS sin marco es la técnica SRS basada en LINAC más utilizada. Para ahorrarle al paciente la operación invasiva de colocación del marco, el Gamma Knife también ha producido tecnología sin marco. Además, la SRS sin marco permite la SRS fraccionada, o SBRT, que podría ser ventajosa para tumores grandes o aquellos en sitios extremadamente graves.
Radioterapia corporal estereotáctica (SBRT)
En la mayoría de los casos, la radioterapia corporal estereotáctica (SBRT) implica de una a cinco sesiones de tratamiento repartidas en una o dos semanas.
Es posible que deba colocar un marcador fiduciario dentro o cerca de su tumor para ciertas tecnologías, como CyberKnife, que basan la guía de imágenes en una solución basada en rayos X. Sin embargo, este paso no es necesario para la mayoría de las tecnologías de guía de imágenes basadas en TC. Dependiendo de dónde se encuentre su tumor, su oncólogo radioterápico puede colaborar con un neumólogo, gastroenterólogo o radiólogo para colocar de uno a cuatro marcadores de referencia cerca del tumor, si es necesario. La colocación del marcador fiduciario generalmente siempre se realiza sin hospitalización.
Después de eso, su oncólogo de radiación decidirá cómo simular la coincidencia de su cuerpo con los haces del acelerador lineal. Con frecuencia, los pacientes se alinean con precisión y se mantienen inmóviles durante la simulación y la terapia utilizando dispositivos de inmovilización. Debe informar a su médico si tiene claustrofobia porque algunos de estos dispositivos pueden mantenerlo en una posición apretada. Una tomografía computarizada se lleva a cabo sobre el área de tratamiento una vez que se le ha hecho un dispositivo de inmovilización. Sus médicos también pueden realizar una 4DCT, en la que la tomografía computarizada recopila información sobre el movimiento del tumor a medida que respira. Esto sucede con frecuencia con tumores hepáticos o pulmonares. Te enviarán a casa después de que finalice el escaneo.
La planificación es el tercer componente cubierto en el curso. El oncólogo radioterápico coordinará el diseño del haz que sea más apropiado para su tumor con un dosimetrista radioterápico y un físico médico. Podrían usar MRI o PET/CT, por ejemplo, además de los métodos de imagen tradicionales. El equipo examinará cientos de posibles combinaciones de haces utilizando algoritmos especializados para determinar cuál es ideal para su caso.
SBRT utiliza un acelerador lineal para la entrega de radiación. Los hábitos normales de comer y beber no están restringidos, aunque algunos pacientes pueden tomar un medicamento antiinflamatorio, contra las náuseas o contra la ansiedad antes del procedimiento. Serás puesto en el inmovilizador. Antes de comenzar la radioterapia, se utilizarán rayos X o tomografías computarizadas (según el tipo de guía de imágenes exclusivo de la tecnología LINAC) para alinear los haces de radiación con el tumor. Basándose en estas radiografías, el oncólogo radioterápico le aconsejará al radioterapeuta cómo colocarlo. Posteriormente, la terapia será administrada por el radioterapeuta. Durante el curso del tratamiento, se pueden realizar radiografías o una tomografía computarizada para seguir la ubicación del tumor. Se puede necesitar hasta una hora o más para el tratamiento.
Riesgos de la radiocirugía estereotáctica
Los tratamientos de radiocirugía se parecen a una radiografía. Por lo general, las radiografías no serán audibles, visibles ni táctiles. Una excepción es que, incluso con los ojos cerrados, algunos pacientes que reciben tratamientos para el cerebro pueden ver destellos de luz mientras la máquina está funcionando. No hay dolor o malestar genuino relacionado con el tratamiento.
Debe informar a su médico o enfermero si tiene dolor por cualquier otra causa, como dolor de espalda o molestias causadas por el marco de la cabeza o el dispositivo de inmovilización.
Puede haber algo de sangrado leve en las ubicaciones de los pasadores que se envolverán cuando se retire el marco de la cabeza. Es posible que tenga dolor de cabeza; en cuyo caso, podría pedir un medicamento que lo ayude a sentirse mejor.
Los pacientes que se han sometido a SBRT o radiocirugía generalmente pueden regresar a todas sus actividades habituales en uno o dos días.
Además de los problemas provocados por el tratamiento en sí, el daño por radiación a las células sanas en el área de tratamiento también puede tener efectos negativos.
El tipo y la cantidad de radiación que recibe, así como el área de su cuerpo que recibe el tratamiento, tendrán un impacto en la cantidad y la gravedad de los efectos secundarios que experimente. Para que su médico y su enfermera lo ayuden a manejar cualquier efecto adverso, debe hablar con ellos.
Los primeros efectos adversos de la radioterapia pueden ocurrir durante o inmediatamente después del tratamiento, aunque generalmente desaparecen en unas pocas semanas. El inicio de los efectos negativos tardíos puede tardar meses o años. Los primeros efectos secundarios de la radioterapia suelen incluir fatiga y problemas en la piel. Es posible un aumento de la sensibilidad, enrojecimiento, irritación o hinchazón de la piel en el área de tratamiento. La sequedad, la picazón, la descamación y las ampollas son algunos cambios más en la piel. Otros efectos secundarios tempranos pueden depender de la ubicación que se esté tratando y pueden incluir:
- Pérdida de cabello en la zona tratada
- Problemas con la boca y la deglución
- Problemas con la digestión y la alimentación.
- Diarrea
- Náuseas y vómitos
- Dolores de cabeza
- Hinchazón y dolor en la zona tratada
- Cambios en la vejiga y la orina
Los efectos secundarios tardíos raros pueden desarrollarse meses o años después de la terapia y con frecuencia son irreversibles. Consisten en:
- Alteraciones cerebrales
- Alteraciones de la médula espinal
- Problemas pulmonares
- Cambios en los riñones
- Cambios en el colon y recto
- Esterilidad
- Cambios en las articulaciones
- Linfedema
- Cambios en la boca
- Cáncer secundario
- Huesos rotos
La radioterapia plantea un riesgo insignificante de contraer cáncer. Su oncólogo radioterápico debe seguir vigilándolo en busca de cánceres recurrentes y nuevos después de su radioterapia para el cáncer. El objetivo es aumentar la capacidad de la radioterapia para erradicar el cáncer y al mismo tiempo reducir su efecto sobre los tejidos normales para reducir los efectos adversos relacionados con el tratamiento. Un enfoque utilizado para hacer esto es SBRT.
Conclusión
Para tratar tumores y otros problemas en el cerebro, el cuello, los pulmones, el hígado, la columna vertebral y otras áreas del cuerpo, la radiocirugía estereotáctica (SRS) emplea una gran cantidad de haces de radiación enfocados con extrema precisión. No hay incisión, por lo que no es una cirugía como la conocemos. En cambio, la radiocirugía estereotáctica dirige fuertes dosis de radiación al área afectada y tiene poco efecto en el tejido sano que la rodea. La radiocirugía estereotáctica daña el ADN de las células objetivo, al igual que otros tratamientos de radiación. Luego, los tumores se encogen a medida que las células dañadas pierden su capacidad de reproducción.