Enfermedad degenerativa del disco
Descripción general
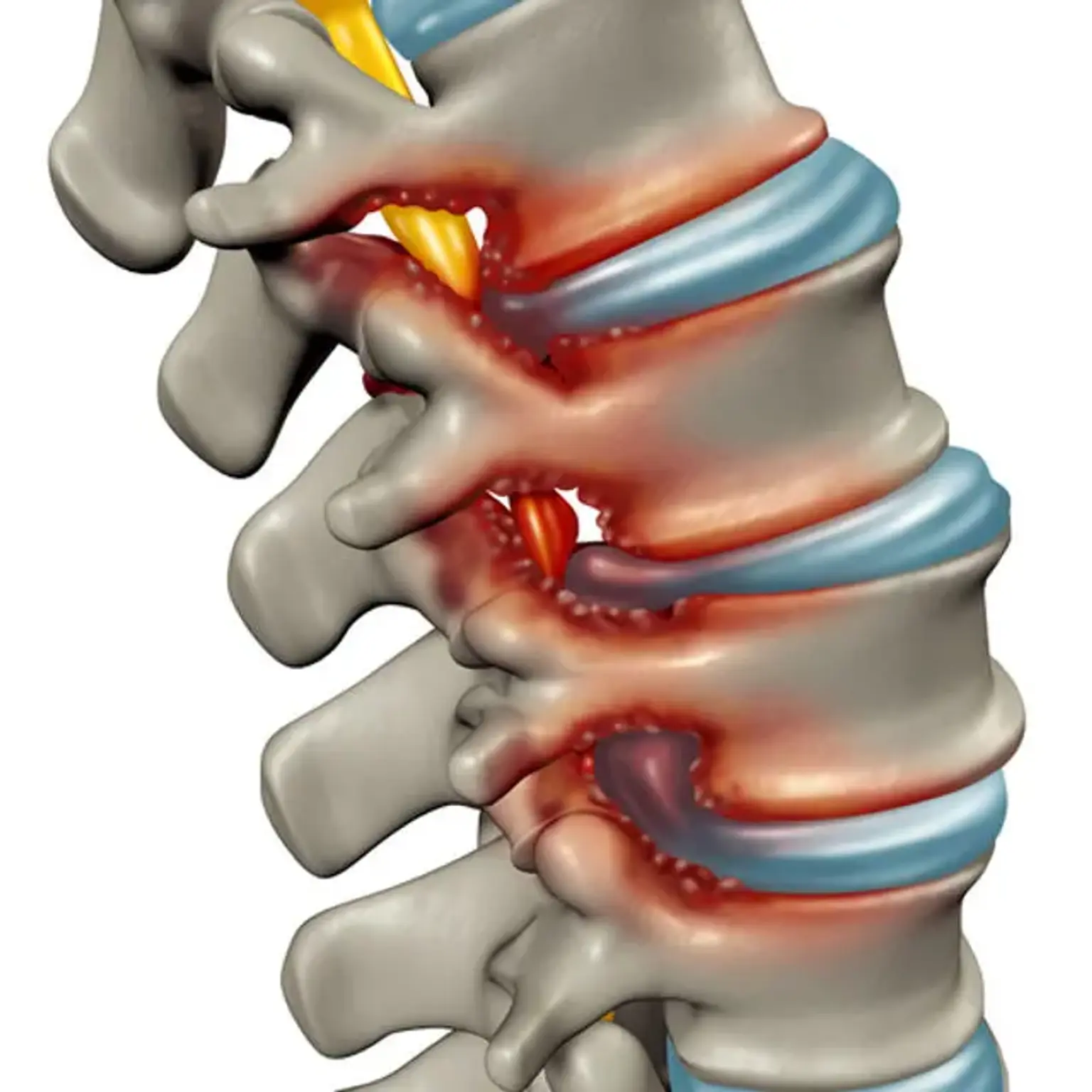
Los discos intervertebrales son almohadillas de estructuras basadas en fibrocartílago que ofrecen soporte, flexibilidad y un pequeño reparto de carga entre cada cuerpo vertebral de la columna. Estos se componen esencialmente de dos capas: un núcleo pulposo suave y pulposo en el interior del disco y una estructura sólida alrededor de él llamada anillo fibroso.
Una alteración en la construcción normal de estos discos circulares puede provocar una hernia de disco o una protrusión del núcleo pulposo interno, lo que podría ejercer presión sobre la médula espinal o la raíz nerviosa y causar dolor irradiado y áreas particulares de parálisis.
Más del 90% de las hernias de disco ocurren en los espacios discales L4-L5 o L5-S1, afectando las raíces nerviosas L4, L5 o S1. Esta compresión causa radiculopatía en la parte posterior de la pierna y el pie dorsal.
Si el daño del disco avanza hasta el punto de deterioro neurológico o limitación en las actividades cotidianas, puede estar indicada una intervención quirúrgica para descomprimir y estabilizar los segmentos afectados. Si no existen alteraciones motoras, se debe probar durante muchos meses un régimen no quirúrgico de analgésicos, reducción de la actividad e inyecciones. Los resultados quirúrgicos para el dolor ciático que no ha respondido al tratamiento conservador son predecibles y excelentes.
Definición de enfermedad degenerativa del disco
Una de las razones más frecuentes de molestias en la espalda y el cuello, así como una de las más incomprendidas, es la enfermedad degenerativa del disco. La enfermedad degenerativa del disco, en pocas palabras, se refiere a síntomas de malestar en la espalda o el cuello producidos por el desgaste de un disco espinal. La enfermedad degenerativa del disco también puede producir debilidad, entumecimiento y sensaciones de calor y punzadas en los brazos o las piernas en algunas personas. La enfermedad degenerativa del disco se caracteriza por un dolor crónico leve intercalado con períodos de dolor más agudo.
La palabra degenerativo indica, naturalmente, que los problemas empeorarían con la edad. Sin embargo, el nombre no hace referencia a los síntomas, sino al mecanismo a través del cual el disco se degrada con el tiempo.
La enfermedad degenerativa del disco, contrariamente a su nombre, no es una enfermedad, sino más bien una afección en la que el desgaste normal de un disco relacionado con la edad produce malestar, inestabilidad y otros síntomas. Esta enfermedad generalmente no produce un deterioro a largo plazo y la mayoría de los casos pueden tratarse sin cirugía.
Si bien se espera que la degeneración del disco empeore con el tiempo, el dolor de la enfermedad degenerativa del disco normalmente no empeora y, de hecho, generalmente se siente mejor con el tiempo suficiente. Este mecanismo se explica por la teoría de la cascada degenerativa.
Epidemiología
Debido a que la mayoría de las degeneraciones de los discos intervertebrales son asintomáticas, determinar la prevalencia real es un desafío. Además, debido a la falta de coherencia en los criterios de degeneración y hernia discal, es imposible comparar la prevalencia real de la afección.
Las anomalías del disco informadas en cualquier nivel en un metanálisis de 20 estudios que evaluaron la resonancia magnética (MRI) de individuos asintóticos fueron: 20 % a 83 por ciento para una reducción en la intensidad de la señal, 10 % a 81 por ciento para protuberancias del disco, 3 % a 63 por ciento para protrusión del disco, 3% a 56 por ciento para estrechamiento del disco y 6% a 56 por ciento para desgarros anulares.
Etiología
La progresión de la degeneración del disco es directamente proporcional a la edad del paciente. Curiosamente, si bien se considera que los hombres comienzan esta degeneración casi 10 años antes que las mujeres, es probable que las mujeres con degeneración del disco sean más vulnerables a consecuencias como mala alineación e inestabilidad.
Las teorías tradicionales sobre las etiologías de la degeneración del disco, que se remontan a principios de la década de 1990, se concentraban en exposiciones ambientales como el tabaquismo, las vibraciones de los vehículos y el empleo. Investigaciones más recientes han resaltado los componentes genéticos relacionados con la enfermedad del disco y han alejado el paradigma de los aspectos sociales, ocupacionales y ambientales antes mencionados.
El acuerdo actual enfatiza la relevancia de estas variables genéticas como los predictores más importantes de la degeneración del disco, y se reconoce que las influencias ambientales son pequeñas contribuciones adicionales al inicio de la enfermedad. Las consecuencias del tabaquismo también han sido puestas en duda, y un estudio actual indica conexiones relativamente modestas entre el consumo de cigarrillos y la enfermedad discal.
De manera similar, si bien las variables ocupacionales (p. ej., levantar objetos pesados, agacharse con fuerza) pueden tener un papel en la degeneración lumbar, actualmente se reconoce que los factores socioeconómicos probablemente confunden estos hallazgos, y la exposición laboral es sólo un contribuyente modesto a la enfermedad discal.
Fisiopatología
Se supone que el dolor de espalda causado por una enfermedad discal se irradia debido a la compresión de las raíces nerviosas en el canal espinal causada por uno o una combinación de los siguientes factores.
- Material de hernia de disco (es decir, núcleo pulposo herniado, HNP)
-
- HNP se caracteriza en diversos grados, que van desde la protrusión del disco (el anillo permanece intacto) hasta la extrusión (compromiso anular, aunque el material herniado permanece continuo con el espacio discal) y piezas secuestradas (libres).
- El material de HNP se reabsorbe de manera predecible con el tiempo, y el fragmento secuestrado exhibe el mayor grado de potencial de reabsorción.
- En general, los tratamientos no quirúrgicos por sí solos darán como resultado una mejoría sintomática de los problemas radiculares en el 90% de los pacientes en un plazo de 3 meses.
- Hipertrofia/expansión de tejidos degenerativos.
- El ligamento amarillo y la articulación facetaria son dos orígenes comunes. La articulación facetaria, como cualquier otra articulación del cuerpo, se degenera y la hipertrofia sinovial y/o los quistes que la acompañan pueden poner en peligro las raíces nerviosas adyacentes.
Presentación clínica
La cronología del dolor, la radiación del dolor y los acontecimientos precipitantes deben ser el énfasis de la historia del paciente. Las experiencias traumáticas previas deben documentarse cuidadosamente. Los pacientes suelen informar que las molestias se extienden tanto a las nalgas como a las extremidades inferiores. Es útil establecer si el malestar se limita a la zona lumbar o si se ha extendido a la pierna.
La presencia de malestar irradiado se asocia con estenosis del canal. El dolor irradiado como problema principal tiene un resultado quirúrgico significativamente más predecible que el dolor lumbar inespecífico que probablemente se debe al agotamiento y la tensión muscular.
El dolor de espalda con componente mecánico (un dolor que se produce sólo con ciertos movimientos) puede indicar inestabilidad o una fractura degenerativa de la pars. También es fundamental inspeccionar la circulación durante cualquier evaluación de problemas en las extremidades, ya que la claudicación vascular puede reflejar o imitar problemas neurogénicos.
Una evaluación de la capacidad para caminar del paciente es esencial para determinar el efecto diario del dolor/déficit. Una orden sistemática es hacer que el paciente se levante de la silla, camine sobre los talones y los dedos de los pies y luego se siente en la mesa de exploración para evaluar la fuerza, los reflejos y la pierna estirada. Durante el examen de la marcha se debe descartar una marcha de Trendelenburg, que puede sugerir una debilidad subyacente en el glúteo medio, que está inervado por la raíz nerviosa L5.
La función neurológica de los brazos, piernas, vejiga e intestinos se evaluará durante todos los exámenes físicos. La organización y la paciencia son fundamentales para un examen completo. No sólo se debe evaluar la fuerza, sino también la sensibilidad y los reflejos. También es fundamental evaluar la piel alrededor de la espalda y documentar cualquier molestia por compresión o cicatrices quirúrgicas recientes.
La prueba de elevación de pierna estirada (SLR) implica que un paciente en decúbito supino estira pasivamente su pierna completamente extendida de 0 a aproximadamente 80 grados. El inicio de dolor de espalda irradiado en cualquiera de las piernas respalda el diagnóstico de estenosis del canal. Una hernia que comprime la raíz nerviosa L5 provocará debilidad en la dorsiflexión del tobillo y una extensión considerable de los dedos del pie. Esta deficiencia también puede afectar el reflejo del tendón de Aquiles. La radiculopatía L4 puede causar debilidad del cuádriceps y una respuesta reducida del tendón rotuliano.
La documentación es fundamental ya que estos primeros hallazgos seguramente se utilizarán como base para todos los estudios posteriores.
Signos de Wadell
Un examen exhaustivo también debe descartar causas no orgánicas de síntomas/dolor lumbar. Cuando un médico detecta factores psicológicos se debe tener en cuenta lo siguiente:
- Inconsistencia o declaración inespecífica de síntomas, incluidas ubicaciones superficiales/no anatómicas de malestar en el examen.
- La carga axial/los movimientos de rotación causan dolor.
- La distracción del paciente da como resultado una SLR negativa (un enfoque incluye sentar al paciente en una silla y reproducir el "entorno" de la SLR)
- Patrones de distribución de síntomas que no son dermatomáticos.
- En el examen el dolor era desproporcionado.
Algunos discos se vuelven incómodos después de una lesión debido a la inflamación y el dolor va y viene. Debido a que las terminaciones nerviosas de algunas personas penetran más que otras en el anillo fibroso (capa externa del disco), los discos son más propensos a causar molestias. Como alternativa, cuando estos nervios se irritan por el material del núcleo pulposo, la reparación de las lesiones del anillo fibroso externo puede dar como resultado la inervación del tejido cicatricial y señales de dolor del disco.
La enfermedad degenerativa del disco puede progresar hasta convertirse en un trastorno incapacitante crónico con importantes consecuencias para la calidad de vida de una persona. Cuando el dolor debido a la degeneración discal es intenso, la terapia no quirúrgica puede no tener éxito.
Diagnóstico
Las radiografías anteroposterior (AP) y lateral del área afectada se utilizan comúnmente en la evaluación de personas con dolor lumbar. Algunos médicos solicitarán radiografías de la columna completa. No se debe realizar una resonancia magnética en la presentación inicial de sospecha de hernia discal aguda en pacientes que no tienen "señales de alerta", porque estos pacientes a menudo se beneficiarán de un ciclo de fisioterapia de seis semanas.
En la primera presentación, una resonancia magnética es sin duda una carga innecesaria de costo y uso. Si la sintomatología persiste en el seguimiento, se puede realizar una resonancia magnética en ese momento. Las imágenes sagitales y axiales ponderadas en T2 deben examinarse de cerca ya que mostrarán cualquier compresión de los componentes neurológicos.
En la resonancia magnética, tanto las hernias de disco sintomáticas como las asintomáticas se reducen con el tiempo. La presencia de enfermedad discal (degeneración o hernia) en la resonancia magnética no predijo el riesgo de dolor persistente o la necesidad de cirugía en el futuro.
Gestión
En el contexto de “señales de alerta”, se deben explorar el diagnóstico agresivo y las posibles opciones quirúrgicas. Ejemplos de estas señales de alerta incluyen:
- Síndrome de cola de caballo (problemas para controlar el intestino/vejiga, dificultad para comenzar a orinar)
- Infección (alta sospecha en usuarios de drogas intravenosas, antecedentes de fiebre, escalofríos nocturnos)
- Sospecha de tumor (antecedentes conocidos de cáncer; pérdida de peso de nueva aparición)
- Trauma (caída, asalto, colisión)
Afortunadamente, la gran mayoría de las personas mejorarán sin necesidad de cirugía. Se debe realizar un ciclo de al menos 6 semanas de fisioterapia, centrándose en el fortalecimiento del núcleo y la flexibilidad. Los tratamientos no quirúrgicos incluyen terapia cognitiva, cambios en el estilo de vida y actividades modificadoras que pueden agravar el dolor, así como medicamentos antiinflamatorios no esteroides (AINE) e inyecciones epidurales.
Las inyecciones epidurales pueden brindar un alivio leve y a corto plazo del dolor de las hernias de disco, pero los datos sobre su eficacia para el dolor de espalda crónico no irradiado son menos definitivos. Ciertamente, las personas alfabetizadas no se oponen a las inyecciones como opción terapéutica no quirúrgica.
Cirugía
Lamentablemente, muchos pacientes no responden al tratamiento conservador. Si el plan conservador falla, el paciente tiene tres opciones:
- dolor continuo,
- Evitar por completo actividades que provoquen dolor.
- Intervención quirúrgica.
Nuevamente, las alternativas quirúrgicas para las hernias discales y la estenosis espinal degenerativa deben reservarse para pacientes que tienen alteraciones neurológicas, espondilolistesis degenerativa o molestias que limitan las tareas cotidianas.
La intervención operativa incluye:
- Discectomía lumbar con fusión : en comparación con la terapia no quirúrgica, la fusión tuvo mejores resultados para la degeneración degenerativa del disco lumbar. La fusión se ha considerado durante mucho tiempo como el estándar de oro en el tratamiento de la enfermedad degenerativa del disco lumbar.
- Reemplazo total de disco lumbar : la indicación principal es una condición de disco de un solo nivel con articulaciones facetarias libres de enfermedad. Se ha demostrado que esto tiene mejores resultados para los pacientes y una menor incidencia de enfermedad del segmento vecino en comparación con la fusión. Por otro lado, los pacientes pueden seguir quejándose de molestias prolongadas en la espalda después de la cirugía, lo que podría atribuirse a una ligera inestabilidad de la prótesis. También se ha informado de un problema: la dislocación de la incrustación de polietileno. Para solucionar este problema se puede utilizar la artroplastia de revisión o la conversión a artrodesis.
Terapia con células madre
La Universidad de Queensland en Australia ha tenido cierto éxito con una técnica basada en ingeniería de tejidos basada en células madre. Utilizando una tecnología de hidrogel inyectable, el objetivo es estimular el cartílago funcional para que se cree a sí mismo. Los investigadores llegaron a la conclusión de que el tratamiento con células madre podría ser beneficioso para la regeneración del disco intervertebral. Aún no se ha dictado sentencia y se requieren muchas más investigaciones para verificar que este medicamento es seguro y eficaz.
Resultado
Los pacientes que eligieron la cirugía tuvieron mejores resultados a los 3 meses, años y 4 años que los pacientes que no eligieron la cirugía. La cirugía abierta estándar y la microdiscectomía tienen iguales resultados y eficacia. En términos de la cantidad de disco extirpado durante una discectomía, si bien una discectomía "limitada" brinda mayor alivio del dolor y satisfacción del paciente que una discectomía parcial, también aumenta el riesgo de recurrencia de la hernia.
Al comparar las microdiscectomías repetidas/de revisión con su primera discectomía, los resultados y la satisfacción del paciente son comparables. La cirugía puede requerir hospitalización durante la noche; sin embargo, estas operaciones suelen estar diseñadas para ser procedimientos ambulatorios. El paciente debe comprender que, si bien la intervención quirúrgica tiene un resultado positivo para el tratamiento del dolor radicular, el pronóstico del dolor lumbar no irradiado es menos predecible.
Investigadores y cirujanos han realizado investigaciones clínicas y científicas fundamentales para revelar el poder de regeneración que tienen las enormes especies animales involucradas (humanos y cuadrúpedos) para posibles terapias para tratar la afección. Algunas terapias utilizadas por los laboratorios de investigación de Nueva York incluyen la inyección de geles de colágeno de alta densidad (HDC) reticulados con riboflavina, diseñados biológicamente, en los segmentos espinales enfermos para inducir la regeneración y, finalmente, restaurar la funcionalidad y la estructura de los dos principales componentes internos y externos de las vértebras. discos, el anillo fibroso y el núcleo pulposo.
Conclusión
Uno de los elementos más terribles del envejecimiento es que las articulaciones empiezan a desgastarse, a menudo sin motivo aparente. Este desgaste articular es frecuente no sólo en rodillas y caderas, sino también en la columna. Se desconoce la causa específica del desgaste de las articulaciones de la columna; sin embargo, podría ser una combinación de variables como realizar mucho levantamiento de pesas, tener antecedentes familiares de dificultades en la columna o haber tenido un accidente en la columna.
Este desgaste es un tipo de artritis en la que se desgasta el cartílago de las articulaciones de la columna. Independientemente de la etiología, es ampliamente reconocido que la artritis de la columna frecuentemente empeora con la edad sin razón aparente.