Enfermedad paratiroidea
Descripción general de la enfermedad de las paratiroides
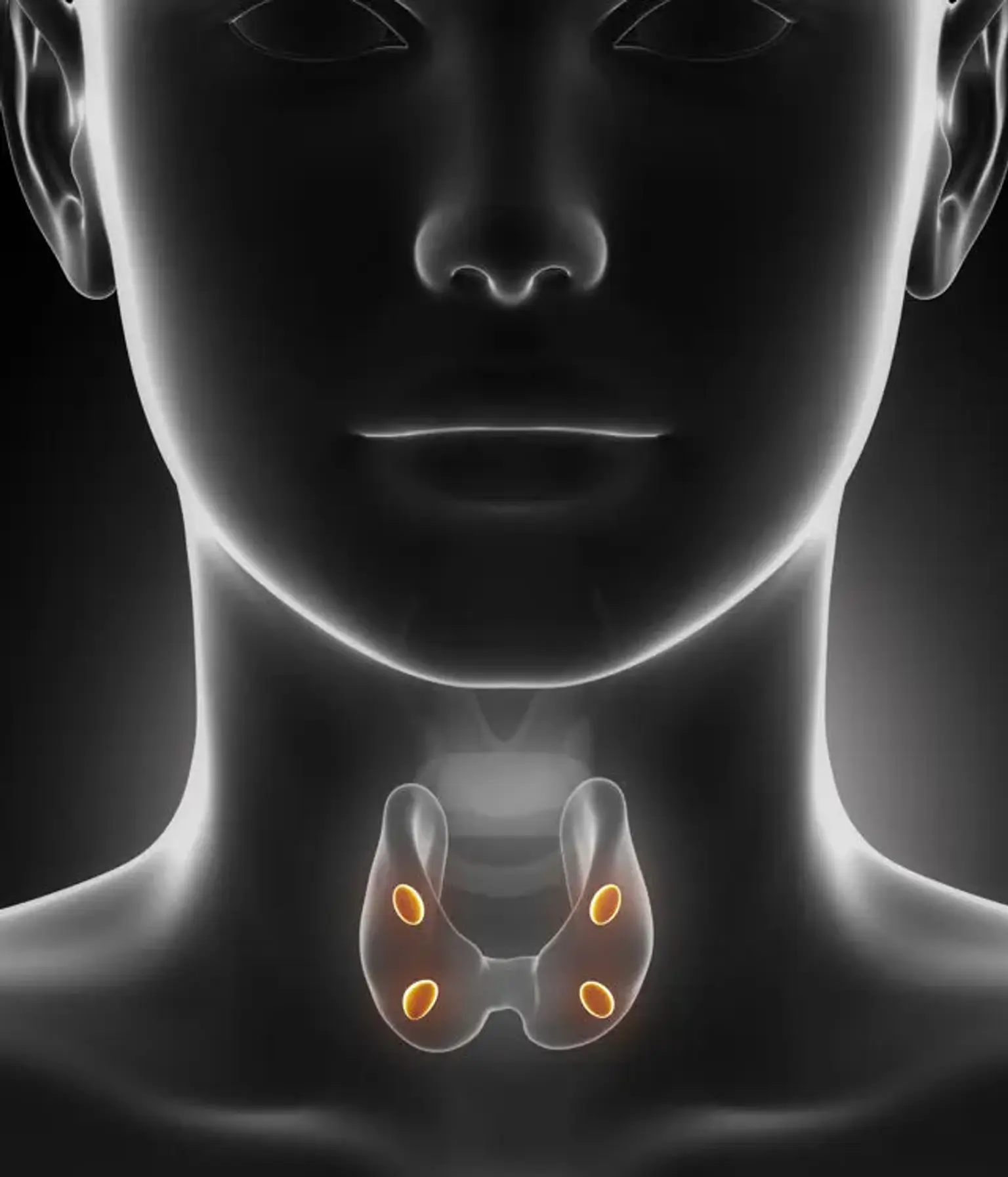
Las glándulas paratiroides están ubicadas en el cuello, justo debajo de las glándulas tiroides. Las glándulas paratiroides (rosa claro) secretan la hormona paratiroidea, que eleva los niveles de calcio en la sangre.
El síntoma más frecuente de un trastorno de la glándula paratiroides es un aumento en los niveles de calcio en sangre. El hiperparatiroidismo primario, la causa más frecuente de hipercalcemia en pacientes ambulatorios, generalmente es asintomático o puede estar asociado con enfermedad ósea, nefrolitiasis o síntomas neuromusculares. Los pacientes con enfermedad renal crónica pueden desarrollar hiperparatiroidismo secundario, lo que resulta en enfermedad renal crónica: afecciones óseas y minerales.
El hipoparatiroidismo es causado con mayor frecuencia por cirugía de cuello; sin embargo, también puede ser causado por la destrucción autoinmune de las glándulas y otros problemas menos frecuentes. Se realiza una historia y un examen físico en individuos con niveles anormales de calcio en la sangre, así como una prueba repetida de los niveles de calcio sérico, así como mediciones de los niveles de creatinina, magnesio, vitamina D y hormona paratiroidea.
La paratiroidectomía es la terapia para el hiperparatiroidismo primario sintomático. El hiperparatiroidismo primario asintomático se trata mediante la vigilancia estrecha de los síntomas, los niveles de calcio y creatinina en sangre y la densidad mineral ósea. El hipoparatiroidismo necesita vigilancia constante y terapia con vitamina D (calcitriol).
Hay tres tipos de enfermedad paratiroidea: hiperparatiroidismo, cáncer de paratiroides e hipoparatiroidismo.
Adenoma paratiroideo
A mediados de la década de 1880, se descubrieron las glándulas paratiroides en los mamíferos. En 1925, Felix Mandl realizó la primera paratiroidectomía en Viena. Ha habido numerosos avances en el conocimiento, diagnóstico y tratamiento de la enfermedad paratiroidea desde entonces.
Las glándulas paratiroides son pequeñas estructuras de forma ovalada ubicadas cerca de la tiroides. El ochenta y cinco por ciento de los individuos tienen cuatro glándulas, dos superiores y dos inferiores. Las glándulas superiores (derivadas de la cuarta bolsa branquial) a menudo se encuentran en la superficie posterolateral del lóbulo tiroideo medio a superior.
Debido a su descendencia embriológica con el timo (ambos se originan en la tercera bolsa branquial), las glándulas inferiores pueden descubrirse en cualquier punto a lo largo de su línea de desarrollo. Se encuentran más típicamente en la porción inferior de la glándula tiroides.
Una glándula paratiroides sana tiene el tamaño de una semilla de manzana y pesa alrededor de 0,5 g. Los microadenomas son tumores que pesan menos de 0,1 g, mientras que un adenoma grande pesa más de 2 g. Un adenoma típicamente pesa 1 g.
Etiología
Un adenoma paratiroideo es uno de varios tipos de enfermedades de la paratiroides, incluida la hiperplasia paratiroidea y el cáncer de paratiroides.
Para la mayoría de las personas, se desconoce la causa de un adenoma paratiroideo. El gen ciclina D1/PRAD1 es la mutación genética más comúnmente relacionada con los adenomas esporádicos. La secreción de PTH se ve afectada cuando se interrumpe la función normal de este gen. Aproximadamente del 20 al 40% de los adenomas espontáneos contienen sobreexpresión de ciclina D1.
En términos de variables ambientales, alguna evidencia sugiere que el historial de radioterapia de un paciente lo predispone a la enfermedad de la paratiroides más adelante en la vida. La privación de calcio a largo plazo puede causar potencialmente enfermedad paratiroidea debido a la activación prolongada de la PTH.
Presentación clínica
Muchas personas con un adenoma paratiroideo son asintomáticas y la hipercalcemia se detecta por casualidad durante un análisis de sangre normal. Los síntomas de hipercalcemia, como dolor óseo, cansancio, poliuria, nefrolitiasis, estreñimiento y trastornos neuropsiquiátricos, son las manifestaciones más prevalentes de la enfermedad paratiroidea sintomática.
Las elevaciones de calcio demasiado altas pueden provocar problemas como arritmias cardíacas, pérdida del conocimiento y muerte. Es poco probable que un paciente tenga síntomas visibles de un adenoma paratiroideo. La glándula enferma rara vez es palpable, y un bulto visible en el cuello sugiere patología tiroidea o malignidad paratiroidea.
Evaluación
El síntoma temprano más frecuente del hiperparatiroidismo es la hipercalcemia en análisis de sangre normales realizados por otras razones. La mayoría de las personas tienen hipercalcemia moderada, que puede ser intermitente y generalmente es inferior a 1,0 mg/dl por encima de los límites superiores normales. La hipercalcemia inexplicable en un conjunto repetido de resultados de pruebas requiere investigación adicional.
Los niveles de PTH deben controlarse posteriormente, pudiendo estar elevados o incluso dentro de rangos normales, lo que no es adecuado dada la hipercalcemia del paciente. Los niveles de calcio en la orina se pueden analizar cada 24 horas, sin embargo, esto no es necesario para el diagnóstico.
Las imágenes radiográficas son la siguiente etapa en el proceso de evaluación. Las imágenes son críticas porque no solo informan la planificación quirúrgica, sino que también distinguen entre un adenoma único y una condición hiperplásica de múltiples glándulas.
Debido a que las glándulas paratiroides normales son demasiado pequeñas para ser observadas en la ecografía, la presencia de esta glándula debería plantear la posibilidad de una condición patogénica. En la ecografía, un adenoma debe mostrarse como una masa ovalada extratiroidea hipoecogénica homogénea con un plano de grasa que la separa del tejido tiroideo normal.
También se puede ver una arteria de alimentación que entra en el polo superior o inferior del adenoma. Debido a que depende del operador, el ultrasonido tiene una sensibilidad de solo 60 a 80 por ciento. Podría usarse como complemento de la imagenología nuclear.
La gammagrafía con un solo radioisótopo con tecnecio-99m (99mTc) junto con la tomografía computarizada por emisión de fotón único (SPECT) es el estándar de oro para la localización de la paratiroides. SPECT es una exploración tridimensional con sestamibi que aumenta la visibilidad de las glándulas paratiroides. La combinación de estos enfoques proporciona una sensibilidad del 91 al 98 por ciento para detectar adenomas paratiroideos.
Otra opción es la obtención de imágenes con radioisótopos duales, que utilizan pertecnetato de 99mTc y talio-201 (201Tl). El talio es captado tanto por la tiroides como por la paratiroides, mientras que el pertecnetato es captado únicamente por la tiroides. Luego se ven las glándulas usando imágenes de sustracción. La necesidad de un software de sustracción, los períodos prolongados de imágenes y las vistas limitadas son todas las desventajas de esta tecnología.
La tomografía computarizada (TC) de cuatro dimensiones y la resonancia magnética nuclear (RMN) también se han empleado en la formación de imágenes paratiroideas. Sin embargo, solo tienen una sensibilidad del 75 % y del 40 % al 85 %, respectivamente. Como resultado, las imágenes nucleares se utilizan para la localización preoperatoria. La TC y la RM en cuatro dimensiones pueden ser más útiles para localizar glándulas ectópicas después de una paratiroidectomía fallida.
Gestión
Tradicionalmente, la cirugía de elección para el hiperparatiroidismo era la exploración bilateral de 4 glándulas. Sin embargo, debido a que un solo adenoma representa el 85 por ciento de la enfermedad, la paratiroidectomía mínimamente invasiva se está convirtiendo rápidamente en el estándar de oro para el adenoma paratiroideo.
Debido a la corta vida media de la PTH, el criterio de Miami requiere que el nivel de PTH disminuya en al menos un 50% dentro de los 10 minutos posteriores a la escisión del adenoma. Si este valor no se cumple, se requiere más investigación. Las glándulas que faltan pueden ubicarse en los planos retrofaríngeo o retroesofágico, el mediastino posterior, el timo, el mediastino, dentro de la cápsula o glándula tiroidea, o en la vaina carotídea.
Complicaciones
El adenoma paratiroideo no tratado puede conducir a consecuencias de hipercalcemia. Una crisis paratiroidea es un evento clínico raro caracterizado por niveles de calcio excepcionalmente altos, generalmente superiores a 15 mg/dL. Los cambios en el estado mental pueden conducir al colapso del sistema nervioso y al coma.
También son posibles las complicaciones de la extirpación del adenoma paratiroideo. La lesión del nervio laríngeo recurrente es una complicación importante de la cirugía endocrina que puede provocar ronquera (lesión unilateral) u obstrucción de las vías respiratorias (daño bilateral). El daño al nervio puede ocurrir como resultado de un traumatismo directo, como cortar, agarrar o estirar. La esqueletización, la lesión por calor y la compresión son ejemplos de daño nervioso indirecto.
En situaciones de compresión o estiramiento, el daño puede ser transitorio y resolverse en 4 a 6 semanas. Si no se observa una mejoría en la función después de 6 a 12 meses, el daño debe considerarse permanente. Si el daño se descubre durante el procedimiento, se debe realizar una reparación primaria urgente o un injerto.
Hiperparatiroidismo primario
El hiperparatiroidismo primario es una enfermedad razonablemente común que puede conducir a problemas renales y esqueléticos graves, mientras que la mayoría de los individuos identificados en las últimas décadas tienen hipercalcemia moderada y con frecuencia son asintomáticos. La cirugía sigue siendo la única terapia eficaz. La observación conservadora o la terapia con medicamentos, por otro lado, pueden ser aceptables para ciertas personas.
Etiología
Causas de hipercalcemia dependientes de PTH
- Hiperparatiroidismo primario
- Causas familiares de hiperparatiroidismo
-
-
- Neoplasia endocrina múltiple tipo 1
- Neoplasia endocrina múltiple tipo 2
- Hiperparatiroidismo familiar
- Síndrome de hiperparatiroidismo-tumor mandibular
-
-
- Adenoma único
- Enfermedad multiglandular
- Carcinoma de paratiroides
- Hipercalcemia hipocalciúrica familiar, mutaciones inactivadoras autosómicas dominantes del receptor de sensibilidad al calcio
- Un efecto adverso del tratamiento con litio
Causas de hipercalcemia independientes de la PTH
- Malignidad
- Enfermedades granulomatosas
- Hipertiroidismo
- Terapia con tiazidas
- intoxicación por vitamina D
- Síndrome de leche y alcalinos
- insuficiencia suprarrenal
- intoxicación por vitamina a
Epidemiología
El hiperparatiroidismo primario, que anteriormente se consideraba una afección bastante inusual con morbilidad grave, ahora es una dolencia relativamente común que con frecuencia es asintomática. Antes de 1970, el diagnóstico pasaba desapercibido hasta que los pacientes se quejaban de síntomas particulares, como nefrolitiasis o malestar óseo.
Desde entonces, a la mayoría de las personas se les diagnostica hiperparatiroidismo cuando un perfil químico realizado como prueba de detección o por una afección no relacionada revela un aumento del calcio en la sangre. En los Estados Unidos, la incidencia actual se estima en 66 por 100
000 años-persona en mujeres y de 13 a 36 por 100 000 años-persona en hombres.
Fisiopatología
- Homeostasis normal del calcio
El contenido de calcio en el fluido extracelular se mantiene dentro de un rango bastante restringido bajo condiciones fisiológicas. La homeostasis normal del calcio se basa en un conjunto complejo de procesos reguladores hormonales, incluidos los efectos de la hormona paratiroidea, los metabolitos de la vitamina D y la calcitonina en el transporte de calcio en los huesos, los riñones y el tubo digestivo.
Aproximadamente la mitad del calcio sérico total está unido a proteínas, principalmente a la albúmina. El 45 por ciento está ionizado, con una pequeña fracción complejada con aniones como fosfato y citrato. A pesar del hecho de que solo el calcio ionizado es fisiológicamente activo, la mayoría de los laboratorios informan los niveles totales de calcio en la sangre. Las mediciones de calcio ionizado están disponibles. Sin embargo, al compensar las variaciones en los niveles de albúmina sérica, se puede producir una corrección aproximada del calcio sérico.
En individuos con hipoalbuminemia, los niveles normales de calcio sérico total deben evaluarse con precaución. Estas personas pueden tener niveles elevados de calcio ionizado y clasificarse como hipercalcémicas. Cuando hay una baja concentración de calcio total en presencia de hipoalbuminemia, el calcio ionizado es generalmente normal.
- Hormona paratiroidea
La concentración de calcio ionizado en el líquido extracelular está inversamente relacionada con la secreción de hormona paratiroidea. El receptor sensor de calcio (CaSR) es un receptor acoplado a proteína G cuya actividad varía con el tipo de calcio en la sangre. A medida que aumenta la concentración de calcio en el líquido extracelular, este receptor se activa y las células paratiroideas reducen la liberación de hormona paratiroidea.
A medida que caen los niveles de calcio, la actividad CaSR cae y aumenta la liberación de hormona paratiroidea. La etiología de la hipercalcemia hipocalciúrica familiar (FHH) involucra mutaciones que inactivan el CaSR, una condición autosómica dominante caracterizada por producción elevada de hormona paratiroidea, hipercalcemia e hipocalciuria.
La hormona tiroidea estimula el receptor de la hormona paratiroidea, lo que aumenta la resorción de calcio y fósforo del hueso, aumenta la resorción de calcio en el túbulo distal y reduce la resorción de fósforo en el túbulo renal. Además, la hormona paratiroidea es necesaria para el metabolismo de la vitamina D al activar la vitamina D 1-alfa hidroxilasa, que aumenta la producción renal de 1,25-dihidroxivitamina D.
Cuadro clinico
La mayoría de los pacientes fueron diagnosticados en décadas anteriores cuando se quejaban de nefrolitiasis, molestias óseas o deformidades óseas. La mayoría de las personas con hiperparatiroidismo primario ahora son asintomáticas y se identifican cuando se detecta hipercalcemia por casualidad en un perfil químico. Se debe preguntar a los pacientes si tienen antecedentes de cálculos renales, dolor óseo, mialgias o debilidad muscular, síntomas depresivos, uso de diuréticos tiazídicos, productos de calcio, suplementos de vitamina D u otros síntomas relacionados con las muchas etiologías de la hipercalcemia.
Cuando se detecta hiperparatiroidismo primario a una edad temprana, o hay antecedentes familiares de hipercalcemia, adenomas hipofisarios, tumores de células de los islotes pancreáticos, feocromocitomas o cáncer medular de tiroides, se debe examinar una afección familiar.
Un paciente con hiperparatiroidismo primario generalmente tiene un examen físico normal. El examen físico, por otro lado, puede ser útil para detectar anomalías que pueden indicar otras causas de hipercalcemia. El examen físico rara vez revela adenomas paratiroideos, pero la aparición de una masa grande y dura en el cuello de un paciente con hipercalcemia debe plantear la posibilidad de un cáncer de paratiroides.
Evaluación
Los pacientes con hiperparatiroidismo primario y otras causas de hipercalcemia dependiente de PTH frecuentemente tienen niveles de PTH claramente elevados, mientras que otros tienen valores que están dentro del rango de referencia para la población general. En el contexto de la hipercalcemia, una PTH normal se considera inapropiada y, sin embargo, es compatible con una hipercalcemia dependiente de PTH. Los niveles de PTH en individuos con hipercalcemia independiente de PTH deben ser muy bajos.
En un paciente con hipercalcemia crónica y un nivel sérico elevado de hormona paratiroidea, una evaluación clínica completa complementada con exámenes de laboratorio y radiológicos regulares debe ser adecuada para establecer un diagnóstico de hiperparatiroidismo primario. La hipercalcemia causada por tumores clínicamente ocultos es rara. La mayoría de las personas con hipercalcemia asociada con neoplasias malignas tienen cáncer o un cáncer que es fácilmente evidente en el primer examen, y sus niveles de PTH estarán disminuidos.
Un estudio de los registros médicos anteriores con frecuencia puede ser muy útil para determinar la etiología de la hipercalcemia. La mayoría de los pacientes con hiperparatiroides tienen hipercalcemia crónica o intermitente durante varios años antes de que se haga un diagnóstico claro. Aparte del hiperparatiroidismo, pocos trastornos pueden permitir que un individuo de aspecto saludable tenga hipercalcemia durante más de unos pocos años sin que se vuelva clínicamente perceptible.
Lista de pruebas para el hiperparatiroidismo primario:
- calcio total
- Albúmina
- Calcio ionizado en casos seleccionados cuando hay dudas sobre la precisión del calcio corregido
- Hormona paratiroidea
- Fósforo
- BUN y creatinina
- Fosfatasa alcalina
- 25-hidroxivitamina D
- Calcio y creatinina en orina
- Imágenes para detectar calcificaciones renales o urolitiasis
- Densitometría ósea (DXA) incluida la medición en el 1/3 distal del radio
- electrocardiograma
- Pruebas genéticas en individuos seleccionados si hay sospecha de un síndrome genético
- Se recomienda una exploración de paratiroides y una ecografía de cuello. Debido a la posibilidad de resultados falsos negativos, estas pruebas no se consideran diagnósticas. No deben ordenarse si no se planea una cirugía. Deben prescribirse cuando se planea una cirugía para ayudar al cirujano a localizar una glándula paratiroides agrandada.
Gestión
Aunque la cirugía sigue siendo el último tratamiento para el hiperparatiroidismo primario, el control no quirúrgico puede ser aceptable para algunas personas, en particular los ancianos con hipercalcemia moderada y sin secuelas graves. En ciertas personas, la terapia médica con bisfosfonatos o cinacalcet puede ser beneficiosa. La decisión de sugerir la cirugía se basa en la edad del paciente, el grado de hipercalcemia y la existencia o ausencia de comorbilidades relacionadas con el hiperparatiroidismo. Para los pacientes que tienen cálculos renales recurrentes, la cirugía es la terapia de elección.
Se han realizado varios talleres desde 1990 para producir pautas que ayuden a los médicos a tratar el hiperparatiroidismo asintomático. Profesionales médicos y quirúrgicos reconocidos internacionalmente con experiencia en el manejo de pacientes con hiperparatiroidismo evaluaron la literatura médica basada en evidencia y se transmitió un consenso de sus puntos de vista a la comunidad médica. El conjunto de recomendaciones más reciente se emitió en 2014.
Las pautas actuales establecen que se debe recomendar la cirugía para el hiperparatiroidismo primario asintomático cuando:
- El calcio sérico es más de 1 mg/dL mayor que el límite superior normal
- Edad menor de 50 años • Osteoporosis
- TFG inferior a 60 ml/min
- Calcio en orina superior a 400 mg/24 horas
- Evidencia de calcificación renal o cálculos
Sin tratamiento, muchas personas con hiperparatiroidismo primario experimentan una pérdida gradual de hueso cortical, mientras que el tratamiento exitoso da como resultado un aumento significativo en la densidad mineral ósea, que puede durar hasta 15 años. Si la observación es el curso de acción elegido, los pacientes deben ser monitoreados regularmente con mediciones de calcio en sangre y orina, función renal y densitometría ósea. Si la hipercalcemia empeora o surgen problemas, se debe considerar la cirugía.
- Tratamiento médico
Algunas personas con hiperparatiroidismo primario que no son candidatas a cirugía pueden beneficiarse de la terapia con medicamentos.
- Los bisfosfonatos pueden aumentar la densidad mineral ósea en personas con osteoporosis u osteopenia.
- Los agonistas del receptor sensible al calcio, como el cinacalcet, reducirán los niveles de PTH y calcio. Sin embargo, no aumentan la densidad ósea.
Cáncer de paratiroides
El HPT puede ser causado por un carcinoma de paratiroides. Esta condición extremadamente poco común afecta principalmente a personas de 50 años. Después de la terapia, con frecuencia regresa o reaparece en la ubicación original. Controlar el nivel de calcio en la sangre puede ayudar a retrasar la recurrencia.
La detección temprana es fundamental para la supervivencia. La hipercalcemia y sus repercusiones suelen ser más peligrosas para la salud que el cáncer en sí.
Hipoparatiroidismo
El hipoparatiroidismo ocurre cuando el cuerpo no produce suficiente PTH. Como resultado, el nivel de calcio en la sangre es anormalmente bajo. Con frecuencia, la enfermedad es causada por una cirugía de cuello o una lesión paratiroidea. También puede ocurrir como resultado de ataques autoinmunes en las glándulas.
El hipoparatiroidismo aumenta el riesgo de:
- La enfermedad de Addison es una afección en la que las glándulas suprarrenales no producen las hormonas adecuadas. Solo el hipoparatiroidismo relacionado con autoinmunidad está relacionado con este riesgo.
- Cataratas
- La enfermedad de Parkinson es un trastorno progresivo que afecta el cerebro y provoca movimientos anormales y otros síntomas.
- La anemia perniciosa es un trastorno en el que el cuerpo no puede producir suficientes glóbulos rojos debido a una deficiencia de vitamina B-12. Las personas que padecen esta enfermedad no pueden absorber suficiente B-12 de sus comidas. Solo el hipoparatiroidismo relacionado con autoinmunidad está relacionado con este riesgo.
Conclusión
Las paratiroides, cuatro glándulas del tamaño de un guisante que se encuentran en el cuello cerca de la tiroides se ven afectadas por la enfermedad paratiroidea. La hormona paratiroidea es producida por las glándulas (PTH). La PTH ayuda a mantener el equilibrio adecuado de calcio en el cuerpo. Normalmente, las glándulas liberan suficiente PTH para mantener los niveles de calcio apropiados. Este delicado equilibrio es alterado por la enfermedad.
El hiperparatiroidismo primario reduce la densidad del hueso cortical y aumenta el riesgo de fractura en áreas donde predomina el hueso cortical, como el antebrazo distal, mientras protege el hueso trabecular. Como resultado, las personas con hiperparatiroidismo deben someterse a una absorciometría de rayos X de energía dual que incluya el tercio distal del radio, que está compuesto prácticamente en su totalidad por hueso cortical, así como medidas en la columna vertebral y la cadera.
La depresión, la ansiedad, el cansancio, la irritabilidad, la lasitud y la interrupción del sueño son algunos de los síntomas psicológicos relacionados con el hiperparatiroidismo primario. Después de la paratiroidectomía, hay una mejora desigual en los índices psicológicos y la calidad de vida, y el número de pacientes en investigaciones de alta calidad es modesto.