Enfermedades estomacales y duodenales
Descripción general
Si tiene síntomas como acidez estomacal, náuseas, vómitos, dolores de estómago o dificultad para tragar, es posible que tenga un problema del tracto GI (gastrointestinal) superior. Si tiene estos síntomas constantemente, puede ser el momento de buscar el consejo de un gastroenterólogo para un examen adicional a fin de tratar con éxito la enfermedad subyacente.
¿Cuáles son los órganos del tracto gastrointestinal superior?
El esófago, el estómago y el duodeno (sección inicial del intestino delgado) comprenden el tracto GI superior, mientras que el intestino delgado, el intestino grueso (colon), el recto y el ano comprenden el tracto GI inferior. Los trastornos del tracto GI se denominan comúnmente por la sección del tracto en la que ocurren.
Anatomía
El tracto GI superior contiene el cuello, el esófago, el estómago y el duodeno, la primera sección del intestino delgado. La comida y la bebida pasan por la garganta, el esófago y el estómago, donde el ácido estomacal descompone los sólidos en líquidos que su cuerpo puede digerir y absorber.
El esfínter esofágico inferior es un músculo en la parte inferior del esófago que se abre para permitir el paso de los alimentos al estómago y luego se cierra para evitar que el ácido del estómago fluya hacia el esófago. Después de salir de su estómago, todo lo que comió ingresa al intestino delgado, donde la bilis y las enzimas digestivas lo descomponen aún más. El intestino delgado absorbe la mayoría de los nutrientes de los alimentos que ha consumido.
Veamos algunas de las enfermedades del tracto gastrointestinal superior tratadas con más frecuencia y con quién puede hablar si tiene alguno de estos síntomas molestos de forma regular.
Gastroenteritis
La gastroenteritis es una inflamación del estómago, intestino delgado o grueso que causa molestias abdominales, calambres, náuseas, vómitos y diarrea. La gastroenteritis aguda generalmente desaparece en menos de 14 días. Por el contrario, la gastroenteritis persistente, que dura de 14 a 30 días, y la gastroenteritis crónica, que dura más de 30 días, son raras.
El rotavirus y el norovirus son las causas virales más comunes de gastroenteritis aguda. Se estima que en los Estados Unidos ocurren de 15 a 25 millones de episodios de gastroenteritis viral cada año, lo que resulta en 3 a 5 millones de visitas al consultorio y 200 000 hospitalizaciones.
El rotavirus produce una gastroenteritis deshidratante severa que afecta principalmente a niños pequeños. La desnutrición exacerba la gravedad de la enfermedad, lo que convierte al rotavirus en una causa importante de mortalidad infantil en todo el mundo, lo que representa casi 500 000 muertes cada año. La gastroenteritis por rotavirus se ha reducido con la introducción de la vacuna contra el rotavirus en los Estados Unidos y Europa. La vacunación ha dado como resultado una caída del 67% en los diagnósticos de pruebas positivas.
Las infecciones parasitarias, los medicamentos, la enfermedad inflamatoria intestinal (colitis ulcerosa y enfermedad de Crohn), el síndrome del intestino irritable, la gastroenteritis eosinofílica, la enfermedad celíaca, la intolerancia a la lactosa, el cáncer colorrectal, la obstrucción intestinal, la malabsorción y la isquemia intestinal son causas de gastroenteritis persistente o crónica.
Tratamiento de gastroenteritis
La reposición de líquidos, con o sin restricciones dietéticas, es la base de la terapia sintomática. No hay evidencia de que una dieta de líquidos claros versus una comida sin restricciones afecte la duración o la gravedad de los síntomas porque la diarrea del viajero generalmente es autolimitada y dura de 3 a 5 días. Aunque es preferible la rehidratación oral, puede ser necesaria la hidratación intravenosa en casos de deshidratación grave.
Los antibióticos pueden reducir el curso del tratamiento de 1 a 2 días. Los viajeros buscan con frecuencia una receta de antibióticos para tomarlos tan pronto como aparezcan los síntomas. Aunque la resistencia a las quinolonas está aumentando, particularmente en Campylobacter jejuni, la ciprofloxacina suele ser adecuada. Las quinolonas no están aprobadas por la FDA para su uso durante el embarazo o en el tratamiento de la diarrea del viajero en niños.
Se ha demostrado que la rifaximina es efectiva y, a medida que aumenta la resistencia a las quinolonas, se usa con más frecuencia. Los medicamentos contra la motilidad, como la loperamida o el difenoxilato, pueden reducir la frecuencia de las deposiciones, pero tienen poco efecto sobre la progresión de la infección. En situaciones de fiebre o rectorragia, deben evitarse.
Gastritis
La gastritis se define por las características histológicas de la mucosa gástrica. No es un eritema visto a través de una gastroscopia, y no tiene manifestaciones clínicas o síntomas distintos. La gastritis ahora se clasifica según su curso temporal (aguda o crónica), características histológicas, distribución anatómica y procesos patogénicos subyacentes. Si no se trata, la gastritis aguda progresará a gastritis crónica.
La gastritis puede ser aguda o crónica. Las causas de la gastritis se pueden resumir de la siguiente manera:
- Gastritis asociada a H. pylori: esta es la causa más común de gastritis en todo el mundo.
- Gastritis negativa para H. pylori: los pacientes deben cumplir estos cuatro criterios
- Una triple tinción negativa de biopsias de mucosa gástrica,
- Un cultivo negativo de H. pylori,
- Una serología IgG H. pylori negativa, y
- Sin antecedentes autoinformados de tratamiento de H. pylori.
La etiología de la gastritis en estas personas puede estar relacionada con el consumo de cigarrillos, la ingesta de alcohol y/o el uso de AINE o esteroides.
3. Gastritis autoinmune: esta es una afección inflamatoria crónica caracterizada por gastritis atrófica crónica y anticuerpos antiparietales y antifactor intrínseco elevados en la sangre. La pérdida de células parietales reduce la producción de ácido estomacal, que se requiere para la absorción de hierro inorgánico. Como resultado, la insuficiencia de hierro es una observación típica en pacientes con gastritis autoinmune. La insuficiencia de hierro suele preceder a la deficiencia de vitamina B12 en estas personas. Las mujeres jóvenes son más vulnerables a la enfermedad.
4. La gastritis puede ser causada por otros organismos además de Helicobacter pylori, incluidos Mycobacterium avium-intracellulare, infección por enterococos, herpes simple y CMV. La infección por cryptosporidium, Strongyloides stercoralis o anisakiasis puede causar gastritis parasitaria.
5. La gastritis puede resultar del reflujo de ácidos biliares.
6. Gastritis por radiación.
7. Gastritis asociada a la enfermedad de Crohn: Esta es una causa poco común de gastritis.
8. Gastritis colágena: Esta es una causa poco común de gastritis. La afección se distingue por un depósito de colágeno subepitelial prominente, que se acompaña de un infiltrado inflamatorio de la mucosa. La causa real y la fisiopatología de la gastritis colágena siguen siendo desconocidas.
9. Gastritis eosinofílica: esta es otra causa poco común de gastritis. La enfermedad podría clasificarse como trastornos gastrointestinales eosinofílicos, que se distinguen por la falta de causas conocidas de eosinofilia (no secundarias a una infección, enfermedad inflamatoria sistemática o cualquier otra causa que explique la eosinofilia).
La gastritis no tiene síntomas clínicos convencionales. La gastritis aguda se ha asociado con el desarrollo repentino de molestias epigástricas, náuseas y vómitos. Muchas personas son asintomáticas o simplemente tienen síntomas dispépticos menores. Si no se trata, la condición podría progresar a gastritis crónica. Se deben considerar los antecedentes de tabaquismo, el uso de alcohol, el uso de AINE o esteroides, las alergias, la radiación o las enfermedades de la vesícula biliar. Si no se encuentra una causa obvia de gastritis, los antecedentes de terapia para la enfermedad inflamatoria intestinal, enfermedades vasculíticas o trastornos gastrointestinales eosinofílicos pueden requerir una mayor investigación.
Gastritis asociada a H. pylori:
La primera línea de tratamiento es un curso de 14 a 21 días de claritromicina/inhibidor de la bomba de protones/amoxicilina. Se prefiere la claritromicina sobre el metronidazol porque tiene una tasa de recurrencia más baja en comparación con el tratamiento triple con metronidazol. En lugares donde se conoce la resistencia a la claritromicina, el metronidazol es el tratamiento preferido. El tratamiento cuádruple con bismuto podría ser beneficioso, especialmente si se usó metronidazol.
Gastroparesia
La gastroparesia se traduce literalmente como "parálisis estomacal". La gastroparesia es un trastorno caracterizado por una combinación de náuseas y vómitos, distensión abdominal y saciedad temprana, así como molestias en la parte superior del abdomen, producidas por un retraso en el vaciado del estómago en ausencia de restricción mecánica.
La estasis gástrica puede desarrollarse en ausencia de bloqueo mecánico debido a anomalías en el proceso de actividad motora gastrointestinal normal. Implica una secuencia de acciones complicadas que requieren la coordinación de los sistemas nerviosos simpático y parasimpático, las neuronas y las células marcapasos dentro del estómago y el intestino, junto con las células del músculo liso del intestino.
Como se indica a continuación, una amplia gama de enfermedades neurológicas puede afectar la motilidad gastrointestinal al afectar el suministro de nervios simpáticos o parasimpáticos al tracto gastrointestinal (GI). Las siguientes son las etiologías de la gastroparesia:
- Idiopática: la causa más común presente en aproximadamente la mitad de los pacientes
- Diabetes mellitus (DM) - más común y grave en diabéticos tipo 1
- Enfermedades reumatológicas - amiloidosis, esclerodermia
- Autoinmune: dismotilidad gastrointestinal autoinmune que causa retraso en el vaciamiento
- Afecciones neurológicas: estrés, enfermedad de Parkinson, esclerosis múltiple, CVA y tumores del tronco encefálico, neuropatía autonómica
- Postquirúrgico: lesión del nervio vago durante la fundoplicatura y la resección gástrica parcial
- Trauma: lesión de la médula espinal
- Infecciones virales: incluidos el virus de Norwalk y el rotavirus
- Medicamentos: narcóticos, ciclosporina, fenotiazinas, agonistas de la dopamina, octreótido, agonistas alfa-2-adrenérgicos (p. ej., clonidina), antidepresivos tricíclicos, bloqueadores de los canales de calcio, agonistas del GLP-1, exenatida o sus análogos, liraglutida, litio, progesterona.
La gastroparesia es una enfermedad compleja cuyo origen influye en los síntomas y la gravedad. Los pacientes con gastroparesia pueden presentar una variedad de síntomas. El síntoma principal puede diferir dependiendo de la causa subyacente. En general, las náuseas están presentes en alrededor del 93 por ciento de los pacientes, los vómitos en el 68 al 84 por ciento de los casos, las molestias estomacales en el 46 al 90 por ciento de los casos y la saciedad temprana en el 60 al 86 por ciento de los casos.
En casos severos y crónicos, otros síntomas incluyen plenitud posprandial, hinchazón y pérdida de peso. El vómito puede incluir alimentos que se consumieron algunas horas antes. Los aspectos clínicos de la gastroparesia diabética y la gastroparesia idiopática son similares y diferentes. Los pacientes con gastroparesia idiopática informaron mayores sensaciones de saciedad temprana, plenitud posprandial y molestias abdominales que los pacientes con gastroparesia diabética. La gastroparesia diabética se asoció con arcadas y vómitos más agudos.
Aunque el malestar estomacal es una queja común en pacientes con gastroparesia, rara vez es el síntoma principal (presente en alrededor del 18 por ciento). Se deben considerar otras explicaciones en pacientes cuyo síntoma principal es el malestar estomacal. Los proveedores pueden detectar distensión o malestar epigástrico en el examen físico, pero no protección ni rigidez. Los pacientes pueden tener síntomas de la enfermedad subyacente que produce la gastroparesia.
El manejo de la gastroparesia debe incluir un enfoque holístico para abordar diferentes aspectos de la enfermedad, como la evaluación del estado nutricional, medidas para corregir las deficiencias de líquidos, electrolitos y nutricionales, el alivio de los síntomas de la gastroparesia, la mejora del vaciado gástrico, el reconocimiento y la corrección de la causa subyacente de la gastroparesia para prevenir la progresión de la enfermedad, por ejemplo, control estricto de la glucemia en la diabetes, suspender los medicamentos causantes
La enfermedad de úlcera péptica
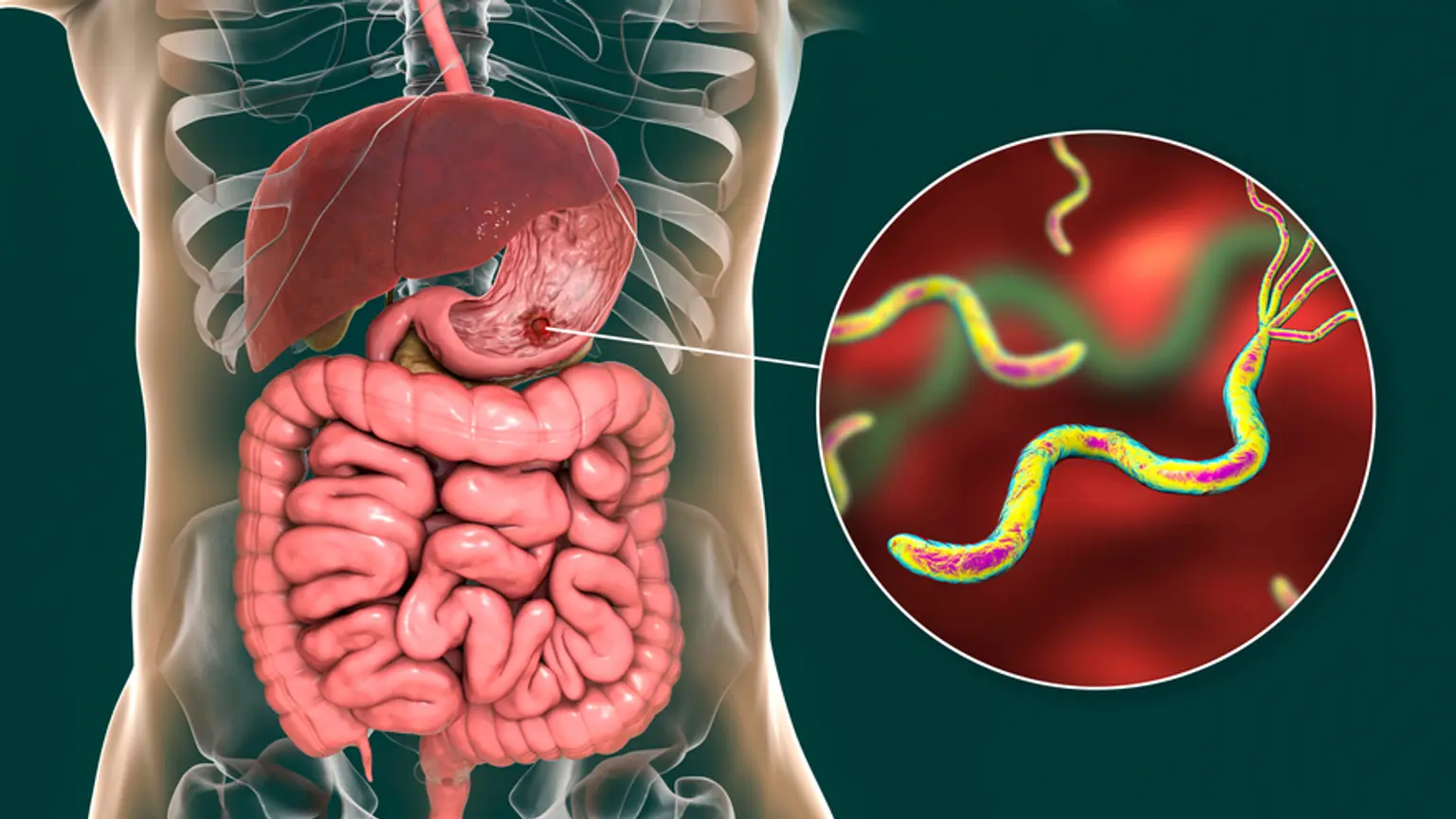
La enfermedad de úlcera péptica (PUD, por sus siglas en inglés) se define por una ruptura en el revestimiento interno del tracto GI causado por la secreción de ácido estomacal o pepsina. Penetra en la capa muscular propia del epitelio del estómago. Se encuentra más comúnmente en el estómago y el duodeno proximal. Puede afectar el esófago inferior, el duodeno distal o el yeyuno. En personas con úlcera de estómago, el dolor epigástrico normalmente se desarrolla dentro de los 15 a 30 minutos de haber comido; mientras que el malestar con una úlcera duodenal generalmente ocurre 2-3 horas después de comer.
Con frecuencia se utilizan la infección por Helicobacter pylori o los medicamentos antiinflamatorios no esteroideos (AINE). Enfermedad raramente mortal, síndrome de Zollinger-Ellison, glucocorticoides junto con AINE u otros medicamentos (cloruro de potasio, bisfosfonatos, micofenolato mofetilo).
- pylori causa más de la mitad de todas las úlceras duodenales y estomacales. H. pylori puede prosperar en el entorno gastrointestinal porque produce ureasa, que descompone la urea y libera amoníaco, que neutraliza el ácido gástrico y genera un medio menos ácido dentro de la capa de moco gástrico.
H. pylori produce gastritis aguda en el área prepilórica, que avanza a gastritis crónica después de algunas semanas; H. pylori también causa hipergastrinemia, lo que conduce a una mayor producción de ácido clorhídrico, que juega un papel esencial en la fisiopatología de las úlceras duodenales.
Todos los AINE, incluido el ácido acetilsalicílico (AAS) (incluso en dosis moderadas utilizadas por motivos cardiovasculares), dañan la mucosa GI, principalmente al disminuir la síntesis de prostaglandinas como resultado de la inhibición de la ciclooxigenasa-1 (COX-1), y están relacionados con la formación de úlceras.
El grado en que los AINE dañan la mucosa varía según el tipo, pero todos aumentan la posibilidad de úlcera péptica; además, suprimen la función plaquetaria y, en diversos grados, aumentan el riesgo de sangrado por esas úlceras. Con los inhibidores selectivos de la ciclooxigenasa-2 (COX-2) o el diclofenaco, el riesgo de eventos gastrointestinales superiores importantes (incluido el sangrado) se duplica, y con el naproxeno o el ibuprofeno, el riesgo se cuadruplica.
Diagnóstico de la enfermedad ulcerosa péptica
El diagnóstico de PUD requiere un historial médico, un examen físico y pruebas médicas invasivas/no invasivas. Se debe recopilar un historial completo y se debe documentar cualquier dificultad. Los informes de pacientes sobre malestar estomacal epigástrico, saciedad temprana y plenitud después de comer sugieren la posibilidad de PUD.
El dolor de la úlcera gástrica aumenta de 2 a 3 horas después de una comida y puede provocar la pérdida de peso, pero el malestar de la úlcera duodenal se reduce después de una comida y puede provocar un aumento de peso. Cualquier paciente que presente anemia, melena, hematemesis o pérdida de peso debe ser evaluado más a fondo en busca de consecuencias de PUD, en particular sangrado, perforación o malignidad. Un examen físico puede indicar malestar abdominal epigástrico y anemia.
Investigaciones
- Esofagogastroduodenoscopía (EGD): El estándar de oro y la prueba diagnóstica más confiable para identificar úlceras estomacales y duodenales, con una sensibilidad y especificidad de hasta el 90%. La Sociedad Estadounidense de Endoscopia Gastrointestinal ha emitido pautas sobre el uso de la endoscopia en pacientes con molestias en la parte superior del abdomen o síntomas dispépticos indicativos de PUD. Los pacientes mayores de 50 años que hayan desarrollado síntomas dispépticos recientemente deben hacerse una EGD. Cualquier persona, independientemente de su edad, que tenga síntomas de alarma debe hacerse una EGD.
2. Trago de bario: Está indicado cuando la EGD está contraindicada.
3. Análisis de sangre completo: función hepática y niveles de amilasa y lipasa.
4. Se solicita suero gástrico si se sospecha síndrome de Zollinger-Ellison.
5. Prueba de Helicobacter pylori:
-
- Pruebas serológicas
- Prueba de aliento con urea: alta especificidad y sensibilidad. Se puede utilizar para confirmar la erradicación de 4 a 6 semanas después de suspender el tratamiento. El dióxido de carbono radiomarcado generado por el estómago es exhalado por los pulmones en presencia de ureasa, una enzima producida por H. pylori.
- También se pueden medir los anticuerpos contra H. pylori.
- Prueba de antígeno en heces
- ELISA basado en orina y prueba rápida de orina
- Biopsia endoscópica: por lo general, no se sugiere el cultivo, ya que es costoso, requiere mucho tiempo y es intrusivo. Se recomienda si falla la terapia de erradicación o si se sospecha resistencia a los antibióticos. Se requieren biopsias de al menos 4 a 6 ubicaciones diferentes para mejorar la sensibilidad. Las úlceras gástricas se observan con mayor frecuencia en la curvatura menor del estómago entre el antro y el fondo. La mayoría de las úlceras duodenales se encuentran en la sección inicial del duodeno.
6. La tomografía computarizada del abdomen con contraste tiene un valor limitado en el diagnóstico de la PUD en sí, pero es útil en el diagnóstico de sus complicaciones, como la perforación y la obstrucción de la salida gástrica.
Manejo de la enfermedad de úlcera péptica
Tratamiento médico
Los antagonistas de los receptores H2 y los inhibidores de la bomba de protones son medicamentos antisecretores que se usan para tratar la enfermedad de úlcera péptica (PUD) (IBP). Debido a su mayor curación y eficacia, los PPI esencialmente han suplantado a los bloqueadores de los receptores H2. Los PPI inhiben la producción de ácido estomacal, aliviando las molestias y promoviendo la recuperación. Debido a que el uso prolongado de PPI podría aumentar el riesgo de fracturas óseas, el tratamiento puede incluir suplementos de calcio.
La PUD causada por los AINE se puede controlar suspendiendo los AINE o pasando a una dosis más baja. Si es factible, se deben suspender los corticosteroides, los bisfosfonatos y los anticoagulantes. Los análogos de las prostaglandinas (misoprostol) se usan ocasionalmente para prevenir las úlceras pépticas inducidas por AINE. Se utiliza un régimen triple de dos antibióticos más un inhibidor de la bomba de protones como tratamiento de primera línea para la PUD inducida por H. pylori.
Se recetan pantoprazol, claritromicina, metronidazol o amoxicilina por un período de 7 a 14 días. Los antibióticos y los PPI actúan juntos para eliminar H. pylori. El antibiótico utilizado debe tener en cuenta la aparición de resistencia a los antibióticos en el medio ambiente. Si la terapia de primera línea no tiene éxito, se utiliza la terapia triple con bismuto y otros antibióticos.
Cáncer de estómago (gástrico)
El cáncer de estómago, también conocido como cáncer gástrico, es un tipo de cáncer que surge del revestimiento del estómago. La mayoría de los tumores malignos de estómago son carcinomas gástricos, que se pueden subdividir en adenocarcinomas gástricos. En el estómago se pueden formar linfomas y tumores mesenquimatosos. Acidez estomacal, molestias en la parte superior del abdomen, náuseas y pérdida del apetito son síntomas tempranos comunes.
Algunos de los signos y síntomas posteriores son pérdida de peso, coloración amarillenta de la piel y el blanco de los ojos, vómitos, dificultad para tragar y sangre en las heces. El cáncer se puede propagar desde el estómago a otras regiones del cuerpo, incluidos el hígado, los pulmones, los huesos, el revestimiento abdominal y los ganglios linfáticos.
La infección por la bacteria Helicobacter pylori es la causa más frecuente y representa más del 60% de los casos. Ciertas cepas de H. pylori son más peligrosas que otras. Otros factores de riesgo incluyen el tabaquismo, las variables dietéticas como las verduras en escabeche y la obesidad. Aproximadamente el 10 % de los casos son familiares y entre el 1 % y el 3 % de los casos son causados por trastornos genéticos heredados de los padres, como el cáncer gástrico difuso hereditario.
El cáncer de estómago por lo general se desarrolla en etapas a lo largo del tiempo. Por lo general, se usa una muestra obtenida durante una endoscopia para hacer el diagnóstico. Después de esto, se utilizan imágenes médicas para evaluar si la enfermedad se ha propagado a otras regiones del cuerpo. La detección del cáncer de estómago se realiza en Japón y Corea del Sur, dos países con una alta prevalencia de la enfermedad.
La dieta mediterránea, además de dejar de fumar, reduce el riesgo de cáncer de estómago. La investigación preliminar sugiere que el tratamiento de H. pylori reduce el riesgo futuro. El cáncer de estómago se puede curar si se trata a tiempo. Las opciones de tratamiento pueden incluir cirugía, quimioterapia, radioterapia y terapia dirigida. La inmunoterapia contra el cáncer también es una posibilidad para ciertos subtipos de cáncer gástrico. Se pueden recomendar cuidados paliativos si se trata tarde. Algunos tipos de linfoma se pueden curar eliminando H. pylori del cuerpo.
Los resultados son con frecuencia sombríos, con pacientes avanzados que tienen una tasa de supervivencia de cinco años de menos del 10% en el mundo occidental. Esto se debe principalmente al hecho de que la mayoría de los pacientes con el síndrome presentan una enfermedad avanzada. La supervivencia a cinco años en los Estados Unidos es del 31,5 %, pero supera el 65 % en Corea del Sur y más del 70 % en Japón, debido en parte a los esfuerzos de detección.
Adenocarcinoma duodenal
Aunque el duodeno es el sitio de la mayor parte de los adenocarcinomas del intestino delgado, el adenocarcinoma duodenal (DA) representa menos del 1% de todos los tumores malignos gastrointestinales. No es sorprendente que, dada la rareza de la enfermedad, haya poca evidencia para guiar las recomendaciones de terapia. Al abordar las posibilidades de tratamiento, los primeros estudios agruparon al DA junto con otros cánceres periampulares (pancreático, ampular y del conducto biliar distal).
En general, DA tiene un mejor resultado. Por ejemplo, en comparación con otras neoplasias malignas periampulares, es más probable que la DA sea curable y tiene un mejor pronóstico a largo plazo. Como resultado, los enfoques terapéuticos han favorecido la escisión quirúrgica agresiva.
Conclusión
La úlcera péptica es uno de los trastornos más frecuentes que afecta al estómago y al duodeno. Las úlceras pépticas no tratadas pueden provocar problemas de salud adicionales. Ocasionalmente sangran. Pueden atravesar su estómago si se profundizan demasiado. Las úlceras se pueden tratar con una combinación de modificaciones del estilo de vida y medicamentos. La cirugía solo se requiere en casos raros.