Granuloma anular
Visión general
El granuloma anular (GA) es un trastorno inflamatorio común de la piel caracterizado clínicamente por pápulas y placas anulares, lisas y descoloridas, e histológicamente por granulomas necrobióticos. El término correcto para granuloma anular es papulosis necrobiótica.
El granuloma anular puede ser una reacción de hipersensibilidad retardada a un componente dérmico o un patrón de reacción a muchos estímulos. Muchas enfermedades e infestaciones de la piel, así como diversas formas de daño a la piel, se han reportado como eventos desencadenantes.
El granuloma anular a menudo se identifica clínicamente debido a su apariencia distintiva. Sin embargo, hay situaciones en las que el diagnóstico no es evidente, y se deben explorar otras enfermedades. Una biopsia de piel con frecuencia revela una degradación necrobiótica del colágeno dérmico rodeado de una respuesta inflamatoria.
El granuloma anular generalmente no requiere tratamiento porque los parches desaparecen por sí solos después de unos meses, sin dejar rastro. Sin embargo, pueden durar años. Las lesiones individuales pueden beneficiarse del tratamiento, pero no es curativo.
Definición de Granuloma Anular
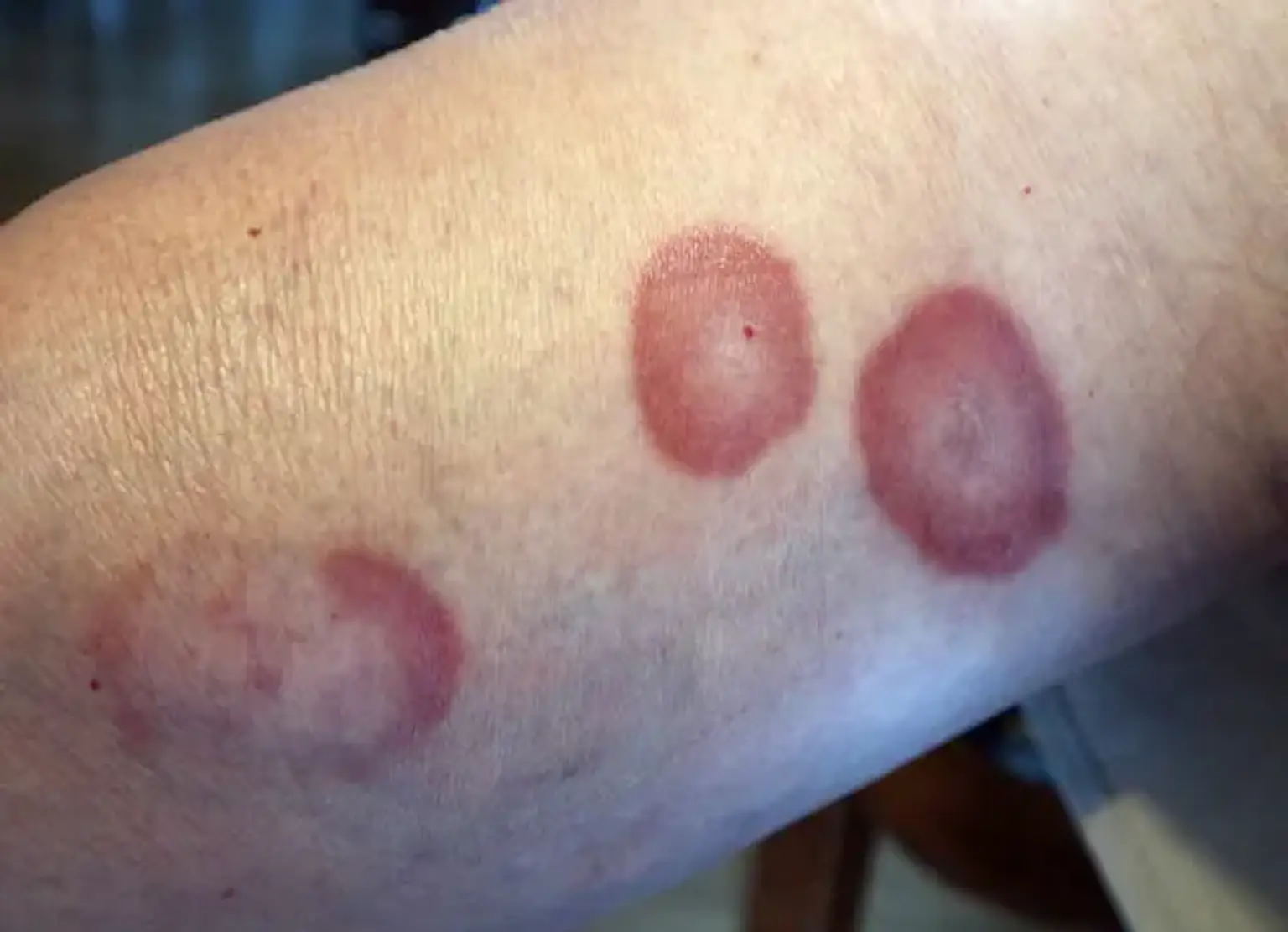
El granuloma anular (AG) es una afección cutánea con una causa poco clara que es el tipo más frecuente de enfermedad granulomatosa no infecciosa. La enfermedad suele ser autolimitada e inofensiva. El granuloma anular se caracteriza por placas eritematosas o pápulas agrupadas en un patrón anular en las extremidades superiores.
Otras formas clínicas de granuloma anular incluyen granuloma anular generalizado, perforante, parcheado y subcutáneo, además de la aparición más frecuente, conocida como granuloma anular localizado. A pesar de ser una enfermedad benigna, se ha relacionado con trastornos más graves como el VIH y el cáncer.
Se reconocen las siguientes variantes clínicas:
- Granuloma anular localizado: Esta es la variante más común. Las lesiones van de color piel a violáceas de hasta 5 cm de diámetro describen el granuloma anular localizado. Las marcas superficiales en la epidermis a menudo se atenúan. Los anillos anulares pueden ser visibles, junto con pápulas o nódulos duros aislados. El granuloma anular localizado afecta preferentemente los pies, los tobillos, las extremidades inferiores y las muñecas.
- Granuloma anular generalizado: Esta variante es más común en adultos. El tronco, así como el cuello, las extremidades, la cara, el cuero cabelludo, las palmas de las manos y las plantas de los pies, se ven afectados con frecuencia. Las lesiones varían en tamaño, desde pápulas dispersas hasta placas anulares y parches masivos y descoloridos que pueden ser de color amarillo o violáceo.
- Granuloma anular subcutáneo: Este tipo es más común en los niños. El granuloma anular subcutáneo se distingue por un nódulo asintomático firme o duro en la dermis profunda o en los tejidos subcutáneos, con lesiones individuales que varían en diámetro de 5 mm a 4 cm. La meseta anterotibial, los tobillos, los pies dorsales, las nalgas, las manos, el cuero cabelludo y los párpados se ven afectados.
- Granuloma anular perforante: Esta es una forma extremadamente inusual. El granuloma anular perforante generalmente se limita a las manos y los dedos dorsales, pero también puede afectar el tronco y las extremidades. Se forman varias pápulas superficiales umbilicadas, con o sin drenaje, y se curan con cicatrices.
- Eritema dérmico arqueado: Este es un tipo raro de granuloma anular que aparece como manchas eritematosas infiltrantes que pueden convertirse en enormes anillos hiperpigmentados con aclaramiento central.
Algunos expertos creen que el granuloma actínico (GA) es un subconjunto del granuloma anular, mientras que otros consideran que el anular actínico es una enfermedad distinta pero relacionada.
Epidemiología
Se predice que el granuloma anular tendrá una prevalencia de 0,1 por ciento a 0,4 por ciento y una incidencia de 0,1 por ciento a 0,4 por ciento. Las mujeres tienen más probabilidades de verse afectadas que los hombres, y la afección puede afectar a personas de cualquier edad. Más de dos tercios de los pacientes son menores de 30 años.
Etiología
La etiología y fisiopatología del granuloma anular siguen siendo en su mayoría poco claras. La diabetes, la enfermedad de la tiroides, los traumatismos menores, la hiperlipidemia, las infecciones (virus de Ebstein-Barr, virus de inmunodeficiencia humana, virus de la varicela-zóster, la tuberculosis), las vacunas, el cáncer y algunos medicamentos se han relacionado con la enfermedad.
A pesar del vínculo convencional con la diabetes, los datos para demostrar una verdadera asociación con la diabetes son insuficientes. Los expertos consideran que un médico debe detectar el cáncer en un paciente con granuloma anular si el paciente es mayor, tiene una apariencia inusual o amplia, o tiene una enfermedad resistente. Sin embargo, se necesita más evidencia para demostrar un vínculo verdadero entre el granuloma anular y el cáncer.
Según la investigación, los pacientes con VIH tienen más probabilidades de desarrollar un granuloma anular generalizado. También ha habido relatos de apariciones extremadamente inusuales de granuloma anular en pacientes con VIH. Se ha demostrado que los medicamentos antirretrovirales mejoran y empeoran el VIH. Los pacientes con granuloma anular de nueva aparición que tienen factores de riesgo de VIH deben hacerse la prueba del virus. Los pacientes con granuloma anular generalizado o perforante también deben hacerse la prueba del VIH.
Según varios estudios, el estrés prolongado es una causa de granuloma anular. El granuloma anular también tiene una preferencia por la piel expuesta al sol y la piel fotodañada. El granuloma anular fotosensible se ha relacionado con la infección por VIH. Finalmente, después de la terapia con oro y el tratamiento con alopurinol, diclofenaco, quinidina, calcitonina, amlodipino, inhibidores de la ECA, daclizumab, inhibidores de puntos de control y bloqueadores de los canales de calcio, se han registrado casos raros de reacciones similares al granuloma anular o granuloma anular como tal.
Fisiopatología
La etiología y patogénesis de esta enfermedad siguen siendo desconocidas. Algunos investigadores creen que el granuloma anular se produce por una reacción de hipersensibilidad de tipo retardado, específicamente una reacción Th1 que involucra IFN-gamma que provoca que los macrófagos liberen metaloproteinasas de la matriz. Esto eventualmente conduce a la degeneración del tejido conectivo. Esta noción está respaldada por varias investigaciones.
Las células T auxiliares, por ejemplo, se han descubierto en lesiones de granuloma anular. Otro estudio descubrió que muchas de las células T en estas lesiones eran CD3 + y tenían receptores de interferón gamma. También se descubrió que los macrófagos en las lesiones se convirtieron en células efectoras que expresaban metaloproteinasas de la matriz y factor de necrosis tumoral alfa.
Se ha observado que los pacientes con granuloma anular tienen quimiotaxis de neutrófilos deteriorada. Los autores de este estudio plantearon la hipótesis de que debido a la respuesta reducida de neutrófilos, los macrófagos se apoderan de un sitio inflamatorio, lo que resulta en la inflamación granulomatosa que se encuentra en el granuloma anular en lugar de la inflamación supurativa de tipo neutrófilo.
Relación con las enfermedades sistémicas
El granuloma anular se ha relacionado con la diabetes tipo I, sin embargo, con muy poca frecuencia se relaciona con la diabetes tipo II y la enfermedad de la tiroides, de acuerdo con un mayor número de pacientes con granuloma anular con estas enfermedades en series de casos pequeños.
El granuloma anular se ha asociado con lesiones de cáncer, SIDA y herpes zóster en series de casos pequeños. Aunque no se han establecido a fondo patrones definitivos que vinculen el granuloma anular y la enfermedad sistémica, se ha propuesto que una presentación histológica atípica (vasculopatía o neutrofilia extravascular) o clínica (apariencia o ubicación inusual) puede indicar una enfermedad asociada. Un estudio de 2003 analizó casos clásicos en la literatura y no encontró una asociación definitiva entre el granuloma anular y las neoplasias malignas.
Ciertos cánceres se acompañan de una variedad de enfermedades paraneoplásicas mucocutáneas. Se han observado lesiones que se asemejan o se verifica histológicamente que son granuloma anular en relación con lo siguiente:
- Linfoma no Hodgkin
- Linfoma de Hodgkin
- Leucemia mielógena aguda
- Leucemia linfocítica crónica
- Leucemia mielomonocítica
- Leucemia linfocítica granular grande
- Síndrome mielodisplásico
- Linfoma de células T
- Linfoma folicular
- Linfoma de Lennert
- Tumores sólidos - Tumores de mama, cáncer de cuello uterino, cáncer de colon, cáncer de pulmón, cáncer de próstata, tumores testiculares, cáncer de tiroides
Síntomas del granuloma anular
El granuloma anular se encuentra con frecuencia en una configuración en forma de anillo o forma circinada en las manos y los pies laterales y dorsales. Por lo general, no hay prurito u otro síntoma asociado con las lesiones. El subtipo más prevalente de granuloma anular es la variedad localizada, que representa alrededor del 75% de todos los casos reportados.
Otras formas clínicas de granuloma anular, además de la versión localizada, incluyen la versión generalizada, perforante, parche y subcutánea. El granuloma anular generalizado se caracteriza por muchas pápulas de color carne en un patrón anular en el tronco y las extremidades. Estas lesiones, en contraste con la apariencia convencional, son frecuentemente pruriginosas. La forma generalizada representa hasta el 15% de los casos de granuloma anular. Este subtipo rara vez se resuelve por sí mismo y tiene una respuesta deficiente a la terapia.
Los nódulos grandes en las extremidades caracterizan el granuloma anular subcutáneo. Estos nódulos también se conocen como nódulos pseudorreumatoides. El granuloma anular subcutáneo se observa prácticamente exclusivamente en niños, con la condición surgiendo entre las edades de 1 y 14 años.
El parche de granuloma anular aparece con parches eritematosos que pueden cubrir cantidades considerables de piel. Existe cierta superposición entre este subtipo y las erupciones granulomatosas reactivas; distinguir entre los dos puede ser difícil a veces. El granuloma anular perforante se caracteriza por pápulas umbilicadas. Las lesiones pueden restringirse a las extremidades o pueden incluir tanto el tronco como las extremidades. Se espera que alrededor de la mitad de los pacientes con la forma localizada de granuloma anular se sometan a una remisión espontánea dentro de los dos años. Un paciente puede tener más de un subtipo de granuloma anular.
Diagnóstico
Estudios de laboratorio
Las pruebas de laboratorio en pacientes con granuloma anular son en su mayoría no concluyentes (AG). No hay necesidad de un análisis adicional con una historia típica y resultados de examen físico poco impresionantes.
Si no se dispone de una historia completa o se sospecha una enfermedad sistémica, se deben realizar pruebas de laboratorio pertinentes para descartar otras opciones de diagnóstico. Un recuento sanguíneo completo, una velocidad de sedimentación de eritrocitos y un estudio del factor reumatoide, por ejemplo, pueden ayudar a descartar otras posibles causas de nódulos en el granuloma anular subcutáneo.
Estudios de imagen
Por lo general, no se requieren investigaciones por imágenes para diagnosticar el granuloma anular. Las radiografías, las tomografías computarizadas o las resonancias magnéticas, por otro lado, pueden ser útiles en el examen de lesiones subcutáneas atípicas.
Las radiografías subcutáneas de granuloma anular indican un tumor inespecífico de tejido blando sin calcificación. El granuloma anular subcutáneo se presenta en las tomografías computarizadas como una masa mal definida con atenuación variable y realce de contraste. El granuloma anular subcutáneo se presenta en las resonancias magnéticas como un tumor con límites mal definidos que está restringido al tejido subcutáneo. Los resultados de la resonancia magnética pueden ser sugestivos con el granuloma anular subcutáneo, pero no son diagnósticos.
Procedimientos
Se recomienda una biopsia para una lesión subcutánea, así como una apariencia inusual en términos de antecedentes (por ejemplo, expansión rápida, malestar) o ubicación de la lesión.
Manejo
Aunque las lesiones anulares del granuloma normalmente desaparecen, pueden regresar. El tratamiento se recomienda ocasionalmente por esta razón, así como por razones cosméticas. Muchas terapias son probadas por médicos, pero no hay suficiente investigación para respaldarlas. Además, los investigadores no encontraron diferencias significativas en la duración de las lesiones entre los individuos no tratados y tratados en un estudio de 67 pacientes con granuloma anular.
A pesar de la falta de pruebas, los expertos creen que la inyección intralesional de esteroides es el tratamiento de primera línea para las lesiones anulares del granuloma. Se ha informado que ciertos tipos de traumatismos en las lesiones, como biopsias, pinchazos, incisiones y crioterapia, mejoran la afección. En varias investigaciones, la fototerapia ha producido beneficios alentadores. Se ha informado que tanto el láser excímero como el láser de tinte pulsado son efectivos.
Se ha demostrado que la hidroxicloroquina es efectiva en algunos estudios e informes modestos. A pesar del hecho de que se necesita evidencia adicional para confirmar la eficacia, algunos investigadores creen que la hidroxicloroquina debe usarse como terapia de primera línea para el granuloma anular generalizado. Se ha demostrado que los inhibidores del factor alfa de necrosis tumoral son eficaces en el tratamiento del granuloma anular generalizado y persistente.
Sin embargo, como se dijo anteriormente, ha habido casos de inhibidores del TNF-alfa que causan o intensifican la enfermedad, por lo que se requiere investigación adicional para evaluar los riesgos y las ventajas de utilizar inhibidores del TNF-alfa para tratar esta enfermedad. También se ha intentado la escisión quirúrgica; sin embargo, las lesiones tienden a regresar.
La vitamina E, la isotretinoína, las tetraciclinas, los interferones intralesionales, el imiquimod tópico, la niacinamida, el calcitriol oral, la dapsona, la hidroxiurea, el tacrolimus tópico, la clofazimina y la rifampicina se han probado y demostrado ser útiles en estudios pequeños.
Granuloma anular generalizado
El granuloma anular generalizado es más crónico y feo. Desafortunadamente, no hay muchos métodos para tratar la enfermedad general que sea consistentemente efectivo. En los últimos 10-15 años, el éxito con el uso de ultravioleta (UV) B, principalmente UVB de banda estrecha, un tratamiento razonablemente inocuo en comparación con las alternativas, lo ha elevado a una opción de primera línea para el granuloma anular generalizado. En 2015 se publicó un estudio retrospectivo de 13 casos de granuloma anular generalizado tratados con UVB de banda estrecha.
La evidencia apoya el uso de la fototerapia con psoraleno oral y UVA (PUVA) como una opción de tratamiento de primera línea para el granuloma anular generalizado. Sin embargo, mientras se trata una enfermedad esencialmente benigna, se deben evaluar las posibilidades de malignidad.
Según numerosos informes de casos, la isotretinoína puede ser el tratamiento de primera línea. Como lo demuestran una amplia serie de casos e informes individuales, los antipalúdicos también pueden ser extremadamente efectivos. El tratamiento más efectivo fue la cloroquina, sin embargo, la hidroxicloroquina también fue efectiva.
Seis pacientes tenían granuloma anular que era resistente al tratamiento normal. Durante tres meses, los pacientes recibieron una combinación mensual de rifampicina 600 mg, ofloxacina 400 mg y clorhidrato de minociclina 100 mg. Las placas se eliminaron por completo de tres a cinco meses después de que comenzó el tratamiento.
Algunos pacientes se quejaron de hiperpigmentación postinflamatoria. Aunque el tratamiento fue efectivo, los autores aconsejaron que se necesita más investigación para probar esta terapia combinada como una opción de tratamiento viable para el granuloma anular recalcitrante.
Diagnóstico diferencial
- Granuloma anular actínico
- Quiste dermoide
- Eritema nodoso
- Eritema anular centrífugo
- Elastosis perforans serpiginosa
- Granuloma de cuerpos extraños
- Picadura de insecto
- Liquen plano
- Necrobiosis lipoidica diabeticorum
- Granuloma anular perforante
- Colagenosis perforante
- Nódulo reumatoide
- Granuloma anular subcutáneo
- Sarcoidosis
Pronóstico
El granuloma anular es un trastorno inofensivo y autolimitado. Las lesiones pueden disolverse espontáneamente sin dejar ningún efecto residual, generalmente dentro de unos pocos meses o años. No existe un tratamiento efectivo para la GA, pero debido a que las lesiones suelen ser asintomáticas, la espera vigilante es con frecuencia suficiente.
Para la mayoría de las personas, la enfermedad se resuelve después de unos años. Cuando se propaga a varios lugares (forma generalizada), tiende a ser más persistente que cuando se aísla en un lugar (forma localizada).
Complicaciones
El granuloma anular es una afección benigna, a menudo autolimitada.
Conclusión
El granuloma anular (GA) es un trastorno de la piel granulomatosa no infeccioso con una amplia gama de morfologías cutáneas. La degradación del colágeno, la deposición de mucina y los histiocitos en empalizada o intersticiales lo definen. Aunque se desconoce el mecanismo subyacente al desarrollo de la GA, la investigación sugiere que es causada por una reacción de hipersensibilidad mediada por células.
El GA atípico tiene correlaciones sistémicas con diabetes, problemas de tiroides, anomalías lipídicas, cáncer e infección. Las terapias localizadas dirigidas a la piel se distinguen de los medicamentos inmunomoduladores o inmunosupresores sistémicos.
Los pacientes que sufren de granuloma anular deben consultar a su médico de atención primaria, internista o dermatólogo. Lo más importante a entender es que esta lesión cutánea es benigna y puede retroceder espontáneamente. La mayoría de los casos no requieren tratamiento. Sin embargo, los pacientes buscan tratamiento para la cosmética. Desafortunadamente, a pesar de la disponibilidad de docenas de tratamientos, ninguno de ellos funciona de manera consistente o confiable; las recurrencias son comunes con todos los tratamientos.