Síndrome del ojo seco
Visión general
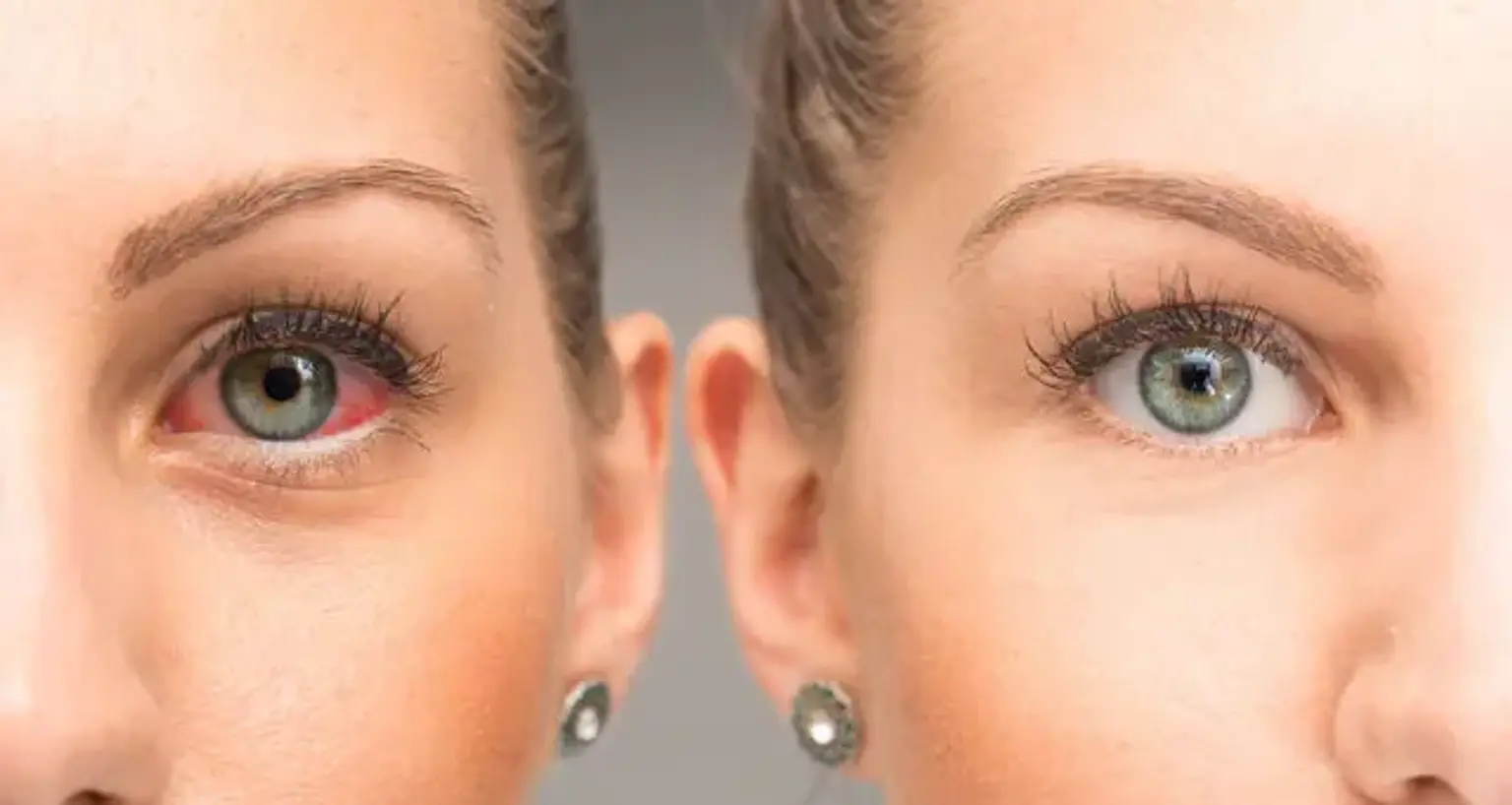
La condición de tener ojos secos se conoce como síndrome del ojo seco (SOS), también conocido como queratoconjuntivitis seca (QCS). Irritación, enrojecimiento, secreción y ojos fácilmente cansados son algunos de los otros síntomas. La visión borrosa también es posible. Los síntomas varían de moderados e intermitentes a graves y continuos. Los casos no tratados pueden provocar cicatrices en la córnea.
Los ojos secos ocurren cuando el ojo no produce suficientes lágrimas o cuando las lágrimas se evaporan demasiado rápido. El uso de lentes de contacto, la disfunción de la glándula de Meibomio, el embarazo, el síndrome de Sjögren, la deficiencia de vitamina A, la deficiencia de ácidos grasos omega-3, la cirugía LASIK y ciertos medicamentos que incluyen antihistamínicos oculares, medicamentos para la presión arterial, terapia de reemplazo hormonal y los antidepresivos pueden causar esto.
La conjuntivitis crónica, como la causada por el humo del cigarrillo o la infección, también puede causar la enfermedad. Los síntomas se utilizan para hacer el diagnóstico; sin embargo, se puede emplear una variedad de pruebas adicionales.
El tratamiento se determina por la causa subyacente. Las lágrimas artificiales se utilizan típicamente como la línea de defensa inicial. La evaporación de lágrimas puede reducirse mediante el uso de gafas envolventes que se ajusten bien a la cara. Ciertos medicamentos pueden suspenderse o cambiarse. En ciertas circunstancias, se puede administrar ciclosporina o gotas oftálmicas con esteroides. Los tapones lagrimales, que impiden que las lágrimas drenen de la superficie del ojo, son otra alternativa. El uso de lentes de contacto a veces es imposible debido a la condición del ojo seco. El síndrome del ojo seco es una afección ocular bastante frecuente.
Afecta al 5-34 por ciento de la población, dependiendo del grupo demográfico estudiado. Afecta hasta al 70% de los adultos mayores de 65 años. Afecta a alrededor del 17% de la población en China.
¿Qué tan común es el síndrome del ojo seco?
La enfermedad del ojo seco es más frecuente en mujeres que en hombres, y su incidencia aumenta con la edad. La incidencia de la enfermedad del ojo seco varía en función de los criterios diagnósticos utilizados, y se ha informado en la investigación poblacional que varía entre el 5 y el 50 %.
Es más frecuente en las poblaciones asiáticas que en los blancos, mientras que las diferencias regionales, climáticas y ambientales también pueden desempeñar un papel. El tipo más frecuente de enfermedad del ojo seco es el ojo seco evaporativo. Puede haber un desajuste entre los signos y síntomas del ojo seco, y los signos son más comunes y variados que los síntomas.
¿Cómo se desarrolla el síndrome del ojo seco?
Los ojos secos se han dividido típicamente en dos tipos: acuosos deficientes y evaporativos. Estas categorías, sin embargo, no son mutuamente excluyentes, y muchas personas tienen una mezcla de estos procesos de enfermedad del ojo seco.
- El déficit de lágrimas acuosas se define por una producción insuficiente de lágrimas, siendo las causas más comunes el síndrome de Sjogren (primario o secundario) y enfermedades de las glándulas lagrimales como la obstrucción o medicamentos sistémicos que afectan la producción de lágrimas.
- El ojo seco evaporativo se caracteriza por un aumento de la evaporación de la película lagrimal y es más comúnmente causado por un mal funcionamiento de la glándula de Meibomio. Las glándulas de Meibomio bordean los bordes de los párpados y liberan aceites que forman la capa lipídica de la película lagrimal, reduciendo la evaporación de la lágrima. La secreción inadecuada debido a la atrofia, la caída de la glándula o el bloqueo de los orificios de la glándula pueden inducir la disfunción de la glándula de Meibomio.
Otras razones principales de la evaporación excesiva de las lágrimas incluyen un parpadeo insuficiente (baja velocidad, cierre parcial del párpado), anomalías en la apertura del párpado y variables ambientales (baja humedad, alto flujo de aire).
La hiperosmolaridad de la película lagrimal es una característica definitoria de la enfermedad del ojo seco, y puede dañar directa o indirectamente la superficie ocular al inducir inflamación. La hiperosmolaridad de la película lagrimal causa una cascada de eventos de señalización que liberan mediadores inflamatorios y daño a la superficie ocular, lo que puede disminuir aún más la estabilidad de la película lagrimal, lo que lleva a la autoperpetuación de la enfermedad en un "círculo vicioso". Aparte de la hiperosmolaridad, otras causas como la inflamación de la superficie ocular producida por enfermedades como la enfermedad ocular alérgica, la toxicidad por conservantes tópicos o la xeroftalmía pueden desencadenar este ciclo patológico.
Causas del síndrome del ojo seco
Hay varias etiologías diferentes que podrían contribuir al desarrollo de la enfermedad del ojo seco, y muchos casos son complejos. Las variables oculares locales, los trastornos sistémicos y las causas iatrogénicas, como las drogas o las operaciones, son ejemplos de estos. A continuación se proporciona una lista de algunas de estas posibles etiologías.
Las posibles causas y/o factores asociados con la enfermedad del ojo seco incluyen:
- Medicamentos sistémicos como antihistamínicos, antihipertensivos, ansiolíticos/benzodiazepinas, diuréticos, hormonas sistémicas, medicamentos antiinflamatorios no esteroideos, corticosteroides sistémicos o inhalados, medicamentos anticolinérgicos, isotretinoína (causa atrofia de la glándula de Meibomio) y antidepresivos.
- Medicamentos tópicos como gotas para el glaucoma o toxicidad por gotas para los ojos que contienen conservantes
- Enfermedades de la piel en o alrededor de los párpados como rosácea o eczema
- La disfunción de la glándula de Meibomio es una comorbilidad común con engrosamiento y eritema de los párpados y secreciones inadecuadas o alteradas de las glándulas de Meibomio.
- Cirugía oftálmica, incluyendo cirugía refractiva, cirugía de cataratas, queratoplastia y cirugía de párpados.
- Quemaduras químicas o térmicas que cicatrizan la conjuntiva.
- Alergias oculares.
- Uso de la computadora o el dispositivo, ya que esto puede provocar una disminución del parpadeo al mirar la pantalla.
- Dosis excesivas o insuficientes de vitaminas, particularmente deficiencia de vitamina A que puede conducir a xeroftalmia y la aparición de manchas de Bitot en la conjuntiva en casos graves.
- Disminución de la sensibilidad en la córnea por el uso prolongado de lentes de contacto, infecciones por el virus del herpes u otras causas de una córnea neurotrófica.
- Enfermedad de injerto contra huésped
- Enfermedades sistémicas que incluyen el síndrome de Sjogren y otros trastornos autoinmunes o del tejido conectivo, como la artritis reumatoide y el lupus, y la enfermedad de la tiroides.
- Factores ambientales como la exposición a irritantes como humos químicos, humo de cigarrillo, contaminación o baja humedad.
Signos y síntomas del síndrome del ojo seco
La enfermedad del ojo seco puede provocar cualquiera de los siguientes síntomas:
- Escozor, ardor o sensación de presión en los ojos.
- Una sensación de cuerpo arenoso, arenoso o extraño.
- La epífora, o lagrimeo, es un síntoma que a menudo es contradictorio. Esto se debe a la sequedad que conduce a dolor o irritación que resulta en un exceso intermitente de lagrimeo, o epífora.
- El dolor es un término amplio, y se puede describir un dolor agudo y sordo, que puede localizarse en alguna parte del ojo, detrás del ojo o incluso alrededor de la órbita.
- El enrojecimiento es una queja común que con frecuencia se ve exacerbada por el efecto rebote de los vasoconstrictores incluidos en muchos tratamientos oculares de venta libre destinados a disminuir el enrojecimiento. Los vasoconstrictores pueden reducir el enrojecimiento temporalmente al constreñir los vasos de la epiesclera, pero pueden tener un efecto de rebote y causar un mayor enrojecimiento una vez que las gotas desaparecen en un período de tiempo relativamente corto.
- La visión borrosa, particularmente la visión borrosa intermitente, es una queja común y también puede describirse como deslumbramiento o halos alrededor de las luces por la noche.
- Una sensación de párpados pesados o dificultad para abrir los ojos.
- La sequedad es un problema común para los usuarios de lentes de contacto, y la irritación puede hacer que los lentes de contacto sean incómodos o incluso imposibles de usar.
- Ojos cansados. Cerrar los ojos puede proporcionar alivio a algunas personas con ojos secos.
Evaluación de las personas con síndrome del ojo seco
No hay un solo signo o síntoma estándar de oro que se pueda usar para diagnosticar la enfermedad del ojo seco. Se sugiere evaluar tanto los síntomas como los signos de la enfermedad del ojo seco, ya que los signos pueden existir sin síntomas y viceversa.
1. Síntomas y signos:
Una historia hablada permite la elicitación de síntomas de ojo seco que no estan escritos. Además, se han diseñado varios cuestionarios para detectar síntomas de la enfermedad del ojo seco. El uso de un cuestionario validado como herramienta de detección permite una medición confiable de los síntomas, así como el monitoreo de la progresión y la respuesta a los tratamientos. Hay varios cuestionarios disponibles, incluyendo el Índice de Enfermedad de la Superficie Ocular (IESO), el Cuestionario de Ojo Seco (COS-5), el Análisis de Síntomas en el Ojo Seco (SANDE) y otros, que pueden ser útiles para evaluar los síntomas del ojo seco. Muchos cuestionarios también preguntan sobre la función visual subjetiva o los problemas que pueden ser causados por el ojo seco.
2. Estabilidad del desgarro:
Tiempo de ruptura de la película lagrimal: El tiempo que transcurre entre un parpadeo completo y la primera ruptura en la película lagrimal. Esto generalmente se hace en la clínica usando un microscopio de lámpara de hendidura después de administrar tinte de fluoresceína de sodio para hacer que la película lagrimal sea más visible. Un tiempo de corte de menos de 10 segundos se asocia con frecuencia con la enfermedad del ojo seco. Alternativamente, sin el uso de fluoresceína, se puede determinar un tiempo de ruptura lagrimal no invasivo utilizando un aparato que evalúa los reflejos de los patrones o anillos de la película lagrimal, o mediante la utilización de interferometría para evaluar la aparición de discontinuidades de la capa lipídica después de un parpadeo.
3. Volumen de lágrima:
Evaluación del menisco lagrimal: La altura inferior del menisco de la película lagrimal se mide en la lámpara de hendidura para examinar el menisco lagrimal. Este enfoque es fácil de usar; sin embargo, tiene baja reproducibilidad entre visitas. Aunque se han desarrollado instrumentos para una evaluación más objetiva del menisco de película lagrimal, todavía no están disponibles en la mayoría de las clínicas.
Prueba de Schirmer: Una tira de papel Schirmer se dobla en la muesca y el extremo más corto se engancha sobre el borde lateral del párpado para minimizar la irritación corneal mientras el paciente se relaja con los ojos cerrados. La prueba de Schirmer I se realiza sin el uso de anestésico tópico para evaluar el desgarro básico y reflejo con menos de 5 a 10 mm (dependiendo del corte utilizado) de humedad después de 5 minutos, lo que es indicativo de insuficiencia acuosa. Alternativamente, se puede aplicar un anestésico tópico y limpiar el líquido residual del fórnix inferior antes de medir la secreción básica, con menos de 5 a 10 mm de humedad considerado diagnóstico de insuficiencia acuosa.
Prueba de rojo fenol: Un hilo de algodón coloreado con rojo fenol se engancha sobre el párpado temporal en el surco durante 15 segundos mientras el paciente duerme con los ojos cerrados, similar a la prueba de Schirmer. Cuando está mojado, el hilo se vuelve rojo, con valores de corte clínicos que van desde menos de 10 a 20 mm.
4. Evaluación de la superficie ocular:
Tinción de fluoresceína: La tinción de fluoresceína se utiliza para examinar el daño corneal. Se inyecta una pequeña cantidad de fluoresceína en la película lagrimal, con una visualización óptima que ocurre de 1 a 3 minutos después. Más de 5 manchas de tinción se consideran un resultado positivo, y se utilizan muchos métodos de clasificación, incluida la escala de clasificación de Oxford.
Tinción verde de lisamina: La lisamina se puede usar para evaluar el daño del margen conjuntival y del párpado, así como la lesión corneal en menor medida. Más de 9 posiciones es un buen desempeño. Un resultado positivo para la epiteliopatía del párpado en efecto limpiaparabrisas, o tinción del borde del párpado, es una tinción de 2 mm o más de longitud y / o superior al 25% en el ancho sagital.
Enrojecimiento conjuntival: El enrojecimiento o hiperemia conjuntival, no es particular de la enfermedad del ojo seco, ya que puede ser causada por cualquier estímulo que cause conjuntivitis, incluidas las etiologías infecciosas, alérgicas, químicas o mecánicas. El examen con lámpara de hendidura se usa comúnmente para determinar la calificación, mientras que también se pueden utilizar varios equipos con calificación automática o fotografía digital.
5. Ensayos de película lagrimal:
Osmolaridad de la película lagrimal: La enfermedad del ojo seco se caracteriza por una osmolaridad elevada y una mayor variabilidad de la osmolaridad de las lágrimas. Los niveles de osmolaridad a menudo aumentan a medida que aumenta la gravedad de la enfermedad. Se han notificado varios valores de corte, con 308 mOsm/L utilizados como umbral para el diagnóstico de enfermedad leve/moderada y 316 mOsm/L utilizados para diagnosticar enfermedades más graves.
Metaloproteinasas de matriz: Estas proteasas se detectan en las lágrimas de los pacientes con ojo seco. Se puede usar una prueba en el punto de atención para evaluar los niveles de metaloproteinasa-9 de la matriz (MMP-9).
6. Evaluación de párpados:
Blefaritis: El examen de los párpados es un componente importante para determinar si hay o no alguna variable que conduzca al síndrome del ojo seco. El examen implica una búsqueda de blefaritis anterior y la blefaritis por Demodex, las cuales son comorbilidades comunes de la enfermedad del ojo seco.
Epiteliopatía del párpado en efecto limpiaparabrisas: se refiere a la región de la conjuntiva en el borde del párpado que toca la superficie ocular para dispersar las lágrimas. La epiteliopatía del limpiaparabrisas, o tinción del limpiaparabrisas con fluoresceína o verde lisamina, puede ser más frecuente en pacientes con ojo seco, debido a una mayor fricción entre el párpado y la superficie ocular.
Evaluación estructural de la glándula de Meibomio: La meibografía se puede utilizar para evaluar la estructura de la glándula de Meibomio. Si bien el contorno de las glándulas de Meibomio se puede observar en la lámpara de hendidura o con una luz de pluma mediante la transiluminación del párpado evertido, se obtiene una mejor visibilidad cuando la meibografía se realiza utilizando dispositivos de imágenes infrarrojas. Los bloqueos externos de los orificios se pueden detectar inspeccionando los orificios de la glándula de Meibomio a lo largo del borde del párpado. La función de la glándula de Meibomio se puede evaluar evaluando la cantidad, la calidad y la expresibilidad del Meibomio. La aplicación de presión digital a lo largo del borde del párpado con un Meibomio claro fácilmente expresado desde el párpado natural se utiliza para probar la expresibilidad. El Meibomio es turbio o viscoso y difícil de producir cuando las glándulas de Meibomio son disfuncionales.
Parpadeo y cierre de los párpados: La enfermedad del ojo seco puede ser causada por parpadeo insuficiente y lagoftalmos nocturnos. El parpadeo se puede evaluar con o sin el uso de un microscopio o equipo de captura de video. El lagoftalmos se puede medir cerrando suavemente los ojos del paciente y verificando si hay un cierre incompleto.
7. Evaluación de la enfermedad sistémica:
Muchos trastornos sistémicos, incluido el síndrome de Sjogren primario y el síndrome de Sjogren secundario inducido por otras afecciones como la artritis reumatoide, el lupus, la esclerosis sistémica progresiva y la dermatomiositis, pueden causar enfermedad del ojo seco. Otros trastornos sistémicos relacionados con la enfermedad del ojo seco incluyen la enfermedad de Parkinson, la insuficiencia de andrógenos, la enfermedad de la tiroides y la diabetes. Si se sospecha un problema subyacente, puede ser necesaria una evaluación de la enfermedad sistémica que causa el ojo seco secundario.
Se recomienda una evaluación del sistema para detectar enfermedades sistémicas subyacentes. El síndrome de Sjogren también puede afectar las glándulas salivales, causando sequedad en la boca y predisponiendo a la enfermedad periodontal, así como otras membranas mucosas como las mucosas vaginales, estomacales y respiratorias.
El síndrome de Sjogren (anticuerpos contra Ro/SS-A o La/SS-B), el factor reumatoide y los anticuerpos antinucleares se analizan en el laboratorio. Una derivación a un reumatólogo puede ser necesaria, y algunos casos de síndrome de Sjogren pueden requerir una biopsia de la glándula salival realizada por un cirujano oral.
¿Es curable el síndrome del ojo seco?
El tratamiento del síndrome del ojo seco se realiza paso a paso y varía según la gravedad de la afección. Los tratamientos iniciales incluyen educación sobre la afección, modificación ambiental (eliminación del alto flujo de aire/ventiladores directos, reducción del tiempo de pantalla y uso de un humidificador), identificación y eliminación de agentes tópicos y sistémicos ofensivos, lubricantes oculares tópicos e higiene de los párpados (compresas calientes y exfoliantes de párpados) y ácidos grasos esenciales orales.
Los lubricantes oculares sin conservantes, la oclusión puntual reversible (tapones puntuales), las gafas de ungüento o humedad nocturnas, el calentamiento asistido por dispositivo y/o la expresión de las glándulas de Meibomio, la terapia de luz pulsada intensa, los medicamentos antiinflamatorios tópicos (corticosteroides, ciclosporina, lifitegrast) y los antibióticos orales son las siguientes opciones de tratamiento (macrólido o tetraciclina).
Las gotas oftálmicas séricas, los secretagogos orales o tópicos, las lentes de contacto terapéuticos, el injerto de membrana amniótica, la oclusión punzante quirúrgica y la tarsorrafia son otras posibilidades terapéuticas.
Pronóstico del síndrome del ojo seco
La enfermedad del ojo seco se considera con frecuencia crónica, con períodos de exacerbación causados por factores contribuyentes intermitentes. El ojo seco postquirúrgico (como después de una cirugía de cataratas o una cirugía refractiva) mejora con frecuencia con el tiempo, lo que puede deberse a la regeneración del nervio corneal o a una reducción de la inflamación ocular.
Complicaciones del síndrome del ojo seco no tratado
Las complicaciones de la enfermedad del ojo seco varían de leves a graves. La enfermedad del ojo seco leve a moderada causa síntomas detallados anteriormente, incluida la irritación ocular y/o trastornos visuales. La enfermedad más grave puede dar lugar a complicaciones corneales que incluyen queratitis infecciosa, ulceración y cicatrices que pueden causar pérdida posterior de la visión. Si bien no se ha establecido la causalidad, hay varias asociaciones no oculares con la enfermedad del ojo seco, incluyendo depresión, trastornos del sueño y del estado de ánimo, dislipidemia y migrañas.
Conclusión
El ojo seco es una afección multifactorial de la superficie ocular definida por una pérdida de homeostasis de la película lagrimal y seguida de síntomas oculares, con funciones etiológicas desempeñadas por la inestabilidad e hiperosmolaridad de la película lagrimal, la inflamación y lesión de la superficie ocular y las anomalías neurosensoriales.
Hay varias etiologías diferentes que podrían contribuir al desarrollo de la enfermedad del ojo seco, y muchos casos son complejos. Los factores oculares locales, los trastornos sistémicos y las causas iatrogénicas, como las drogas o las operaciones, son ejemplos de estos.
Una sensación de escozor, ardor o picazón en los ojos es uno de los signos y síntomas del SOS, que generalmente afecta a ambos ojos. Moco fibroso en o alrededor de los ojos, sensibilidad a la luz, enrojecimiento en los ojos, sensación de que algo está en los ojos, dificultad para usar lentes de contacto, dificultad para conducir por la noche, los ojos llorosos y la visión borrosa o fatiga ocular son la reacción del cuerpo a la incomodidad de los ojos secos.
El tratamiento se determina por la causa subyacente. Las lágrimas artificiales se utilizan típicamente como la línea de defensa inicial. La evaporación de lágrimas puede reducirse mediante el uso de gafas envolventes que se ajusten bien a la cara. Ciertos medicamentos pueden suspenderse o cambiarse. En ciertas circunstancias, se puede administrar ciclosporina o gotas oftálmicas con esteroides. Los tapones lagrimales, que impiden que las lágrimas drenen de la superficie del ojo, son otra alternativa. El uso de lentes de contacto a veces es imposible debido a la condición del ojo seco.