Cirugía toracoscópica asistida por video (VATS)
Descripción general
La cirugía toracoscópica asistida por video (VATS) es una técnica quirúrgica mínimamente invasiva que ha tenido un gran progreso en la detección y tratamiento de una variedad de problemas pulmonares y cardíacos durante las últimas dos décadas.
Previo a esta técnica, el tratamiento estándar para una patología torácica era una toracotomía. Anteriormente, el procedimiento se usaba a menudo para evaluar y tratar derrames pleurales en pacientes con tuberculosis pulmonar. El desarrollo de la luz de fibra óptica fue un avance técnico que aceleró el avance de todo tipo de cirugía de mínimo acceso.
El número de cirugías VATS realizadas ha crecido con el tiempo a medida que los avances tecnológicos han hecho que estos tratamientos sean más seguros para las personas mayores y discapacitadas. Por ejemplo, la gran mayoría de los médicos recomiendan la VATS para las lobectomías, que a menudo se realizan bajo anestesia general con ventilación de un solo pulmón.
Definición de cirugía toracoscópica asistida por video (VATS)
En las últimas dos décadas, la cirugía toracoscópica asistida por video (VATS) ha transformado el enfoque y la terapia de numerosas enfermedades pulmonares y cardíacas. Jacobeaus, un médico sueco, fue el primero en realizar un examen toracoscópico de la pleura mientras el paciente estaba bajo anestesia local. Este método se utilizó a menudo para evaluar y tratar los derrames pleurales en personas con tuberculosis pulmonar.
Una toracotomía era el método típico para una patología torácica antes de este tratamiento. La creación de la luz de fibra óptica fue un gran avance tecnológico que finalmente resultó en el progreso de todo tipo de cirugía de mínimo acceso. Los usos de VATS han aumentado a lo largo de los años a medida que los avances tecnológicos han hecho que estas operaciones sean más seguras para los ancianos y los pacientes débiles.
La VATS brinda varias ventajas sobre la toracotomía estándar, que incluyen menos molestias posoperatorias, estadías hospitalarias más cortas, recuperación más rápida de la función respiratoria, particularmente en pacientes con enfermedad pulmonar obstructiva crónica (EPOC) y ancianos, y ahorro total de costos.
Anatomía y fisiología
La tráquea madura mide aproximadamente 15 cm de largo. Comienza en el extremo inferior del cartílago cricoides (C6) y se separa en el bronquio mayor derecho e izquierdo en T5. El bronquio derecho es más ancho y está más cerca de la tráquea. Se divide en tres ramas lobulares: superior, media e inferior. Las ramas superior e inferior del bronquio izquierdo son más horizontales. Los lóbulos pulmonares están separados en segmentos broncopulmonares, cada uno con su propia arteria segmentaria y bronquio. Las venas atraviesan los espacios entre estos segmentos. Es fundamental que el cirujano comprenda estos componentes quirúrgicos del pulmón.
En la mayoría de los casos, la operación se realiza mediante la creación de incisiones en el área intercostal. Las incisiones van paralelas al eje longitudinal del espacio intercostal. Para evitar dañar los nervios intercostales, que discurren por un surco en el borde inferior de las costillas, el cirujano debe asegurarse de que estas incisiones estén en el medio del espacio.
Indicaciones
Diagnóstico
- Biopsia de ganglio linfático mediastínico
- Pleuroscopia/biopsia pleural
- Biopsia de tejido/ganglio linfático para el cáncer de pulmón
- Biopsia de la pared torácica
- Estadificación del cáncer
Terapéutico
- Resección pulmonar (más comúnmente para el cáncer de pulmón)
- Resección de ampolla/bulla pulmonar
- Drenaje pleural (neumotórax, hemotórax, empiema)
- Drenaje de derrame pericárdico
- Pleurodesis mecánica/química
- Escisión/biopsia de masas y nódulos mediastínicos
- Escisión de divertículo esofágico/esofagectomía
- Ligadura del conducto torácico
- simpatectomía
- Resección de tumor de pared torácica
- Laminectomía toracoscópica
- Drenaje de absceso espinal
Significación clínica
VATS ha reemplazado gradualmente a las toracotomías abiertas en la mayoría de las instalaciones quirúrgicas torácicas de todo el mundo debido a su perfil de seguridad mejorado en pacientes mayores, mejor control del dolor, períodos de recuperación más cortos y control de hemorragia más simple. Se ha demostrado que reduce la estancia hospitalaria en comparación con la toracotomía abierta. La longitud más corta del tubo torácico, según lo informado por ciertos estudios, podría explicar la mayor parte de esto, con tasas de extracción del 54 % en el grupo VATS el día 1 en comparación con el 21 % en toracotomías abiertas. Otras investigaciones en pacientes con cáncer de pulmón han encontrado la misma tendencia de menos complicaciones y disminución de la mortalidad hospitalaria.
Los pacientes con VATS requirieron menos transfusiones de sangre que los pacientes con toracotomía abierta. En comparación con las toracotomías estándar, también tuvieron menos molestias postoperatorias y una mejor calidad de vida. Los estudios de supervivencia a largo plazo no han revelado diferencias estadísticamente significativas en la supervivencia general a los 3 años en pacientes sometidos a lobectomía toracoscópica frente a los sometidos a lobectomía abierta. VATS sigue siendo el estándar de tratamiento para las lobectomías, según un consenso de médicos.
Las ventajas que ofrece la VATS frente a la toracotomía convencional son:
- Disminución del tiempo de cirugía
- Control más fácil del sangrado.
- Disminución del dolor posoperatorio, incluido el uso de opioides
- Disminución de la duración del tubo torácico
- Disminución de la duración de la estancia hospitalaria
- Disminución de la respuesta inflamatoria
- cosmética
Contraindicaciones
- Paciente incapaz de tolerar el aislamiento pulmonar/dependencia de ventilación bilateral
- Masa intraluminal en la vía aérea (que dificulta la colocación del tubo de doble luz (DLT))
- Adherencias severas en la cavidad pleural/sínfisis pleural
- coagulopatía
- Inestabilidad hemodinámica
- Hipoxia severa
- EPOC grave
- Hipertensión pulmonar severa
Preparación
Evaluación preoperatoria
La selección de pacientes es fundamental para lograr resultados quirúrgicos óptimos. Se requiere una evaluación preoperatoria exhaustiva, con énfasis en la función cardíaca y respiratoria, para garantizar que los candidatos elegidos tolerarán la respiración unipulmonar (OLV). Deben examinarse la evaluación preoperatoria del estado físico ASA, la espirometría, la pletismografía, la capacidad de difusión de los pulmones para medir el monóxido de carbono (DLCO), la tomografía computarizada (TC) y la prueba de esfuerzo cardiopulmonar (CPET).
El FEV1 posoperatorio previsto (ppo FEV1 %) es un predictor popular de la reserva pulmonar posoperatoria. Un FEV1 superior al 60 % indica que el paciente tolerará una resección del lóbulo anatómico. Si el FEV1 es inferior al 60 %, se puede utilizar una exploración de ventilación-perfusión (escaneo VQ) para determinar el FEV1 ppo. Un ppo-FEV1 superior al 35%-40% es un excelente predictor de suficiente reserva pulmonar postoperatoria, y puede realizarse cirugía. Un FEV1 inferior al 30% indicó la necesidad de un ventilador posoperatorio u oxígeno suplementario.
Otro indicador típico de la reserva pulmonar es la capacidad de difusión de monóxido de carbono (DLCO) de los pulmones. La velocidad de difusión de las partículas de monóxido de carbono a través de la membrana alveolar se mide mediante DLCO. Una DLCO de más del 40% es un sólido indicador de suficiente reserva pulmonar postoperatoria.
La prueba de ejercicio cardiopulmonar se usa para predecir la reserva de todo el eje cardiopulmonar en los casos en que FEV1 y DLCO están en el límite. Se calcula el consumo máximo de oxígeno (VO2). Para continuar con la cirugía es imprescindible un VO2 superior a 10ml/min/kg.
Un conteo sanguíneo completo puede identificar la policitemia causada por enfermedades pulmonares, así como un aumento en el conteo de glóbulos blancos que indica infección o inflamación. Una radiografía de tórax y una tomografía computarizada ofrecen los datos anatómicos necesarios para la cirugía. Los gases en sangre arterial pueden ayudar a identificar a las personas que tienen un mayor riesgo de problemas posoperatorios. Los pacientes con niveles de PaCO2 superiores a 50 mmHg o inferiores a 60 mmHg están en riesgo.
El abandono del hábito de fumar, el tratamiento de las infecciones subyacentes y la rehabilitación pulmonar también pueden incluirse en la optimización preoperatoria de los pacientes que reciben VATS.
Anestesia
La mayoría de las operaciones VATS se realizan bajo anestesia general con respiración selectiva de un solo pulmón utilizando un tubo endobronquial de doble luz. A menos que se planee una neumonectomía izquierda, normalmente se realiza la intubación en el lado izquierdo. Una alternativa apropiada es un tubo endotraqueal de una sola luz con un bloqueador bronquial.
La ventilación de un solo pulmón con volúmenes corrientes modestos es una alternativa superior para tratar los derrames pleurales y la simpatectomía porque ofrece una visibilidad adecuada del espacio pleural. Además, se puede insuflar CO2 para promover el colapso pulmonar parcial. Se utiliza un tubo de una sola luz para pacientes pediátricos, con la punta insertada en elbronquio principal contralateral. Se debe suministrar sangre tipificada y cruzada para resecciones pulmonares significativas.
Además, se deben insertar dos vías intravenosas de gran calibre y una vía arterial. Se ha documentado el examen toracoscópico de un paciente despierto, no intubado y no ventilado en una situación ambulatoria bajo tratamiento anestésico supervisado. Se encontró que la anestesia general no intubada con respiración espontánea con un dispositivo de vía aérea supraglótica es una alternativa viable a la anestesia general intubada.
Procedimiento quirúrgico
- Posicionamiento del paciente
La mayoría de los pacientes con VATS deben estar en decúbito lateral. A continuación, se arquea la mesa, lo que ayuda a separar las costillas para facilitar el acceso quirúrgico. Esto también alivia cualquier tensión en los nervios intercostales. La mayoría de los tejidos torácicos, incluidos los pulmones, la pleura, el esófago, el pericardio y otras estructuras mediastínicas, son accesibles en la postura de decúbito lateral. Al amortiguar adecuadamente los sitios de presión, se puede evitar en todo momento el daño a los nervios.
La fisiología de los pulmones durante la anestesia difiere de la posición de vigilia debido a la postura de decúbito lateral, la anestesia general, la respiración artificial, el bloqueo neuromuscular y la retracción quirúrgica. El flujo de sangre enviado al pulmón no ventilado será el factor más importante en la oxigenación (derivación intrapulmonar). La fracción de cortocircuito se reduce por la vasoconstricción pulmonar hipóxica, que reduce la perfusión al pulmón no ventilado.
- Ventilación de un solo pulmón
La VATS se realiza con frecuencia bajo anestesia general y con OLV. Durante la OLV, se requiere bloqueo neuromuscular y ventilación regulada para garantizar una oxigenación adecuada y una presión parcial de CO2 comparable a la ventilación de doble pulmón. Volúmenes corrientes más bajos (5-7 ml/kg) y mayores frecuencias respiratorias con una presión de inflación máxima de menos de 35 cm H2O son excelentes para mantener la ventilación por minuto. Al comprimir artificialmente el pulmón no dependiente, la OLV permite operaciones quirúrgicas en el hemitórax.
Esto provoca un cortocircuito intrapulmonar de derecha a izquierda, lo que hace que el gradiente de oxígeno alveolar-arterial se amplíe, lo que provoca hipoxemia. Los procedimientos OLV pueden incluir el uso de DLT, tubos de un solo lumen (SLT) con bloqueadores bronquiales incorporados y bloqueadores bronquiales independientes.
El empleo de DLT permite la ventilación de cualquiera de los pulmones de forma independiente o simultánea. La implantación de DLT requiere un enfoque único y se valida mejor a través de un broncoscopio de fibra óptica. Debido a que los tubos son propensos a mal posicionamiento y desplazamiento, su ubicación debe ser reconfirmada una vez que el paciente haya sido colocado finalmente para la cirugía.
Se pueden usar SLT combinados con bloqueadores bronquiales en lugar de DLT. Los bloqueadores bronquiales cuentan con un manguito de alto volumen/baja presión. El principal beneficio de usar un SLT con un bloqueador bronquial es que no es necesario reemplazarlo después del procedimiento si el paciente debe permanecer intubado. Los bloqueadores bronquiales se colocan utilizando imágenes de fibra óptica. Los bloqueadores bronquiales, como los DLT, requieren reconfirmación de la ubicación después de colocar al paciente en decúbito lateral.
Para los procedimientos torácicos, se puede emplear en su lugar la oxigenación apneica o la respiración con presión positiva de alta frecuencia. Debido a la creciente acidosis respiratoria y las dificultades con la cirugía debido al rebote mediastínico, el uso de estos procedimientos es limitado. La derivación es la causa más frecuente de hipoxemia en la OLV. Su prevalencia se ha estimado en hasta un 5%. El primer paso sugerido es una revisión exhaustiva del circuito y del aparato anestésico. Cualquier hipoxemia que se desarrolle durante la cirugía debe tratarse elevando la FiO2 al 100 %.
Se requiere la succión del pulmón dependiente. Si un aumento de FiO2 es insuficiente para tratar la hipoxemia, el anestesiólogo puede cambiar a ventilación bipulmonar. Para mejorar la oxigenación, se puede utilizar una técnica de reclutamiento seguida de PEEP en el lado del pulmón ventilado. La CPAP debe evitarse tanto como sea posible ya que complica la cirugía en el lado operativo.
- Técnica Quirúrgica
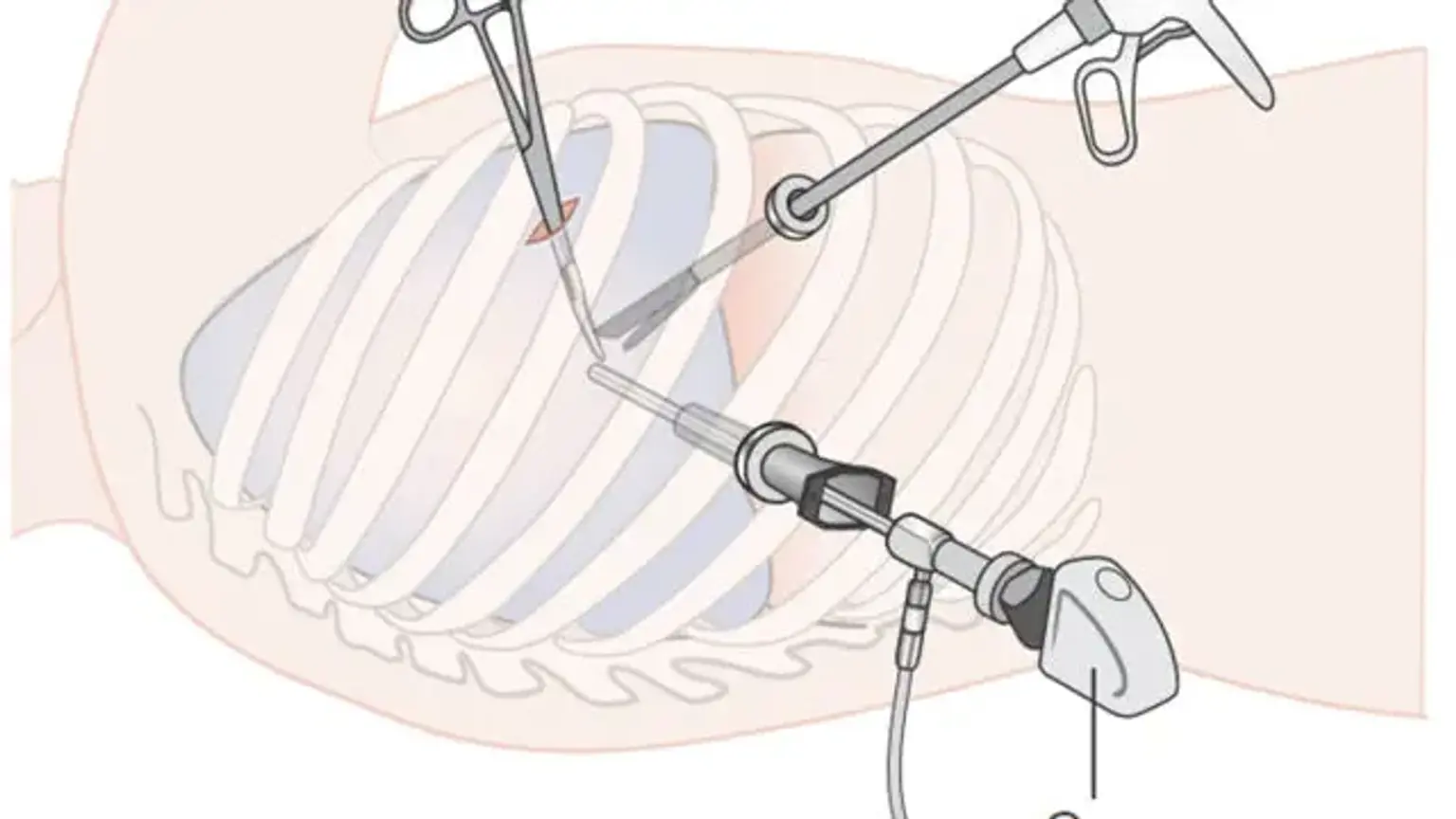
- El abordaje VATS convencional requiere hacer de 3 a 4 incisiones triangulares para la inserción del endoscopio y el instrumento. Por otro lado, se ha descrito VATS con un solo puerto.
- En la postura supina, el paciente recibe anestesia. Para la mayoría de las cirugías, un DLT es el dispositivo preferido para las vías respiratorias.
- Después de la implantación de DLT, la ubicación del tubo se verifica utilizando un broncoscopio de fibra óptica a través del lumen de DLT. El manguito se coloca cuidadosamente para proporcionar un ajuste adecuado.
- Después de comprobar la correcta instalación de la sonda y el manguito, se coloca al paciente en decúbito lateral con el brazo por encima de la cabeza. La mesa está arqueada para proporcionar una exposición quirúrgica óptima. Después de la colocación final del proceso, se vuelve a comprobar la posición de DLT.
- Para el abordaje anterior se realizan tres incisiones. Forman una forma triangular, con la incisión de utilidad en el vértice del triángulo.
- La cámara se introduce de forma segura a través de esta incisión para el desarrollo de puertos de entrada adicionales.
- En el triángulo auscultatorio se realiza un puerto para acomodar la cámara.
- En la línea axilar media, se establece un tercer puerto. Esto se hace al nivel de la incisión del puerto de servicio.
- El videotoracoscopio se utiliza para comprobar los tres puertos una vez que se han creado.
- La técnica precisa a realizar suele guiar las siguientes fases de la cirugía.
- Dependiendo del procedimiento, a menudo se implantan 1 o 2 drenajes pleurales conectados a un drenaje de sello subacuático al final de la operación.
Cuidado Post-Operatorio
El cuidado postoperatorio de VATS se basa en tres pilares: control del dolor, cuidado respiratorio y manejo del tubo torácico. El tratamiento restrictivo con fluidos también es un método importante para mejorar los resultados posteriores a la cirugía.
Dado que se ha encontrado suficiente analgesia para acelerar la recuperación y reducir los problemas respiratorios, el control del dolor se encuentra en la cúspide del tratamiento posoperatorio. Se dice que la toracotomía es una de las operaciones quirúrgicas más dolorosas. El manejo del dolor comienza en el intraoperatorio y continúa en el posoperatorio. Se utiliza una combinación de métodos intravenosos y localizados para controlar el dolor.
La analgesia intravenosa en forma de opioides sistémicos y la analgesia controlada por el paciente (PCA) es la piedra angular de los métodos analgésicos posteriores a la toracotomía. Los AINE tienen propiedades ahorradoras de opioides y el beneficio adicional de no causar depresión respiratoria. La analgesia epidural y los bloqueos de los nervios intercostales también se pueden utilizar para mejorar el régimen analgésico. La analgesia mejorada se correlaciona con la función respiratoria mejorada en el intervalo postoperatorio.
Complicaciones
- Fuga de aire postoperatoria
- dolor postoperatorio
- hipoxemia
- atelectasia
- Sangrado
- Infección en la herida
Conclusión
VATS es un tratamiento quirúrgico que permite a los cirujanos ver dentro del tórax y los pulmones del paciente. Es un tipo de cirugía "ojo de cerradura" que se puede utilizar para una variedad de operaciones quirúrgicas. Es posible que su médico le recomiende VATS para acceder a la cavidad torácica, especialmente al corazón y los pulmones. Pueden hacer esto para examinar la región en busca de problemas como tumores, para recolectar una muestra de tejido o para realizar una cirugía.
Se coloca un toracoscopio a través de pequeñas incisiones en el tórax, y el cirujano puede dirigir la cámara para realizar una variedad de procedimientos en el interior del tórax, incluso extraer una sección del pulmón, drenar líquido o realizar una cirugía en el corazón. o pulmón. El tiempo que le llevará recuperarse se determina según el tipo de cirugía que tenga. Sin embargo, lo más probable es que necesite descansar en casa durante al menos 1 o 2 semanas.