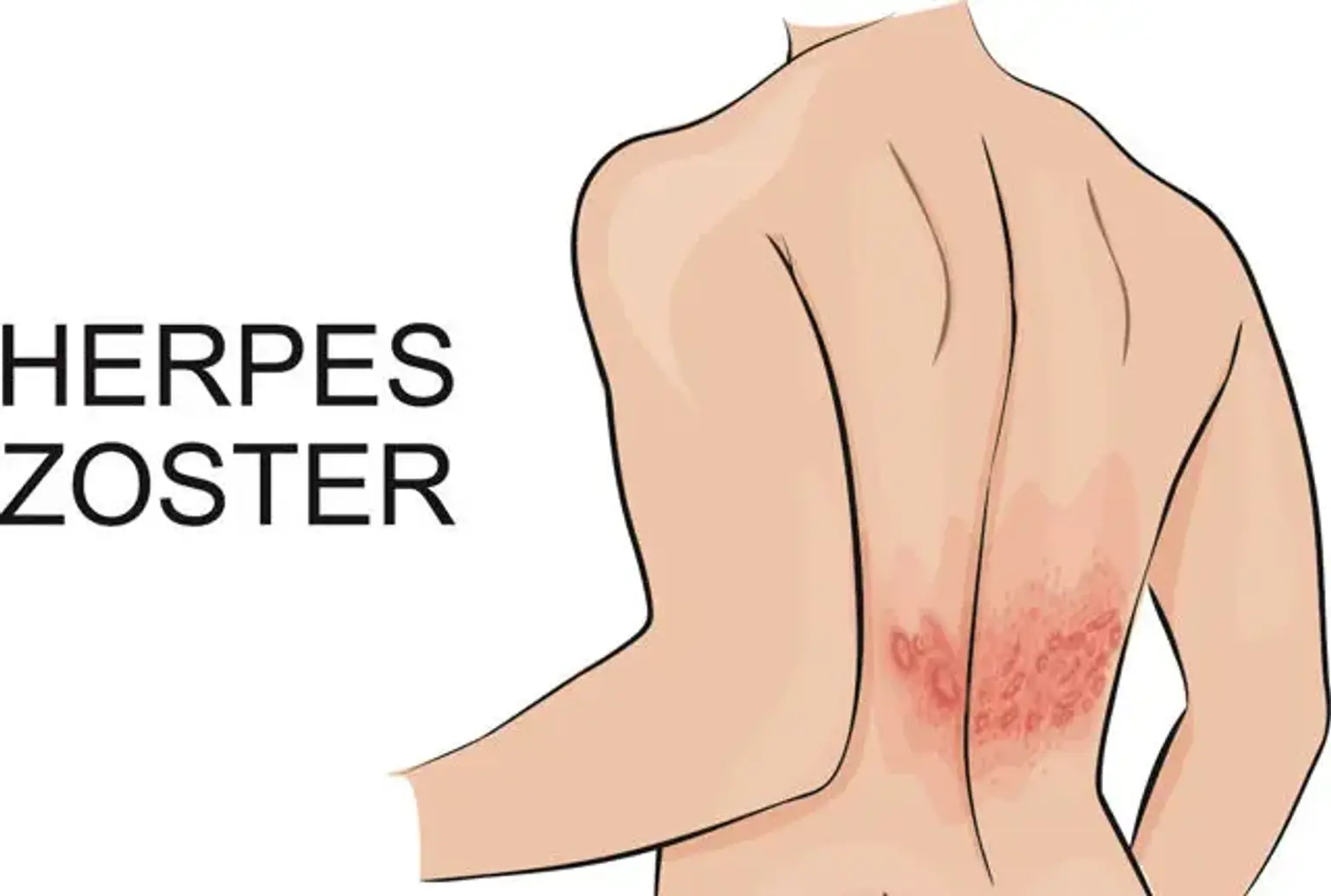
La culebrilla es un tipo de infección viral también conocida como herpes zóster. La causa fundamental de esta infección es el virus de la varicela-zóster, que es un desencadenante similar para la varicela. A pesar de recuperarse de la infección por varicela, los virus pueden permanecer en el sistema nervioso durante varios años. Esto es antes de que se reactiven como culebrilla.
Por lo general, el herpes zóster se asocia con una erupción cutánea roja que puede provocar dolor, inflamación o ardor. Esta infección también se manifiesta como una línea de ampollas en una sola sección del cuerpo, principalmente el torso, la cara y el cuello. Afortunadamente, la culebrilla rara vez se desarrolla más de una vez en una persona y la mayoría de los casos desaparecen después de dos o tres semanas.
Se cree que la culebrilla es causada por la incapacidad del sistema inmunitario para controlar la replicación latente del virus. La aparición de culebrilla está significativamente relacionada con la condición inmunológica.Las personas con un alto grado de inmunidad son menos propensas a adquirir herpes zóster. El virus no es inofensivo y puede manifestarse de varias maneras. Incluso después de que la culebrilla se ha curado, muchas personas experimentan dolor moderado a severo, conocido como neuralgia postherpética.