Enfermedad de Osgood-Schlatter (OSD)
Descripción general
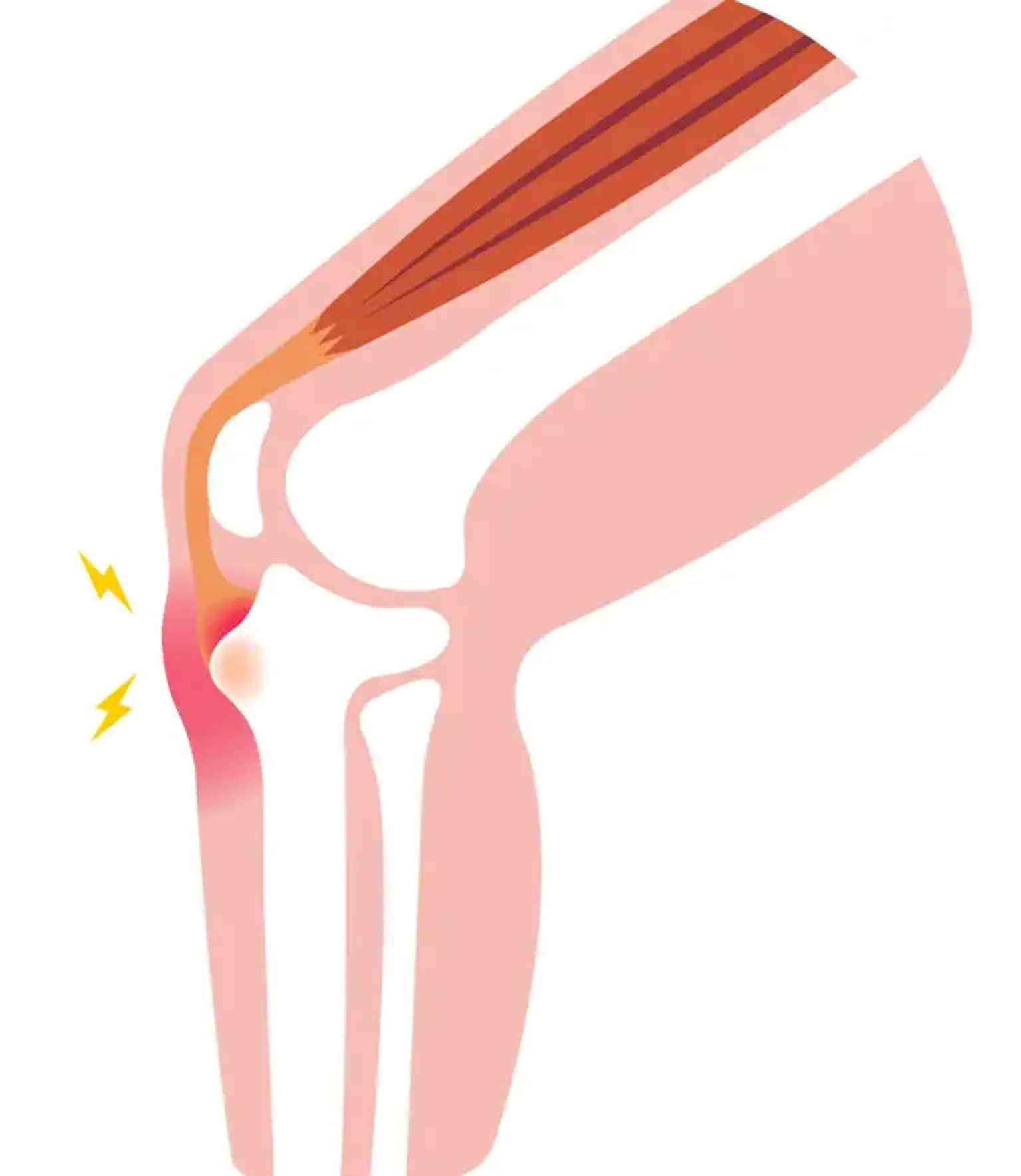
La enfermedad de Osgood Schlatter, también conocida como osteocondrosis, apofisitis del tubérculo tibial o apofisitis por tracción del tubérculo tibial, es una causa frecuente de molestias en la parte anterior de la rodilla en la población atlética esqueléticamente inmadura. La sensibilidad en el punto de inserción del tendón rotuliano en la tuberosidad tibial se asocia tradicionalmente con el inicio gradual y atraumático de molestias en la parte anterior de la rodilla.
El síndrome es autolimitado y se desarrolla como resultado de actividades recurrentes de estrés del mecanismo extensor, como saltar y correr. El tratamiento general está determinado por el nivel de dolor, y el manejo incluye tratamiento sintomático con hielo y AINE, así como modificación de la actividad y reposo relativo de las actividades incitantes junto con un régimen de estiramiento de las extremidades inferiores para corregir los factores biomecánicos predisponentes subyacentes.
Enfermedad de osgood schlatter en adultos
La OSD es un fenómeno de tracción causado por contracciones repetidas del cuádriceps a través del tendón rotuliano en su inserción en la tuberosidad tibial esqueléticamente inmadura. Esto sucede durante la preadolescencia, cuando la tuberosidad tibial es vulnerable a la tensión. La incomodidad se limitará al tubérculo tibial y, en casos raros, al propio tendón rotuliano. El síndrome de Sinding-Larsen-Johansson es una afección comparable que puede surgir en la unión del tendón patelar-rotuliano.
La OSD es una causa frecuente de molestias en la rodilla en niños de 8 a 15 años. Esta dolencia puede tener un curso prolongado y provocar un tiempo de alejamiento del atletismo. Sin embargo, rara vez es la fuente de daño persistente o discapacidad.
Debido a la ausencia de una etiología específica y, por lo tanto, de una definición, a algunos médicos les puede resultar difícil distinguir la OSD de las fracturas por avulsión de la tuberosidad tibial. Una fractura por avulsión aguda de la tuberosidad tibial es más probable si el paciente no puede deambular. Los enfermos de OSD generalmente pueden caminar, aunque con dolor.
La OSD generalmente se desarrolla gradualmente, y los pacientes informan molestias en el tubérculo tibial y/o el área del tendón rotuliano después de una actividad repetida. Los ejercicios de correr o saltar que imponen una tensión considerable en la inserción del tendón rotuliano en la tuberosidad tibial generalmente aumentan los síntomas del paciente.
También pueden tener síntomas que aumentan y disminuyen en respuesta a los cambios en sus temporadas deportivas. Un comienzo rápido de dolor en la región de la tuberosidad tibial sin síntomas previos debe alertar al médico para buscar una avulsión aguda de la tuberosidad tibial en lugar de OSD.
OSD es un trastorno autolimitado. En un estudio realizado por Krause et al, el 90 por ciento de los pacientes tratados con terapia conservadora estaban libres de todos los síntomas un año después de que comenzaron los síntomas. Los pacientes pueden continuar experimentando problemas para arrodillarse después de alcanzar la madurez esquelética. Esto generalmente es causado por molestias alrededor de un osículo del tubérculo tibial no fusionado o una bursa que puede necesitar ser resecada.
parece haber poca correlación entre las molestias persistentes en la parte anterior de la rodilla después de la OSD y la estabilidad de la rótula. Según los autores, no hubo casos de recurvatum por el cierre temprano de la fisis tibial proximal.
Los deportes comunes vistos en asociación con la condición incluyen:
- Baloncesto
- Vóleibol
- velocistas
- Gimnasia
- Fútbol americano
Epidemiología
Una de las razones más frecuentes de molestias en la rodilla en el atleta adolescente esqueléticamente inmaduro es la enfermedad de Osgood Schlatter. El inicio ocurre entre los 10 y los 15 años de edad para los hombres y entre los 8 y los 13 años para las mujeres, durante los picos de crecimiento de la adolescencia. El trastorno es más común en hombres y ocurre más comúnmente en atletas que participan en deportes de carrera y salto. La enfermedad de Osgood Schlatter afecta al 9,8 por ciento de los adolescentes de 12 a 15 años (11,4 por ciento en hombres, 8,3 por ciento en mujeres). En el 20% al 30% de los individuos, los síntomas se manifiestan de forma bilateral.
Etiología
El tendón rotuliano está hecho de tejido cartilaginoso y se inserta en la tuberosidad tibial. A esto le sigue la osificación de la tuberosidad tibial entre los 10 y los 12 años en las mujeres y entre los 12 y los 14 años en los niños. La enfermedad de Osgood Schlatter se desarrolla en este período de desarrollo óseo. La suposición aceptada es que la tensión repetitiva sobre el tubérculo provoca desgarros microvasculares, fracturas e inflamación, que se manifiesta como hinchazón, malestar y dolor.
Las lesiones por uso excesivo, como la enfermedad de Osgood Schlatter, ocurren en pacientes adolescentes activos. Se desarrolla como resultado de tensión recurrente y microtraumatismos causados por la fuerte inserción del tendón rotuliano en la apófisis comparativamente blanda de la tuberosidad tibial. Esta fuerza provoca molestias así como la avulsión parcial de la apófisis de la tuberosidad tibial en situaciones extremas.
La fuerza aumenta con una mayor actividad, especialmente después de períodos de rápido desarrollo. En ocasiones, el trauma puede resultar en una fractura por avulsión completa. La poca flexibilidad de los cuádriceps y los isquiotibiales, así como otros signos de desalineación del mecanismo extensor, son factores de riesgo.
Los factores de riesgo para el trastorno incluyen:
- Género masculino
- Edades: hombres 12-15, niñas 8-12
- Crecimiento esquelético repentino
- Actividades repetitivas como saltar y correr
Fisiopatología
El tubérculo tibial se desarrolla como un punto de osificación secundario, donde se inserta el tendón rotuliano. La expansión ósea supera la capacidad de la unidad músculo-tendinosa para extenderse lo suficiente como para preservar la flexibilidad anterior, lo que da como resultado una mayor tensión en la apófisis. La fisis es el eslabón más débil en la relación músculo-tendón-hueso (a diferencia del tendón en un adulto) y, como tal, es vulnerable al daño por estrés repetitivo.
El ablandamiento y la avulsión parcial del centro de osificación apofisaria pueden ocurrir con la contracción repetitiva de la masa muscular del cuádriceps, en particular con la extensión enérgica repetida de la rodilla, como se observa en los deportes que implican correr y saltar.
La aparición y el cierre/fusión de la tuberosidad tibial se produce en el siguiente patrón de secuencia:
- El tubérculo tibial es enteramente cartilaginoso (edad < 11 años)
- Formas de apófisis (edad 11 a 14 años)
- La apófisis se fusiona con la epífisis tibial proximal (14 a 18 años de edad)
- La epífisis tibial proximal y la apófisis del tubérculo tibial se fusionan con el resto de la tibia proximal (edad > 18 años)
En hombres y mujeres, la placa de crecimiento primaria de la tibia proximal y el centro de osificación secundario de la tuberosidad tibial se fusionan al final de las siguientes dos etapas de desarrollo óseo (p. ej., etapas epifisaria y ósea), y la OSD típicamente disminuye.
La teoría más ampliamente aceptada para el inicio de la OSD es que la tracción repetida (apofisitis por tracción) en la porción anterior del centro de osificación en desarrollo causa múltiples microfracturas subagudas y/o inflamación tendinosa, lo que resulta en una alteración benigna autolimitada que se manifiesta como dolor. , hinchazón y sensibilidad.
Las consecuencias a largo plazo más prevalentes de la OSD son molestias en la rodilla del adulto y la estética de una protuberancia ósea en la parte anterior de la rodilla. Las secuelas menos comunes incluyen un osículo doloroso que requiere escisión quirúrgica y una avulsión fuera de lugar de un tubérculo tibial.
Síntomas de la enfermedad de Osgood Schlatter
Un niño de 8 a 15 años a menudo aparecería con molestias y edema en la parte anterior de la rodilla unilateral o bilateral. El dolor comienza como un dolor sordo en la tuberosidad tibial y empeora gradualmente con el movimiento. Los síntomas son indicativos de un comienzo insidioso sin trauma previo.
El dolor generalmente mejora con el descanso y desaparece de minutos a horas después de que se interrumpe la actividad o el deporte desencadenante. Correr, saltar, dañar directamente la rodilla, arrodillarse y ponerse en cuclillas agravan el dolor. Es evidente la hipersensibilidad en la región de inserción del tendón rotuliano, así como una mayor prominencia en la tuberosidad tibial.
Los cuádriceps deficientes y la flexibilidad de los isquiotibiales pueden estar presentes como factores de riesgo. La extensión de rodilla resistida y la flexión de rodilla activa o pasiva también pueden causar dolor.
Examen físico
El examen físico es muy específico, con dolor a la palpación sobre la tuberosidad tibial. Puede palparse una masa firme.
Otros hallazgos del examen físico pueden incluir lo siguiente:
- Inflamación y sensibilidad tibial proximal
- Agrandamiento o prominencia de la tuberosidad tibial
- Dolor reproducible y agravado por presión directa y saltos
- Dolor con extensión de rodilla resistida
- Tensión de isquiotibiales
- Atrofia de cuádriceps
- Eritema de la tuberosidad tibial
Los siguientes hallazgos del examen deben probarse y confirmarse para verificar que no haya lesiones concomitantes o más graves:
- Rango completo de movimiento de la rodilla.
- Sin derrame ni signos meniscales
- Prueba de Lachman negativa (sin inestabilidad de rodilla)
- Exploración neurovascular normal
- Sin hallazgos anormales en las articulaciones de la cadera y el tobillo.
Diagnóstico
La enfermedad de Osgood Schlatter es un diagnóstico clínico y rara vez se requiere una evaluación radiográfica. Si la presentación es grave o anormal, se pueden utilizar radiografías simples para descartar otras enfermedades, como fracturas, infecciones o neoplasias óseas. Después de un evento traumático, se puede recomendar una evaluación radiográfica para evaluar el daño por avulsión de la apófisis u otras lesiones.
Radiografías
Debido a que la enfermedad de Osgood-Schlatter (OSD) implica un diagnóstico clínico, no todos los pacientes requieren una radiografía. Las radiografías simples, por otro lado, deben tomarse al menos una vez durante el examen y la terapia para descartar diversas etiologías, como malignidad, fractura aguda de la apófisis tibial e infección.
Las radiografías pueden indicar:
- Osículo superficial en el tendón rotuliano
- Osificación irregular de la tuberosidad tibial proximal
- Calcificación dentro del tendón rotuliano
- Engrosamiento del tendón rotuliano
- Edema de partes blandas proximal a la tuberosidad tibial
La lesión de Osgood-Schlatter se ve mejor desde un lado, con la rodilla en una rotación interna de 10 a 20°. La observación más habitual es que las radiografías de rodilla son normales, sobre todo si el joven aún se encuentra en el período de preosificación.
En la fase aguda de la OSD, la tuberosidad tibial puede ser prominente y elevada, con edema anterior de partes blandas. Las radiografías pueden indicar piezas radiodensas u osículos desprendidos de la tuberosidad tibial en situaciones graves.
En ocasiones, las radiografías pueden detectar irregularidades, fragmentaciones o aumento de la densidad de la osificación de la tuberosidad tibial. En niños asintomáticos, este patrón puede ser una variedad normal.
Otras modalidades de imagen
No se requieren imágenes avanzadas para diagnosticar la enfermedad de Osgood-Schlatter (OSD), pero pueden ser necesarias para confirmar que no hay otro diagnóstico presente.
La ecografía puede indicar un tubérculo normal, así como alteraciones de la señal asociadas con engrosamiento (más ecogénico) en el tendón rotuliano y una región hipoecoica de tejido blando cercano.
Medicina nuclear Si se adquiere una gammagrafía ósea, puede mostrar una mayor captación en la región de la tuberosidad tibial. Los cambios cerca de la inserción del tendón rotuliano se pueden ver mediante tomografía computarizada (TC) o resonancia magnética nuclear (RMN)
Una resonancia magnética puede ayudar en el diagnóstico de una presentación inusual. Se puede utilizar potencialmente para clasificar la enfermedad y predecir el curso clínico. Sin embargo, la utilidad de la RM en el diagnóstico, pronóstico y tratamiento aún es restringida. Si se realiza una resonancia magnética para descartar otras enfermedades, puede revelar un aumento del edema óseo de la tuberosidad tibial.
Tratamiento para la enfermedad de Osgood Schlatter
Al final, la condición es autolimitada, sin embargo, puede durar hasta dos años hasta que la apófisis se fusione. El tratamiento consiste en reposo y modificación de la actividad lejos de la actividad agravante, según lo indique la cantidad de malestar. Aunque no hay evidencia de que el descanso acelere la curación, la limitación de la actividad es útil para reducir el dolor.
Los pacientes pueden practicar deportes siempre que las molestias desaparezcan con el descanso y no interfieran con las actividades deportivas. Para aliviar el dolor, se pueden usar localmente hielo y AINE. Para evitar impactos directos, se puede colocar una rodillera protectora sobre la tuberosidad tibial. El estiramiento de los isquiotibiales, así como las actividades de estiramiento y fortalecimiento de los cuádriceps, pueden ser suplementos beneficiosos.
El tratamiento estándar de primera línea para la enfermedad de Osgood-Schlatter (OSD) es conservador y no quirúrgico. La terapia inicial consiste en aplicar frío durante 20 minutos cada 2-4 horas.
Se pueden usar analgésicos y medicamentos antiinflamatorios no esteroideos (AINE) para aliviar el dolor y reducir la inflamación local. No se ha encontrado que los AINE, por otro lado, acorten el curso de la OSD.
Históricamente, no se aconsejaron las inyecciones de inserción del tendón rotuliano. Esto se relaciona principalmente con el potencial de atrofia del tejido subcutáneo después de las inyecciones de corticosteroides. Una investigación japonesa reciente comparó la inyección de lidocaína/dextrosa con la lidocaína sola. No hubo diferencia entre los dos grupos de inyección, aunque ambos grupos afirmaron una mejoría de los síntomas sin consecuencias negativas.
Por lo general, no se recomienda la inmovilización a largo plazo, ya que puede producir una mayor rigidez de la rodilla en casos leves, lo que predispone al atleta a otras lesiones relacionadas con los deportes. Si un paciente es desobediente, el médico puede recomendar la inmovilización con una rodillera durante al menos 6 semanas. El aparato ortopédico debe quitarse únicamente para actividades de estiramiento y fortalecimiento de manera regular.
Indique al paciente que evite actividades que causen molestias (p. ej., deportes que involucren cantidades excesivas de saltos). Las correas, almohadillas o aparatos ortopédicos infrapatelares también se pueden utilizar como soporte, sin embargo, ninguno ha demostrado ser efectivo.
Una vez que los síntomas iniciales han disminuido, se pueden realizar ejercicios de estiramiento del cuádriceps, incluida la extensión de la cadera para un estiramiento completo del mecanismo extensor, para aliviar la tensión en la tuberosidad tibial. También se recomiendan ejercicios de estiramiento para los isquiotibiales, que suelen estar rígidos.
No hay limitaciones a largo plazo ni problemas relacionados con este trastorno, aparte de la presencia de un osículo que produce dolor al arrodillarse.
Terapia física
El objetivo de la rehabilitación es que el deportista pueda volver a su deporte lo antes posible y de la forma más segura posible. Debido a que el descanso, el hielo y los AINE son los tratamientos primarios, la fisioterapia tiene un papel limitado, si es que se utiliza. La incomodidad puede durar entre 6 y 24 meses. Si una persona vuelve a hacer ejercicio demasiado pronto, puede agravar la enfermedad. Los atletas deben concentrarse en fortalecer la flexibilidad y la fuerza de los cuádriceps y los isquiotibiales durante el proceso de recuperación para estar listos para volver a practicar deportes.
Fase aguda
El fisioterapeuta puede proponer una serie de estrategias para reducir el dolor y prevenir la recurrencia de la enfermedad. La gravedad de la enfermedad influye en las sugerencias de tratamiento.
Se puede recomendar una correa infrapatelar durante la actividad deportiva, pero no tiene eficacia comprobada.
- Descansar cuando surge el dolor.
- Se debe aplicar hielo en el área durante 20 minutos después de la actividad.
- Es posible que se requiera reposo a corto plazo e inmovilización de la rodilla.
En raras ocasiones, este autor ha enyesado a un paciente que presenta un gran dolor y rechaza un tratamiento conservador. Esto ocurre con frecuencia con un padre que está decidido a aliviar la agonía. Si bien se puede recomendar un aparato ortopédico, es poco probable que se utilice en un paciente desobediente.
Fase de recuperación
Las elevaciones de piernas estiradas se pueden realizar de la siguiente manera:
- Acuéstese en el suelo con la espalda elevada unos centímetros por los codos.
- Doble la rodilla no afectada a una postura cómoda; usando incrementos de media libra de pesas ajustables para los tobillos, establezca el peso al que se pueden lograr 10 elevaciones en la pierna afectada.
- Apriete los músculos del muslo y eleve la pierna afectada 12 pulgadas mientras la mantiene recta.
- 5 segundos de espera
- Relájate mientras bajas lentamente la pierna.
- Comience con 10 repeticiones de cada pierna.
- Cuando haya completado 15 repeticiones fácilmente, aumente el peso media libra y luego vuelva a 10 repeticiones.
- Aumente el peso a un máximo de 7-12 lb después de que 15 repeticiones se puedan completar cómodamente nuevamente.
Los ejercicios de cuádriceps de arco corto se pueden realizar de la siguiente manera:
- Acuéstese con la rodilla no afectada doblada
- Coloque algunas toallas enrolladas debajo de la rodilla afectada para levantarla 6 pulgadas del piso.
- Apriete los músculos del muslo y estire la pierna hasta que esté a 12 pulgadas del piso.
- Mantenga durante 5 segundos
- Baje lentamente la pierna y relájese.
- Comience con 10 repeticiones para cada pierna y aumente a 15, usando el mismo peso en el tobillo y la misma progresión de repeticiones que para las elevaciones de piernas rectas.
Diagnóstico diferencial
El riesgo más grave es no detectar otra dolencia, lo que podría provocar un daño irreparable a largo plazo (p. ej., tumor, osteocondritis disecante). El examen clínico o la historia de la mayoría de otras enfermedades es más problemático. Como resultado, siempre obtenga radiografías y examine la probabilidad de una condición de dolor referido a la cadera.
Además de las condiciones enumeradas en la siguiente sección, se debe considerar lo siguiente en el diagnóstico diferencial de la enfermedad de Osgood-Schlatter (OSD):
- Síndrome de Sinding-Larson-Johansson
- Tumor (hueso o tejido blando)
- Enfermedad de Perthes (a menudo se presenta con dolor en la rodilla en lugar de molestias en la cadera)
- Avulsión/rotura del tendón rotuliano
- Condromalacia rotuliana (síndrome patelofemoral)
- tendinitis rotuliana
- Apofisitis infecciosa
- Centros de osificación accesorios
- Osteomielitis de la tibia proximal
- síndrome de hoffa
- Lesión de la plica sinovial
- Fractura de tubérculo tibial
Pronóstico
La enfermedad de Osgood-Schlatter tiene muy buen pronóstico. La enfermedad es autolimitada, aunque la recuperación puede llevar meses. En aproximadamente el 10% de las personas, los síntomas pueden persistir durante la edad adulta. Las consecuencias a largo plazo surgen cuando un individuo no busca terapia o no cumple con el tratamiento sugerido. Ha habido informes de molestias que duran años.
Complicaciones
- Prominencia del tubérculo tibial
- dolor continuo
Conclusión
Un equipo interprofesional compuesto por un médico deportivo, un fisioterapeuta, un médico de atención primaria, una enfermera ortopédica y un cirujano ortopédico es el más adecuado para manejar la enfermedad de Osgood Schlatter.
Debido a que estas lesiones ocurren con frecuencia en pacientes adolescentes muy activos, puede ser más útil reducir la participación en deportes en lugar de interrumpir el ejercicio por completo. Por ejemplo, si un paciente participa en múltiples deportes o en múltiples equipos durante la misma temporada, puede ser más efectivo recomendar que el paciente deje de participar en uno de estos equipos o deportes para reducir la cantidad de actividad y tensión que ocurre con la frecuencia. y participación recurrente en lugar de descanso completo.
La elección de limitar el ejercicio debe hacerse en conjunto, teniendo en cuenta los objetivos inmediatos y a largo plazo tanto del atleta paciente como de los padres.
La cantidad de incomodidad experimentada debe influir en última instancia en la elección. Las estrategias preventivas para Osgood Schlatter incluyen sugerir un aumento moderado en la carga de trabajo (menos del 10% por semana), utilizar el equipo y los procedimientos adecuados, incluido un programa de estiramiento para garantizar la flexibilidad de los isquiotibiales y los cuádriceps, y considerar evitar la especialización deportiva temprana.