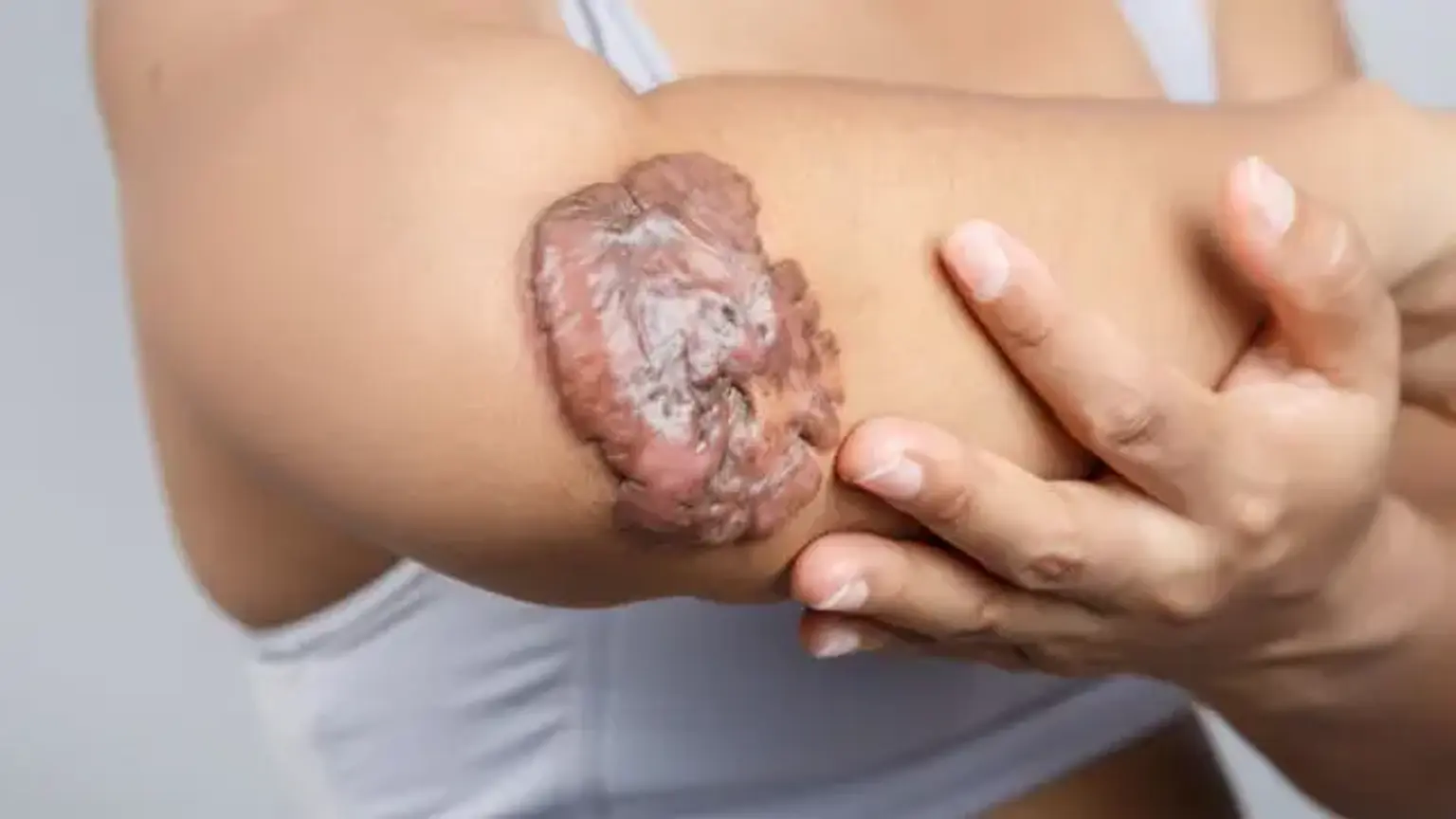
Cicatrices chéloïdes
Aperçu
Les chéloïdes sont causées par la prolifération du tissu cicatriciel. Les cicatrices chéloïdes dépassent souvent la plaie d’origine. Le développement de chéloïdes est influencé par des facteurs héréditaires et environnementaux. Les personnes à la peau plus foncée d’origine africaine, asiatique et hispanique ont une prévalence plus élevée. On pense que les fibroblastes hyperactifs qui produisent beaucoup de collagène et de facteurs de croissance sont impliqués dans l’étiologie des chéloïdes.
En conséquence, les résultats histologiques caractéristiques comprennent d’énormes faisceaux hyalinisés aberrants de collagène connus sous le nom de collagène chéloïde ainsi qu’un nombre important de fibroblastes. Les chéloïdes apparaissent cliniquement sous forme de nodules rigides et gommeux dans les zones de lésions cutanées antérieures. Le tissu chéloïde, contrairement aux cicatrices normales ou hypertrophiques, s'étend au-delà du site primaire des dommages.
Les patients peuvent ressentir une gêne, des démangeaisons ou des brûlures. Il existe plusieurs options thérapeutiques disponibles, mais aucune n’est universellement efficace. Les stéroïdes intralésionnels ou topiques, la cryothérapie, l’excision chirurgicale, la radiothérapie et la thérapie au laser sont les options les plus souvent utilisées.
Que représentent les cicatrices chéloïdes?
Les chéloïdes sont causées par une expansion du tissu fibreux épais, qui se forme normalement après la guérison des lésions cutanées. Le tissu se dilate au-delà des limites de la plaie initiale, ne se retire normalement pas tout seul et a tendance à revenir après son ablation. En 1700 avant notre ère, la première description des chéloïdes (écrite sur papyrus) impliquait des procédures chirurgicales utilisées en Égypte.
Les fibroblastes dans les chéloïdes continuent de croître longtemps après la guérison de la lésion. Les chéloïdes dépassent de la surface de la peau, formant d’énormes amas de tissu cicatriciel.
Les chéloïdes peuvent se former sur n’importe quelle région du corps, mais le haut de la poitrine, les épaules et le haut du dos sont les plus vulnérables. Les symptômes sont la pigmentation de la peau, les démangeaisons, les rougeurs, les sensations inhabituelles et la douleur. On pense que les chéloïdes affectent environ 10% de la population. Alors que la plupart des individus ne développent jamais de chéloïdes, d’autres le font après de petites lésions telles que des piqûres d’insectes ou des boutons. Les personnes à la peau foncée semblent être plus sujettes à la formation de chéloïdes. Les hommes et les femmes sont touchés de la même manière.
Épidémiologie
Les personnes à la peau foncée d’ascendance africaine, asiatique et hispanique enregistrent des taux plus élevés de formation de chéloïdes que les Caucasiens. Les chéloïdes sont plus fréquentes chez les Polynésiens et les Chinois que chez les Indiens et les Malaisiens. Les chéloïdes ont été signalées par jusqu’à 16% des répondants dans un échantillon aléatoire d’Africains noirs. Les Blancs étant les moins susceptibles d’être atteints.
La prévalence a été observée pour être plus élevée chez les jeunes femmes que chez les jeunes hommes, probablement en raison de l’incidence plus élevée de perçage du lobe de l’oreille chez les femmes. Dans d’autres groupes d’âge, les chéloïdes et les cicatrices hypertrophiques affectent les deux sexes de manière égale.
Dans ces groupes avec la peau plus pigmentée, la prévalence varie de 4,5% à 16%. Pendant la grossesse et l’adolescence, l’incidence est significativement plus élevée. Bien qu’aucun gène unique n’ait été isolé, des antécédents familiaux positifs augmentent la probabilité de développer des chéloïdes.
L’âge d’apparition le plus répandu se situe entre 10 et 30 ans. Les chéloïdes sont moins fréquentes aux extrêmes de l’âge, cependant, un grand nombre de chéloïdes présternales se sont développées à partir de pontages aortocoronariens et d’autres traitements comparables actuellement effectués sur des personnes dans leurs dernières années.
Étiologie
Le développement de chéloïde est influencé par des facteurs héréditaires et environnementaux. Les personnes prédisposées peuvent développer une chéloïde à la suite de toute quantité de dommages cutanés, tels que la chirurgie, les piercings, l’acné, le tatouage, les piqûres d’insectes, les brûlures, les lacérations, les abrasions, les immunisations et tout autre événement qui provoque une inflammation cutanée. Une traction accrue sur la plaie peut également entraîner le développement de chéloïdes.
Physiopathologie
Les chéloïdes sont le résultat d’une cicatrisation aberrante des plaies. La cicatrisation standard des plaies se déroule en trois phases:
- inflammatoire
- fibroblastique, et
- maturation.
La phase fibroblastique se poursuit sans cesse dans les chéloïdes, ce qui engendre les caractéristiques cliniques et histologiques.
Par rapport à la cicatrisation habituelle des plaies, les fibroblastes des chéloïdes présentent une activité proliférative plus élevée, demeurent plus longtemps et ont des taux d’apoptose plus faibles. Il en résulte une prolifération accrue du collagène et des cytokines. Les chéloïdes ont 20 fois la production de collagène d’une peau saine et trois fois la synthèse de collagène d’une cicatrice hypertrophique.
Les principaux moteurs de ce processus sont supposés être le facteur de croissance bêta de transformation et le facteur de croissance dérivé des plaquettes. Le TGF-bêta, un composant essentiel de la cicatrisation des plaies, conduit la chimiotaxie des fibroblastes au site de l’inflammation et de la production de collagène. La fibrose et la réponse cicatricielle aberrante résultent d’un dérèglement de ce système.
Manifestations cliniques des chéloïdes
Les chéloïdes sont des excroissances cutanées causées par des lésions cutanées ou une ancienne inflammation. Les lésions peuvent apparaître dès 1 à 3 mois après les lésions ou aussi tard qu’un an après. Des lésions spontanées ont été signalées. Cependant, il est plus probable que la blessure n’ait pas été signalée parce qu’elle était mineure, ou que la croissance chéloïde ait été retardée de plusieurs mois, voire d’années. Les chéloïdes peuvent apparaître partout, bien que la deltoïde, la poitrine pré-sternale, le haut du dos et l’oreille soient les zones les plus touchées.
Ces excroissances peuvent être trouvées dans des endroits inhabituels tels que les paupières, les organes génitaux, les paumes et la plante des pieds. Les chéloïdes apparaissent comme des nodules durs et gommeux qui dépassent généralement de la peau sous-jacente. Ils peuvent avoir une petite base et évoluer en lésions pédonculées, ou ils peuvent se développer en une plaque plus large.
Comme indiqué précédemment, un diagnostic différentiel essentiel est la cicatrice hypertrophique, qui ne se propagera jamais au-delà de l’emplacement initial des dommages et ne se projettera jamais au-delà de la peau sous-jacente de plus de 4 millimètres. Les chéloïdes, d’autre part, se propagent invariablement au-delà du site des dommages d’origine. La couleur peut varier, il peut s’agir d’un aspectl érythémateux à la couleur chair à une hyperpigmentation et peut changer à mesure que la lésion progresse. Bien que ces tumeurs soient bénignes, elles occasionnent souvent des symptômes.
Dans une recherche, 86% des patients ont signalé un prurit et 46% ont signalé un inconfort. La sensibilité et la brûlure ont également été mentionnées comme symptômes. Enfin, parce que les chéloïdes peuvent se développer vers un aspect énorme et défigurant, elles peuvent avoir des conséquences esthétiques majeures pour les personnes atteintes.
Diagnostic
Le diagnostic est avant tout clinique. Une biopsie n’est pas nécessaire sauf si le diagnostic est douteux. Dans ce cas, une biopsie est nécessaire et il n’y a pas besoin d’autres tests.
Gestion
Les chéloïdes continuent d’être une énigme thérapeutique. Ils sont non seulement difficiles à guérir, mais un traitement insuffisant peut provoquer le développement et l’expansion d’une chéloïde. Par conséquent, la prévention primaire est essentielle. Les personnes prédisposées devraient éviter les traitements à risque, en particulier les piercings d’oreille et les tatouages, si possible. Si un accident se produit ou si une intervention chirurgicale est nécessaire, il existe des stratégies pour réduire et prévenir la formation de cicatrices chéloïdes.
Il est essentiel de réduire la traction sur la plaie afin de réduire la probabilité de formation de chéloïdes. Les caractéristiques critiques reconnues dans la fermeture sans tension de la plaie sont une fermeture primaire rapide et une hémostase suffisante. La stabilisation prolongée de la plaie avec des feuilles de silicone peut également aider à minimiser la tension sur la plaie. Il a été démontré dans la littérature que le traitement par compression minimise la formation de chéloïdes, avec des pressions allant de 15 à 45 mmHg conseillées pendant plus de 23 heures par jour pendant au moins 6 mois.
Diversent procédures permettent de réduire les symptômes des chéloïdes existantes:
- Corticoïdes - Les corticoïdes intralésionnels sont le traitement de première intention pour les cicatrices chéloïdes. Des injections multiples à des intervalles de 4 à 6 semaines sont nécessaires. Les doses recommandées de triamcinolone varient de 10 à 40 mg / cc. Cela peut être utilisé seul ou en conjonction avec d’autres modalités. Des pommades topiques et des rubans imprégnés de corticoïdes ont également été trouvés pour soulager les démangeaisons et les symptômes de brûlure.
- Cryothérapie- Les méthodes d’administration telles que le spray, le contact et la cryosonde à aiguille intralésionnelle ont toutes été documentées. Plusieurs traitements sont nécessaires. Pour produire une nécrose du tissu cicatriciel, des cycles de gel-dégel de 10 à 20 secondes sont conseillés. Cette approche est moins adaptée aux peaux plus foncées en raison de la modification pigmentaire post-traitement.
- Excision chirurgicale- En raison du taux de récidive élevé (45-100%), cette approche doit toujours être associée à un traitement adjuvant tel qu’une radiothérapie post-chirurgicale ou des injections intralésionnelles de corticoïdes.
- La radiothérapie est mieux utilisée comme traitement adjuvant 24 à 28 heures après l’excision. La prudence est de mise chez les patients de moins de 18 ans, ainsi que dans les endroits sensibles tels que la tête, le cou et le sein, en raison du danger inhérent de cancérogenèse.
- Il a été prouvé que les séances successives au laser à colorant pulsé de 585 nanomètres (nn) et d’un laser grenat d’aluminium à l’yttrium dopé au néodyme (nm) de 1065 nanomètres (nm) provoquent un aplatissement et une régression des chéloïdies.
- D’autres thérapies, telles que l’imiquimod topique après excision, le botox intralésionnel, la bléomycine intralésionnelle, le 5-fluorouracile intralésionnel et les feuilles de gel de silicone, se sont révélées efficaces dans le traitement des cicatrices chéloïdes, seules ou en conjonction avec les modalités énumérées ci-dessus.
La maîtrise des attentes des patients est cruciale, car tous les traitements prennent de nombreuses séances et peuvent ne pas toujours entraîner une régression chéloïde complète. L’utilisation de plusieurs modalités et l’adaptation de la thérapie pour répondre aux besoins du patient aboutissent au traitement le plus efficace.
Pronostic
Les chéloïdes disparaissent rarement d’elles-mêmes; mais, avec la thérapie, ils peuvent devenir plus doux, moins sensibles, moins douloureux et moins prurigineux. Les chéloïdes réapparaissent généralement (>50%) après un traitement d’excision seul.
La plupart des chéloïdes et des cicatrices hypertrophiques sont de nature esthétique; cependant, certaines chéloïdes et cicatrices hypertrophiques peuvent produire des contractures, provoquant ainsi une perte de fonction si elles couvrent une articulation ou une déformation importante au niveau du visage.
Diagnostic différentiel
Le diagnostic différentiel est limité lors de l’évaluation d’un patient suspecté de chéloïdes. Cependant, les caractéristiques critiques doivent être notées afin de décider si les lésions nécessitent une biopsie cutanée. Comme indiqué précédemment, les cicatrices hypertrophiques peuvent ressembler à des chéloïdes et se former à la suite de lésions cutanés. Contrairement aux chéloïdes, qui peuvent continuer à se dilater et inclure la peau environnante, les cicatrices hypertrophiques sont souvent plus petites et isolées dans la région endommagée.
Le dermatofibrome est un autre type de réponse cicatricielle anormale qui se manifeste par une papule ou un nodule de couleur chair ou hyperpigmentée. Le « signe de fossette » est la caractéristique clinique de ces lésions, qui est la dépression centrale lors de l’application d’une pression latérale. Dermatofibrosarcoma protubérants est une tumeur rare et localement agressive des cellules fusiformes qui se développe sur le tronc et les extrémités proximales des jeunes. Ces lésions, contrairement aux chéloïdes, n’ont pas de traumatisme antérieur et ont des limites plus inégales. La morphée et la sclérodermie sont des variations chéloïdes.
En l’absence d’un événement incitant reconnu, ces personnes auraient une maladie progressive et pourraient également présenter des indications supplémentaires de maladie du tissu conjonctif. Xanthoma disseminatum est une croissance histiocytaire peu commune avec des lésions cutanées de type chéloïde. Les lésions aiguës se manifestent dans un schéma symétrique diffus et une atteinte systémique peut entraîner le développement du diabète insipide.
Enfin, la lobomycose est une infection fongique profonde produite par l’organisme Lacazia loboi. Il se manifeste par un nodule chéloïde à croissance lente sur les extrémités distales et est lié à l’exposition aux dauphins ou au terrain rural en Amérique centrale et en Amérique du Sud.
Cicatrice hypertrophique
Une cicatrice hypertrophique est une cicatrice élargie ou laide qui ne s’étend pas au-delà des bords de la plaie d’origine. Contrairement aux chéloïdes, la cicatrice hypertrophique atteint une taille spécifique avant de se stabiliser ou de régresser. Les cicatrices hypertrophiques, comme les chéloïdes, sont liées à des variables négatives de cicatrisation des plaies.
Contrairement au développement chéloïde, les cicatrices hypertrophiques n’ont pas de prédominance raciale ou familiale. L’imagerie MEB révèle des faisceaux de collagène aplatis qui sont d’orientation parallèle. Ces cicatrices, comme les chéloïdes, ont une plus grande quantité de collagène de type III que les plaies typiques. Les cicatrices hypertrophiques sont plus susceptibles de se former dans les mêmes régions anatomiques que les chéloïdes (par exemple, la bordure mandibulaire), en raison de la tension accrue dans ces endroits.
Cicatrice chéloïde OU hypertrophique
Une cicatrice hypertrophique ressemble à une chéloïde. Les cicatrices présentant une hypertrophie sont plus fréquentes. Ils ne deviennent pas aussi gros que les chéloïdes et peuvent diminuer avec le temps. On les trouve dans toutes les races. Les chéloïdes sont appelées tumeurs bénignes, mais elles sont principalement de nature esthétique et ne deviennent jamais malignes. Parce que l’opération sur une chéloïde stimule souvent la formation de tissu cicatriciel supplémentaire, les personnes atteintes de chéloïdes peuvent avoir été informées qu’elles ne peuvent rien faire pour s’en débarrasser.
Les deux représentent des réponses anormales aux lésions cutanées, avec un dépôt exubérant de collagène se développant sur trois étapes de base:
- inflammation (trois à 10 premiers jours);
- prolifération (10 à 14 jours suivants); et
- maturation ou remodelage (deux semaines à années).
Les chéloïdes et les cicatrices hypertrophiques sont traitées de la même manière, mais les cicatrices hypertrophiques ont un meilleur pronostic.
Prévention des chéloïdes
Il faut demander aux patients s’ils ont déjà éprouvé des difficultés cicatricielles avant de subir une opération chirurgicale. Dans le cadre du consentement éclairé, discutez de la possibilité de chéloïdes et déconseillez le perçage de l’oreille et d’autres traitements facultatifs chez les personnes à la peau foncée.
Si vos oreilles sont percées malgré cette recommandation, des boucles d’oreilles sous pression sont disponibles dans les boutiques pour aider à réduire la probabilité de formation de chéloïdes. Chez un patient à haut risque, si la chirurgie ne peut être évitée, des feuilles d’élastomère de silicone urgentes ou des injections de corticostéroïdes doivent être commencées. Tout ce qui accélère la cicatrisation des plaies et réduit la tension cutanée (par exemple, le ruban adhésif postopératoire pendant 12 semaines) réduit le risque.
Les plaies réparées à l’aide de procédures de suture normales semblent avoir un effet esthétique comparable à celles fermées avec de la colle dermique cyanoacrylate de 2-octyle (Dermabond). Une petite étude a révélé que des cicatrices hypertrophiques sont apparues dans cinq des 24 sutures en Dermabond contre trois des 28 sutures standards.
En conclusion
La chéloïde, également connue sous le nom de maladie chéloïde et de cicatrice chéloïde, est la création d’une sorte de cicatrice qui est principalement formée de collagène de type III (précoce) ou de type I (tardif) en fonction de sa maturité. Elle est causée par un excès de tissu de granulation (collagène de type 3) sur le site d’une lésion cutanée cicatrisée, qui est progressivement remplacé par du collagène de type 1.
Les chéloïdes sont des lésions dures et caoutchouteuses ou des nodules fibreux brillants dont la couleur peut varier du rose à la couleur de la peau de la personne ou du rouge au brun foncé. Une cicatrice chéloïde est inoffensive et non contagieuse, bien qu’elle puisse causer des démangeaisons importantes, de l’inconfort et des changements de texture. Dans des circonstances extrêmes, cela peut diminuer la mobilité de la peau.
Les cicatrices chéloïdes sont observées 15 fois plus fréquemment chez les personnes d’origine subsaharienne que chez celles d’origine européenne aux États-Unis. Ces cicatrices élevées peuvent se former chez les hommes et les femmes d’origine africaine, asiatique ou hispanique dans le monde entier. Certains facteurs, cependant, présentent un haut risque au développement d’une chéloïde au moment de la cicatrisation, tels que des antécédents familiaux de chéloïdes et un âge entre 10 et 30 ans.
Les chéloïdes ne doivent pas être confondues avec les cicatrices hypertrophiques, qui sont des cicatrices élevées qui ne s’étendent pas au-delà des limites de la plaie d’origine.