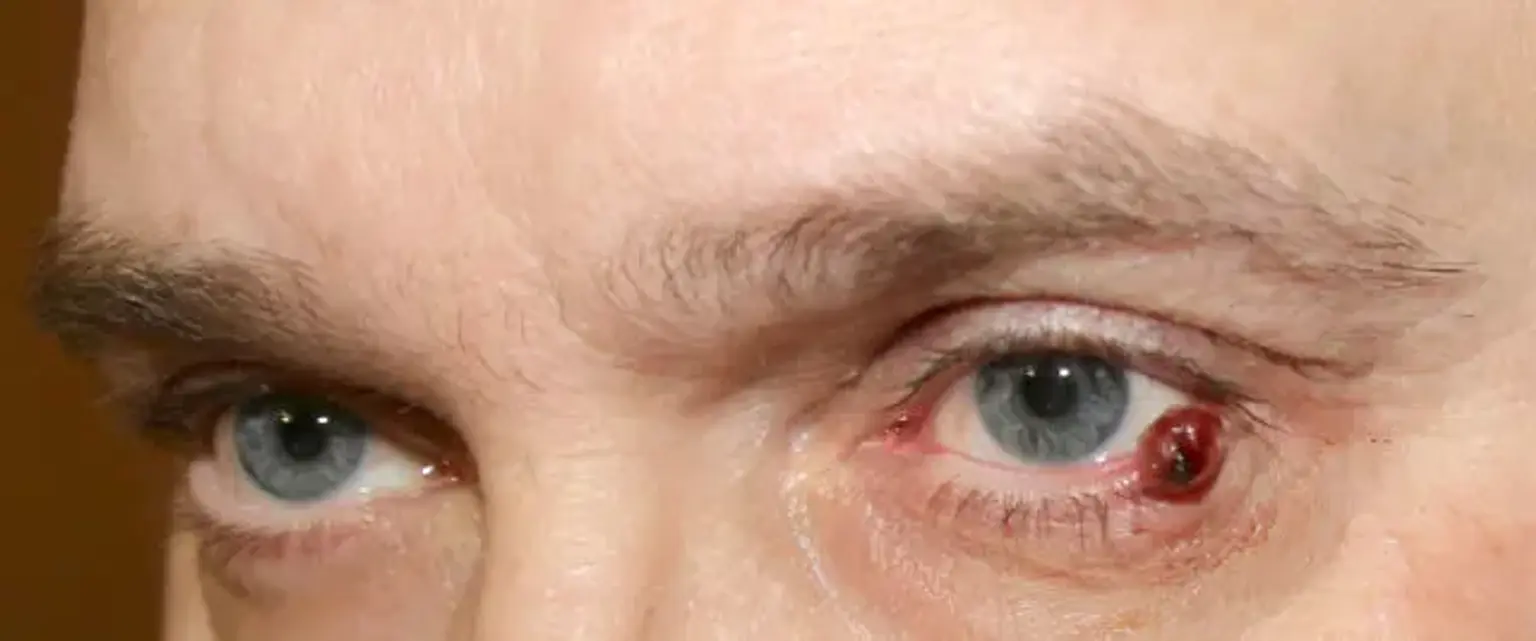
Lymphangiome
Les malformations vasculaires sont des anomalies congénitales du développement des vaisseaux sanguins qui se manifestent à la naissance et sont divisées en lésions à faible débit (anomalies capillaires, veineuses et lymphatiques) et en lésions à débit rapide (anomalies congénitales artérielles et artério-veineuses) en fonction du schéma d’écoulement. Les lymphangiomes, également connus sous le nom de malformations lymphatiques, sont des hamartomes bénins qui proviennent anormalement des sacs lymphatiques primitifs. Ils représentent 25% des masses vasculaires bénignes chez les enfants et 4% des masses vasculaires. Les lymphangiomes se présentent sous la forme de masses lisses, homogènes, indéformables, pliables et solitaires qui peuvent être trans illuminées dans n’importe quelle partie du corps. Dans 75% du temps, ils apparaissent dans la région de la tête et du cou, 15% dans l’aisselle et le reste des cas dans les régions thoracique et abdominale. Les lymphangiomes sont visibles à la naissance chez 50 à 60% des patients, et ils deviennent visibles dans 80 à 91% des cas à l’adolescence et à l’âge adulte. Les lymphangiomes sont constitués de vaisseaux lymphatiques dilatés remplis de matière protéique qui n’est normalement pas liée au système lymphatique. La grande majorité des lymphangiomes sont congénitaux, bien qu’ils puissent également se développer à la suite d’un traumatisme, d’un processus inflammatoire ou d’un blocage lymphatique dans de rares situations.
Épidémiologie
Les malformations vasculaires sont des anomalies vasculaires qui surviennent au cours du développement. Aux États-Unis, les lymphangiomes sont rares. Ils représentent 4,2% de toutes les tumeurs vasculaires chez les enfants et 26% de toutes les masses vasculaires pédiatriques bénignes. Il n’y a pas de préférence fondée sur la race ou le sexe. Les lymphangiomes apparaissent généralement à la naissance ou dans les premières années de la vie, mais le lymphangiome cutané circonscrit est plus fréquent chez les adultes.
Histoire du lymphangiome
Redenbacher a décrit le lymphangiome pour la première fois dans les années 1820, et Wernher a rapporté la première incidence d’hygroma kystique dans les années 1840, en utilisant ce nom tiré du grec - « hygro » désigne le liquide, et « oma » indique tumeur - pour la première fois. Landing et Farber ont catégorisé les anomalies lymphatiques pour la première fois dans les années 1950, tandis que Bill et Summer ont établi que l’hygroma kystique et le lymphangiome sont des variantes du même trouble dans les années 1960, et ont proposé que la catégorisation soit basée sur la localisation.
Causes du lymphangiome
Bien que la cause des lymphangiomes congénitaux soit incertaine, ils sont due à l'obstruction des vaisseaux lymphatiques au cours du développement du fœtus. Les trisomies 13, 18 et 21, ainsi que le syndrome de Noonan, le syndrome de Turner et le syndrome de Down, sont tous liés aux lymphangiomes kystiques. Le lymphangiome circonscrit acquis est un type de lymphangiome qui se développe en présence d’un lymphœdème prolongé et provoque une perturbation des voies lymphatiques qui fonctionnent normalement.
Développement embryologique du système lymphatique
Le système lymphatique est un ensemble de vaisseaux qui est responsable du retour de l’excès de liquide du corps vers le système veineux. Le système lymphatique commence à se former à la fin de la cinquième semaine de grossesse, deux semaines après la reconnaissance des primordia du système cardiovasculaire et une semaine après que les premiers battements cardiaques coordonnés commencent à initier un flux sanguin unidirectionnel.
L’hypothèse centrifuge, proposée par Lewis et entièrement approuvée par Huntington et McClure, et validée par Kamp-Maier, stipule que le système lymphatique se développe en même temps que ceux qui se combinent plus tard pour former le réseau du système veineux; et l’hypothèse centripète, proposée par Huntington et McClure et validée par Kamp-Maier, affirme que des vaisseaux lymphatiques jugulaires et postérieurs sont développés dans le tissu mésenchymateux à partir de l'endot veineux Huit sacs lymphatiques se forment à la huitième semaine de grossesse: deux sacs jugulaires, deux sacs iliaques et deux sacs rétropéritonéaux - un à la base du mésentère et un autre derrière , la citerne du chyle. Les canaux thoraciques bilatéraux relient la citerne de chyle aux sacs jugulaires au cours de la neuvième semaine. Pour construire le canal thoracique final, une grande anastomose est faite entre les deux canaux thoraciques.
Physiopathologie
Les lymphangiomes sont causés par des troubles congénitaux ou acquis du système lymphatique. Le type congénital est dû à une mauvaise fixation des vaisseaux lymphatiques au canal de drainage lymphatique principal avant l’âge de cinq ans. Toute perturbation du fonctionnement normal du drainage lymphatique, comme la chirurgie, un traumatisme, le cancer ou la radiothérapie, peut entraîner des lymphangiomes acquis.
Histopathologie
L’examen histopathologique révèle une collection de grands réservoirs lymphatiques dans le plan sous-cutané qui communiquent par des vaisseaux lymphatiques dermiques dilatés et tapissés de cellules endothéliales. L’épiderme sus-jacent est généralement acanthosique ou hyperkératosique, avec une élongation inégale des rete peg. Il n’y a généralement pas de caractéristiques vasculaires aberrantes, d'atypies du noyau, d’activité mitotique ou d’altérations koïlocytaires. Il peut y avoir une infiltration inflammatoire légère à modérée. Les grandes zones vasculaires irrégulières sont tapissées d’une seule couche de cellules endothéliales aplaties dans le parenchyme fibroblastique ou collagènique qui peut contenir des lymphocytes dans les lymphangiomes kystiques ou caverneux. Une invasion musculaire est possible.
Symptômes du lymphangiome
Des papules vésiculaires multiples, groupées ou dispersées, transparentes ou hémorragiques qui ressemblent à des oeufs de grenouille, se présentent médicalement sous forme de lymphangiome circonscrit. Des taches violettes peuvent être détectées réparties parmi les papules ressemblant à des vésicules parce que les lésions comprennent un mélange de composants sanguins et lymphatiques. La peau de la région vaginale peut être verruqueuse et les lésions peuvent être confondues avec des verrues. Le type acquis est le plus souvent observé dans les régions axillaire, inguinale et vaginale, avec un lymphœdème fréquemment présent. Le prurit, la gêne, la sensation de brûlure, l'écoulement lymphatique, l'infection et les problèmes esthétiques sont autant de symptômes possibles.
Le lymphangiome caverneux se présente comme une protubérance sous-cutanée indolore et mal définie, sans altération de la peau sus-jacente qui peut atteindre plusieurs centimètres pendant l’enfance. Une extrémité complète peut être touchée dans de rares circonstances. Lors d’un sondage profond de la zone, les patients peuvent ressentir de l’inconfort. En milieu clinique, ils sont souvent diagnostiqués à tort comme des kystes ou des lipomes.
Les hygromas kystiques sont des anomalies lymphatiques qui sont plus limitées médicalement que les lymphangiomes caverneux et apparaissent le plus souvent dans le cou, l’aisselle ou l’aine. Ils sont mous, avec des tailles et des formes variées à l'inspection physique, et se dilatent normalement s’ils ne sont pas enlevés chirurgicalement. Il peut y avoir un lien entre les lésions postérieures du cou et le syndrome de Turner, l'anasarque ou d’autres troubles congénitaux. Les échographies trans-abdominales ou transvaginales peuvent être utilisées pour envisager ces lésions in utero. Le degré d’implication structurelle des lymphangiomes kystiques ou caverneux peut être déterminé par imagerie par résonance magnétique (IRM).
Classification du lymphangiome
Les lymphangiomes sont classés en trois types par Landing et Faber: lymphangiome simplex, lymphangiome caverneux et hygroma kystique.
Les expressions lymphangiome caverneux et hygroma kystique sont fréquemment utilisées de manière interchangeable. Il existe quatre catégories, selon une classification plus moderne:
- Lymphangiome circonscrits, également connu sous le nom de lymphangiomes microkystiques: ils constitués de petits vaisseaux lymphatiques, de taille capillaire, positionnés dans l’épiderme;
- Lymphangiomes caverneux: ils consistent principalement en des vaisseaux lymphatiques élargis envahissant les tissus environnants;
- Hygroma kystique: ils sont également connus sous le nom de lymphangiomes macrokystiques
- Hémangio-lymphangiome, également connu sous le nom de malformations vasco-lymphatiques: ce sont des anomalies lymphatiques ayant des éléments vasculaires.
Cependant, comme les quatre types présentent des symptômes comparables, des variétés distinctes peuvent coexister et émerger à la suite du même processus pathologique.
La majorité des lymphangiomes sont situés dans la région du cou (75%) et la région des aisselles (15%), les autres lymphangiomes étant découverts dans le médiastin, le mésentère, le rétropéritoine, le côlon, l’aine, les os, la peau, le scrotum et la rate.
Aspect clinique
- Le lymphangiome circonscrit, également connu sous le nom de lymphangiomes capillaires ou microkystiques, se présente sous la forme d'un faisceau de petites bulles transparentes à la surface de la peau dont la couleur varie du rose au rouge foncé. Les vésicules sont normalement visibles à la naissance ou peu de temps après l’accouchement, et leur taille augmente régulièrement au fil du temps, généralement sans provoquer de symptômes. Après la rupture des lésions, une hémorragie et une fuite de liquide vésiculeux clair peuvent survenir. Avec la lymphangiectasie, l’hémangiome, l’angiokératome, le cancer métastatique de la peau, les verrues, le molluscum contagiosum, les verrues et d’autres cancers de la peau, un diagnostic différentiel doit être posé.
- Le lymphangiome caverneux se présente sous la forme d'une grande masse profonde sans assombrissement de la peau sous-jacente, pendant la naissance ou pendant l’enfance. Il existe en différentes tailles. Ce lymphangiome se développe rapidement et, comme les autres hémangiomes, il peut se propager à toute une extrémité. La plupart du temps, il se situe sur le cou, la langue ou les lèvres.
- L’hygroma kystique est identique au lymphangiome caverneux en ce qu’il se caractérise par un gonflement kystique profond qui est quelque peu déformable et recouverte par la peau. Il est le plus souvent observé sur le cou, l’aisselle et l’aine. La tumeur se vide si elle est évacuée. Si elle n’est pas éliminée chirurgicalement, le kyste se remplit rapidement de liquide et augmente de taille. Si le lymphangiome n’est pas compliqué, la santé globale du patient est bonne. Si les lésions s'infectent, le patient peut avoir de la fièvre et le lymphangiome peut devenir chaud, douloureux et érythémateux ou briller sur la peau sous-jacente. Les lymphangiomes sont généralement unilatéraux, bien qu’ils puissent se propager de l’autre côté du corps au fil du temps.
Diagnostic du lymphangiome
Un diagnostic clinique peut généralement être établi en fonction des antécédents et de l’examen physique du patient. La dermoscopie et la biopsie peuvent être utilisées pour étayer le diagnostic si nécessaire, et l’imagerie peut être nécessaire pour déterminer la profondeur et l’étendue d’une maladie.
La différenciation du lymphangiome superficiel des autres lésions cutanées peut être effectuée avec une évaluation dermoscopique. Il existe deux modèles dermoscopiques uniques: les lacunes jaunes bordées de septa clairs sans inclusion de sang et les lacunes jaunes à roses entrecoupées de lacunes rouge foncé ou bleues avec inclusion de sang. Une caractéristique de type "hypopion", qui comprend un changement de couleur de sombre à clair dans certaines lacunes , est une découverte dermoscopique décrite plus récemment. Ceci est dû aux sédiments sanguins, qui isolent les composants cellulaires à la base du sérum au sommet des lacunes.
Études d’imagerie
L'échographie, la tomographie par ordinateur et l’imagerie par résonance magnétique (IRM) montrent toutes de la même manière des masses de tissus tumoraux kystiques de tailles variées. Lors de l’échographie, des kystes anéchogènes avec des limites uniformes et de nombreux septas intérieurs peuvent être identifiés. Seulement en périphérie, une analyse Doppler couleur montre un flux vasculaire minimal. Sur la tomodensitométrie, on peut voir des masses kystiques avec une densité interne homogène sans rehaussement, tandis que les lymphangiomes à l’IRM sont considérés comme des masses hyperintenses sur les images pondérées en T2, avec des limites régulières, des parois minces et des septa internes, et une intensité de signal accrue sur les images pondérées en T1 - parois minces et septa, mais pas de rehaussement interne. Les trois modalités permettent l’identification et la caractérisation de la lésion, mais l’échographie est l’approche de première ligne pour le diagnostic et la caractérisation en raison de son caractère peu invasif, de son prix minimal et de l'absence de radioactivité.
La tomodensitométrie et l’imagerie par résonance magnétique fournissent une image non panoramique ainsi que plus d’informations sur l’expansion locale des lymphangiomes. L’IRM permet un examen plus détaillé de la morphologie et de la structure des lésions, des septas internes et de l’épaisseur de la paroi, ainsi que l’exclusion d’autres composants kystiques tels que le mucus, le tissu adipeux ou les obturations solides. Dans le lymphangiome de la peau, les modalités d’imagerie sont essentielles pour le diagnostic, le diagnostic différentiel (par exemple, à l’exclusion de la malignité) et la localisation anatomique précise avant la chirurgie (relations avec les principaux vaisseaux et les tissus voisins). La radiographie simple, en particulier dans le cas des lymphangiomes thoraciques et abdominaux, peut être utile en l’absence de tomodensitométrie et d’imagerie par résonance magnétique.
Autres enquêtes
Chez les patients qui seront traités avec des médicaments sclérosants, l’aspiration à l’aiguille et l’évaluation cytologique du liquide aspiré sont essentielles. La chirurgie peut également être nécessaire dans les cas où il y a un risque de formation d’abcès en raison d’un saignement ou d’une infection. Si une compression sévère des voies respiratoires se développe, la même approche peut être utilisée pour retarder la résection chirurgicale. Des cultures microbiologiques et l’examen des cellules dans le liquide aspiré sont conseillés.
Traitement du lymphangiome
Sauf complication, les lymphangiomes sont une maladie inoffensive qui ne nécessite pas de traitement, sauf si c’est pour des raisons esthétiques. Cependant, si la situation est grave ou s’il existe un risque élevé de complications, un traitement est nécessaire. L’aspiration, la résection chirurgicale, l’ablation au laser, l’ablation par radiofréquence, l’administration percutanée de produits chimiques sclérosants ou des combinaisons comprenant la radio-chimiothérapie peuvent toutes être utilisées pour traiter les lymphangiomes, bien que l’excision chirurgicale de la lésion kystique reste le traitement de référence. L’aspiration et le drainage ne sont pas des options thérapeutiques car le liquide s’accumule rapidement après l’aspiration, bien qu’ils puissent être utilisés temporairement en cas de compression sévère des voies respiratoires avant l'opération. Cette stratégie de traitement vise une ablation chirurgicale complète, mais il convient de noter que la chirurgie enlève non seulement la masse kystique, mais aussi certains des tissus environnants normaux. Si le lymphangiome est éliminé, une récidive est possible mais peu probable. Le meilleur moment pour subir une intervention chirurgicale varie en fonction de la taille de la tumeur et les problèmes potentiels, avec de très gros lymphangiomes nécessitant même une opération intra-utérine. Les taux de récidive diffèrent entre 10% et 52% si le kyste n’est pas complètement enlevé, ce qui est généralement attribuable à une excision difficile des parois du kyste. Une approche multidisciplinaire est nécessaire dans les cas difficiles. Des lésions des structures voisines, des infections, des récidives, des séromes, des obstructions pulmonaires, des pneumonies, des paralysies, des cicatrices douloureuses et débilitantes et d’autres problèmes post-chirurgicaux peuvent survenir chez 13 à 34 % des patients. Les injections d’agents sclérosants sont devenues plus courantes ces dernières années, avec des résultats différents. Le lymphangiome s’infecte, rétrécit ou disparaît complètement une fois que l’agent sclérosant est injecté - l’épithélium des cavités kystiques est endommagé, la production de liquide est réduite et les kystes s’effondrent. Le lymphangiome a été traité avec divers d’agents sclérosants, y compris 1 ou 3 pour cent de tétradécylsulfate de sodium, doxycycline, bléomycine, 40-50 pour cent d’acide acétique, éthanol absolu, solution saline hypertonique et l'OK 432. L’hémangio-lymphangiome a été géré avec du propranolol. Le problème fondamental avec les produits chimiques sclérosants est leur propension à se propager plus loin que la tumeur injectée. La douleur, l’enflure, l’inflammation, la nécrose cutanée, les lésions neurologiques, les battements cardiaques irréguliers, les érosions cutanées, les infections, la calvitie, la décoloration de la peau, la fibrose pulmonaire, la décoloration des dents et d’autres problèmes peuvent survenir après l’administration d’agents sclérosants. Dans les hémangiomes, la radiothérapie et la cautérisation chimique sont inefficaces. La thérapie au laser colorant peut être utilisée pour traiter le lymphangiome circonscrit.
Diagnostic prénatal et conseil génétique
Le diagnostic prénatal a considérablement progressé ces dernières années, l’échographie prénatale ou résonance magnétique étant désormais capable de détecter jusqu’à 75% des lymphangiomes. Une échographie de dépistage est généralement suffisante pour un diagnostic positif et différentiel, mais l’imagerie par résonance magnétique peut fournir des détails supplémentaires, distinguer différents types de malformations lymphatiques et elle est particulièrement utile en cas d’extension compliquée car elle permet d’évaluer les structures voisines. Les approches imagistiques peuvent aider à distinguer les lymphangiomes et la clarté nucale. Les lymphangiomes présents dans le cou peuvent devoir être distingués du tératome kystique, des kystes branchiaux et thymiques et du fibrosarcome congénital, tandis que ceux présents dans l’abdomen peuvent devoir être distingués des kystes ovariens, des masses kystiques rénales, de l’hamartome mésenchymateux du foie, des kystes uracaux et du fibrosarcome congénital. Comme le lymphangiome kystique est étroitement associé à des anomalies génétiques (syndrome de Noonan, trisomies 13, 18 et 21) et que l'hygroma kystique est lié à des aneuploïdies (syndrome de Turner et syndrome de Down), la détection prénatale d'un lymphangiome doit entraîner une amniocentèse et une enquête génétique. En raison du risque plus élevé de récidive lors de grossesses ultérieures, des tests chromosomiques et des conseils génétiques sont indiqués au moins pour l’hygroma kystique. Les tests prénataux étant imprécis, une évaluation détaillée est nécessaire dans les cas nécessitant un traitement intra-utérin en raison d’une compression intra-utérine sévère. Les techniques imagistiques pourraient également aider à déterminer le meilleur mode d'accouchement.
Pronostic du lymphangiome
Le lymphangiome circonscrit et le lymphangiome caverneux ont un pronostic relativement bon. Une hémorragie mineure, une cellulite récurrente et des fuites de liquide lymphatique sont autant des symptômes de cette maladie. Il y a eu deux exemples de lymphangiosarcome provenant du lymphangiome circonscrit ; cependant, les deux patients avaient une tumeur préexistante qui avait été soumise à une radiothérapie intensive.
Les gros kystes dans l’hygroma kystique peuvent induire une dysphagie, des difficultés respiratoires et une infection s’ils affectent le cou. Les patientes atteintes d'un hygroma kystique devraient subir des tests cytogénétiques pour vérifier si elles présentent des anomalies chromosomiques, et les parents doivent demander un conseil génétique, car le problème pourrait réapparaître lors de grossesses ultérieures.
Les dommages aux tissus du cou, l’infection et la réapparition de l’hygroma kystique sont tous des risques associés au traitement chirurgical de l’hygroma kystique.
Conclusion
Au fur et à mesure que nous comprenons mieux les lymphangiomes, l'accent est mis sur la thérapie personnalisée, dans laquelle des régimes de traitement distincts sont élaborés en fonction de la localisation, de l'étendue et de la catégorisation des lésions. Pour les grands lymphangiomes kystiques, la chirurgie et la plupart des traitements de sclérothérapie sont appropriés, mais pas pour le lymphangiome microkystique. Bien que les nouveaux médicaments mentionnés ci-dessus soient plus appropriés pour la prise en charge du lymphangiome macrokystique, des recherches supplémentaires sont nécessaires car la réponse du lymphangiome macrokystique aux traitements peut différer. Seul un sous-ensemble de patients atteints de lymphangiome peut bénéficier de ces médicaments, ce qui implique que la base pathologique moléculaire de chaque type de lymphangiome est susceptible d’être différente, nécessitant des cibles thérapeutiques. Cependant, la physiopathologie moléculaire précise du lymphangiome reste inconnue à l’heure actuelle. Les orientations de recherche suivantes devraient être étudiées afin d’améliorer le diagnostic et le traitement du lymphangiome . Dans un premier temps, une meilleure compréhension des caractéristiques pathologiques de chaque type de lymphangiome est nécessaire, ce qui aidera non seulement à améliorer la précision diagnostique des différents types de lymphangiome , mais ouvrira également la voie à une analyse plus détaillée de leur physiopathologie et de leurs propriétés biochimiques moléculaires, à une catégorisation moléculaire plus précise et à un traitement LM réussi. Deuxièmement, il est nécessaire de poursuivre la recherche sur les médicaments qui ont été utilisés dans le traitement du lymphangiome ainsi que dans les études cliniques, tout comme l’étude des mécanismes pharmacologiques de ces médicaments afin d’optimiser leur efficacité et de minimiser les différents effets secondaires, ainsi que de déterminer le schéma thérapeutique particulier pour chaque catégorisation. pour les lymphangiomes résistants au traitement médicamenteux, des traitements complets tels que la chirurgie, la sclérothérapie et le traitement pharmacologique doivent être envisagés pour réduire les complications de la maladie et améliorer les résultats pour les patients.