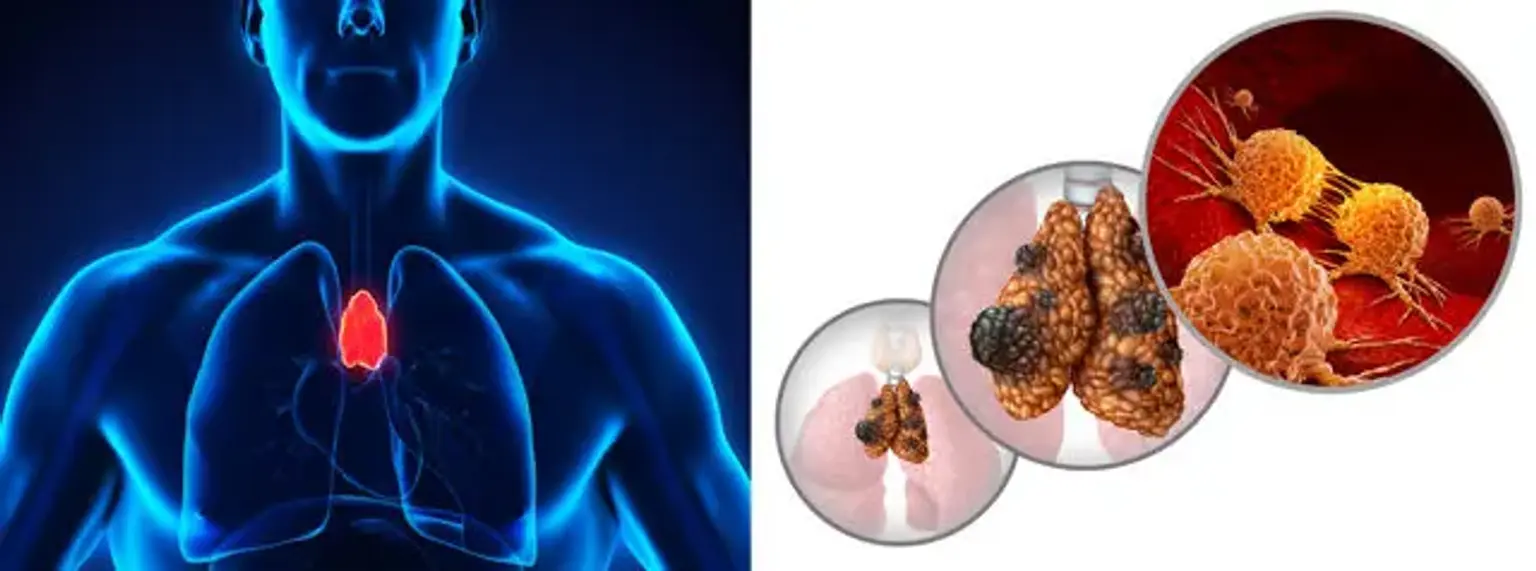
Cancer du thymus
Le thymus est un organe thoracique situé sous le sternum. Il fait partie du système immunitaire lymphatique et libère des globules blancs appelés lymphocytes. Ces cellules sont responsables de la protection du corps en combattant les organismes étrangers.
Cependant, le thymus est parfois sujet à deux types de cancers, le thymome et le carcinome thymique. Bien que rare, le cancer du thymus peut se développer sur la surface du thymus. Contrairement au thymome, le carcinome thymique a tendance à être très agressif et difficile à traiter.
Le thymus est une glande encapsulée bilobée. Chaque lobe du thymus contient une corne supérieure et inférieure et s’étend latéralement aux nerfs phréniques. Le thymus reçoit du sang des artères mammaires internes, de la thyroïde inférieure et des artères péri cardiophréniques. Il se draine dans la veine cave supérieure par des affluents de la veine innominée (SVC).
Le thymus est essentiel au développement et à la maturité du système immunitaire adaptatif, il involue généralement en un tissu fibro adipeux après la puberté. Il existe un lien étroit entre la myasthénie grave et le thymome.