इस्केमिक हृदय रोग
सिंहावलोकन
इस्केमिक हृदय रोग एक गतिशील प्रक्रिया है जो कोरोनरी धमनियों के एथेरोस्क्लेरोसिस या कोरोनरी परिसंचरण में कार्यात्मक परिवर्तनों की विशेषता है जिसे जीवन शैली में बदलाव, दवा उपचार और रिवैस्कुलराइजेशन के माध्यम से संबोधित किया जा सकता है। इस तरह की चिकित्सा के परिणामस्वरूप बीमारी को स्थिर या वापस किया जा सकता है। इस्केमिक हृदय रोग की नैदानिक अभिव्यक्तियों को अब नए नामकरण का उपयोग करके तीव्र कोरोनरी सिंड्रोम या क्रोनिक कोरोनरी सिंड्रोम के रूप में वर्गीकृत किया गया है।
रोगसूचक आबादी में प्रतिरोधी कोरोनरी धमनी रोग की घटनाओं में कमी के परिणामस्वरूप रोग की पूर्व-परीक्षण संभावना और नैदानिक संभावना कम हो जाती है, जो नैदानिक कार्य-अप को प्रभावित करती है। मायोकार्डियल इस्किमिया के लिए नॉनइनवेसिव फंक्शनल या एनाटॉमिक इमेजिंग को रोगसूचक व्यक्तियों में कोरोनरी धमनी रोग का पता लगाने के लिए प्रारंभिक परीक्षण के रूप में इंगित किया जाता है जब अकेले नैदानिक परीक्षा प्रतिरोधी बीमारी का पता नहीं लगा सकती है।
इस्केमिक हृदय रोग क्या है?
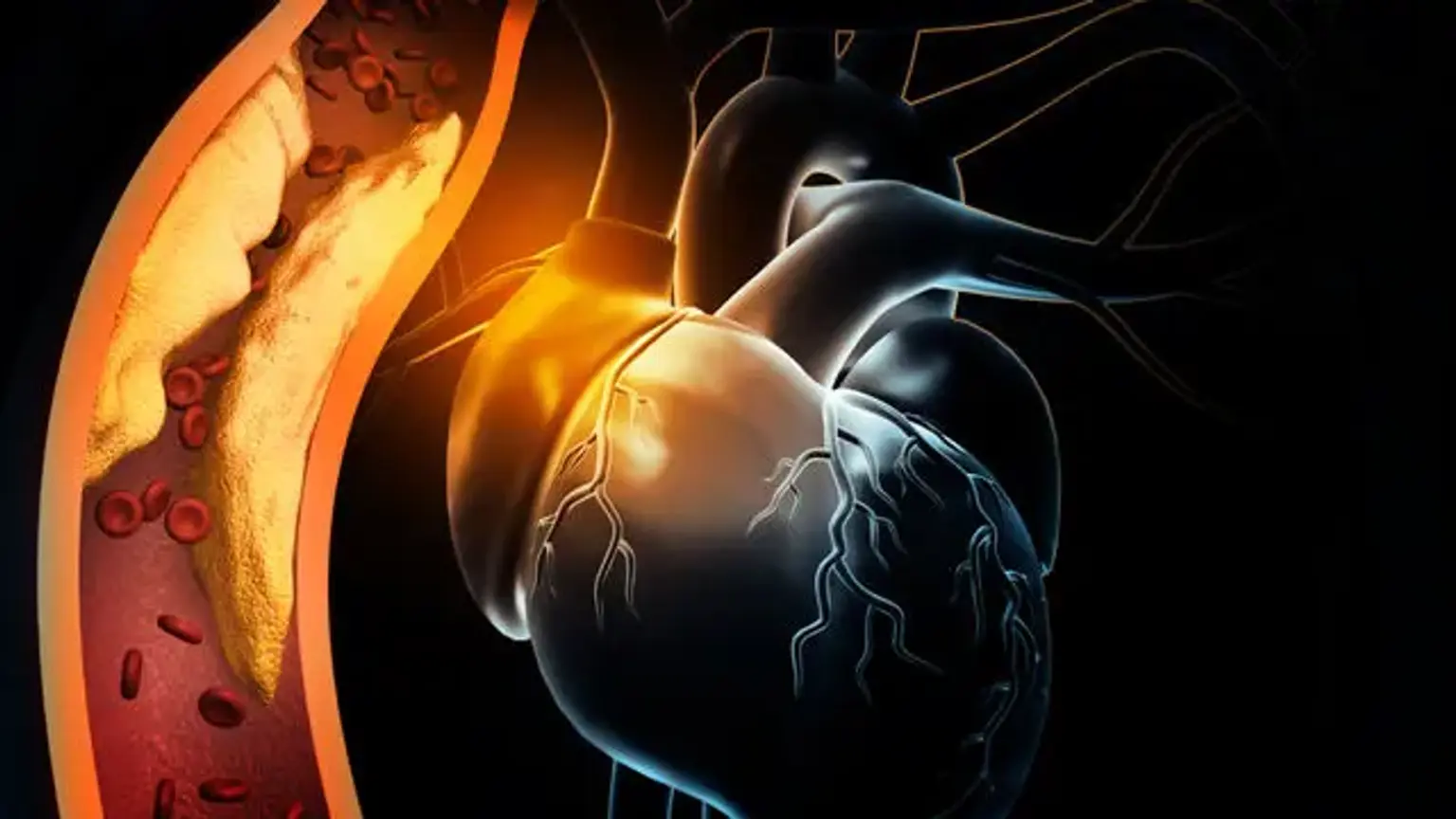
इस्केमिया को क्षेत्र को खिलाने वाली रक्त वाहिकाओं की रुकावट के परिणामस्वरूप किसी विशेष क्षेत्र में अपर्याप्त रक्त की आपूर्ति (परिसंचरण) के रूप में वर्णित किया गया है। इस्केमिक इंगित करता है कि एक अंग (उदाहरण के लिए, हृदय) पर्याप्त रक्त और ऑक्सीजन प्राप्त नहीं कर रहा है। इस्केमिक हृदय रोग, जिसे कोरोनरी हृदय रोग (सीएचडी) या कोरोनरी धमनी रोग के रूप में भी जाना जाता है, संकुचित कोरोनरी धमनियों के कारण हृदय संबंधी कठिनाइयों को संदर्भित करता है, जो हृदय की मांसपेशियों को रक्त खिलाते हैं। यद्यपि संकुचन रक्त के थक्के या रक्त धमनी के कसना के कारण हो सकता है, यह आमतौर पर पट्टिका गठन के कारण होता है, जिसे एथेरोस्क्लेरोसिस के रूप में जाना जाता है।
जब हृदय की मांसपेशियों में रक्त की आपूर्ति पूरी तरह से बाधित होती है, तो हृदय की मांसपेशियों की कोशिकाएं मर जाती हैं, जिसके परिणामस्वरूप दिल का दौरा पड़ता है, जिसे मायोकार्डियल रोधगलन (एमआई) भी कहा जाता है। प्रारंभिक (50% से कम कसना) सीएचडी वाले अधिकांश व्यक्तियों में लक्षण या रक्त प्रवाह सीमाएं नहीं होती हैं। हालांकि, एथेरोस्क्लेरोसिस के बढ़ने के साथ लक्षण विकसित हो सकते हैं, खासकर अगर इलाज नहीं किया जाता है। वे विशेष रूप से शारीरिक गतिविधि या मानसिक तनाव के दौरान विकसित होने की संभावना रखते हैं, जब रक्त द्वारा परिवहन की गई ऑक्सीजन की मांग बढ़ जाती है।
एनजाइना पेक्टोरिस वह असुविधा है जब हृदय की मांसपेशियों को पर्याप्त ऑक्सीजन नहीं मिलती है। यह एक नैदानिक स्थिति है जो छाती, जबड़े, कंधे, पीठ या हाथ के दर्द की विशेषता है जो गतिविधि या मानसिक तनाव से बढ़ जाती है और आराम से या नाइट्रोग्लिसरीन लेने से जल्दी से कम हो जाती है। एनजाइना सबसे अधिक सीएचडी वाले रोगियों में देखा जाता है, हालांकि यह वाल्वुलर रोग, हाइपरट्रॉफिक कार्डियोमायोपैथी और अनियंत्रित उच्च रक्तचाप वाले लोगों में भी हो सकता है। सामान्य कोरोनरी धमनियों वाले रोगियों को कभी-कभी कोरोनरी ऐंठन या एंडोथेलियल डिसफंक्शन के कारण एनजाइना हो सकता है।
हृदयशूल
कैनेडियन कार्डियोवैस्कुलर सोसाइटी (सीसीएस) वर्गीकरण विधि का उपयोग एनजाइना या एक एन्जिनल एनालॉग (जैसे, एक्सटर्नल डिस्पेनिया) को ग्रेड करने के लिए किया जाता है, जो लक्षणों को प्रेरित करने वाली गतिविधि की डिग्री के विवरण पर आधारित होता है।
कक्षा 1 में एनजाइना को एनजाइना के रूप में वर्णित किया गया है जो काम या मनोरंजन में गंभीर, तेज या लंबे प्रयास के दौरान विकसित होता है लेकिन सामान्य शारीरिक गतिविधि के दौरान नहीं। लकड़ी काटना, पहाड़ियों पर चढ़ना, साइकिल चलाना, एरोबिक बैले, बॉलरूम (त्वरित) या चौकोर नृत्य, 10 मिनट की दूरी पर टहलना, रस्सी छोड़ना, स्केटिंग, स्कीइंग, टेनिस या स्क्वैश खेलना और 5 मील प्रति घंटे चलना सभी कक्षा 1 की गतिविधियां हैं।
द्वितीय श्रेणी के एनजाइना को एनजाइना के रूप में परिभाषित किया गया है जो सामान्य गतिविधि को थोड़ा सीमित करता है, जैसे कि चलना या तेजी से सीढ़ियां चढ़ना, ऊपर की ओर चलना या चढ़ना, भोजन के बाद चलना या सीढ़ियां चढ़ना; ठंड या हवा में; भावनात्मक तनाव में; केवल जागने के बाद पहले कुछ घंटों के दौरान; या समतल जमीन पर दो से अधिक ब्लॉकों पर चलना और सामान्य गति से और सामान्य परिस्थितियों में साधारण सीढ़ियों की एक से अधिक उड़ान पर चढ़ना।
समतल जमीन पर एक या दो ब्लॉक चलना, सामान्य परिस्थितियों में और सामान्य गति से सीढ़ियों की एक उड़ान चढ़ना, एक संगीत वाद्ययंत्र बजाना, घर के काम पूरा करना, बागवानी, वैक्यूमिंग, कुत्ते को चलना, या कचरा निकालना सभी तृतीय श्रेणी की शारीरिक गतिविधि सीमाओं के उदाहरण हैं।
कक्षा IV को असुविधा के बिना किसी भी शारीरिक गतिविधि में संलग्न होने में असमर्थता से अलग किया जाता है; आराम करते समय भी एन्जाइनल लक्षण मौजूद हो सकते हैं। 3 से 4 मिलियन अमेरिकी मूक इस्केमिया से पीड़ित हो सकते हैं, जिसे अक्सर असुविधा के बिना इस्केमिया या चेतावनी के बिना दिल का दौरा पड़ने के रूप में जाना जाता है। एनजाइना से पीड़ित लोगों में साइलेंट इस्किमिया की अज्ञात अवधि भी हो सकती है। जिन व्यक्तियों को दिल का दौरा पड़ा है या जिन्हें मधुमेह है, उन्हें साइलेंट इस्किमिया विकसित होने का खतरा भी है।
महामारीविज्ञान
एमआई की वार्षिक घटना 935,000 होने की भविष्यवाणी की गई है, जिसमें 610,000 नए और 325,000 आवर्ती रोधगलन शामिल हैं। एनजाइना पेक्टोरिस का कुल प्रसार 4.6 प्रतिशत है, जिसमें महिलाओं में पुरुषों की तुलना में अधिक आयु-समायोजित प्रसार है। 75 वर्ष से कम आयु के पुरुषों और महिलाओं में सभी कार्डियोवैस्कुलर घटनाओं में से आधे से अधिक सीएचडी के कारण होती हैं। 40 साल की उम्र के बाद, पुरुषों में सीएचडी प्राप्त करने का 49 प्रतिशत जीवनकाल मौका होता है और महिलाओं में 32 प्रतिशत जीवनकाल जोखिम होता है।
कार्डियोवैस्कुलर बीमारी पुरुषों और महिलाओं दोनों में मृत्यु दर का मुख्य कारण है। 2006 में, यह संयुक्त राज्य अमेरिका में हर छह मौतों में से एक के लिए जिम्मेदार था; सीएचडी मृत्यु दर 425,425 थी, जबकि एमआई मृत्यु दर 141,462 थी। हर 25 सेकंड में, एक अमेरिकी को एक कोरोनरी घटना होगी, और हर मिनट, एक व्यक्ति कोरोनरी घटना के परिणामस्वरूप मर जाएगा। हर 34 सेकंड में, एक अमेरिकी के पास एमआई होगा, और इसके परिणामस्वरूप 15% मर जाएगा।
इस्केमिक हृदय रोग के कारण
इस्केमिया से संबंधित हृदय रोग एक जटिल स्थिति है। गैर-परिवर्तनीय और परिवर्तनीय ईटियोलॉजिकल कारकों को मोटे तौर पर वर्गीकृत किया जा सकता है। लिंग, आयु, पारिवारिक इतिहास और आनुवंशिकी गैर-परिवर्तनीय तत्वों के उदाहरण हैं। धूम्रपान, मोटापा, कोलेस्ट्रॉल का स्तर, और मनोसामाजिक चर सभी परिवर्तनीय जोखिम कारक हैं। पश्चिमी दुनिया में एक तेज-तर्रार जीवन शैली ने व्यक्तियों को अधिक फास्ट फूड और अस्वास्थ्यकर भोजन खाने का कारण बना दिया है, जिससे इस्केमिक हृदय रोग के प्रसार में वृद्धि हुई है।
संयुक्त राज्य अमेरिका में मध्यम और ऊपरी सामाजिक आर्थिक वर्गों में बेहतर प्राथमिक देखभाल ने इस घटना को जीवन में बाद में स्थानांतरित कर दिया है। धूम्रपान अभी भी कार्डियोवैस्कुलर बीमारी का प्रमुख कारण है। संयुक्त राज्य अमेरिका में वयस्कों के बीच धूम्रपान की आवृत्ति 2016 में 15.5 प्रतिशत निर्धारित की गई थी।
पुरुष लिंग महिला लिंग की तुलना में अधिक संवेदनशील होने का खतरा है। हाइपरकोलेस्ट्रोलेमिया अभी भी कोरोनरी धमनी रोग के लिए एक महत्वपूर्ण परिवर्तनीय जोखिम कारक है। बढ़े हुए कम घनत्व वाले लिपोप्रोटीन (एलडीएल) ने सीएडी के जोखिम को बढ़ा दिया, जबकि उच्च घनत्व वाले लिपोप्रोटीन (एचडीएल) में वृद्धि ने सीएडी के जोखिम को कम कर दिया।
पैथोफिज़ियोलॉजी
एथेरोस्क्लेरोटिक पट्टिका का गठन इस्केमिक हृदय रोग के रोगजनन की एक पहचान है। प्लेक एक फैटी पदार्थ का निर्माण है जो धमनी लुमेन को संकीर्ण करता है और रक्त प्रवाह में बाधा डालता है। "फैटी स्ट्रीक" का निर्माण प्रक्रिया में पहला चरण है। एक फैटी लकीर का गठन लिपिड से भरे मैक्रोफेज के उप-एंडोथेलियल जमाव के कारण होता है, जिसे अक्सर फोम कोशिकाओं के रूप में जाना जाता है। जब एक संवहनी अपमान होता है, तो इंटिमा परत टूट जाती है, और मोनोसाइट्स सबेंडोथेलियल क्षेत्र में चले जाते हैं, जहां वे मैक्रोफेज में अंतर करते हैं।
ये मैक्रोफेज ऑक्सीकृत कम घनत्व वाले लिपोप्रोटीन (एलडीएल) कणों को अवशोषित करते हैं, जिसके परिणामस्वरूप फोम कोशिकाओं का निर्माण होता है। टी कोशिकाएं सक्रिय होती हैं, और साइटोकिन्स केवल रोगजनक प्रक्रिया में मदद करने के लिए जारी किए जाते हैं। जारी विकास कारक चिकनी मांसपेशियों को सक्रिय करते हैं, जो ऑक्सीकृत एलडीएल कणों और कोलेजन को उठाते हैं और उन्हें सक्रिय मैक्रोफेज के साथ जमा करते हैं, जिससे फोम कोशिकाओं की संख्या बढ़ जाती है। इस प्रक्रिया के परिणामस्वरूप सबेंडोथेलियल पट्टिका का गठन होता है।
यदि एंडोथेलियम को और नुकसान नहीं पहुंचाया जाता है, तो यह पट्टिका आकार में विस्तार ति हो सकती है या समय के साथ स्थिर हो सकती है। यदि घाव स्थिर हो जाता है, तो एक रेशेदार कवर विकसित होगा, और घाव समय के साथ कैल्सीफाई करेगा। समय के साथ, घाव हेमोडायनामिक रूप से पर्याप्त हो सकता है कि उच्च मांग के समय कार्डियक ऊतक तक पर्याप्त रक्त नहीं पहुंचता है, जिसके परिणामस्वरूप एनजाइना के लक्षण होते हैं।
आराम करने पर, हालांकि, लक्षण कम हो जाएंगे क्योंकि ऑक्सीजन की आवश्यकता कम हो जाती है। आराम करने पर एनजाइना प्राप्त करने के लिए एक घाव को कम से कम 90% स्टेनोस होना चाहिए। कुछ सजीले टुकड़े टूट सकते हैं, ऊतक कारक को उजागर कर सकते हैं और परिणामस्वरूप घनास्त्रता हो सकती है। अपमान की गंभीरता के आधार पर, इस घनास्त्रता के परिणामस्वरूप लुमेन की उप-कुल या पूर्ण रुकावट और अस्थिर एनजाइना, एनएसटीईएमआई या एसटीईएमआई के रूप में तीव्र कोरोनरी सिंड्रोम (एसीएस) का विकास हो सकता है।
इस्केमिक हृदय रोग का वर्गीकरण आमतौर पर निम्नानुसार किया जाता है:
- स्थिर इस्केमिक हृदय रोग (एसआईएचडी)
- तीव्र कोरोनरी सिंड्रोम (एसीएस)
- एसटी-एलिवेशन एमआई (एसटीईएमआई)
- गैर-एसटी उन्नयन एमआई (एनएसटीईएमआई)
- अस्थिर एनजाइना
इस्केमिक हृदय रोग के लक्षण
अतिरिक्त वर्कअप के साथ आगे बढ़ने से पहले, पूरी तरह से इतिहास और शारीरिक परीक्षा प्राप्त करना महत्वपूर्ण है। कोरोनरी धमनी रोग या तो स्थिर इस्केमिक हृदय रोग (एसआईएचडी) या तीव्र कोरोनरी सिंड्रोम (एसीएस) (एसीएस) के रूप में मौजूद हो सकता है। यदि इलाज नहीं किया जाता है, तो यह कंजेस्टिव हार्ट फेल्योर (सीएचएफ) का कारण बन सकता है। मरीजों को सीने में असुविधा, शारीरिक परिश्रम से इसके संबंध और जबड़े, गर्दन, बाएं हाथ या पीठ में फैलने वाले दर्द के बारे में पूछताछ की जानी चाहिए।
डिस्पेनिया की जांच आराम से और व्यायाम के दौरान दोनों में की जानी चाहिए। सिंकोप, धड़कन, टैचीपनिया, निचले छोर एडिमा, ऑर्थोपेनिया और व्यायाम क्षमता के बारे में पूछताछ करें। इस्केमिक हृदय रोग का पारिवारिक इतिहास, साथ ही आहार, धूम्रपान और जीवन शैली व्यवहार, एकत्र किया जाना चाहिए।
निरीक्षण, झुकाव, और उत्तेजना सभी शारीरिक परीक्षा का हिस्सा होना चाहिए। तीव्र संकट, जुगुलर शिरापरक विकृति, और परिधीय एडिमा सभी की तलाश की जानी चाहिए। पलक झपकाते समय, द्रव रोमांच और श्वास की तलाश करें। यदि परिधीय एडिमा है, तो इसकी डिग्री का आकलन किया जाना चाहिए। जुगुलर नस डिस्टेंशन को मापा जाना चाहिए। हृदय को सभी चार स्थानों पर व्यवस्थित किया जाना चाहिए, और फेफड़ों को भी निचले क्षेत्रों पर विशेष जोर देने के साथ-साथ उत्तेजित किया जाना चाहिए।
निदान
कुछ का उल्लेख करने के लिए, कोरोनरी धमनी रोग के मूल्यांकन के लिए प्रमुख तौर-तरीकों में ईकेजी, इको, सीएक्सआर, तनाव परीक्षण, कार्डियक कैथीटेराइजेशन और रक्त परीक्षण शामिल हैं। ये परीक्षाएं उन परिस्थितियों के आधार पर की जाती हैं जिनमें रोगी दिखाई देते हैं। कोरोनरी धमनी रोग के मूल्यांकन के लिए हमारे पास कई नैदानिक विधियों पर निम्नलिखित विवरण हैं:
- इलेक्ट्रोकार्डियोग्राम (ईकेजी)
इलेक्ट्रोकार्डियोग्राम (ईकेजी) कोरोनरी धमनी रोग के निदान में एक सरल लेकिन बेहद उपयोगी परीक्षण है। यह निर्दिष्ट स्थानों पर त्वचा पर रखे गए दस लीड का उपयोग करके कार्डियक चालन प्रणाली में विद्युत गतिविधि का पता लगाता है। यह शरीर विज्ञान के साथ-साथ हृदय की वास्तुकला की व्याख्या करता है।
इसमें आमतौर पर पेपर पर 12 लीड होते हैं जो परीक्षण के बाद मुद्रित होते हैं, और प्रत्येक लीड हृदय के एक अलग स्थान से मेल खाती है। दिल की दर, लय और अक्ष ईकेजी पर देखने के लिए सभी महत्वपूर्ण चीजें हैं। उसके बाद, तीव्र और पुरानी पैथोलॉजिक प्रक्रियाओं पर डेटा प्राप्त किया जा सकता है। तीव्र कोरोनरी सिंड्रोम में एसटी-सेगमेंट और टी-वेव असामान्यताएं देखी जा सकती हैं।
यह देखना भी संभव है कि क्या एसीएस अतालता में विकसित हुआ है। पुरानी स्थितियों में, ईकेजी अक्ष विचलन, बंडल शाखा अवरोध और वेंट्रिकुलर हाइपरट्रॉफी को प्रकट कर सकता है। ईकेजी भी एक कम लागत वाली, आसानी से सुलभ परीक्षण पद्धति है जो उपयोगकर्ता पर निर्भर नहीं है।
- इकोकार्डियोग्राफी
इकोकार्डियोग्राफी एक प्रकार का हार्ट अल्ट्रासोनोग्राफी है। यह परीक्षण का एक गैर-इनवेसिव तरीका है जिसका उपयोग तीव्र और पुरानी दोनों स्थितियों के साथ-साथ रोगी और बाह्य रोगी सेटिंग्स में किया जाता है। यह तीव्र परिस्थितियों में दीवार की गति, वाल्वुलर रिगर्जिटेशन और स्टेनोसिस, संक्रामक या ऑटोइम्यून बीमारियों और चैंबर व्यास पर जानकारी प्रकट कर सकता है।
इसका उपयोग फुफ्फुसीय अन्त: शल्यता जैसे तीव्र फुफ्फुसीय रोगों के निदान के लिए भी किया जा सकता है। पेरिकार्डियल गुहा का भी मूल्यांकन किया जाता है। यह पुरानी स्थितियों में ऊपर बताई गई जानकारी के साथ-साथ चिकित्सा की प्रतिक्रिया को देखने के लिए किया जा सकता है। इसका उपयोग बाह्य रोगी वातावरण में तनाव परीक्षण के हिस्से के रूप में भी किया जाता है। निदान के अलावा, इसका एक चिकित्सीय उद्देश्य है; उदाहरण के लिए, इकोकार्डियोग्राफी द्वारा निर्देशित सुई के साथ पेरिकार्डियोसेंटेसिस किया जा सकता है। यह परीक्षण उपयोगकर्ता पर निर्भर है और ईकेजी की तुलना में अधिक महंगा हो सकता है।
- तनाव परीक्षण
तनाव परीक्षण कोरोनरी धमनी रोग का आकलन करने का एक गैर-इनवेसिव तरीका है। जब एक उपयुक्त स्थिति में पढ़ा जाता है, तो यह संदिग्ध एनजाइना या एनजाइना के मामले में हृदय रोग को नियंत्रित करने या खारिज करने में उपयोगी होता है। पूरे परीक्षण में हृदय को कृत्रिम रूप से तनाव दिया जाता है, और यदि रोगी में एसटी खंडों में विशिष्ट असामान्य ईकेजी असामान्यताएं या एनजाइना के लक्षण हैं, तो परीक्षण समाप्त हो जाता है और कोरोनरी धमनी रोग की पुष्टि की जाती है।
तनाव परीक्षण कोरोनरी धमनी रोग का आकलन करने का एक गैर-इनवेसिव तरीका है। जब एक उपयुक्त स्थिति में पढ़ा जाता है, तो यह संदिग्ध एनजाइना या एनजाइना के मामले में हृदय रोग को नियंत्रित करने या खारिज करने में उपयोगी होता है। पूरे परीक्षण में हृदय को कृत्रिम रूप से तनाव दिया जाता है, और यदि रोगी में एसटी खंडों में विशिष्ट असामान्य ईकेजी असामान्यताएं या एनजाइना के लक्षण हैं, तो परीक्षण समाप्त हो जाता है और कोरोनरी धमनी रोग की पुष्टि की जाती है।
- छाती का एक्स-रे
छाती का एक्स-रे हृदय रोग के पहले मूल्यांकन का एक महत्वपूर्ण हिस्सा है। स्टैंडिंग पोस्टरोएंटीरियर (पीए) और बाएं पार्श्व डेक्यूबिटस इमेजिंग छवियां विशिष्ट हैं। एंटेरोपोस्टीरियर (एपी) प्रक्षेपण कभी-कभी अधिग्रहित किया जाता है, विशेष रूप से रोगी के लेटने के साथ रोगी सेटिंग्स में; फिर भी, एपी फिल्मों की व्याख्या गंभीर रूप से बाधित है। पीए और एपी दृश्यों का सही विश्लेषण करने से हृदय, फेफड़े और वाहिका पर महत्वपूर्ण और लागत प्रभावी जानकारी मिलती है। महत्वपूर्ण जानकारी को अनदेखा करने से बचने के लिए व्याख्या चरण-दर-चरण तरीके से की जानी चाहिए।
- रक्त का काम
रक्त परीक्षण निदान करने और चिकित्सा प्रतिक्रियाओं का मूल्यांकन करने में सहायता करता है। आपातकालीन स्थितियों में, हृदय एंजाइम और बी-टाइप नैट्रियूरेटिक पेप्टाइड्स अक्सर पूर्ण रक्त गणना और चयापचय पैनलों के अलावा किए जाते हैं। बीएनपी कार्डियोजेनिक वॉल्यूम ओवरलोड पर जानकारी प्रदान करता है, हालांकि इसकी सीमाएं हैं।
यह गुर्दे की बीमारी में अतिरंजित और मोटापे में अतिरंजित किया जा सकता है। सीके और ट्रोपोनिन जैसे कार्डियक एंजाइम एक तीव्र इस्केमिया घटना का पता लगा सकते हैं। पुरानी स्थितियों में, एक लिपिड पैनल मूल्यवान पूर्वानुमान जानकारी दे सकता है। सी-रिएक्टिव प्रोटीन (सीआरपी) और एरिथ्रोसाइट अवसादन दर (ईएसआर) का उपयोग तीव्र पेरिकार्डिटिस जैसी बीमारियों के निदान के लिए किया जा सकता है।
लिवर फंक्शन टेस्ट (एलएफटी) का उपयोग एक घुसपैठ प्रक्रिया के लिए स्क्रीन करने के लिए किया जा सकता है जो एक ही समय में यकृत और हृदय दोनों को नुकसान पहुंचा सकता है, जैसे कि हेमोक्रोमैटोसिस। यकृत परीक्षणों का उपयोग उच्च दाहिने दिल के दबाव की जांच करने के लिए भी किया जाता है, खासकर पुराने मामलों में।
- कार्डियक कैथीटेराइजेशन
कार्डियक कैथीटेराइजेशन इस्केमिक कोरोनरी हृदय रोग का आकलन करने का स्वर्ण मानक और सबसे विश्वसनीय तरीका है। हालांकि, यह संभावित जोखिमों के साथ एक घुसपैठ उपचार है। तकनीक हर किसी के लिए उपयुक्त नहीं है। सीएडी के लिए एक मध्यवर्ती प्रीटेस्ट संभावना वाले रोगी आमतौर पर गैर-एसीएस सेटिंग्स में इसके लिए सबसे अच्छे उम्मीदवार होते हैं।
सभी एसटीईएमआई रोगियों और चुने हुए एनएसटीईएमआई रोगियों को एसीएस स्थिति में तत्काल कार्डियक कैथीटेराइजेशन दिया जाता है। यह तकनीक एक कार्डियक कैथीटेराइजेशन लैब में की जाती है, क्षमता की आवश्यकता होती है, और हल्के बेहोश करने की क्रिया के तहत किया जाता है। तकनीक में कंट्रास्ट एक्सपोजर शामिल है, जिसके परिणामस्वरूप गंभीर एलर्जी प्रतिक्रियाएं और गुर्दे की क्षति हो सकती है।
इस्केमिक हृदय रोग उपचार
कोरोनरी धमनी रोग खुद को स्थिर इस्केमिक हृदय रोग (एसआईएचडी) या तीव्र कोरोनरी सिंड्रोम (एसीएस) (एसीएस) के रूप में प्रकट कर सकता है। पहला एक पुरानी स्थिति में दिखाई देता है, जबकि बाद वाला एक तीव्र सेटिंग में दिखाई देता है। उपचार बीमारी के प्रकार पर निर्धारित किया जाता है। हम प्रत्येक उपप्रकार के प्रबंधन को अलग से देखेंगे:
स्थिर इस्केमिक हृदय रोग
स्थिर इस्केमिक हृदय रोग का सबसे आम लक्षण स्थिर एनजाइना है। स्थिर एनजाइना को सबस्टर्नल सीने की असुविधा या दबाव के रूप में परिभाषित किया गया है जो प्रयास या मानसिक तनाव के साथ बढ़ता है और आराम या नाइट्रोग्लिसरीन द्वारा कम होता है और कम से कम दो महीने तक रहता है। यह समझना महत्वपूर्ण है कि पारंपरिक अंगीनल लक्षण गायब हो सकते हैं और यह महिलाओं, बुजुर्गों और मधुमेह जैसे विशेष जनसांख्यिकीय समूहों में एटिपिकल लक्षणों और परिश्रमात्मक डिस्पेनिया के साथ अलग-अलग दिखा सकता है।
एसआईएचडी के इलाज के लिए गैर-फार्माकोलॉजिकल और फार्माकोलॉजिकल थेरेपी का उपयोग किया जाता है। धूम्रपान बंद करना, नियमित व्यायाम, वजन घटाने, अच्छा मधुमेह और उच्च रक्तचाप नियंत्रण, और एक संतुलित आहार सभी जीवन शैली में बदलाव के उदाहरण हैं। कार्डियोप्रोटेक्टिव और एंटीएंजेनल दवाएं फार्माकोलॉजिकल उपचार के उदाहरण हैं।
प्रत्येक रोगी को कम खुराक एस्पिरिन, बीटा-ब्लॉकर्स, आवश्यकतानुसार नाइट्रोग्लिसरीन और मध्यम से उच्च तीव्रता वाले स्टेटिन का संयोजन मिलना चाहिए। यदि यह लक्षणों का प्रबंधन नहीं करता है, तो बीटा-ब्लॉकर दवा को 55-60 की हृदय गति तक बढ़ाया जाना चाहिए, और कैल्शियम चैनल ब्लॉकर्स और लंबे समय तक काम करने वाले नाइट्रेट्स के अलावा जांच की जानी चाहिए।
दुर्दम्य अंगिनल लक्षणों को कम करने के लिए, रनोलाज़िन जोड़ा जा सकता है। यदि अधिकतम प्रबंधन एनजाइना को राहत देने में विफल रहता है, तो कोरोनरी आर्किटेक्चर को देखने के लिए कार्डियक कैथीटेराइजेशन किया जाना चाहिए, और रोगी प्रोफ़ाइल के आधार पर परक्यूटेनियस कोरोनरी हस्तक्षेप (पीसीआई) या कोरोनरी धमनी बाईपास ग्राफ्ट (सीएबीजी) का विकल्प बनाया जाना चाहिए।
तीव्र कोरोनरी सिंड्रोम
तीव्र कोरोनरी सिंड्रोम को अचानक शुरू होने वाली छाती की असुविधा या दबाव की विशेषता है जो आम तौर पर गर्दन और बाएं हाथ तक फैलता है और अक्सर डिस्पेनिया, धड़कन, भटकाव, सिंकोप, कार्डियक अरेस्ट, या नई शुरुआत वाले कंजेस्टिव दिल की विफलता के साथ होता है। एसटीईएमआई के लिए आकलन करने के लिए सभी एसीएस रोगियों के लिए शीघ्र ईकेजी की आवश्यकता होती है, और अक्सर एक आपातकालीन चिकित्सा सेवा टीम द्वारा पूर्व-अस्पताल किया जाता है।
एसटीईएमआई की पहचान सन्निहित अंग या प्रीकॉर्डियल लीड (वी 2 और वी 3 को छोड़कर) में 1 मिमी एसटी ऊंचाई की उपस्थिति से की जाती है। वी 2 और वी 3 में एसटीईएमआई का निदान करने के लिए, पुरुषों में 2 मिमी ऊंचाई होनी चाहिए और महिलाओं के पास 1.5 मिमी ऊंचाई होनी चाहिए।
उच्च खुराक स्टेटिन दवा और बीटा-ब्लॉकर्स को भी जल्द से जल्द शुरू किया जाना चाहिए। रोगी की विशेषताओं के आधार पर, पी 2 वाई 12 इनहिबिटर (प्रासुग्रेल, टिकाग्रेलर, या प्रासुग्रेल) शुरू किया जाना चाहिए। एनएसटीई एसीएस वाले रोगियों को हेपरिन या एनोक्सापैरिन जैसे एंटीकोआगुलंट्स के साथ इलाज किया जाना चाहिए। मध्यवर्ती से उच्च टीआईएमआई मूल्यों (>2) वाले रोगियों के लिए, एनएसटीईएमआई के लिए 24 घंटे के भीतर प्रारंभिक इनवेसिव उपचार की सिफारिश की जाती है।
कोरोनरी धमनी रोग की दीर्घकालिक देखभाल के लिए कार्डियोलॉजिस्ट और परिवार के डॉक्टरों के नियमित दौरे आवश्यक हैं। दवा का पालन और जीवन शैली में बदलाव महत्वपूर्ण हैं।
विभेदक निदान
फेफड़ों, पेट, बड़ी नसों और मस्कुलोस्केलेटल अंगों जैसे आसपास के अंगों के लिए हृदय की निकटता के कारण, कोरोनरी धमनी रोग में विभिन्न प्रकार के अंतर निदान होते हैं। तीव्र एंजिनल सीने में दर्द को तीव्र पेरिकार्डिटिस, मायोकार्डिटिस, प्रिंजमेटल एनजाइना, पेरिकार्डियल बहाव, तीव्र ब्रोंकाइटिस, निमोनिया, प्लुरिटिस, फुफ्फुस बहाव, महाधमनी विच्छेदन, जीईआरडी, पेप्टिक अल्सर रोग, एसोफैगल गतिशीलता असामान्यताएं और कॉस्टोकॉन्ड्राइटिस के रूप में गलत समझा जा सकता है।
स्थिर इस्केमिक हृदय रोग को जीईआरडी, पेप्टिक अल्सर रोग, कॉस्टोकॉन्ड्राइटिस और प्लुरिटिस के लिए भी गलत समझा जा सकता है। अंतर निदान को संकीर्ण करने और उचित निदान प्राप्त करने के लिए, इतिहास, शारीरिक परीक्षा और नैदानिक जांच सावधानीपूर्वक की जानी चाहिए।
लक्षण आधारित रोग निदान
रोग का पूर्वानुमान कई चर द्वारा निर्धारित किया जाता है, जिनमें से कुछ को बदला जा सकता है जबकि अन्य नहीं कर सकते हैं। कुछ निर्धारक रोगी की उम्र, लिंग, पारिवारिक इतिहास और आनुवंशिकी, जातीयता, भोजन और धूम्रपान की आदतें, दवा अनुपालन, स्वास्थ्य देखभाल पहुंच और वित्तीय स्थिति और प्रभावित धमनियों की संख्या हैं। मधुमेह मेलेटस, उच्च रक्तचाप, डिस्लिपिडेमिया, और पुरानी गुर्दे की बीमारी सभी कोमोरिड बीमारियां हैं जो समग्र परिणाम को प्रभावित करती हैं।
जटिलताओं
कोरोनरी धमनी रोग से जुड़ी सबसे आम जटिलताएं अतालता, तीव्र कोरोनरी सिंड्रोम, कंजेस्टिव हार्ट फेल्योर, माइट्रल रिगर्जिटेशन, वेंट्रिकुलर मुक्त दीवार टूटना, पेरिकार्डिटिस, एन्यूरिज्म विकास और म्यूरल थ्रोम्बी हैं।
बच्चों में इस्केमिक हृदय रोग
बच्चों में इस्केमिक हृदय रोग अक्सर समीपस्थ कोरोनरी धमनियों के शारीरिक दोषों, कोरोनरी फिस्टुला, कावासाकी बीमारी, या कार्डियक सर्जरी के दौरान कोरोनरी धमनी क्षति के कारण होता है। इस्केमिया का निदान तनाव या आराम करने वाले इकोकार्डियोग्राफी, रेडियोन्यूक्लाइड छिड़काव परीक्षण, या कार्डियक चुंबकीय अनुनाद इमेजिंग का उपयोग करके बच्चों में किया जा सकता है, हालांकि दो क्षेत्रों में दो विसंगतियों की आवश्यकता नहीं है। इस्केमिया उपचार में सर्जिकल या कार्डियक इंटरवेंशनल प्रक्रियाएं शामिल हो सकती हैं।
समाप्ति
इस्केमिक हृदय रोग (आईएचडी) सबसे गंभीर हृदय स्थितियों में से एक है, जो मायोकार्डियल कोशिकाओं में ऑक्सीजन प्रवाह की कमी की विशेषता है।
हृदय का इस्केमिया परिवर्तनशील और अपरिवर्तनीय कारणों के मिश्रण के कारण होता है। प्रत्येक नियमित नियुक्ति पर, प्राथमिक देखभाल चिकित्सकों को परिवर्तनीय जोखिम कारक संशोधन पर ध्यान केंद्रित करना चाहिए। मधुमेह, उच्च रक्तचाप और कोलेस्ट्रॉल के स्तर को नियंत्रित करना, साथ ही धूम्रपान छोड़ना, वजन कम करना और व्यायाम करना, एक महत्वपूर्ण प्रभाव डाल सकता है। चूंकि यह एक विश्वव्यापी सार्वजनिक स्वास्थ्य समस्या है, इसलिए स्कूल पाठ्यक्रम और विभिन्न मीडिया आउटलेट्स में अधिक जागरूकता उत्पन्न की जानी चाहिए।