Aortabillentyű csere (AVR)
Áttekintés
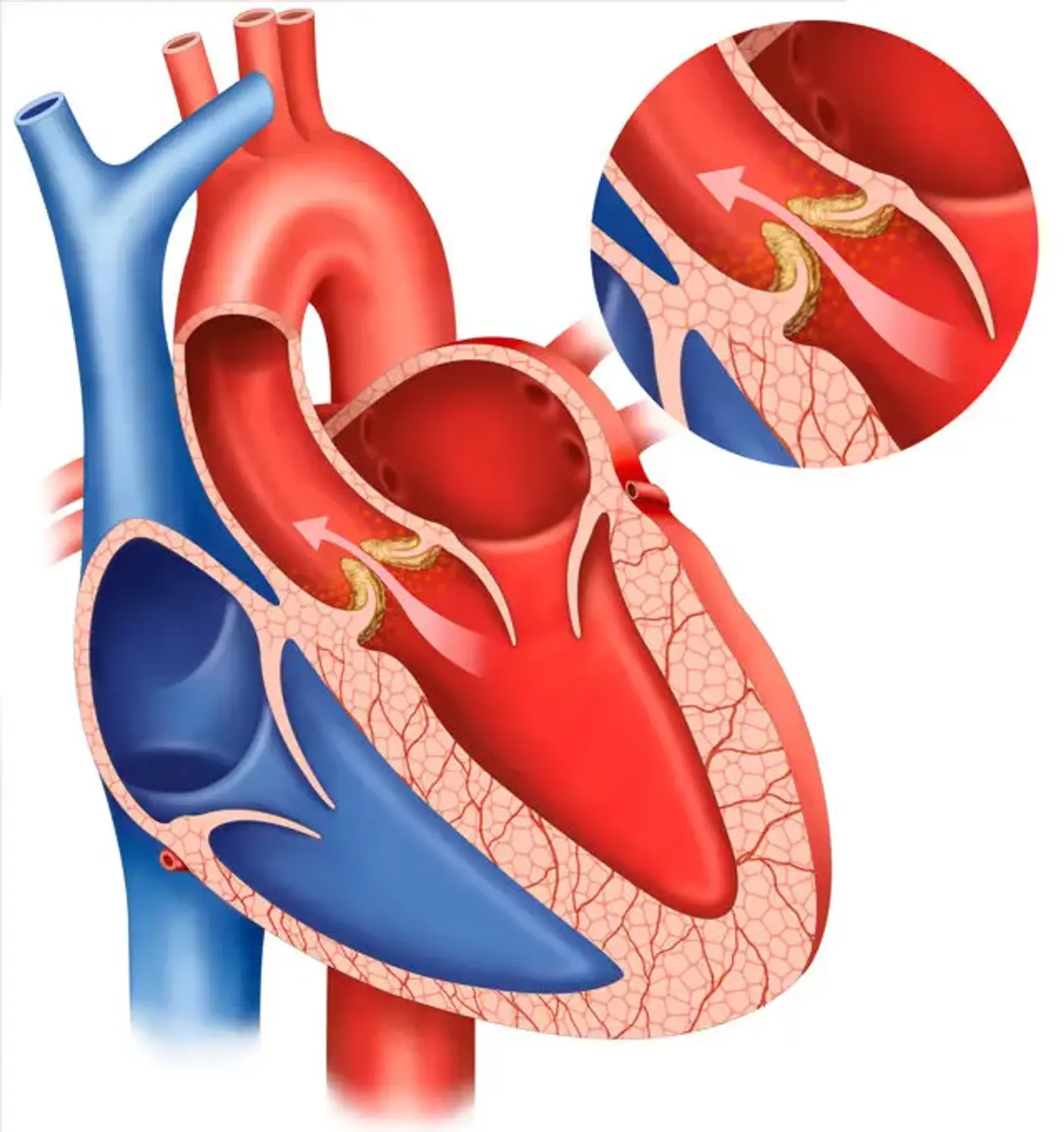
Az aortabillentyű regurgitációját (AVR) úgy definiálják, mint diasztolés aorta vér refluxot a bal kamrába (LV). Az akut AR-t jelentős tüdőödéma és hipotenzió jellemzi, és sebészeti vészhelyzetnek tekintik. A krónikus, súlyos AVR az LV térfogat és a nyomás túlterhelés kombinációját eredményezi. Szisztolés hipertónia és széles pulzusnyomás kíséri, amelyek megmagyarázzák a perifériás fizikai tüneteket, például a határoló impulzusokat.
A szisztolés hipertónia növeli az utóterhelést, ami progresszív LV dilatációhoz és szisztolés diszfunkcióhoz vezet. Az echokardiográfia az AVR legjelentősebb diagnosztikai tesztje. Lehetővé teszi az AVR forrásának, valamint az AR súlyosságának és az LV méretére, működésére és hemodinamikájára gyakorolt hatásának meghatározását.
Sok krónikus, súlyos AVR-ben szenvedő személy évekig élhet normális LV funkcióval és tünetek nélkül. Ezek az egyének nem igényelnek műtétet, de szorosan figyelemmel kell kísérni a tünetek megjelenését vagy az LV dilatációt / diszfunkciót. Mielőtt az LV ejekciós frakció 55% alá csökken, vagy az LV végdiasztolés dimenzió eléri az 55 mm-t, műtétet kell fontolóra venni.
Hacsak nincsenek jelentős társbetegségek vagy egyéb ellenjavallatok, a tüneteket mutató személyeknek műtétet kell végezniük. Az értágító alapú gyógykezelés fő célja a normál LV funkcióval rendelkező, tünetmentes betegek műtétjének elhalasztása, vagy olyan betegek kezelése, akiknek a műtét nem lehetséges.
Az értágító kezelés célja a szisztolés artériás nyomás jelentős csökkentése. A jövőbeni terápiák a molekuláris útvonalakra koncentrálhatnak, hogy elkerüljék az LV átalakítását és a fibrózist.
Az AVR epidemiológiája
A krónikus AVR gyakorisága és az akut AVR előfordulása továbbra sem ismert. Még egészséges egyéneknél is gyakori megfigyelés az AVR echokardiográfiával történő nyomon követése. Úgy tűnik, hogy jobban érinti a férfiakat, mint a nőket (13 százalék vs. 8,5 százalék). Az AVR prevalenciája az életkor előrehaladtával emelkedik, és 50 éves kor után a leggyakoribb. Az AVR gyakorisága az Egyesült Államokban a becslések szerint 4,9 és 10% között van.
Hogyan alakul ki és okoz klinikai tüneteket az AVR?
Az AVR a bal kamra térfogatának növekedését idézi elő. Az LV végdiasztolés térfogatának növekedése LV dilatációt és excentrikus hipertrófiát eredményez. Ez lehetővé teszi a nagyobb lökettérfogat kiadását. Az LV által kiürített teljes lökettérfogat AVR-es betegeknél az effektív lökettérfogat és a regurgitáns térfogat összege. Ennek eredményeként az AVR nagyobb előterheléshez kapcsolódik. Laplace szabálya szerint az LV dilatáció növeli az LV szisztolés feszültséget. Ez, valamint a magasabb szisztolés vérnyomás, amelyet a teljes előremenő lökettérfogat növekedése okoz, nagyobb utóterhelést eredményez.
Az LV dilatáció és a hipertrófia kombinációja kompenzálja az LV funkciót. Az idő múlásával azonban a fal megvastagodása nem tud lépést tartani a hemodinamikai terheléssel, ami a szisztolés funkció és az ejekciós frakció csökkenését eredményezi.
Az LV dekompenzál, ami csökkenti a megfelelést és magasabb LV végdiasztolés nyomást és térfogatot eredményez. A bal pitvari, pulmonalis artériás ék, pulmonalis artériás, jobb kamrai (RV) és jobb pitvari nyomás emelkedik a betegség előrehaladtával, de a hatékony (előre) szívteljesítmény csökken. A pulmonális torlódás miatt a szívelégtelenség tünetei, például dyspnoe, orthopnea és paroxysmal éjszakai dyspnoe jelentkeznek.
A nagyobb LV tömeg szükségessé teszi a szívizom oxigén fokozott felhasználását. Ezenkívül csökken a koszorúér perfúziós nyomása. Ennek következtében miokardiális ischaemia és terheléses mellkasi diszkomfort következik be.
Az LV kompenzációs mechanizmusai nem fejlődnek elég gyorsan akut súlyos AR-ben szenvedő egyéneknél ahhoz, hogy alkalmazkodjanak a regurgitáns térfogatterheléshez. Az LV diasztolés nyomás gyors emelkedése hirtelen tüdőödémát és kardiogén sokkot okozhat. Az LV térfogatának és nyomásának hirtelen akut emelkedése következtében akár diasztolés mitralis regurgitáció is kialakulhat.
Melyek az AVR lehetséges okai?
Az AR-t az aorta szórólapok anomáliái, azok tartószerkezetei, például az aortagyökér és a gyűrű, vagy mindkettő által okozott rossz koaptáció okozza.
Elsődleges szelepbetegség:
A gyakori okok közé tartozik a meszes aortabillentyű-betegség, amely általában aorta stenosissal (AS) jár, de bizonyos fokú AR-rel társítható; fertőző endokarditisz, amely megváltoztatja a szórólapok anatómiáját; és egy szakadás vagy szakadás a felszálló aortában, ami aortacsúcs prolapsushoz vezet a komisszurális támogatás elvesztése miatt.
Az AR-t a veleszületetten bicuspid aortabillentyű (BAV) okozhatja a szelep elégtelen zárása vagy prolapsusa miatt, míg az AS a BAV gyakoribb következménye. A veleszületett AR kevésbé elterjedt okai közé tartoznak az egykomisszuralis és a quadricuspid szelepek, valamint a fenesztrált szelepszakadás.
Az aorta csúcs prolapsusa bizonyos kamrai septalis defektusban (VSD) szenvedő embereknél alakul ki. A reumás betegség az AV-csúcsok rostos beszivárgását okozza, ami visszahúzódást okoz, megakadályozva a normális nyitást a szisztolé során és a zárást a diasztolé során. A komiszkuszok fúziója vegyes AS-t és AVR-t eredményezhet. A reumás mitrális billentyűbetegség gyakran kíséri reumás aortabillentyű-betegséget.
A progresszív AVR-t a myxomatous aorta szelep degenerációja is okozhatja. A másodlagos AVR az AV szórólapok membrános subaorta stenosis okozta megvastagodásából és hegesedéséből eredhet. Az AVR-t a perkután aorta ballon valvotomia és a transzkatéter aortabillentyű-csere eljárások szövődményeként is dokumentálták.
A szelepes AVR egyre elterjedtebbé válik a bioprotetikai szelep szerkezeti lebomlása következtében. Az aorta csúcs avulziója vagy szakadása az akut AVR ritka oka. Az AVR egyéb, kevésbé elterjedt okai közé tartozik a szisztémás lupus erythematosus, a Takayasu-kór, a Whipple-betegség, a rheumatoid arthritis, a spondylitis ankylopoetica, a Jaccoud arthropathia, a szifilisz, a Crohn-betegség és az étvágycsökkentő gyógyszerek.
Elsődleges aorta gyökérbetegség:
Az aorta gyűrű alakú dilatációja az AV szórólapok elválasztását okozza, ami AVR-t eredményez. Az életkorral összefüggő változások, a cisztás mediális nekrózis, amely gyakran kapcsolódik a Marfan-szindrómához, vagy az osteogenesis imperfecta mind degeneratív változásokat okozhat az aorta gyökérében. A spondylitis ankylopoetica, a Behcet-kór, a pszoriázisos ízületi gyulladás, a reaktív ízületi gyulladással járó ízületi gyulladás, a fekélyes vastagbélgyulladás, a relapszáló polychondritis és az óriássejtes arteritis mind összefügg az aorta gyökér dilatációjával.
A súlyos, krónikus szisztémás hipertónia kitágíthatja az aorta annulusát, ami az AVR előrehaladását okozhatja. A retrográd aorta disszekció magában foglalhatja és megzavarhatja az aorta annulusát, ami AVR-t eredményez.
Milyen tünetek és fizikai jelek vannak az AVR-ben szenvedőknél?
Kórtörténet szerint:
A krónikus AVR tünetek fokozatosan, néha évtizedek alatt jelentkeznek. A terheléses dyspnoe, orthopnea, paroxysmal éjszakai dyspnoe, angina pectoris, szívdobogás és fejdobogás mind tünetek. Éjszakai angina akkor fordul elő, amikor a szívverés alvás közben lelassul, ami az artériás diasztolés nyomást veszélyesen alacsony szintre csökken.
Fizikális vizsgálattal:
A szisztolés hipertónia és a csökkent diasztolés nyomás következtében az AVR a kiszélesedett pulzusnyomással függ össze. Az apikális LV impulzus hiperdinamikus, oldalirányban és inferiorálisan elmozdult. Erős szisztolés izgalom érezhető a szív tövében, a suprasternalis bevágásban és a nyaki artériák felett. A hatalmas előremeneti térfogatok és az alacsony aorta diasztolés nyomás indukálják.
Az S1 normális, míg az S2 vagy megemelkedik (mert egy tágult aortagyökérre) vagy leeresztik (amikor az aorta szórólapok megvastagodnak). A nagyfrekvenciás, fújt, decrescendo diasztolés morajlás leginkább a bal szegycsont határán lévő harmadik interkostális résen hallható. Az AR zúgása könnyebben észlelhető a lejárat vége felé, amikor a beteg előre hajol.
A zúgás guggolással vagy izometrikus aktivitással növekszik, és vérnyomáscsökkentő eljárásokkal csökken. Mérsékelt AVR esetén ez a morgás korai diasztolés, és súlyos AVR-rel holodiasztolés felé halad.
A súlyos krónikus AVR perifériás jeleit a kiszélesedett impulzusnyomás okozza:
- Austin Flint mormogja: Halk hangú, közép-diasztolés morajlás hallatszott a legjobban a csúcson. Úgy gondolják, hogy a mitrális szelep idő előtti bezárása okozza az AR sugara miatt.
- Becker jel: A retina artériák látható pulzálása szemészeti szkópon keresztül
- Bisferiens impulzus: Kétfázisú pulzus a vér korai diasztolában történő visszaáramlása miatt
- Corrigan jel: Vízkalapács impulzus hirtelen elkeseredéssel és gyors összeomlással.
- de Musset jel: Fejcsóválás mindegyikkel artériás pulzálással.
- Duroziez jel: Szisztolés zúgás hallatszott a combcsont artériáján, amikor proximálisan összenyomódik, és diasztolés zörej, amikor sztetoszkóppal disztálisan összenyomódik.
- Gerhardt jel: A lép pulzációit splenomegalia jelenlétében észlelik.
- Domb jel: Az alsó végtag vérnyomása nagyobb, mint a felső végtag vérnyomása
- Mayne jel: 15 Hgmm-nél nagyobb diasztolés vérnyomáscsökkenés a kar felemelésekor
- Muller jel: Az uvula szisztolés pulzációja
- Quincke jel: Kapilláris pulzálás (kipirulás és sápadtság leginkább a köröm gyökerénél látható, amikor nyomást gyakorolnak a köröm hegyére).
- Rosenbach jel: A máj pulzálása
- Traube jel: Dübörgő "pisztolylövés" szisztolés és diasztolés hangok hallatszottak a combcsont artériáján
- Meg kell jegyezni, hogy ezek a névadó jelek különböző érzékenységekkel és sajátosságokkal rendelkeznek. Az aorta regurgitáció súlyosságának e jelek megnyilvánulására gyakorolt hatására vonatkozó bizonyítékok ritkák.
Akut AVR-ben a tünetek és a fizikai leletek a stroke térfogatának csökkenésével kapcsolatosak. Tachycardia, tachypnea és tüdőödéma jelenlévő betegek. Mivel az akut AR fizikális vizsgálati eredményei finomabbak, mint a krónikus AR-é, a diagnózist nehéz felállítani, ha a beteg dyspnoét és sokkot mutat. A magas gyanúindex elengedhetetlen a gyors diagnózishoz.
Hogyan értékelik és diagnosztizálják az AVR-t?
Az aorta regurgitáció kidolgozása a következő vizsgálatokat tartalmazza.
- Echokardiográfia
Az elsődleges diagnosztikai technika az echokardiográfia, amely pontos értékelést ad az aortabillentyű architektúrájáról, az aortagyökér anatómiájáról és az LV-ről.
A krónikus AVR-t bal kamrai dilatáció jellemzi. A későbbi fázisokig a szisztolés funkció normális, amint azt az EF csökkenése vagy a végszisztolés dimenzió növekedése is mutatja.
Súlyos AVR esetén a központi sugárszélesség nagyobb, mint az LV kiáramlási traktus (LVOT) 65% -a, a regurgitáns térfogat 60 ml / ütés, a tényleges regurgitáns nyílás területe nagyobb, mint 0,30, a regurgitáns frakció 50%, a vena contracta nagyobb, mint 0,6 cm, és a proximális csökkenő mellkasi aortában diasztolés áramlási megfordulás van.
Súlyos AVR-ben szenvedő egyéneknél az AVR sugár folyamatos hullámú Doppler profilja gyors lassulási időt jelez. A nagy lejtés azt jelenti, hogy az aorta és az LV közötti nyomás gyorsabban kiegyenlítődik a diasztolé során.
Mind az akut, mind a krónikus AVR-ben az elülső mitrális betegtájékoztató nagyfrekvenciás diasztolés csapkodása figyelhető meg, amelyet a regurgitáns sugár hatása okoz.
Az akut AR (TE) diagnosztizálására éjjeli transzthoracikus 2 dimenziós és M-módú echokardiográfia (TTE) és/vagy transzesophagealis echokardiogram (TEE) használható.
- Szív mágneses rezonancia
A kardiális MRI (CMR) egy alternatív diagnosztikai módszer, amely különösen hasznos azoknál az egyéneknél, akik a nem megfelelő akusztikai ablakok miatt az echokardiográfia ellenére további értékelést igényelnek. Ez a legpontosabb noninvazív módszer az LV végszisztolés térfogat, a diasztolés térfogat és a tömeg meghatározására. A növekvő aortában az antegrád és retrográd áramlási térfogatok felhasználhatók az AVR súlyosságának pontos becslésére.
- Szívkatéterezés
Ha nézeteltérés van a klinikai megjelenés és a nem invazív képalkotás között, az angiográfia információt nyújthat az AVR, a hemodinamika és a koszorúér-architektúra súlyosságáról. Ez magában foglalja a kontrasztanyag gyors befecskendezését az aortagyökérbe, valamint a jobb és bal elülső ferde vetületek rögzítését.
Hogyan kezelik az AVR-t?
Akut AVR:
Sürgősségi műtét ajánlott súlyos akut AVR esetén. Az orvosi kezelés korlátozott, és csak a beteg rövid stabilizálására használják. Az előreáramlás fokozása érdekében intravénás diuretikumokat és értágítókat (például nátrium-nitroprusszidot) használnak az utóterhelés csökkentésére. A szívteljesítmény javítása érdekében inotropok, például dopamin vagy dobutamin használhatók. A béta-blokkolókat kerülik, mert csökkentik a CO-t és lassítják a pulzusszámot, így az LV-nek több ideje marad a diasztolés töltésre. Az intra-aorta ballon ellenpulzálás nem ajánlott.
A műtétet el lehet halasztani az aktív fertőző endokarditisz okozta akut AVR-ben szenvedő betegeknél, akik az antibiotikumok megkezdése után 5-7 napig hemodinamikailag stabilak voltak. Ha azonban hemodinamikai instabilitás vagy tályog kialakulása következik be, az eljárást végre kell hajtani.
Krónikus AVR:
Monitorozás a betegség teljes időtartama alatt: Az enyhe vagy közepesen súlyos AVR-ben és normál szívméretben szenvedő tünetmentes személyeket klinikailag és echokardiográfiásan kell értékelni 12 vagy 24 havonta. A tartósan súlyos AVR-ben és normál LV-funkcióban szenvedő, tünetmentes betegeket 6 havonta kell értékelni.
Orvosi terápia: Az AVR-ben kevés indikáció van az orvosi kezelésre. A vazodilatátoros kezelést a krónikus AVR-rel összefüggő szisztémás artériás hipertónia kezelésére kell alkalmazni. Célszerű dihidropiridin kalciumcsatorna-blokkolókat vagy angiotenzin-konvertáló enzimgátlókat/angiotenzin receptor blokkolókat (ACEI/ARB-k) használni.
- A krónikus AR stádiuma: A krónikus AR-t 4 szakaszba sorolják a szívbillentyű-betegségben szenvedő betegek kezelésére vonatkozó 2020-as ACC / AHA iránymutatás alapján:
- A szakasz: Az AR kockázatának kitett betegek. Ezeknek a betegeknek nincsenek hemodinamikai következményei vagy tünetei.
- B szakasz: Progresszív AR. A betegek enyhe vagy közepesen súlyos AR, de normális LV szisztolés funkcióval rendelkeznek, és nincsenek klinikai tünetek.
- C szakasz: Tünetmentes súlyos AR. A betegek AR sugárszélessége nagyobb vagy egyenlő a bal kamrai kiáramlási traktus (LVOT) 65% -ával. A C szakasz az LV szisztolés funkciótól függően tovább van besorolva:
- C1: Normál LVEF (>50%) és enyhe vagy közepesen súlyos LV dilatáció (LVESD <50 mm).
- C2: Csökkent LVEF (<50%) súlyos LV dilatációval (LVESD >50 mm).
- D szakasz: Tünetekkel járó súlyos AR. Súlyos AR jet leletek echokardiográfián. Lehet normális vagy abnormális LVEF. A tünetek közé tartozik a terheléses dyspnoe, angina vagy szívelégtelenség.
Sebészeti kezelés: Az AR kezelési irányelvei az American Heart Association / American College of Cardiology 2020-as ajánlásain alapulnak. Az aortabillentyű-csere (AVR) az előnyben részesített terápia a súlyos, tünetekkel járó krónikus AR-ben és a súlyos tünetmentes krónikus AVR-ben szenvedő egyének számára LV szisztolés elégtelenséggel (LVEF 50 százalék).
Az AVR életképes választás a súlyos AVR-ben szenvedők számára is, akik tünetmentesek és normális LV funkcióval rendelkeznek (LVEF 50 százalék), de jelentős LV dilatációval rendelkeznek (LVESD index >25 mm / m2 vagy LVESD >50 mm).
Az AVR olyan súlyos AVR-ben szenvedő betegeknél is vizsgálható, akik tünetmentesek és nyugalmi állapotban normális LV szisztolés funkcióval rendelkeznek (LVEF 50 százalék, C1 stádium), de az eljárás minimális műtéti kockázata miatt egyre nagyobb az LV dilatációja (LV végdiasztolés dimenzió >65 mm).
Annak ellenére, hogy az iránymutatások a szelepműtétet javasolják, amikor tünetek, bal kamrai szisztolés diszfunkció vagy bal kamrai dilatáció alakul ki, az újabb tanulmányok, amelyek szubklinikai myocardialis diszfunkciót és irreverzibilis miokardiális fibrózist mutatnak krónikus AR-ben szenvedő betegeknél, megkérdőjelezik a beavatkozás időzítésére vonatkozó jelenlegi ajánlásokat.
Az AVR prognózisa
Akut AVR:
Az akut súlyos aorta regurgitáció működési kockázata lényegesen magasabb, mint a krónikus súlyos aorta regurgitációban. Az akut AVR-ben szenvedő betegek gyakran súlyosbító állapotokkal rendelkeznek, mint például a fertőző endokarditis vagy a boncoló aneurizma, ami csökkenti prognózisukat.
Krónikus AVR:
Még akkor is, ha az AVR súlyos, a tünetmentes krónikus AVR-t általában sok éven át általában pozitív prognózissal társítják. Az AVR súlyosságának, valamint az LV méretének és a szisztolés funkciónak a kvantitatív mérései jó előrejelzői a klinikai prognózisnak. Ha az LV diszfunkciót korán felfedezik, mielőtt az EF jelentősen csökkenne, az LV dilatáció előtt és a tünetek megjelenése előtt, akkor nagyobb valószínűséggel reverzibilis. A tartós elváltozások bekövetkezése előtt műtétre van szükség, mivel a műtét javítja a szívhalálozási arányt a magas kockázatú egyéneknél.
Amikor egy AVR-beteg tünetessé válik, állapota gyorsan romlik. Pangásos szívelégtelenség, akut tüdőödéma és hirtelen halál mind lehetséges. A NYHA III. vagy IV. osztályú tünetekkel rendelkező egyéneknek csak 30% -a él túl négy évet műtét nélkül.
Az AVR szövődményei
A krónikus AR korai stádiumai szubklinikaiak, és előfordulhat, hogy nincsenek indikációk vagy tünetek. A betegség előrehaladtával azonban hatással van a szív hemodinamikájára és működésére. Progresszív bal kamrai szisztolés diszfunkciót, pangásos szívelégtelenséget, ischaemiás kardiomiopátiát, aritmiát és esetleg hirtelen halált okozhat. Pangásos tünetekkel vagy testmozgási intoleranciával rendelkező egyéneknél a műtét előnyei meghaladják a veszélyeket; következésképpen a szelepműtét indokolt a problémák megelőzése érdekében.
Következtetés
Az aortabillentyű-regurgitáció (AVR) egy szívbillentyű-betegség, amelyet az aortabillentyűk nem megfelelő bezárása jellemez, ami a diasztolé során az aortából a bal kamrába (LV) történő vérvisszafolyást eredményez.
Az aorta regurgitáció lehet akut (bakteriális endokarditis vagy aorta disszekció miatt) vagy krónikus (veleszületett bicuspid szelep vagy reumás láz miatt), és szelephiba vagy aorta rendellenesség okozhatja.
Az akut AVR legtöbb esetben az LV funkció gyors csökkenését eredményezi, amelyet tüdőödéma és szív dekompenzáció követ. A krónikus AR hosszú ideig kompenzálható, és csak akkor válik tünetivé, ha bal szívelégtelenség lép fel.
Egy S3 és egy magas hangú, decrescendo korai diasztolés morajlás hallható az auscultationon. A kiszélesített impulzusnyomás egy másik megkülönböztető diagnosztikai jellemző. A legjelentősebb diagnosztikai eszköz, mind a diagnózis megállapítására, mind a betegség mértékének értékelésére, az echokardiográfia.
A tünetmentes egyének konzervatív terápiája a tünetek kontrollját és a tolerálható fizikai aktivitást foglalja magában. Azok a betegek, akik tüneteket mutatnak, vagy jelentősen csökkent az LV funkciójuk, sebészeti beavatkozást igényelnek, jellemzően aortabillentyű-cserét.