Penggantian Katup Aorta (AVR)
Ikhtisar
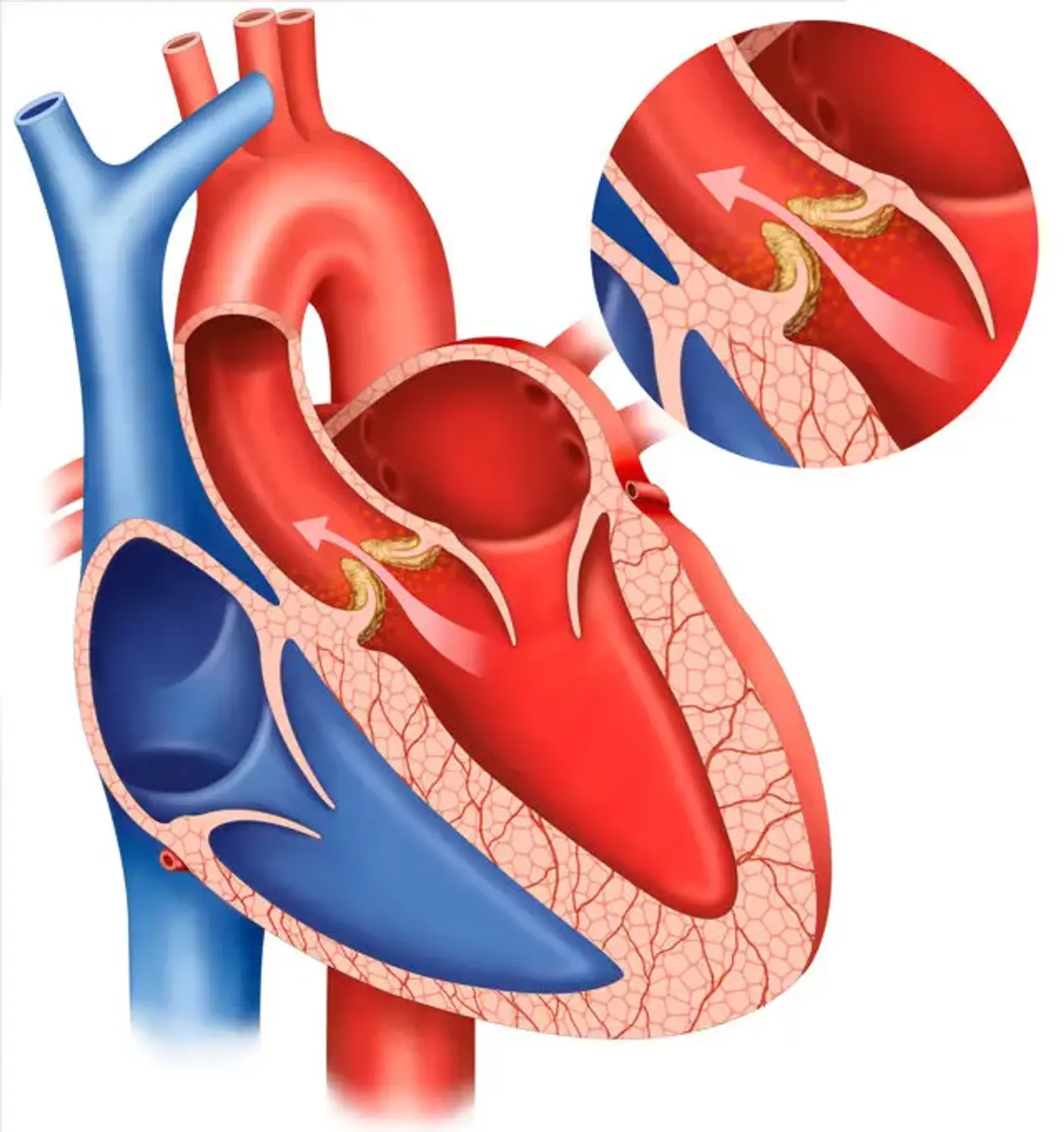
Regurgitasi katup aorta (RKA) didefinisikan sebagai aliran balik darah aorta diastolik ke ventrikel kiri (VK). RKA akut ditandai dengan edema paru yang signifikan dan hipotensi serta dianggap sebagai keadaan darurat bedah. RKA kronis yang parah menghasilkan kombinasi dari volume VK dan beban tekanan. Hal ini disertai dengan hipertensi sistolik dan tekanan nadi yang lebar, yang menjelaskan gejala fisik perifer seperti denyut nadi yang kuat.
Hipertensi sistolik menyebabkan peningkatan afterload, yang mengarah pada dilatasi VK progresif dan disfungsi sistolik. Ekokardiografi adalah tes diagnostik yang paling signifikan untuk PKA. Ini memungkinkan penentuan sumber RKA serta tingkat keparahan AR dan dampaknya pada ukuran, fungsi, dan hemodinamik VK.
Banyak individu dengan RKA kronis yang parah dapat hidup selama bertahun-tahun dengan fungsi VK normal dan tanpa gejala. Individu ini tidak memerlukan operasi, tetapi mereka harus dipantau dengan ketat untuk munculnya gejala atau dilatasi/dysfungsi VK. Sebelum fraksi ejeksi VK turun di bawah 55% atau dimensi diastolik akhir VK mencapai 55 mm, operasi harus dipertimbangkan.
Kecuali ada komorbiditas yang signifikan atau kontraindikasi lain, individu yang mengalami gejala harus menjalani operasi. Tujuan utama pengobatan medis berbasis vasodilator adalah untuk menunda operasi pada pasien asimtomatik dengan fungsi VK normal atau mengobati pasien yang tidak memungkinkan dilakukan operasi.
Tujuan dari pengobatan vasodilator adalah menurunkan tekanan arteri sistolik secara signifikan. Terapi masa depan dapat difokuskan pada jalur molekuler untuk menghindari remodeling dan fibrosis VK.
Epidemiologi PKA
Frekuensi RKA kronis dan kejadian RKA akut masih tidak diketahui. Bahkan pada individu yang sehat, melacak RKA melalui ekokardiografi adalah pengamatan yang umum. Terlihat memengaruhi pria lebih banyak daripada wanita (13 persen vs 8,5 persen). Prevalensi PKA meningkat seiring dengan bertambahnya usia dan paling umum terjadi setelah usia 50 tahun. Frekuensi PKA di Amerika Serikat diperkirakan antara 4,9 dan 10%.
Bagaimana PKA berkembang dan menyebabkan gejala klinis?
PKA menginduksi peningkatan volume ventrikel kiri. Peningkatan volume diastolik akhir ventrikel kiri menyebabkan dilatasi ventrikel kiri dan hipertrofi eksentrik. Hal ini memungkinkan untuk mengejakan volume stroke yang lebih tinggi. Total volume stroke yang dikeluarkan oleh ventrikel kiri pada pasien PKA adalah jumlah dari volume stroke efektif dan volume regurgitasi. Akibatnya, PKA terkait dengan preload yang lebih besar. Menurut aturan Laplace, dilatasi ventrikel kiri meningkatkan tegangan sistolik ventrikel kiri. Hal ini, bersamaan dengan peningkatan tekanan darah sistolik yang disebabkan oleh peningkatan total volume stroke, mengakibatkan afterload yang lebih besar.
Kombinasi dari dilatasi dan hipertrofi ventrikel kiri mengkompensasi fungsi ventrikel kiri. Namun, seiring berjalannya waktu, penebalan dinding gagal mengikuti beban hemodinamik, mengakibatkan penurunan fungsi sistolik dan fraksi ejeksi.
Ventrikel kiri mengalami dekompensasi, yang mengakibatkan penurunan ketaatan dan peningkatan tekanan dan volume diastolik akhir ventrikel kiri. Tekanan atrium kiri, tekanan gelombang arteri pulmonalis, tekanan arteri pulmonalis, ventrikel kanan (VK), dan tekanan atrium kanan meningkat seiring dengan perkembangan penyakit, tetapi debit jantung efektif (forward) menurun. Karena adanya kongesti paru, gejala gagal jantung seperti dispnea, ortopnea, dan dispnea nokturnal paroksismal muncul.
Massa ventrikel kiri yang lebih besar memerlukan penggunaan oksigen miokard yang lebih tinggi. Selain itu, tekanan perfusi koroner menurun. Iskemia miokard dan ketidaknyamanan dada saat berolahraga terjadi sebagai akibat dari ini.
Mekanisme kompensasi ventrikel kiri tidak berkembang cukup cepat pada individu dengan RKA akut yang parah untuk menampung beban volume regurgitasi. Peningkatan cepat tekanan diastolik ventrikel kiri dapat mengakibatkan edema paru tiba-tiba dan syok kardiogenik. Akibat dari peningkatan volume dan tekanan ventrikel kiri yang tiba-tiba akut, bahkan regurgitasi mitral diastolik dapat berkembang.
Apa saja kemungkinan penyebab PKA?
RKA disebabkan oleh malkoaptasi daun katup aorta yang disebabkan oleh anomali pada daun katup aorta, struktur pendukungnya seperti akar aorta dan annulus, atau keduanya.
Penyakit Katup Primer:
Penyebab umum termasuk penyakit katup aorta kalsifik, yang biasanya terkait dengan stenosis aorta (SA) tetapi dapat terkait dengan sejumlah derajat RKA; endokarditis infektif, yang mengubah anatomi daun katup; dan robekan atau luka pada aorta naik, yang menyebabkan prolaps katup aorta karena hilangnya dukungan komisural.
RKA dapat disebabkan oleh katup aorta bikuspid kongenital (BAV) karena penutupan yang tidak memadai atau prolaps katup, sedangkan SA adalah konsekuensi yang lebih umum dari BAV. Penyebab kongenital RKA yang kurang umum meliputi katup unikomisural dan kuadrikuspid, serta robekan katup berfenestrasi.
Prolaps katup aorta berkembang pada beberapa orang dengan defek septum ventrikel (VSD). Penyakit rematik menyebabkan infiltrasi fibrosis dari katup AV, yang menyebabkan retraksi, mencegah pembukaan normal selama sistol dan penutupan selama diastol. Fusi komisur dapat menghasilkan campuran SA dan RKA. Penyakit katup mitral rematik sering disertai dengan penyakit katup aorta rematik.
Degenerasi katup aorta mioksomatosa juga dapat menyebabkan progresif PKA. PKA sekunder dapat terjadi karena pengentalan dan pengikatan daun katup AV yang disebabkan oleh stenosis subaorta membranosa. PKA juga telah didokumentasikan sebagai komplikasi dari valvotomi balon aorta percutaneous dan prosedur penggantian katup aorta transkateter.
PKA valvular semakin umum terjadi akibat degradasi struktural katup bioprostetik. Avulsi atau robekan katup aorta adalah penyebab RKA akut yang jarang. Penyebab RKA lain yang kurang umum meliputi lupus eritematosus sistemik, penyakit Takayasu, penyakit Whipple, artritis rheumatoid, spondilitis ankilosa, arthropathy Jaccoud, sifilis, penyakit Crohn, dan obat penekan nafsu makan.
Penyakit Akar Aorta Primer:
Dilatasi annulus aorta menyebabkan daun katup AV terpisah, yang mengakibatkan RKA. Perubahan terkait usia, nekrosis medial kistik, yang sering terkait dengan sindrom Marfan, atau osteogenesis imperfecta dapat menghasilkan perubahan degeneratif pada akar aorta. Spondilitis ankilosa, penyakit Behcet, arthritis psoriatik, arthritis yang terkait dengan arthritis reaktif, kolitis ulserativa, polikondritis berulang, dan arteritis sel raksasa semuanya terkait dengan dilatasi akar aorta.
Hipertensi sistemik kronis yang parah dapat memperluas annulus aorta, menyebabkan kemajuan RKA. Disseksi aorta retrograd dapat melibatkan dan mengganggu annulus aorta, menyebabkan RKA.
Apa saja gejala dan tanda fisik pada pasien dengan PKA?
Berdasarkan Riwayat Medis:
Gejala PKA kronis muncul secara bertahap, terkadang selama beberapa dekade. Dispnea saat berolahraga, ortopnea, dispnea nokturnal paroksismal, angina pektoris, palpasi, dan derau di kepala adalah beberapa gejala. Angina nokturnal terjadi ketika detak jantung melambat saat tidur, sehingga tekanan diastolik arteri menurun menjadi sangat rendah.
Berdasarkan Pemeriksaan Fisik:
Akibat hipertensi sistolik dan penurunan tekanan diastolik, PKA terkait dengan peningkatan tekanan nadi. Impuls ventrikel kiri apikal hiperdinamik dan terdislokasi ke lateral dan inferior. Terkadang dapat dirasakan getaran sistolik yang kuat di dekat dasar jantung, notch suprasternal, dan di atas arteri karotis. Hal ini disebabkan oleh volume stroke besar ke depan dan tekanan diastolik aorta yang rendah.
S1 normal, sedangkan S2 baik meningkat (karena akar aorta melebar) atau menurun (ketika daun katup aorta mengalami penebalan). Derau diastolik menurun, berfrekuensi tinggi, dan decrescendo terdengar paling baik di celah interkostal ketiga pada batas sternum kiri. Derau PKA lebih mudah dideteksi di akhir ekspirasi ketika pasien miring ke depan.
Derau meningkat dengan posisi jongkok atau aktivitas isometrik dan berkurang dengan tindakan menurunkan tekanan darah. Pada PKA sedang, derau ini di awal diastolik dan berkembang menjadi holodiastolik pada PKA yang parah.
Tanda-tanda perifer dari PKA kronis yang parah yang disebabkan oleh peningkatan tekanan nadi dijelaskan di bawah ini:
- Derau Austin Flint: Derau mid-diastolik gemerincing rendah terdengar paling baik di apex. Derau ini diyakini disebabkan oleh penutupan prematur katup mitral karena jet AR.
- Tanda Becker: Keberadaan pulsasi arteri retina yang terlihat melalui oftalmoskop.
- Nadi bisferiens: Nadi biphasic karena aliran balik darah di awal diastolik.
- Tanda Corrigan: Nadi water-hammer dengan distensi tiba-tiba dan runtuh cepat.
- Tanda de Musset: Menganggukkan kepala pada setiap pulsa arteri.
- Tanda Duroziez: Derau sistolik terdengar di atas arteri femoral ketika ditekan secara proksimal dan derau diastolik ketika ditekan secara distal dengan stetoskop.
- Tanda Gerhardt: Deteksi denyut jantung di limpa dalam keadaan splenomegali.
- Tanda Hill: Tekanan darah di ekstremitas bawah lebih tinggi daripada tekanan darah di ekstremitas atas.
- Tanda Mayne: Penurunan tekanan darah diastolik lebih dari 15 mmHg saat mengangkat lengan.
- Tanda Muller: Pulsasi sistolik uvula.
- Tanda Quincke: Pulsasi kapiler (merah dan pucat terlihat paling baik di akar kuku ketika tekanan diberikan pada ujung kuku).
- Tanda Rosenbach: Pulsasi hati.
- Tanda Traube: Bunyi "pistol-shot" sistolik dan diastolik terdengar di atas arteri femoral.
- Perlu dicatat bahwa tanda-tanda eponymous ini memiliki sensitivitas dan spesifisitas yang bervariasi. Bukti tentang pengaruh keparahan regurgitasi aorta terhadap manifestasi tanda-tanda ini sedikit.
Pada PKA akut, gejala dan temuan fisik terkait dengan penurunan volume stroke. Pasien mengalami takikardia, takipnea, dan edema paru. Karena temuan pemeriksaan fisik PKA akut lebih halus daripada PKA kronis, diagnosis sulit dilakukan ketika pasien mengalami dispnea dan syok. Tingkat kecurigaan yang tinggi sangat penting untuk diagnosis cepat.
Pemeriksaan untuk aortic regurgitation (AVR) meliputi:
Pemeriksaan regurgitasi aorta meliputi tes berikut.
- Ekokardiografi
Teknik diagnostik utama untuk AVR adalah ekokardiografi, yang memberikan evaluasi yang akurat mengenai arsitektur katup aorta, anatomi akar aorta, dan ventrikel kiri (LV).
AVR kronis ditandai oleh dilatasi ventrikel kiri. Hingga tahap lanjut, fungsi sistolik normal, seperti yang ditunjukkan oleh penurunan EF atau peningkatan dimensi akhir-sistolik.
Pada AVR yang parah, lebar jet sentral lebih besar dari 65% dari LV outflow tract (LVOT), volume regurgitasi adalah 60 mL/pukulan, luas orifisium regurgitasi efektif lebih besar dari 0,30, fraksi regurgitasi adalah 50%, kontrakta vena lebih besar dari 0,6 cm, dan terdapat kebalikan aliran diastolik pada aorta torakalis proksimal.
Pada individu dengan AVR yang parah, profil Doppler gelombang kontinyu jet AVR menunjukkan waktu deselerasi yang cepat. Slope tinggi menunjukkan bahwa tekanan antara aorta dan LV menyamakan lebih cepat selama diastol.
Baik pada AVR akut maupun kronis, flapping mitral anterior yang berdenyut cepat pada fase diastolik akibat dampak dari jet regurgitasi dapat dilihat pada ekokardiografi 2-dimensi dan M-mode.
- Transfusi Darah
MRI jantung (CMR) adalah metode diagnostik alternatif yang sangat berguna pada individu yang membutuhkan evaluasi lebih lanjut meskipun dengan ekokardiografi yang memiliki jendela akustik yang tidak memadai. Ini adalah metode noninvasif paling akurat untuk menentukan volume end-sistolik LV, volume diastolik, dan massa. Aliran anterograde dan retrograde dalam aorta naik dapat digunakan untuk memperkirakan secara akurat tingkat keparahan AVR.
- Kateterisasi Jantung
Jika terdapat perbedaan antara presentasi klinis dan gambaran noninvasif, angiografi dapat memberikan informasi tentang tingkat keparahan AVR, hemodinamik, dan arsitektur arteri koroner. Ini melibatkan injeksi bahan kontras ke dalam akar aorta dengan cepat dan merekam proyeksi anterior kanan dan kiri.
Bagaimana Penanganan AVR?
AVR Akut:
Bedah darurat direkomendasikan untuk AVR akut yang parah. Pengobatan medis dibatasi dan hanya digunakan untuk stabilisasi pasien secara sementara. Untuk meningkatkan aliran darah ke depan, diuretik intravena dan vasodilator (seperti natrium nitroprusida) digunakan untuk mengurangi afterload. Untuk meningkatkan output jantung, inotropik seperti dopamin atau dobutamin dapat digunakan. Beta blocker dihindari karena dapat menurunkan CO dan memperlambat detak jantung, memberikan LV lebih banyak waktu untuk diastolik. Pemompaan balon intra-aorta tidak direkomendasikan.
Pembedahan dapat ditunda pada pasien dengan AVR akut yang disebabkan oleh endokarditis infektif aktif yang stabil hemodinamik selama 5 hingga 7 hari setelah memulai antibiotik. Namun, jika terjadi ketidakstabilan hemodinamik atau perkembangan abses, tindakan harus dilakukan.
AVR Kronis:
Monitoring selama perjalanan penyakit: Individu-asimtomatik dengan AVR ringan atau sedang dan ukuran jantung normal harus dievaluasi secara klinis dan echocardiographically setiap 12 atau 24 bulan. Pasien-asimtomatik dengan AVR parah persisten dan fungsi LV normal harus dievaluasi setiap 6 bulan.
Terapi medis: Ada sedikit indikasi untuk pengobatan medis pada AVR. Pengobatan vasodilator harus digunakan untuk mengobati hipertensi arteri sistemik yang terkait dengan AVR kronis. Dihydropyridine calcium channel blockers atau angiotensin-converting enzyme inhibitors / angiotensin receptor blockers (ACEIs / ARBs) lebih disukai.
- Pembagian Stadia AR Kronis: AR kronis dibagi menjadi 4 tahap berdasarkan Panduan 2020 ACC / AHA untuk Manajemen Pasien dengan Penyakit Jantung Katup:
- Tahap A: Pasien berisiko untuk AR. Pasien ini tidak memiliki konsekuensi hemodinamik atau gejala.
- Tahap B: AR progresif. Pasien memiliki AR ringan hingga sedang tetapi fungsi sistolik LV normal dan tidak ada gejala klinis.
- Tahap C: AR parah asimtomatik. Pasien akan memiliki lebar jet AR lebih besar atau sama dengan 65% dari tract outflow ventrikel kiri (LVOT). Tahap C disubklasifikasikan lebih lanjut tergantung pada fungsi sistolik LV sebagai:
- C1: LVEF normal (> 50%) dan pelebaran LV ringan hingga sedang (LVESD <50 mm).
- C2: LVEF tereduksi (<50%) dengan pelebaran LV yang parah (LVESD> 50 mm).
- Tahap D: AR parah dengan gejala. Temuan jet AR yang parah pada echocardiography. Ini dapat memiliki LVEF normal atau abnormal. Gejala meliputi sesak napas saat beraktivitas, angina, atau gagal jantung.
Pengobatan Bedah: Pedoman pengobatan untuk AR didasarkan pada rekomendasi American Heart Association/American College of Cardiology 2020. Penggantian katup aorta (AVR) adalah terapi yang disukai untuk individu dengan AR kronis simtomatik parah dan AVR kronis asimtomatik yang parah dengan kegagalan sistolik ventrikel kiri (LVEF 50 persen).
AVR juga merupakan pilihan yang dapat dipertimbangkan untuk individu dengan AVR yang parah yang asimtomatik dan memiliki fungsi LV normal (LVEF 50 persen), namun memiliki pembesaran LV yang substansial (indeks LVESD >25 mm/m2 atau LVESD >50 mm).
AVR juga dapat dijelajahi untuk pasien dengan AVR yang parah, asimtomatik, dan memiliki fungsi sistolik LV normal pada istirahat (LVEF 50 persen, tahap C1), tetapi memiliki pembesaran LV yang signifikan yang semakin meningkat (dimensi diastolik akhir LV >65 mm) mengingat risiko bedah minimal dari prosedur ini.
Meskipun pedoman merekomendasikan operasi katup saat gejala, disfungsi sistolik ventrikel kiri, atau pembesaran ventrikel kiri berkembang, penelitian terbaru yang menunjukkan bukti disfungsi miokard subklinis dan fibrosis miokard yang ireversibel pada pasien dengan AR kronis mempertanyakan rekomendasi saat ini mengenai waktu intervensi.
Prognosis AVR
AVR akut:
Resiko operasi pada regurgitasi aorta akut yang parah jauh lebih tinggi dibandingkan dengan regurgitasi aorta kronis yang parah. Pasien dengan AVR akut sering memiliki kondisi yang memperburuk seperti endokarditis infektif atau aneurisma dissecting, yang mengurangi prognosis mereka.
AVR kronis:
Meskipun AVR parah, AVR kronis asimtomatik umumnya terkait dengan prognosis yang positif secara umum selama bertahun-tahun. Pengukuran kuantitatif keparahan AVR, serta ukuran dan fungsi sistolik LV, adalah prediktor yang baik dari prognosis klinis. Jika disfungsi LV ditemukan secara dini, sebelum EF menurun secara signifikan, sebelum pembesaran LV, dan sebelum gejala muncul, lebih mungkin untuk dapat diobati. Operasi diperlukan sebelum perubahan permanen terjadi karena operasi meningkatkan angka kematian jantung pada individu dengan risiko tinggi.
Ketika pasien AVR menjadi simtomatik, kondisinya cepat memburuk. Gagal jantung kongestif, edema paru akut, dan kematian tiba-tiba semuanya mungkin terjadi. Hanya 30% dari individu dengan gejala kelas III atau IV menurut NYHA yang selamat selama empat tahun tanpa operasi.
Komplikasi AVR
Tahap awal AR kronis adalah subklinis, sehingga tidak muncul tanda atau gejala. Namun, seiring dengan perkembangan penyakit, hal ini dapat berdampak pada hemodinamik dan fungsi jantung. AR dapat menyebabkan disfungsi sistolik ventrikel kiri yang progresif, gagal jantung kongestif, kardiomiopati iskemik, aritmia, dan mungkin kematian mendadak. Pada individu dengan gejala kongestif atau intoleransi olahraga, manfaat dari operasi lebih besar daripada risikonya; oleh karena itu, pembedahan katup sangat diperlukan untuk mencegah komplikasi.
Kesimpulan
Regurgitasi katup aorta (AVR) adalah penyakit katup jantung yang ditandai dengan ketidakmampuan katup aorta untuk menutup secara adekuat, sehingga darah kembali dari aorta ke ventrikel kiri (VK) selama diastol.
Regurgitasi aorta bisa bersifat akut (karena endokarditis bakterial atau dissecting aorta) atau kronis (karena kelainan katup bikuspid atau demam reumatik), dan bisa disebabkan oleh kelainan katup atau abnormalitas aorta.
Kebanyakan kasus AVR akut menyebabkan penurunan fungsi VK yang cepat, diikuti oleh edema paru dan dekompensasi jantung. AR kronis dapat dikompensasi dalam waktu yang lama dan hanya menjadi gejala saat terjadi kegagalan jantung kiri.
S3 dan bising dini diastolik tinggi yang decrescendo terdengar pada pemeriksaan fisik. Tekanan nadi yang melebar adalah fitur diagnostik lainnya. Alat diagnostik yang paling penting, baik untuk menegakkan diagnosis maupun menilai tingkat keparahan penyakit, adalah echokardiografi.
Terapi konservatif untuk individu-asimptomatik terdiri dari pengendalian gejala dan aktivitas fisik sesuai toleransi. Pasien yang bergejala atau memiliki fungsi VK yang sangat terganggu memerlukan intervensi bedah, yang paling umum adalah penggantian katup aorta.