Iskemia ekstremitas kritis (CLI)
Ikhtisar
Beberapa individu dengan penyakit arteri perifer dapat mengembangkan Iskemia ekstremitas kritis(CLI), sebuah kondisi dengan tingkat morbiditas dan angka kematian yang signifikan. Untuk menghindari amputasi dan mengurangi kematian, diagnosis dini, manajemen medis yang memadai, dan revascularisasi direkomendasikan.
Bagi pasien-pasien ini, strategi multidisiplin yang melibatkan intervensi endovaskular, ahli bedah vaskular, podiatris, spesialis penyakit menular, dan spesialis perawatan luka adalah yang ideal.
Definisi Iskemia ekstremitas kritis(CLI)
Iskemia ekstremitas kritis(CLI) adalah suatu penyakit klinis yang ditandai dengan nyeri iskemik saat istirahat atau kerusakan jaringan yang disebabkan oleh disfungsi arteri perifer, seperti ulkus yang sulit sembuh atau gangren. CLI membawa risiko yang signifikan terhadap hilangnya anggota tubuh dan komplikasi kardiovaskular dalam jangka waktu yang dekat. Angiografi, baik noninvasif maupun invasif, membantu dalam menentukan kemungkinan dan metode revascularisasi arteri.
CLI biasanya dijelaskan sebagai nyeri saat istirahat atau kerusakan jaringan (ulkus atau gangren) yang disertai dengan iskemia yang ditandai oleh parameter hemodinamik seperti tekanan pergelangan kaki atau jari kaki yang rendah atau pembacaan oksigen transkutan (TcO2) yang rendah. Persyaratan tekanan pergelangan kaki berkisar antara 40 hingga 70 mm Hg, tekanan jari kaki antara 30 hingga 50 mm Hg, dan tingkat TcO2 antara 20 hingga 40 mm Hg. Batasan yang lebih tinggi untuk kerusakan jaringan sering digunakan dengan anggapan bahwa perfusi yang lebih tinggi diperlukan untuk penyembuhan luka, namun konsensus ahli mengenai kriteria hemodinamik ini bervariasi antara standar yang ada.
Standar awal ini dimaksudkan untuk memperstandarisasi persyaratan masuk untuk uji klinis CLI pada pasien tanpa diabetes mellitus, untuk memungkinkan perbandingan antar studi atau penilaian kemungkinan penyembuhan luka. Namun, penggunaannya sebagai tes diagnostik CLI dalam praktek klinis dipertanyakan.
Karena adanya tumpang tindih yang signifikan dalam pembacaan antara pasien dengan CLI yang berkembang atau tidak berkembang menjadi amputasi parah atau kejadian kardiovaskular, menentukan titik potong tertentu untuk tekanan jari kaki atau TcO2 sebagai diagnosis klinis CLI menjadi sulit. Menurut satu studi, hal tersebut tidak berpengaruh pada keputusan untuk menjalani revascularisasi. Selain iskemia, definisi lain dari CLI meliputi infeksi luka dan osteomielitis.
Faktor risiko Iskemia ekstremitas kritis
Faktor risiko untuk Iskemia ekstremitas kritiskronis sama dengan faktor risiko untuk aterosklerosis, yaitu pengerasan dan penyempitan arteri yang disebabkan oleh penumpukan deposit lemak yang dikenal sebagai plak. Sindrom ini diperparah oleh faktor-faktor berikut:
- Usia
- Merokok
- Diabetes
- Kelebihan berat badan atau obesitas
- Gaya hidup yang kurang aktif
- Kolesterol tinggi
- Tekanan darah tinggi
- Riwayat keluarga dengan aterosklerosis atau klodikasi
Patofisiologi
CLI paling sering disebabkan oleh penyakit arteri perifer multi-segmental dengan aliran darah yang berkurang di jaringan perifer. Dalam situasi yang jarang terjadi, adanya penurunan curah jantung pada saat yang sama dapat memperburuk perfusi perifer pada pasien CLI.
Meskipun gejala umum penyakit arteri perifer ini berkurang atau tidak ada pada individu dengan diabetes dan neuropati, penurunan oksigenasi dan nutrisi jaringan perifer dapat menyebabkan klaudikasi atau nyeri saat istirahat. Selain itu, pasien CLI dengan diabetes biasanya memiliki lesi arteri distal yang ditandai dengan melibatkan arteri di bawah lutut (BTK), dan ulserasi, nekrosis, atau gangren sering kali menjadi tanda awal penyakit arteri perifer.
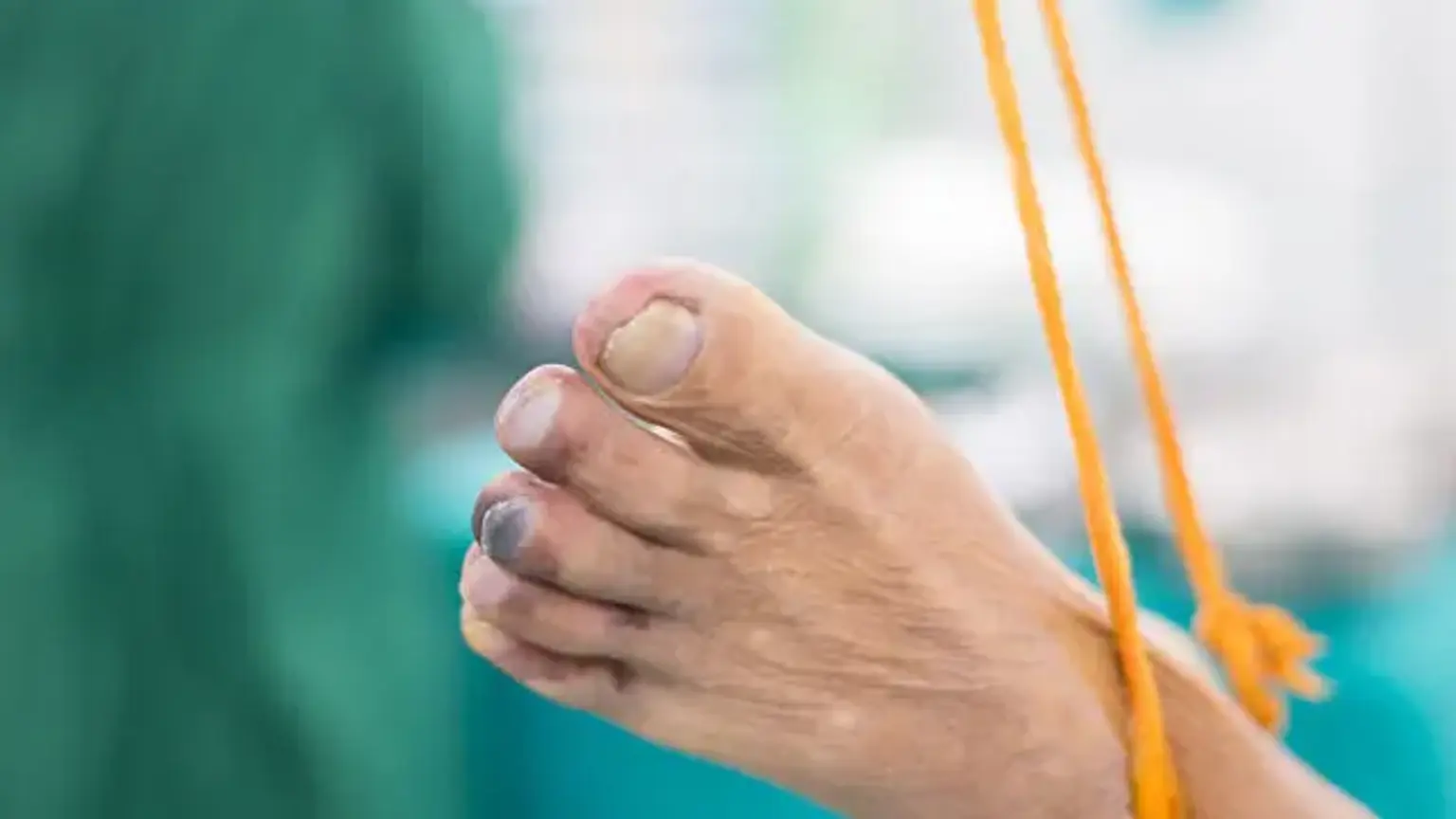
Gejala Iskemia ekstremitas kritis
Gejala yang paling terlihat dari Iskemia ekstremitas kritisadalah nyeri iskemik saat istirahat, yang merupakan nyeri akut pada kaki dan kaki saat seseorang tidak bergerak, atau luka yang tidak sembuh pada kaki atau kaki. Tanda dan gejala lainnya meliputi:
- Nyeri atau mati rasa pada kaki
- Kulit kaki atau kaki yang mengkilap, halus, dan kering
- Penebalan kuku jari kaki
- Nadi yang tidak teraba atau melemah pada kaki atau kaki
- Luka terbuka, infeksi kulit, atau ulkus yang tidak sembuh
- Gangren kering (kulit hitam, kering) pada kaki atau kaki
Diagnosis
Manifestasi klinis dari CLI ditentukan oleh tingkat iskemia, keberadaan infeksi, dan adanya neuropati yang menyertai. Nyeri iskemik biasanya lebih parah ketika pasien berbaring telentang dan sering memerlukan penggunaan obat analgesik. Nyeri ini dapat membuat seseorang terbangun dari tidurnya dan menghambat aktivitas berjalan. Bahkan dalam kondisi iskemia yang tidak signifikan, infeksi dapat memperburuk nyeri. Neuropati dapat menyebabkan kerusakan jaringan atau menyamarkan rasa nyeri dari suatu ulkus.
Rekomendasi saat ini mengharuskan pengukuran tekanan pergelangan kaki atau indeks pergelangan tangan pergelangan kaki (ankle brachial index). Meskipun kalsinosis medial dapat memberikan hasil yang salah tinggi, tekanan jari kaki dapat menunjukkan adanya penyumbatan arteri. Tingkat TcO2 atau tekanan perfusi kulit dapat digunakan untuk memprediksi kemungkinan penyembuhan luka.
Tujuan utama adalah menjaga fungsi anggota tubuh tetap utuh. Revascularisasi merupakan teknik kritis untuk menjaga keutuhan anggota tubuh, namun tidak selalu meningkatkan fungsi anggota tubuh dan mobilitas pada semua pasien. Gangguan kognitif, keadaan nonambulatori sebelum CLI, dan komorbiditas yang signifikan, misalnya, semuanya memprediksi hasil yang buruk bahkan dengan revascularisasi. Saat mempertimbangkan revascularisasi, pencitraan arteri menentukan target dan cara revascularisasi.
Angiografi noninvasif menggunakan angiografi tomografi terkomputasi (CTA) atau angiografi resonansi magnetik, serta ultrasonografi dupleks, dapat mendeteksi penyumbatan arteri. Ultrasonografi dupleks tidak memerlukan kontras, meskipun membutuhkan keterampilan khusus dan mungkin kesulitan dalam memindai arteri tibial. Pemetaan vena sangat penting dalam penyakit infrainguinal untuk menentukan kemungkinan bypass bedah dengan vena autogenous.
CTA memerlukan pemberian kontras iodin, yang dapat menyebabkan nefropati kontras pada individu dengan fungsi ginjal yang terbatas. Artefak yang disebabkan oleh arteri yang kalsifikasi berat dapat membatasi CTA, terutama pada penyakit distal. Angiografi resonansi magnetik tanpa kontras dengan metode time-of-flight rentan terhadap artefak dengan aliran nonlaminar yang khas dari plak aterosklerotik, dan masalah kontras gadolinium membatasi kegunaannya pada penyakit ginjal lanjut.
CTA dan angiografi resonansi magnetik terkadang tidak cukup untuk menilai arteri tibial yang lebih kecil. Meskipun demikian, CTA dan angiografi resonansi magnetik dapat membantu dalam lokalisisasi target penyakit serta perencanaan teknik dan strategi revascularisasi.
Karena pencitraan noninvasif dari arteri distal terbatas, angiografi invasif sering dilakukan untuk menentukan kemungkinan revascularisasi dan harus dievaluasi sebelum amputasi parah. Angiografi invasif menggunakan kontras iodin, yang memiliki resolusi spasial tertinggi. Dengan angiografi konvensional dan subtraksi digital, kasus diagnostik hanya memerlukan sedikitnya 30 mL kontras untuk kedua kaki.
Pengendalian nyeri, yang mungkin melibatkan penggunaan obat-obatan, melegakan tekanan pada ulkus, memakai sepatu domba untuk meningkatkan suplai kolateral permukaan, dan memiringkan tempat tidur ke bawah untuk meningkatkan ketergantungan dan perfusi anggota tubuh, merupakan terapi awal yang dilakukan. Pengobatan nyeri memiliki potensi untuk membalikkan vasokonstriksi yang dimediasi oleh simpatis. Meskipun beberapa metode ini hanya sedikit meningkatkan perfusi, mereka dapat meredakan nyeri yang terkait dengan CLI sambil merencanakan terapi akhir.
Manajemen
Tujuan terapi CLI adalah untuk meredakan nyeri, mempromosikan penyembuhan luka, meningkatkan fungsi pasien, menghindari amputasi anggota tubuh, dan mengurangi kematian. Revascularisasi anggota tubuh bawah adalah terapi pilihan pertama bagi pasien CLI yang dapat mentoleransinya. Pasien CLI dengan banyak komorbiditas atau kemungkinan revascularisasi yang efektif terbatas mungkin memerlukan amputasi primer dalam beberapa kasus. Pengelolaan nyeri, pengendalian faktor risiko kardiovaskular, dan pengendalian glikemik memerlukan intervensi medis simultan.
Pengobatan medis
Nyeri
Pengobatan nyeri sangat penting untuk meningkatkan kualitas hidup dan fungsi. Dalam kebanyakan kasus, revascularisasi perifer yang memadai dapat mengurangi nyeri perifer. Terapi medis diperlukan pada pasien CLI tanpa opsi lain, yang telah diakui sebagai mereka yang tidak dapat disembuhkan melalui revascularisasi.
Meskipun opioid seringkali diperlukan, parasetamol dan obat antiinflamasi nonsteroid biasanya menjadi pilihan pertama. Terapi analgesik yang diberikan secara teratur biasanya lebih efektif daripada terapi analgesik yang diberikan sesuai permintaan. Dalam beberapa kasus, nyeri dapat bersifat neuropatik akibat adanya neuropati perifer. Karena nyeri neuropatik mungkin memerlukan strategi pengobatan yang berbeda, diagnosis banding yang komprehensif harus dilakukan.
Merokok
Untuk mengurangi perkembangan penyakit arteri perifer (PAD) dan risiko amputasi besar serta peristiwa kardiovaskular, perokok harus berhenti merokok. Selain itu, merokok meningkatkan kemungkinan kegagalan revascularisasi. Selain itu, berhenti merokok dapat menurunkan angka kematian dan meningkatkan kelangsungan hidup bebas amputasi pada pasien dibandingkan dengan mereka yang terus merokok.
Dislipidemia
Kolesterol total, LDL-C, trigliserida, dan lipoprotein adalah faktor risiko untuk perkembangan dan progresi PAD. Penggunaan statin pada pasien PAD disarankan. Rendahnya kadar LDL-C telah terbukti dapat mengurangi peristiwa kardiovaskular (serangan jantung, peristiwa serebrovaskular), dan tujuan untuk semua pasien dengan PAD adalah LDL-C 70 mg/dL.
Hipertensi
Tekanan darah harus tetap terkendali pada angka 140/90 mmHg pada semua pasien dan 130/80 mmHg pada penderita diabetes atau individu dengan proteinuria, sesuai dengan pedoman. Diuretik tiazid, enzim pengubah angiotensin (ACE), blocker reseptor angiotensin (ARB), blocker saluran kalsium (CCB), dan blocker beta-adrenergik adalah obat tekanan darah yang berguna. ACE dan ARB dianggap sebagai pengobatan pilihan pertama pada individu dengan diabetes.
Diabetes
Diabetes telah diidentifikasi sebagai faktor risiko signifikan untuk PAD. Meskipun PAD seringkali terkait dengan berbagai faktor risiko kardiovaskular, pengelolaan glikemik yang ketat harus dipertimbangkan untuk melambatkan timbulnya masalah mikro- dan makrovaskular.
Diabetes meningkatkan risiko PAD sebanyak tiga hingga empat kali lipat dan risiko klaudikasi dua kali lipat. Sebagian besar pasien diabetes memiliki faktor risiko kardiovaskular lainnya (merokok, hipertensi, dan dislipidemia) yang berkontribusi terhadap perkembangan PAD. Diabetes juga terkait dengan neuropati perifer dan resistensi yang menurun terhadap infeksi, yang meningkatkan risiko ulkus dan infeksi pada kaki.
Selain itu, ada keyakinan umum bahwa kontrol glikemik yang buruk meningkatkan risiko penyembuhan luka kaki diabetes, meskipun tidak ada penelitian yang dilakukan untuk menilai pengaruh HbA1c terhadap hasil luka kaki diabetes. Namun, HbA1c diyakini sebagai prediktor amputasi besar, dan hiperglikemia merupakan faktor risiko independen untuk kematian pada pasien kaki diabetes yang dirawat di rumah sakit. Target tingkat HbA1c adalah 7,0 persen untuk menurunkan risiko komplikasi makrovaskular dan perkembangan PAD.
Terapi antiplatelet
Profilaksis sekunder dengan aspirin/asam asetilsalisilat (ASA) atau klopidogrel direkomendasikan pada individu dengan PAD dan/atau gangguan kardiovaskular lainnya. Pada masalah terkait seperti pendarahan saluran cerna, dosis rendah aspirin/ASA (75–160 mg) bermanfaat dan aman. Pengobatan antiplatelet ganda (ASA+klopidogrel) disarankan selama setidaknya 1 bulan setelah operasi endovaskular pada pasien diabetes; setelah 1 bulan, ASA atau klopidogrel harus dipertahankan seumur hidup.
Manajemen bedah CLI
Revascularisasi Endovaskular
Revascularisasi endovaskular merupakan pengobatan pilihan untuk CLI di banyak tempat karena morbiditas dan mortalitas yang lebih rendah dibandingkan operasi terbuka. Teknik pengobatan terbaik (endovaskular versus operasi terbuka) akan ditentukan oleh pertimbangan anatomi, komorbiditas, keinginan pasien, dan pengalaman serta kemampuan operator.
Meskipun revascularisasi inflow (aorto-iliak dan femoral) dapat menyembuhkan klaudikasi, CLI seringkali disertai dengan penyakit multilevel dan biasanya memerlukan revascularisasi outflow (tibial) selain pengobatan penyakit inflow. Sebagian besar data tentang terapi endovaskular untuk penyakit inflow berasal dari uji klinis pada pasien dengan klaudikasi atau kombinasi klaudikasi dan CLI.
Revascularisasi Bedah Terbuka
Tujuan dari revascularisasi bedah adalah untuk menyediakan aliran lurus ke kaki, memfasilitasi penyembuhan luka, dan membatasi tingkat amputasi. Revascularisasi endovaskular terkait dengan risiko yang lebih rendah terhadap serangan jantung perioperatif, kematian, dan stroke dibandingkan dengan operasi terbuka. Namun, pada kasus CLI, potensi kehilangan anggota tubuh dan fungsi dapat menjadi pertimbangan untuk operasi jika pengobatan endovaskular tidak memungkinkan atau tidak efektif dan pasien memiliki tingkat kelangsungan hidup yang baik selama 2 tahun.
Pengobatan endovaskular untuk penyakit inflow (misalnya, stenting iliak) dan revascularisasi bedah untuk penyakit femoral atau infrainguinal sering digunakan untuk mengobati penyakit multilevel (misalnya, endarterektomi femoral umum dan bypass femoral popliteal). Penyumbatan aorta distal dan penyakit iliak mungkin memerlukan bypass aorto-bifemoral, bypass femoral kontralateral ke femoral, atau bypass aksila-femoral.
Arteri SFA proksimal atau arteri profunda dapat dijangkau selama endarterektomi femoral umum. Untuk mengurangi restenosis, penutupan biasanya dilakukan dengan menggunakan patch bovine atau sintetis, namun penutupan primer tanpa patch juga digunakan. Komplikasi meliputi infeksi luka (terutama pada orang yang obesitas), hematoma, dan kebocoran limfe. Prosedur ini memiliki tingkat patensi jangka panjang yang tinggi (>90 persen) dan dianggap lebih baik daripada pengobatan endovaskular terutama untuk penyakit dengan kalsifikasi berat yang melibatkan SFA dan arteri profunda.
Bypass infrainguinal, seperti terapi endovaskular, bergantung pada input dan outflow yang memadai. Tiga jenis bypass vena saphena meliputi vena terbalik (ditranslokasi), vena nonterbalik, dan bypass in situ, yang melibatkan pengikatan cabang vena dan mobilisasi serta anastomosis ujung distal ke arteri. Dua konfigurasi terakhir memerlukan eksisi katup valvulotomi, yang kadang-kadang dapat merusak konduktor vena. Studi observasional menunjukkan bahwa ketiga tata letak tersebut memiliki hasil yang serupa.
Perbandingan Revascularisasi Bedah Terbuka versus Endovaskular
Penelitian Bypass Versus Angioplasty in Severe Ischaemia of the Leg (BASIL) merupakan uji acak pertama yang membandingkan terapi endovaskular dengan terapi bedah terbuka pada pasien dengan CLI. Penelitian ini, yang diterbitkan satu dekade yang lalu, tidak menemukan perbedaan dalam tingkat amputasi besar atau kematian setelah 5 tahun. Kelompok bedah memiliki tingkat serangan jantung, infeksi luka, dan masalah paru-paru yang lebih tinggi, sementara kelompok endovaskular memiliki tingkat revascularisasi ulang yang lebih tinggi.
Namun, tingkat kematian perioperatif dari operasi terbuka telah menurun dalam 10 hingga 15 tahun terakhir, dan terdapat lebih banyak alternatif untuk menyelamatkan graft dengan prosedur endovaskular. Solusi endovaskular yang dikembangkan selama penelitian BASIL meliputi stent logam tanpa lapisan, balon dan stent berlapis obat, serta berbagai kawat dan alat untuk membantu menyeberangi oklusi yang panjang.
Baru-baru ini, berbagai gagasan tentang tujuan utama CLI telah difokuskan pada penyelamatan anggota tubuh (menghindari amputasi parah) dan kebutuhan akan reintervensi yang luas (penyusunan graft baru, atau trombolisis graft atau segmen yang telah dirawat). Sebagai hasil dari temuan-temuan ini, Institut Kesehatan Nasional mendanai penelitian Best Endovascular Vs Best Surgical Therapy in Patients With Iskemia ekstremitas kritis(BEST-CLI), sebuah penelitian acak baru yang membandingkan revascularisasi bedah terbuka dengan revascularisasi endovaskular pada CLI.
Amputasi
Amputasi minor, seperti amputasi jari kaki, jari dan metatarsal (ray), atau amputasi transmetatarsal, memerlukan pasokan darah yang cukup ke kaki untuk mendorong pemulihan dan umumnya menjadi bagian dari rencana pengobatan untuk gangren atau kehilangan jaringan setelah revascularisasi yang berhasil. Pada umumnya, amputasi kecil tidak menghambat kemandirian fungsional atau memerlukan penggunaan prostesis.
Amputasi mayor (di bawah atau di atas lutut) mengurangi kemandirian fungsional dan memerlukan penggunaan prostesis untuk berjalan. Meskipun menghindari amputasi besar menjadi prioritas, amputasi mungkin diperlukan dalam situasi-situasi berikut: revascularisasi yang tidak berhasil, pasien dengan kehilangan jaringan atau infeksi yang signifikan, pasien yang tidak cocok untuk revascularisasi bedah tanpa pilihan endovaskular, dan pasien yang mungkin tidak mampu berjalan. Hingga sepertiga dari semua amputasi di bawah lutut mungkin memerlukan operasi tambahan atau amputasi di atas lutut karena pemulihan yang buruk.
Adanya denyut poplitea yang terbuka mengurangi tingkat kegagalan penyembuhan menjadi 10%. Amputasi di atas lutut pulih dengan tingkat lebih dari 90%, tetapi hanya 20% dari penderita amputasi yang mencapai mobilitas lengkap dengan menggunakan prostesis, dibandingkan dengan 60% dengan prostesis di bawah lutut. Usia, amputasi bilateral atau di atas lutut, demensia, dan fungsi yang buruk sebelum amputasi semuanya terkait dengan penggunaan prostesis dan fungsi yang buruk setelah amputasi besar.
Perawatan Luka
Peningkatan perfusi ke dalam anggota tubuh, penanganan infeksi, pengurangan tekanan pada luka, debridemen, dan nutrisi yang tepat adalah konsep-konsep perawatan luka. Penghilangan jaringan mati atau terkena penyakit dengan menggunakan pisau bedah, kolagenase, atau bahkan larva dapat membantu penyembuhan luka. Antibiotik mungkin diperlukan untuk mengobati infeksi dan mencegah osteomielitis. Menghindari tekanan pada luka (misalnya, mengurangi beban pada kaki) juga membantu dalam penyembuhan luka.
Menggunakan sepatu kulit domba (sepatu Rooke), suhu lokal anggota tubuh dapat ditingkatkan, yang dapat mendorong aliran kolateral permukaan dan membantu perfusi anggota tubuh. Penutup luka dengan tekanan negatif (misalnya, vacuum-assisted) meningkatkan aliran kapiler dan membantu dalam drainase luka. Meskipun tidak ada manfaat untuk pengobatan oksigen hiperbarik dalam mencegah amputasi, pengobatan ini dapat meningkatkan hasil subjektif yaitu penyembuhan luka pada penderita diabetes mellitus.
Kompresi pneumatik intermiten dapat membantu penyembuhan luka dan mencegah amputasi katastropik pada individu yang tidak memiliki alternatif revaskularisasi. Perawatan berbasis sel, seperti injeksi sel mononuklear yang diturunkan dari sumsum tulang, belum menghindari amputasi yang signifikan pada pasien yang tidak memiliki alternatif revaskularisasi.
Terapi Medis dan Pengawasan Setelah Revascularisasi
Kegagalan terapi endovaskular dan bedah pada CLI yang disebabkan oleh trombosis, proliferasi neointima, atau perkembangan aterosklerosis memerlukan pengawasan terus-menerus oleh spesialis vaskular. Pengawasan juga melibatkan penanganan agresif faktor risiko aterosklerosis untuk menurunkan risiko tinggi kejadian kardiovaskular.
Nyeri iskemia berulang pada kaki, kurangnya kemajuan penyembuhan luka, atau penurunan indeks tekanan pergelangan kaki adalah tanda-tanda restenosis atau oklusi. Penggunaan duplex ultrasonografi pada graft bypass sering dilakukan untuk menemukan stenosis graft untuk perbaikan dan menjaga patensi jangka panjang. Namun, dalam satu eksperimen acak, prosedur ini tidak terkait dengan penurunan amputasi atau peningkatan patensi yang lebih baik, dan tidak ada penelitian acak tentang efektivitasnya setelah pengobatan endovaskular.
Setelah terapi endovaskular, kami melakukan anamnesis dan pemeriksaan fisik, serta menggunakan duplex ultrasonografi pada arteri femoral, terutama setelah mengobati penyakit segmen panjang atau ketika gejala atau kemajuan penyembuhan luka yang buruk memunculkan kekhawatiran tentang patensi.
Bukti terapi untuk mencegah trombosis atau restenosis setelah prosedur endovaskular terbatas dan sering diekstrapolasi dari intervensi arteri koroner. Aspirin dosis rendah sering diberikan seumur hidup untuk mencegah tidak hanya trombosis pada segmen yang telah diobati tetapi juga masalah kardiovaskular lainnya. Durasi aksi clopidogrel untuk mencegah oklusi segmen yang diobati endovaskular belum diketahui.
Sebagian besar uji klinis pemasangan stent logam tanpa lapisan menggunakan obat antiplatelet ganda selama 1 hingga 3 bulan, namun temuan dari penelitian medis pada pasien dengan PAD mungkin membenarkan pengobatan yang lebih lama. Uji klinis di Jepang menunjukkan bahwa cilostazol dapat mengurangi restenosis dalam stent, namun hal ini belum dimasukkan ke dalam rekomendasi revascularisasi CLI terbaru.
Manfaat antikoagulasi untuk bypass ekstremitas bawah bersifat kontroversial, dengan beberapa penelitian menunjukkan manfaat dibandingkan dengan aspirin untuk graft vena otonom versus konduktor prostetik dan sebaliknya. Sebagian besar ahli bedah menahan penggunaan antikoagulasi untuk trombosis graft atau kondisi hiperkoagulabilitas karena risiko perdarahan yang lebih tinggi. Tidak ada manfaat dalam menggabungkan clopidogrel dan aspirin untuk patensi graft.
Kesimpulan
Bagi populasi yang menua, iskemia anggota tubuh kritis (CLI) tetap menjadi proses penyakit yang signifikan. Rekomendasi yang ketat untuk perawatan pasien dengan CLI tidak efektif karena kesulitan dalam mengobati individu dengan tepat.
Pemeriksaan vaskular, indeks pergelangan kaki-lengan (ABI), dan beberapa modalitas pencitraan membuat diagnosis CLI menjadi sederhana, tetapi bagaimana cara terbaik untuk mengobati individu dengan CLI, baik secara bedah maupun medis, masih belum jelas. Tinjauan ini akan menyelidiki masalah ini dan memberikan wawasan tentang perawatan klinis terbaik bagi pasien dengan CLI.
Revascularisasi, termasuk bedah bypass dengan atau tanpa tromboendarterektomi, serta terapi endovaskular, memberikan peluang terbaik untuk menyelamatkan anggota tubuh pada pasien yang dapat menahan operasi bedah.