Penyakit Lambung dan Duodenum
Ikhtisar
Jika Anda mengalami gejala seperti nyeri terbakar di dada, mual, muntah, nyeri perut, atau kesulitan menelan, Anda mungkin memiliki masalah saluran pencernaan bagian atas (gastrointestinal). Jika Anda secara konsisten mengalami gejala ini, sudah saatnya mencari nasihat dari seorang ahli gastroenterologi untuk pemeriksaan tambahan guna berhasil mengobati penyakit yang mendasarinya.
Apa saja organ-organ Saluran Pencernaan Bagian Atas?
Saluran pencernaan bagian atas terdiri dari esofagus, lambung, dan duodenum (bagian awal usus kecil), sedangkan usus kecil, usus besar (kolon), rektum, dan anus membentuk saluran pencernaan bagian bawah. Gangguan saluran pencernaan umumnya disebut berdasarkan bagian saluran tempat terjadinya gangguan.
Anatomi
Saluran pencernaan bagian atas meliputi leher, esofagus, lambung, dan duodenum, yaitu bagian pertama dari usus kecil. Makanan dan minuman melewati tenggorokan, esofagus, dan lambung, di mana asam lambung mengurai makanan padat menjadi cairan yang dapat dicerna dan diserap oleh tubuh Anda.
Sfingter esofagus bagian bawah adalah otot di bagian bawah esofagus yang membuka untuk memungkinkan makanan masuk ke lambung dan kemudian menutup untuk mencegah asam lambung mengalir kembali ke esofagus. Setelah keluar dari lambung, semua makanan yang Anda makan masuk ke usus kecil, di mana empedu dan enzim pencernaan memecahnya lebih lanjut. Usus kecil menyerap sebagian besar nutrisi dari makanan yang Anda makan.
Mari kita lihat beberapa penyakit saluran pencernaan bagian atas yang paling sering diobati dan kepada siapa Anda dapat berbicara jika Anda memiliki gejala-gejala mengganggu ini secara teratur.
Gastroenteritis
Gastroenteritis adalah peradangan pada lambung, usus kecil, atau usus besar yang menyebabkan ketidaknyamanan perut, kram, mual, muntah, dan diare. Gastroenteritis akut umumnya berlangsung kurang dari 14 hari. Sebaliknya, gastroenteritis persisten yang berlangsung 14 hingga 30 hari, dan gastroenteritis kronis yang berlangsung lebih dari 30 hari, keduanya jarang terjadi.
Rotavirus dan norovirus adalah penyebab virus paling umum dari gastroenteritis akut. Diperkirakan terjadi 15 hingga 25 juta kasus gastroenteritis virus di Amerika Serikat setiap tahunnya, yang mengakibatkan 3 hingga 5 juta kunjungan ke kantor dokter dan 200.000 rawat inap.
Rotavirus menyebabkan gastroenteritis dehidrasi yang parah yang terutama mempengaruhi anak-anak kecil. Kekurangan gizi memperburuk keparahan penyakit ini, menjadikan rotavirus sebagai penyebab kematian yang signifikan pada anak-anak di seluruh dunia, dengan hampir 500.000 kematian setiap tahun. Gastroenteritis rotavirus telah berkurang dengan diperkenalkannya vaksin rotavirus di Amerika Serikat dan Eropa. Vaksinasi ini mengakibatkan penurunan 67% dalam diagnosis tes positif.
Infeksi parasit, obat-obatan, penyakit radang usus (kolitis ulserativa dan penyakit Crohn), sindrom usus iritabel, gastroenteritis eosinofilik, penyakit celiac, intoleransi laktosa, kanker kolorektal, sumbatan usus, malabsorpsi, dan usus iskemik semuanya dapat menjadi penyebab gastroenteritis persisten atau kronis.
Pengobatan Gastroenteritis
Penggantian cairan, dengan atau tanpa pembatasan diet, adalah dasar terapi simtomatik. Tidak ada bukti bahwa diet cair jernih vs makanan tidak terbatas mempengaruhi durasi atau keparahan gejala karena diare wisatawan umumnya akan sembuh sendiri dalam waktu 3 hingga 5 hari. Meskipun hidrasi melalui mulut lebih disukai, terkadang hidrasi intravena diperlukan pada kasus dehidrasi berat.
Antibiotik dapat memperpendek durasi pengobatan sekitar 1 hingga 2 hari. Orang yang sering bepergian sering mencari resep antibiotik yang akan diminum segera setelah gejala muncul. Meskipun resistensi kuinolon semakin meningkat, terutama pada Campylobacter jejuni, ciprofloxacin biasanya sudah cukup. Kuinolon tidak disetujui oleh FDA untuk digunakan selama kehamilan atau dalam pengobatan diare wisatawan pada anak-anak.
Rifaximin terbukti efektif, dan dengan peningkatan resistensi kuinolon, rifaximin digunakan lebih sering. Obat antimotilitas, seperti loperamida atau difenoksilat, dapat mengurangi frekuensi buang air besar tetapi memiliki sedikit efek pada perkembangan infeksi. Pada kasus demam atau pendarahan rektal, obat-obatan tersebut sebaiknya dihindari.
Gastritis
Gastritis didefinisikan berdasarkan karakteristik histologis mukosa lambung. Gastritis tidak terlihat sebagai eritema melalui gastroskopi, dan tidak memiliki manifestasi klinis atau gejala yang khas. Saat ini, gastritis diklasifikasikan berdasarkan perjalanan temporalnya (akut vs kronis), karakteristik histologisnya, distribusi anatomi, dan proses patogenik yang mendasarinya. Jika tidak diobati, gastritis akut akan berkembang menjadi gastritis kronis.
Gastritis dapat bersifat akut atau kronis. Penyebab gastritis dapat dirangkum sebagai berikut:
- Gastritis yang terkait dengan H. pylori: Ini adalah penyebab gastritis yang paling umum di seluruh dunia.
- Gastritis negatif H. pylori: Pasien harus memenuhi keempat kriteria berikut:
- Pewarnaan tiga kali negatif pada biopsi mukosa lambung,
- Budaya H. pylori yang negatif,
- Serologi IgG H. pylori yang negatif, dan
- Tidak ada riwayat pengobatan H. pylori yang dilaporkan.
Etiologi gastritis pada orang-orang ini mungkin terkait dengan kebiasaan merokok, konsumsi alkohol, dan/atau penggunaan NSAID atau steroid.
3.Gastritis autoimun: Ini adalah kondisi inflamasi kronis yang ditandai oleh gastritis atrofi kronis dan peningkatan antibodi antiparietal dan antifaktor intrinsik dalam darah. Kehilangan sel parietal mengurangi produksi asam lambung, yang diperlukan untuk penyerapan zat besi anorganik. Akibatnya, kekurangan zat besi sering diamati pada pasien dengan gastritis autoimun. Kekurangan zat besi seringkali terjadi sebelum kekurangan vitamin B12 pada pasien ini. Wanita muda lebih rentan terhadap penyakit ini.
4.Gastritis juga dapat disebabkan oleh organisme selain Helicobacter pylori, termasuk Mycobacterium avium-intracellulare, infeksi enterokokus, Herpes simpleks, dan CMV. Infeksi dengan cryptosporidium, Strongyloides stercoralis, atau anisakiasis dapat menyebabkan gastritis parasit.
5.Gastritis juga dapat disebabkan oleh refluks asam empedu.
6.Gastritis akibat radiasi.
7.Gastritis yang terkait dengan penyakit Crohn: Ini adalah penyebab gastritis yang jarang terjadi.
8.Gastritis kolagenous: Ini adalah penyebab gastritis yang jarang terjadi. Kondisi ini ditandai oleh pengendapan kolagen subepitelial yang menonjol, yang disertai dengan infiltrasi inflamasi mukosa. Penyebab dan patofisiologi gastritis kolagenous sebenarnya belum diketahui.
9.Gastritis eosinofilik: Ini adalah penyebab gastritis yang jarang terjadi lainnya. Penyakit ini dapat diklasifikasikan sebagai gangguan gastrointestinal eosinofilik, yang ditandai oleh tidak adanya penyebab eosinofilia yang diketahui (bukan akibat infeksi, penyakit inflamasi sistemik, atau penyebab lain yang dapat menjelaskan eosinofilia).
Gastritis tidak memiliki gejala klinis konvensional. Gastritis akut dikaitkan dengan timbulnya nyeri epigastrium, mual, dan muntah. Banyak orang tidak mengalami gejala atau hanya memiliki gejala minor. Jika tidak ditangani, kondisi ini dapat berkembang menjadi gastritis kronis. Sejarah merokok, konsumsi alkohol, penggunaan NSAID atau steroid, alergi, radiasi, atau penyakit kantung empedu juga harus dipertimbangkan. Jika tidak ada penyebab gastritis yang jelas ditemukan, riwayat pengobatan penyakit radang usus, penyakit vaskulitis, atau gangguan gastrointestinal eosinofilik mungkin memerlukan penyelidikan lebih lanjut.
Gastritis yang terkait dengan H. pylori:
Pilihan pengobatan pertama adalah pemberian klaritromisin/inhibitor pompa proton/amoksisilin selama 14 hingga 21 hari. Klaritromisin lebih disukai daripada metronidazol karena memiliki tingkat kekambuhan yang lebih rendah dibandingkan dengan pengobatan triple metronidazol. Di tempat-tempat di mana resistensi klaritromisin diketahui, metronidazol menjadi pengobatan yang disukai. Terapi kuadruple bisumut dapat menguntungkan, terutama jika metronidazol digunakan.
Gastroparesis
Gastroparesis secara harfiah berarti "kelumpuhan lambung." Gastroparesis adalah gangguan yang ditandai dengan kombinasi mual dan muntah, kembung, rasa kenyang cepat, serta ketidaknyamanan di perut bagian atas, yang disebabkan oleh penundaan pengosongan lambung tanpa adanya pembatasan mekanis.
Stasis lambung dapat terjadi tanpa adanya penyumbatan mekanis karena kelainan dalam proses aktivitas motor saluran pencernaan yang normal. Hal ini melibatkan rangkaian tindakan yang kompleks yang membutuhkan koordinasi sistem saraf parasimpatik dan simpatis, neuron, dan sel pacu di dalam lambung dan usus, bersama dengan sel otot polos usus.
Seperti yang ditunjukkan di bawah ini, berbagai penyakit neurologis dapat mengganggu motilitas saluran pencernaan dengan mempengaruhi pasokan saraf parasimpatik atau simpatis ke saluran pencernaan. Berikut adalah etiologi gastroparesis:
- Idiopatik - penyebab paling umum yang ditemukan pada sekitar setengah pasien.
- Diabetes melitus (DM) - penyebab yang paling umum dan parah pada penderita diabetes tipe 1.
- Penyakit reumatologis - amiloidosis, skleroderma.
- Autoimun - dismotilitas gastrointestinal autoimun yang menyebabkan penundaan pengosongan.
- Kondisi neurologis - stres, penyakit Parkinson, sklerosis multipel, CVA dan tumor batang otak, neuropati otonom.
- Pascaoperasi - kerusakan saraf vagus selama fundoplikasi dan reseksi lambung parsial.
- Trauma - cedera sumsum tulang belakang.
- Infeksi virus termasuk virus Norwalk dan rotavirus.
- Obat-obatan - narkotik, siklosporin, fenotiazin, agonis dopamin, oktreotid, agonis adrenergik alfa-2 (mis. klonidin), antidepresan trisiklik, penghambat saluran kalsium, agonis GLP-1 seperti eksenatid atau analog liraglutide, litium, progesteron.
Gastroparesis adalah penyakit kompleks yang asalnya mempengaruhi gejala dan keparahan penyakit. Pasien dengan gastroparesis dapat menunjukkan berbagai gejala. Gejala utama dapat bervariasi tergantung pada penyebab yang mendasari. Secara umum, mual ada pada sekitar 93 persen pasien, muntah pada 68 hingga 84 persen kasus, nyeri perut pada 46 hingga 90 persen kasus, dan rasa kenyang cepat pada 60 hingga 86 persen kasus.
Pada kasus yang parah dan kronis, gejala tambahan meliputi kembung, rasa kenyang setelah makan, dan penurunan berat badan. Muntah dapat mengandung makanan yang dikonsumsi beberapa jam sebelumnya. Aspek klinis gastroparesis diabetik dan gastroparesis idiopatik serupa namun berbeda. Pasien dengan gastroparesis idiopatik melaporkan sensasi kenyang cepat, rasa kenyang setelah makan, dan ketidaknyamanan perut yang lebih tinggi dibandingkan dengan pasien gastroparesis diabetik. Gastroparesis diabetik lebih sering dikaitkan dengan muntah akut.
Meskipun nyeri perut adalah keluhan umum pada pasien dengan gastroparesis, jarang menjadi gejala utama (terjadi sekitar 18 persen). Penyebab lain harus dipertimbangkan pada pasien yang gejala utamanya adalah nyeri perut. Pada pemeriksaan fisik, dapat terdeteksi distensi atau ketidaknyamanan epigastrium, tetapi tidak ada tanda-tanda perlindungan atau kaku. Pasien dapat mengalami gejala dari penyakit yang mendasari gastroparesis.
Penanganan gastroparesis harus melibatkan pendekatan holistik untuk menargetkan berbagai aspek penyakit, seperti penilaian status nutrisi, langkah-langkah untuk memperbaiki kekurangan cairan, elektrolit, dan nutrisi, meredakan gejala gastroparesis, meningkatkan pengosongan lambung, mengenali dan memperbaiki penyebab yang mendasari gastroparesis untuk mencegah perkembangan penyakit, misalnya, kontrol glikemik yang ketat pada penderita diabetes, menghentikan penggunaan obat yang menyebabkan gastroparesis.
Penyakit Ulkus Peptikum
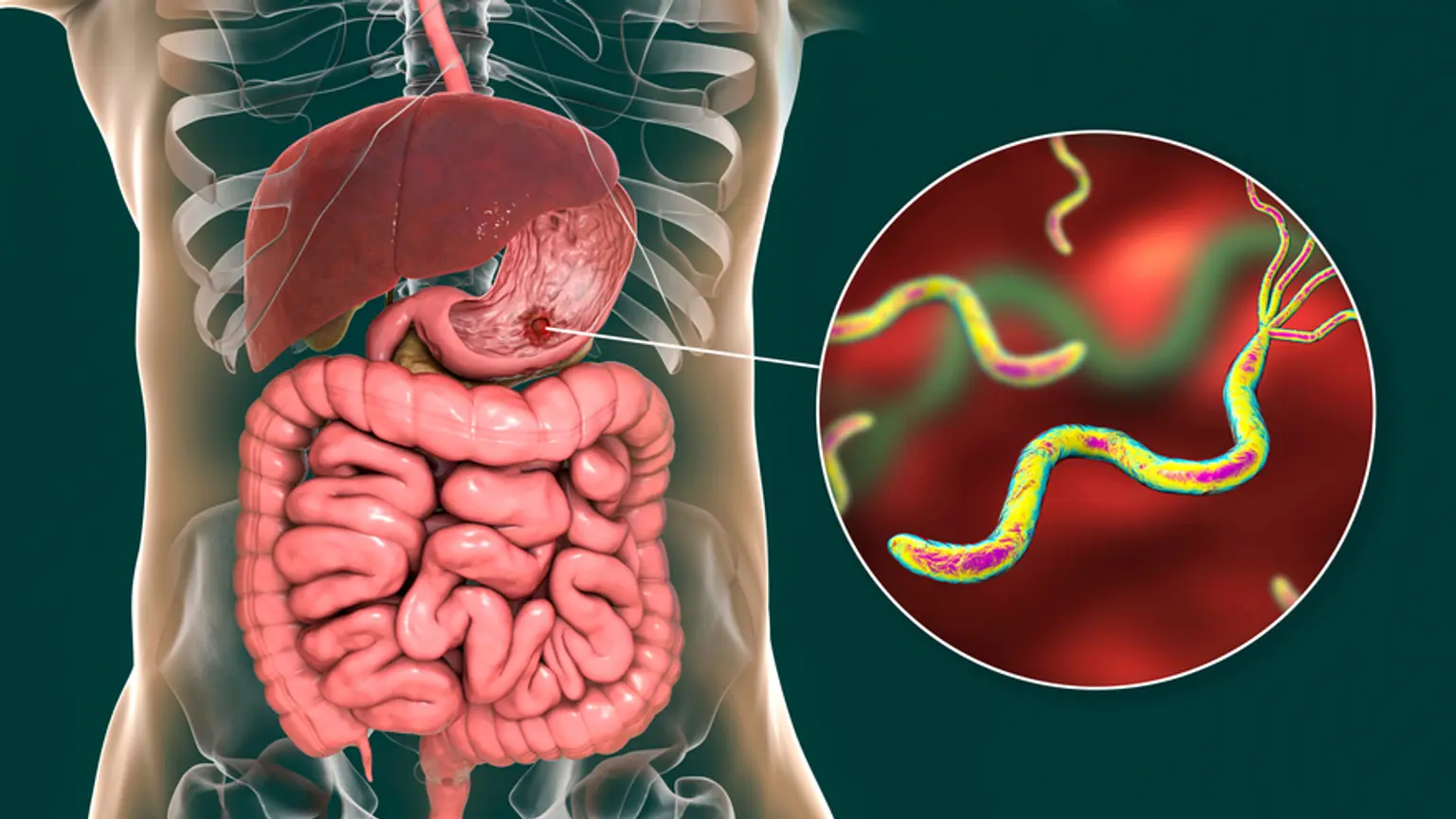
Penyakit ulkus peptikum (PUP) didefinisikan sebagai adanya kerusakan pada lapisan dalam saluran pencernaan yang disebabkan oleh sekresi asam lambung atau pepsin. Ulkus ini menembus lapisan muscularis propria pada epitelium lambung. Biasanya ditemukan di lambung dan duodenum proksimal. Namun, ulkus ini juga dapat mempengaruhi bagian bawah esofagus, duodenum distal, atau jejunum. Pada individu dengan ulkus lambung, nyeri epigastrium biasanya muncul dalam waktu 15-30 menit setelah makan; sementara itu, nyeri pada ulkus duodenum biasanya terjadi 2-3 jam setelah makan.
Infeksi Helicobacter pylori atau penggunaan obat antiinflamasi nonsteroid (NSAID) merupakan penyebab yang sering terjadi. Jarang terjadi, penyakit Zollinger-Ellison, penggunaan glukokortikoid bersamaan dengan NSAID, atau obat lain (kalium klorida, bisfosfonat, mycophenolate mofetil) juga dapat menyebabkan ulkus peptikum.
- Infeksi H. pylori menyebabkan lebih dari setengah dari semua ulkus duodenum dan lambung. H. pylori dapat bertahan hidup di lingkungan saluran pencernaan karena menghasilkan urease, yang menguraikan urea dan melepaskan amonia. Amonia ini akan menetralisir asam lambung dan menciptakan lingkungan yang kurang asam di dalam lapisan lendir lambung. H. pylori juga menyebabkan gastritis akut di daerah prepiyorik, yang kemudian berkembang menjadi gastritis kronis setelah beberapa minggu; H. pylori juga menyebabkan hipergastrinemia, yang mengakibatkan peningkatan produksi asam klorida, yang berperan penting dalam patofisiologi ulkus duodenum.
Semua NSAID, termasuk asam asetilsalisilat (ASA) (bahkan pada dosis sedang yang digunakan untuk alasan kardiovaskular), merusak mukosa saluran pencernaan, terutama dengan menurunkan sintesis prostaglandin akibat penghambatan siklooksigenase-1 (COX-1), dan berhubungan dengan pembentukan ulkus.
Tingkat kerusakan mukosa oleh NSAID bervariasi tergantung jenisnya, tetapi semuanya meningkatkan risiko terjadinya ulkus peptikum; selain itu, NSAID juga menekan fungsi trombosit dan dalam tingkat yang berbeda meningkatkan risiko perdarahan dari ulkus tersebut. Dengan penghambat selektif siklooksigenase-2 (COX-2) atau diklofenak, risiko terjadinya peristiwa signifikan pada saluran pencernaan atas (termasuk perdarahan) meningkat dua kali lipat, sedangkan dengan naproksen atau ibuprofen, risikonya meningkat empat kali lipat.
Diagnosis Penyakit Ulkus Peptikum
Diagnosis PUP memerlukan riwayat medis, pemeriksaan fisik, dan pemeriksaan medis invasif/non-invasif. Riwayat medis yang teliti harus dikumpulkan dan setiap masalah harus didokumentasikan. Keluhan pasien tentang nyeri perut epigastrium, rasa kenyang cepat, dan kembung setelah makan menunjukkan kemungkinan adanya PUP.
Nyeri ulkus lambung meningkat 2 hingga 3 jam setelah makan dan dapat menyebabkan penurunan berat badan, sedangkan nyeri ulkus duodenum berkurang setelah makan dan dapat menyebabkan peningkatan berat badan. Pasien yang mengalami anemia, melena, muntah darah, atau penurunan berat badan perlu dievaluasi lebih lanjut untuk mengetahui konsekuensi PUP, terutama perdarahan, perforasi, atau keganasan. Pemeriksaan fisik dapat menunjukkan nyeri perut epigastrium dan anemia.
Pemeriksaan Penunjang
- Esophagogastroduodenoscopy (EGD): Uji diagnostik emas dan paling dapat diandalkan untuk mengidentifikasi ulkus lambung dan duodenum, dengan sensitivitas dan spesifisitas hingga 90%. American Society of Gastrointestinal Endoscopy telah mengeluarkan panduan mengenai penggunaan endoskopi pada pasien dengan nyeri di atas perut atau gejala dispepsia yang menunjukkan adanya PUP. Pasien yang berusia di atas 50 tahun yang baru saja mengalami gejala dispepsia harus menjalani EGD. Siapa pun, tanpa memandang usia, yang mengalami gejala peringatan harus menjalani EGD.
2.Barium swallow: Digunakan jika EGD dikontraindikasikan.
3.Pemeriksaan darah lengkap, fungsi hati, dan kadar amilase dan lipase.
4.Gastric serum diagnostik diperintahkan jika diduga ada sindrom Zollinger-Ellison.
5.Pemeriksaan Helicobacter pylori:
- Pemeriksaan serologis.
- Uji napas urea: Spesifisitas dan sensitivitas tinggi. Dapat digunakan untuk mengonfirmasi eradikasi 4 hingga 6 minggu setelah penghentian terapi. Karbon dioksida yang berlabel radioaktif yang dihasilkan oleh lambung dikeluarkan melalui paru-paru dengan adanya urease, enzim yang dihasilkan oleh H. pylori.
- Pengukuran antibodi terhadap H. pylori juga dapat dilakukan.
- Uji antigen tinja.
- ELISA urine dan uji cepat urine.
- Biopsi endoskopi: Kultur biasanya tidak disarankan karena mahal, memakan waktu, dan bersifat invasif. Disarankan jika terapi eradikasi gagal atau jika terduga resistensi antibiotik. Setidaknya diperlukan biopsi dari 4-6 lokasi yang berbeda untuk meningkatkan sensitivitas. Ulkus lambung paling sering terlihat pada lengkung minor lambung antara antrum dan fundus. Sebagian besar ulkus duodenum ditemukan di bagian awal duodenum.
6.Tomografi komputer abdomen dengan kontras memiliki nilai terbatas dalam diagnosis PUP itu sendiri, tetapi berguna dalam diagnosis komplikasinya seperti perforasi dan obstruksi saluran keluar lambung.
Penanganan Penyakit Ulkus Peptikum
Penanganan Medis
Antagonis reseptor H2 dan inhibitor pompa proton adalah obat penghambat sekresi yang digunakan untuk mengobati penyakit ulkus peptikum (PUP) (PPI). Karena kemampuannya dalam penyembuhan dan efektivitas yang lebih tinggi, PPI pada dasarnya menggantikan penghambat reseptor H2. PPI menghambat produksi asam lambung, meredakan nyeri, dan mempromosikan penyembuhan. Karena penggunaan jangka panjang PPI dapat meningkatkan risiko patah tulang, pengobatan dapat mencakup suplemen kalsium.
PUP yang disebabkan oleh NSAID dapat dikelola dengan menghentikan penggunaan NSAID atau beralih ke dosis yang lebih rendah. Jika memungkinkan, kortikosteroid, bisfosfonat, dan antikoagulan harus dihentikan. Analog prostaglandin (misoprostol) kadang-kadang digunakan untuk mencegah terjadinya ulkus peptikum akibat penggunaan NSAID. Terapi kombinasi tiga antibiotik ditambah inhibitor pompa proton digunakan sebagai terapi lini pertama untuk PUP yang disebabkan oleh H. pylori.
Pantoprazole, klaritromisin, metronidazol, atau amoksisilin diresepkan selama 7 hingga 14 hari. Antibiotik dan PPI bekerja bersama-sama untuk membasmi H. pylori. Pemilihan antibiotik harus memperhitungkan kejadian resistensi antibiotik di daerah tersebut. Jika terapi lini pertama tidak berhasil, terapi tiga dengan bismut dan antibiotik lainnya digunakan.
Kanker Lambung (Gastric Cancer)
Kanker lambung, juga dikenal sebagai kanker lambung, adalah jenis kanker yang berasal dari lapisan lambung. Sebagian besar kanker lambung adalah adenokarsinoma lambung, yang dapat dibagi lebih lanjut menjadi adenokarsinoma lambung. Di lambung, dapat terbentuk limfoma dan tumor mezenkimal. Gejala awal yang umum meliputi heartburn, nyeri perut bagian atas, mual, dan hilangnya nafsu makan.
Gejala dan tanda-tanda yang muncul kemudian termasuk penurunan berat badan, kuning pada kulit dan putih mata, muntah, kesulitan menelan, dan darah dalam tinja. Kanker dapat menyebar dari lambung ke bagian lain tubuh, termasuk hati, paru-paru, tulang, selaput perut, dan kelenjar getah bening.
Infeksi bakteri Helicobacter pylori adalah penyebab paling umum, yang menyumbang lebih dari 60% kasus. Beberapa jenis H. pylori lebih berbahaya daripada yang lain. Faktor risiko lainnya termasuk merokok, faktor makanan seperti sayuran asam, dan obesitas. Sekitar 10% kasus berhubungan dengan faktor keturunan, dan 1% hingga 3% kasus disebabkan oleh gangguan genetik yang diwarisi dari orang tua, seperti kanker lambung difus herediter.
Kanker lambung biasanya berkembang dalam tahapan seiring waktu. Biasanya, sampel yang diambil selama endoskopi digunakan untuk membuat diagnosis. Setelah itu, pencitraan medis digunakan untuk mengevaluasi apakah penyakit tersebut telah menyebar ke bagian tubuh lain. Pemeriksaan skrining kanker lambung dilakukan di Jepang dan Korea Selatan, dua negara dengan prevalensi kanker lambung yang tinggi.
Diet Mediterania, serta berhenti merokok, dapat mengurangi risiko kanker lambung. Penelitian awal menunjukkan bahwa pengobatan H. pylori dapat mengurangi risiko di masa depan. Kanker lambung dapat disembuhkan jika ditangani pada tahap awal. Pilihan pengobatan dapat mencakup pembedahan, kemoterapi, radioterapi, dan terapi yang ditargetkan. Imunoterapi kanker juga menjadi pilihan untuk beberapa jenis kanker lambung. Perawatan paliatif mungkin direkomendasikan jika penyakit ditangani pada tahap lanjut. Beberapa jenis limfoma dapat disembuhkan dengan menghilangkan H. pylori dari tubuh.
Prognosis sering kali buruk, dengan tingkat survival lima tahun kurang dari 10% di dunia Barat. Hal ini terutama disebabkan oleh fakta bahwa sebagian besar pasien dengan sindrom ini datang dengan penyakit lanjut. Tingkat survival lima tahun di Amerika Serikat adalah 31,5%, tetapi di atas 65% di Korea Selatan dan lebih dari 70% di Jepang, hal ini terjadi sebagian karena upaya skrining.
Adenokarsinoma Duodenum
Meskipun duodenum adalah tempat terbanyak terjadinya adenokarsinoma usus kecil, adenokarsinoma duodenum (AD) hanya menyumbang kurang dari 1% dari semua keganasan saluran pencernaan. Tidak mengherankan, mengingat kejarangan penyakit ini, terdapat sedikit bukti yang membimbing rekomendasi terapi. Ketika membahas kemungkinan pengobatan, studi awal menggabungkan AD dengan kanker periampula (kanker pankreas, ampula, dan duktus empedu distal).
Secara umum, AD memiliki prognosis yang lebih baik. Misalnya, dibandingkan dengan keganasan periampula lainnya, AD lebih mungkin dapat disembuhkan dan memiliki prognosis jangka panjang yang lebih baik. Sebagai hasilnya, pendekatan terapeutik cenderung memilih eksisi bedah yang agresif.
Kesimpulan
Penyakit ulkus peptikum adalah salah satu gangguan yang paling sering terjadi pada lambung dan duodenum. Ulkus peptikum yang tidak diobati dapat menyebabkan masalah kesehatan tambahan. Kadang-kadang, ulkus dapat mengalami perdarahan. Jika ulkus terlalu dalam, bisa menembus lambung. Ulkus dapat diobati dengan kombinasi modifikasi gaya hidup dan obat-obatan. Pembedahan hanya diperlukan dalam kasus-kasus yang jarang terjadi.