Bedah Torakoskopik Video (VATS)
Ikhtisar
Bedah torakoskopik video (VATS) adalah teknik bedah invasif minimal yang telah mengalami kemajuan pesat dalam deteksi dan pengobatan berbagai masalah paru-paru dan jantung dalam dua dekade terakhir.
Sebelum adanya teknik ini, pengobatan standar untuk patologi toraks adalah torakotomi. Sebelumnya, prosedur ini sering digunakan untuk mengevaluasi dan mengobati efusi pleura pada pasien dengan tuberkulosis paru. Pengembangan sinar serat optik merupakan terobosan teknis yang mempercepat kemajuan semua jenis bedah akses minimum.
Jumlah bedah VATS yang dilakukan meningkat seiring waktu karena kemajuan teknologi telah membuat perawatan ini lebih aman bagi lanjut usia dan difabel. Sebagai contoh, sebagian besar dokter menganjurkan VATS untuk lobektomi, yang sering dilakukan di bawah anestesi umum dengan ventilasi satu paru.
Definisi Bedah Torakoskopik Video (VATS)
Dalam dua dekade terakhir, bedah torakoskopik video (VATS) telah mengubah pendekatan dan pengobatan berbagai penyakit paru-paru dan jantung. Jacobeaus, seorang dokter asal Swedia, adalah orang pertama yang melakukan pemeriksaan torakoskopik pada pleura saat pasien dalam keadaan anestesi lokal. Metode ini sering digunakan untuk mengevaluasi dan mengobati efusi pleura pada individu dengan tuberkulosis paru.
Sebelum pengobatan ini, torakotomi adalah metode yang umum digunakan untuk patologi toraks. Penemuan sinar serat optik merupakan terobosan teknologi yang akhirnya menghasilkan kemajuan semua jenis bedah akses minimum. Penggunaan VATS telah meningkat seiring waktu karena kemajuan teknologi telah membuat operasi semacam itu lebih aman bagi lanjut usia dan pasien yang lemah.
VATS memiliki beberapa keunggulan dibandingkan torakotomi standar, termasuk rasa nyeri pascaoperasi yang lebih sedikit, lama tinggal di rumah sakit yang lebih singkat, pemulihan fungsi pernapasan yang lebih cepat, terutama pada pasien dengan penyakit paru obstruktif kronik (COPD) dan lanjut usia, serta penghematan biaya total.
Anatomi dan Fisiologi
Trakea yang matang memiliki panjang sekitar 15 cm. Ia dimulai dari ujung bawah kartilago krikoid (C6) dan membagi menjadi bronkus utama kanan dan kiri pada T5. Bronkus kanan lebih lebar dan lebih dekat dengan trakea. Bronkus kanan terbagi menjadi tiga cabang lobus: atas, tengah, dan bawah. Cabang atas dan bawah bronkus kiri lebih horizontal. Lobus paru-paru terbagi menjadi segmen bronkopulmoner, masing-masing dengan arteri segmenal dan bronkusnya sendiri. Vena melewati ruang antara segmen-segmen ini. Penting bagi ahli bedah untuk memahami komponen bedah dari paru-paru ini.
Dalam sebagian besar kasus, operasi dilakukan dengan membuat sayatan di area interkostal. Sayatan tersebut sejajar dengan sumbu panjang ruang interkostal. Untuk menghindari cedera pada saraf interkostal yang berjalan di alur di tepi bawah tulang rusuk, ahli bedah harus memastikan bahwa sayatan-sayatan ini berada di tengah ruang tersebut.
Indikasi
Diagnostik
- Biopsi kelenjar getah bening mediastinum
- Pleuroskopi/biopsi pleura
- Biopsi jaringan/kelenjar getah bening untuk kanker paru-paru
- Biopsi dinding dada
- Stadifikasi kanker
Terapeutik
- Reseksi paru (biasanya untuk kanker paru-paru)
- Reseksi bleb/bula paru
- Drainase pleura (pneumotoraks, hemotoraks, empiema)
- Drainase efusi perikardium
- Pleurodesis mekanik/kimia
- Eksisi/biopsi massa dan nodul mediastinum
- Eksisi divertikulum esofagus/esofagektomi
- Ligasi duktus torasikus
- Simpatiktomi
- Reseksi tumor dinding dada
- Laminektomi torakoskopik
- Drainase abses tulang belakang
Signifikansi Klinis
VATS secara bertahap menggantikan torakotomi terbuka di sebagian besar fasilitas bedah toraks di seluruh dunia karena profil keamanannya yang lebih baik pada pasien lanjut usia, pengendalian nyeri yang lebih baik, periode pemulihan yang lebih singkat, dan pengendalian perdarahan yang lebih sederhana. Telah terbukti dapat mengurangi lama tinggal di rumah sakit dibandingkan dengan torakotomi terbuka. Panjang tabung dada yang lebih pendek, seperti yang dilaporkan oleh beberapa studi, mungkin merupakan faktor utama hal ini, dengan tingkat pengangkatan tabung sebesar 54% pada hari ke-1 dalam kelompok VATS dibandingkan dengan 21% dalam torakotomi terbuka. Penelitian lain pada pasien kanker paru-paru menunjukkan tren yang sama yaitu komplikasi yang lebih sedikit dan penurunan mortalitas di rumah sakit.
Pasien VATS membutuhkan transfusi darah yang lebih sedikit dibandingkan pasien torakotomi terbuka. Mereka juga mengalami rasa tidak nyaman pascaoperasi yang lebih sedikit dan kualitas hidup yang lebih tinggi dibandingkan dengan torakotomi standar. Studi tentang survival jangka panjang tidak menunjukkan perbedaan signifikan secara statistik dalam survival 3 tahun secara keseluruhan antara pasien yang menjalani lobektomi torakoskopik dan mereka yang menjalani lobektomi terbuka. Menurut konsensus dokter, VATS masih menjadi standar perawatan untuk lobektomi.
Keuntungan yang ditawarkan oleh VATS dibandingkan torakotomi konvensional adalah:
- Waktu operasi yang lebih singkat
- Kontrol perdarahan yang lebih mudah
- Nyeri pascaoperasi yang lebih sedikit, termasuk penggunaan opioid
- Durasi tabung dada yang lebih pendek
- Lama tinggal di rumah sakit yang lebih singkat
- Respons peradangan yang lebih sedikit
- Estetika luka operasi
Kontraindikasi
- Pasien yang tidak dapat mentoleransi isolasi paru/bergantung pada ventilasi bilateral
- Adanya massa saluran napas intraluminal (yang membuat penempatan tabung lumen ganda (DLT) sulit)
- Adhesi parah di rongga pleura/sinfisis pleura
- Koagulopati
- Instabilitas hemodinamik
- Hipoksia parah
- COPD parah
- Hipertensi paru parah
Persiapan
Evaluasi Praoperatif
Pemilihan pasien sangat penting untuk mencapai hasil bedah yang optimal. Evaluasi praoperatif yang teliti, dengan penekanan pada fungsi jantung dan pernapasan, diperlukan untuk memastikan bahwa pasien yang dipilih akan mentoleransi pernapasan satu paru (OLV). Evaluasi status fisik ASA praoperatif, spirometri, plethysmography, pengukuran kapasitas difusi paru-paru untuk karbon monoksida (DLCO), tomografi komputer (CT), dan tes latihan kardiopulmoner (CPET) semuanya harus diperiksa.
FEV1 pascaoperatif yang diprediksi (ppo FEV1 %) adalah prediktor populer dari cadangan paru pascaoperatif. FEV1 lebih besar dari 60% menunjukkan bahwa pasien akan mentoleransi reseksi lobus anatomi. Jika FEV1 kurang dari 60%, pemindaian ventilasi-perfusi (VQ scan) dapat digunakan untuk menentukan ppo FEV1. Ppo-FEV1 lebih besar dari 35%-40% adalah prediktor yang baik dari cadangan paru yang cukup pascaoperatif, dan operasi dapat dilakukan. FEV1 kurang dari 30% menunjukkan kebutuhan akan ventilator pascaoperatif atau oksigen tambahan.
Indikator lain yang umum dari cadangan paru adalah kapasitas difusi karbon monoksida (DLCO) paru-paru. DLCO mengukur kecepatan difusi partikel karbon monoksida melalui membran alveolar. DLCO lebih dari 40% adalah indikator yang kuat dari cadangan paru pascaoperatif yang cukup.
Tes latihan kardiopulmoner digunakan untuk memprediksi cadangan keseluruhan sumbu kardiopulmoner pada kasus-kasus di mana FEV1 dan DLCO berada dalam batas yang sempit. Konsumsi oksigen maksimum (VO2) dihitung. Untuk melanjutkan operasi, VO2 lebih dari 10ml/menit/kg sangat penting.
Pemeriksaan darah lengkap dapat mengidentifikasi polisitemia yang disebabkan oleh penyakit paru, serta peningkatan jumlah sel darah putih yang mengindikasikan infeksi atau peradangan. Foto rontgen dada dan CT scan memberikan data anatomi yang diperlukan untuk operasi. Gas darah arteri dapat membantu mengidentifikasi individu yang berisiko tinggi mengalami komplikasi pascaoperasi. Pasien dengan kadar PaCO2 lebih dari 50 mmHg atau kurang dari 60 mmHg berisiko.
Berhenti merokok, pengobatan infeksi yang mendasari, dan rehabilitasi paru-paru juga dapat dimasukkan dalam optimasi praoperatif pasien yang menjalani VATS.
Anestesi
Sebagian besar operasi VATS dilakukan dengan anestesi umum menggunakan pernapasan satu paru dengan menggunakan tabung endobronkial lumen ganda. Kecuali jika pneumonektomi kiri direncanakan, intubasi pada sisi kiri biasanya dilakukan. Alternatif yang tepat adalah penggunaan tabung endotrakeal lumen tunggal dengan penghalang bronkial.
Ventilasi satu paru dengan volume tidal yang moderat adalah pilihan yang lebih baik untuk mengobati efusi pleura dan simpatektomi karena memberikan visibilitas yang baik terhadap ruang pleura. Selain itu, CO2 dapat diinsuflasi untuk mempromosikan pengecilan paru parsial. Tabung lumen tunggal digunakan untuk pasien anak, dengan ujungnya dimasukkan ke dalam bronkus utama kontralateral. Darah yang diketik dan disilangkan harus disediakan untuk reseksi paru yang signifikan.
Selain itu, dua jalur intravena besar dan jalur arteri harus dimasukkan. Pemeriksaan torakoskopik pada pasien yang terjaga, tidak terintubasi, dan tidak terventilasi dalam situasi ambulasi selama menjalani perawatan anestesi yang diawasi telah didokumentasikan. Anestesi umum tanpa intubasi dengan pernapasan spontan menggunakan perangkat saluran napas supraglotik ditemukan sebagai alternatif yang layak dibandingkan dengan anestesi umum dengan intubasi.
Prosedur Bedah
- Posisi Pasien
Sebagian besar pasien VATS harus berada dalam posisi lateral decubitus. Ini diikuti dengan melengkungkan meja, yang membantu memisahkan tulang rusuk untuk akses bedah yang lebih mudah. Hal ini juga mengurangi tekanan pada saraf interkostal. Sebagian besar jaringan toraks, termasuk paru-paru, pleura, esofagus, perikardium, dan struktur mediastinum lainnya, dapat dijangkau dalam posisi lateral decubitus. Kerusakan saraf dapat dihindari dengan selalu menempatkan bantalan tekanan yang sesuai di titik tekan.
Fisiologi paru selama anestesi berbeda dari posisi saat sadar karena posisi lateral decubitus, anestesi umum, pernapasan buatan, blokade neuromuskular, dan retraksi bedah. Aliran darah yang dikirim ke paru yang tidak terventilasi akan menjadi faktor paling penting dalam oksigenasi (shunt intrapulmoner). Fraksi shunt dapat dikurangi oleh vasokonstriksi pulmonari hipoksik, yang menurunkan perfusi ke paru yang tidak terventilasi.
- Pernapasan Satu Paru
VATS sering dilakukan di bawah anestesi umum dan dengan pernapasan satu paru (OLV). Selama OLV, blokade neuromuskular dan ventilasi terkontrol diperlukan untuk memastikan oksigenasi yang tepat dan tekanan parsial CO2 yang sebanding dengan ventilasi paru ganda. Volume tidal yang lebih rendah (5-7 ml/kg) dan frekuensi pernapasan yang lebih tinggi dengan tekanan inflasi puncak kurang dari 35 cm H2O sangat baik untuk menjaga ventilasi menit. Dengan memampatkan paru nondependen secara buatan, OLV memungkinkan operasi bedah pada hemitoraks.
Hal ini menyebabkan shunt Right-to-Left intrapulmoner, yang menyebabkan gradien oksigen alveolar-arterial membesar, menghasilkan hipoksemia. Prosedur OLV dapat menggunakan tabung lumen ganda (DLT), tabung lumen tunggal (SLT) dengan pemblokir bronkial terintegrasi, dan pemblokir bronkial independen.
Penggunaan DLT memungkinkan ventilasi paru yang independen atau bersamaan. Implan DLT membutuhkan pendekatan yang khusus, dan validasi terbaik dilakukan melalui bronkoskopi serat optik. Karena tabung rentan terhadap penempatan yang salah dan pergeseran, lokasinya harus dikonfirmasi kembali setelah pasien ditempatkan dalam posisi akhir untuk operasi.
Untuk prosedur torakoskopik, kombinasi SLT dengan pemblokir bronkial dapat digunakan sebagai pengganti DLT. Pemblokir bronkial memiliki manset dengan volume tinggi/tekanan rendah. Keuntungan utama menggunakan SLT dengan pemblokir bronkial adalah tidak perlu menggantinya setelah prosedur jika pasien harus tetap terintubasi. Pemblokir bronkial ditempatkan dengan menggunakan pencitraan serat optik. Seperti DLT, pemblokir bronkial juga memerlukan konfirmasi ulang lokasi setelah pasien ditempatkan dalam posisi lateral decubitus.
Untuk prosedur toraksik, dapat digunakan oksigenasi tanpa napas atau pernapasan tekanan positif frekuensi tinggi sebagai alternatif. Penggunaan prosedur-prosedur ini terbatas karena adanya peningkatan asidosis pernapasan dan kesulitan dalam bedah akibat bounce mediastinum. Shunt adalah penyebab hipoksemia yang paling umum dalam OLV. Prevalensinya diperkirakan mencapai hingga 5%. Langkah pertama yang disarankan adalah pemeriksaan menyeluruh pada sirkuit anestesi dan peralatan. Setiap hipoksemia yang terjadi selama operasi harus diobati dengan meningkatkan FiO2 menjadi 100%.
Penghisapan pada paru yang tergantung diperlukan. Jika peningkatan FiO2 tidak cukup untuk mengatasi hipoksemia, anestesiologis dapat beralih ke ventilasi 2 paru. Untuk meningkatkan oksigenasi, teknik rekrutmen diikuti dengan PEEP dapat digunakan di sisi paru yang terventilasi. Penggunaan CPAP harus dihindari sebisa mungkin karena dapat mempersulit bedah pada sisi yang sedang dioperasi.
- Teknik Bedah
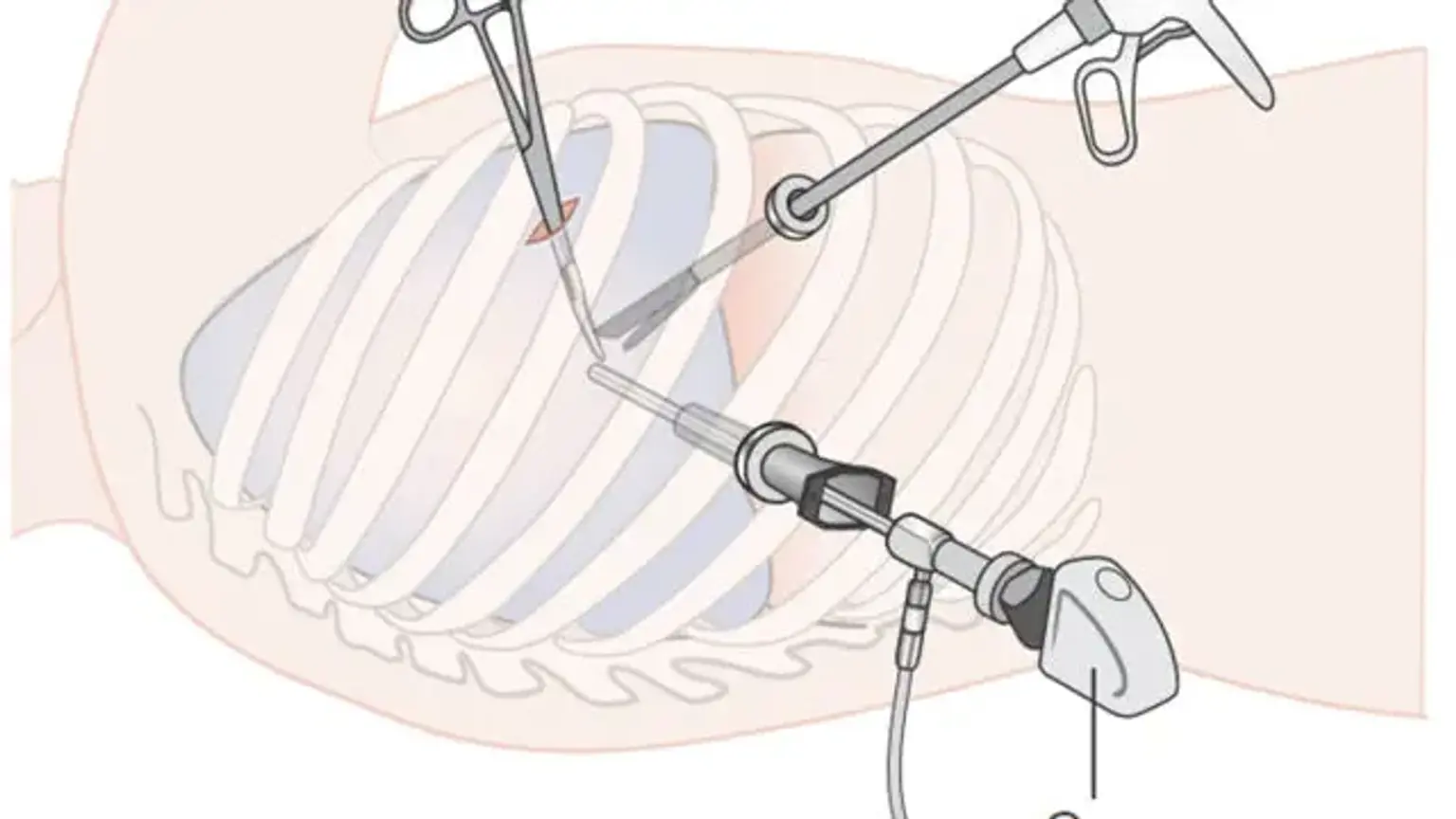
- Pendekatan VATS konvensional melibatkan pembuatan 3 hingga 4 sayatan segitiga untuk memasukkan scope dan instrumen. Namun, VATS dengan satu port juga telah dijelaskan.
- Dalam posisi terlentang, pasien diberikan anestesi. Untuk sebagian besar operasi, DLT (double-lumen tube) adalah alat saluran napas yang disukai.
- Setelah DLT ditanamkan, lokasi tabung diperiksa menggunakan bronkoskop serat optik melalui lumen DLT. Manset ditempatkan dengan hati-hati untuk memberikan pas yang tepat.
- Setelah memeriksa instalasi tabung dan manset yang tepat, pasien ditempatkan dalam posisi lateral decubitus dengan tangan di atas kepala. Meja diarkus untuk memberikan eksposur bedah yang optimal. Setelah penempatan akhir untuk prosesnya, posisi DLT diperiksa kembali.
- Untuk pendekatan anterior, dilakukan tiga sayatan. Mereka membentuk bentuk segitiga, dengan sayatan utilitas di puncak segitiga.
- Kamera diperkenalkan melalui sayatan ini dengan aman untuk pembuatan port masuk tambahan.
- Dalam segitiga auskultasi, dibuat sebuah port untuk menampung kamera.
- Di garis aksila tengah, dibuat port ketiga. Ini dilakukan pada tingkat sayatan port utilitas.
- Video torakoskop digunakan untuk memeriksa tiga port setelah mereka dibuat.
- Teknik yang tepat yang akan dilakukan biasanya memandu tahap-tahap berikutnya dari operasi.
- Tergantung pada prosedur, biasanya dipasang 1 atau 2 saluran pleura yang terhubung ke drainase dengan segel air di akhir operasi.
Perawatan Pascaoperasi
Perawatan pascaoperasi VATS didasarkan pada tiga pilar: pengendalian nyeri, perawatan pernapasan, dan pengelolaan tabung dada. Penanganan cairan yang restriktif juga merupakan metode penting untuk meningkatkan hasil pascaoperasi.
Kontrol nyeri berada di puncak perawatan pascaoperasi karena telah terbukti bahwa analgesia yang memadai dapat mempercepat pemulihan dan mengurangi masalah pernapasan. Torakotomi dikatakan sebagai salah satu operasi bedah yang paling nyeri. Pengelolaan nyeri dimulai secara intraoperatif dan dilanjutkan pascaoperasi. Gabungan metode intravena dan lokal digunakan untuk mengendalikan nyeri.
Analgesia intravena dalam bentuk opioid sistemik dan analgesia terkontrol oleh pasien (PCA) merupakan dasar dari metode analgesik pasca-torakotomi. NSAID memiliki sifat penghematan opioid dan manfaat tambahan yaitu tidak menyebabkan depresi pernapasan. Analgesia epidural dan blok saraf interkostal juga dapat digunakan untuk meningkatkan rejimen analgesik. Peningkatan analgesia berhubungan dengan peningkatan fungsi pernapasan pada interval pascaoperasi.
Komplikasi
- Bocornya udara pascaoperasi
- Nyeri pascaoperasi
- Hipoksemia
- Atelektasis
- Perdarahan
- Infeksi luka
Kesimpulan
VATS adalah tindakan bedah yang memungkinkan dokter bedah untuk melihat ke dalam rongga dada dan paru-paru pasien. Ini adalah jenis bedah 'lubang kunci' yang dapat digunakan untuk berbagai operasi bedah. Dokter Anda mungkin merekomendasikan VATS untuk mendapatkan akses ke rongga dada Anda, terutama jantung dan paru-paru. Hal ini dapat dilakukan untuk memeriksa daerah tersebut untuk masalah seperti tumor, mengambil sampel jaringan, atau melakukan operasi.
Torakoskop dimasukkan melalui sayatan kecil ke dalam dada, dan dokter bedah dapat mengarahkan kamera untuk melakukan berbagai prosedur di dalam dada, termasuk mengangkat sebagian paru-paru, mengeluarkan cairan, atau melakukan operasi pada jantung atau paru-paru. Lamanya waktu pemulihan Anda ditentukan oleh jenis operasi yang Anda jalani. Namun, kemungkinan besar Anda perlu istirahat di rumah selama minimal 1 hingga 2 minggu.