Cardiopatia ischemica
Panoramica
La cardiopatia ischemica è un processo dinamico caratterizzato da aterosclerosi delle arterie coronarie o cambiamenti funzionali nella circolazione coronarica che possono essere affrontati attraverso cambiamenti nello stile di vita, trattamenti farmaceutici e rivascolarizzazione. La malattia può essere stabilizzata o regredita a seguito di tale terapia. Le manifestazioni cliniche della cardiopatia ischemica sono ora classificate come sindrome coronarica acuta o sindrome coronarica cronica, utilizzando una nuova nomenclatura.
Una diminuzione dell'incidenza della malattia coronarica ostruttiva in una popolazione sintomatica si traduce in una diminuzione della probabilità pre-test e della probabilità clinica di malattia, che influenza il work-up diagnostico. L'imaging funzionale o anatomico non invasivo per l'ischemia miocardica è indicato come test iniziale per rilevare la malattia coronarica in individui sintomatici quando l'esame clinico da solo non può escludere la malattia ostruttiva.
Cos'è la cardiopatia ischemica?
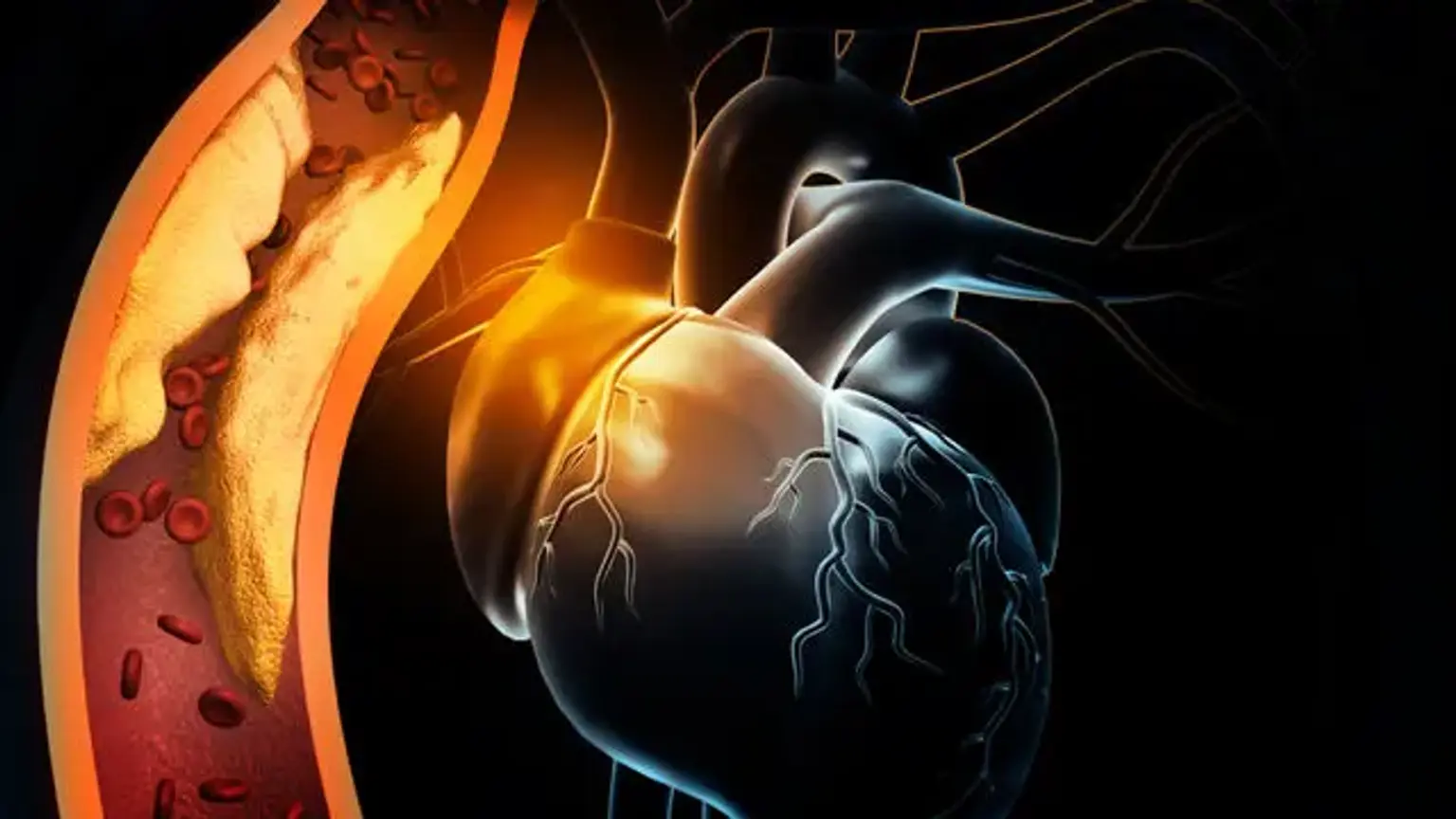
L'ischemia è descritta come insufficiente afflusso di sangue (circolazione) a una particolare area a causa di un blocco dei vasi sanguigni che alimentano l'area. Ischemico indica che un organo (ad esempio, il cuore) non riceve sangue e ossigeno adeguati. La cardiopatia ischemica, nota anche come malattia coronarica (CHD) o malattia coronarica, si riferisce a difficoltà cardiache causate da arterie coronarie ristrette, che alimentano il sangue al muscolo cardiaco. Sebbene il restringimento possa essere causato da un coagulo di sangue o da una costrizione dell'arteria sanguigna, è più comunemente causato dalla formazione di placche, che è noto come aterosclerosi.
Quando l'afflusso di sangue al muscolo cardiaco viene completamente interrotto, le cellule del muscolo cardiaco muoiono, causando un attacco di cuore, noto anche come infarto miocardico (MI). La maggior parte delle persone con CHD precoce (costrizione inferiore al 50%) non ha sintomi o limitazioni del flusso sanguigno. Tuttavia, i sintomi possono svilupparsi con l'avanzare dell'aterosclerosi, soprattutto se non trattati. È particolarmente probabile che si sviluppino durante l'attività fisica o lo stress mentale, quando aumenta la richiesta di ossigeno trasportato dal sangue.
L'angina pectoris è il disagio provato quando il muscolo cardiaco non riceve abbastanza ossigeno. Questa è una condizione clinica caratterizzata da dolore al petto, alla mascella, alla spalla, alla schiena o al braccio che è aumentato dall'attività o dallo stress mentale ed è rapidamente alleviato dal riposo o dall'assunzione di nitroglicerina. L'angina è più comunemente osservata nei pazienti con CHD, sebbene possa verificarsi anche in persone con malattia valvolare, cardiomiopatia ipertrofica e ipertensione non controllata. I pazienti con arterie coronarie normali possono occasionalmente avere angina a causa di spasmo coronarico o disfunzione endoteliale.
Angina
Il metodo di classificazione della Canadian Cardiovascular Society (CCS) viene utilizzato per classificare l'angina o un analogo anginoso (ad esempio, dispnea da sforzo) sulla base di una descrizione del grado di attività che induce i sintomi.
L'angina in classe I è descritta come angina che si sviluppa durante uno sforzo grave, veloce o prolungato al lavoro o alla ricreazione, ma non durante la normale attività fisica. Tagliare la legna, arrampicarsi sulle colline, andare in bicicletta, balletto aerobico, ballare da sala (veloce) o ballare in piazza, fare jogging per un miglio di 10 minuti, saltare la corda, pattinare, sciare, giocare a tennis o squash e camminare a 5 miglia all'ora sono tutte attività di classe I.
L'angina di classe II è definita come angina che limita leggermente l'attività ordinaria, come camminare o salire rapidamente le scale, camminare o salire le scale in salita, camminare o salire le scale dopo i pasti; al freddo o al vento; sotto stress emotivo; solo durante le prime ore dopo il risveglio; o camminare per più di due isolati su un terreno pianeggiante e salire più di una rampa di scale ordinarie a un ritmo normale e in condizioni normali.
Camminare per uno o due isolati su un terreno pianeggiante, salire una rampa di scale in condizioni normali e a ritmo normale, suonare uno strumento musicale, completare le faccende domestiche, fare giardinaggio, passare l'aspirapolvere, portare a spasso un cane o portare fuori la spazzatura sono tutti esempi di limitazioni dell'attività fisica di Classe III.
La classe IV si distingue per l'incapacità di impegnarsi in qualsiasi attività fisica senza disagio; I sintomi anginosi possono essere presenti anche a riposo. Da 3 a 4 milioni di americani possono soffrire di ischemia silente, spesso nota come ischemia senza disagio o infarto senza preavviso. Le persone che soffrono di angina possono anche avere periodi non rilevati di ischemia silenziosa. Gli individui che hanno avuto un attacco di cuore o che hanno il diabete sono anche a rischio di sviluppare ischemia silenziosa.
Epidemiologia
Si prevede che l'incidenza annuale di infarto miocardico sia di 935.000, inclusi 610.000 nuovi e 325.000 infarti ricorrenti. La prevalenza totale dell'angina pectoris è del 4,6%, con le donne che hanno una maggiore prevalenza aggiustata per età rispetto ai maschi. Più della metà di tutti gli eventi cardiovascolari negli uomini e nelle donne di età inferiore ai 75 anni sono causati da CHD. Dopo i 40 anni, i maschi hanno una probabilità del 49% di contrarre CHD e le donne hanno un rischio di vita del 32%.
Le malattie cardiovascolari sono la principale causa di mortalità sia negli uomini che nelle donne. Nel 2006, è stato responsabile di un decesso su sei negli Stati Uniti; La mortalità per CHD è stata di 425.425, mentre la mortalità per infarto miocardico è stata di 141.462. Ogni 25 secondi, un americano avrà un evento coronarico e ogni minuto una persona morirà a causa di un evento coronarico. Ogni 34 secondi, un americano avrà un MI e il 15% morirà a causa di esso.
Cause di cardiopatia ischemica
La cardiopatia correlata all'ischemia è una condizione complessa. I fattori eziologici non modificabili e modificabili possono essere ampiamente classificati. Sesso, età, storia familiare e genetica sono esempi di elementi non modificabili. Il fumo, l'obesità, i livelli di colesterolo e le variabili psicosociali sono tutti fattori di rischio modificabili. Uno stile di vita frenetico nel mondo occidentale ha indotto le persone a mangiare più fast food e pasti malsani, portando ad un aumento della prevalenza della cardiopatia ischemica.
Una migliore assistenza primaria nelle classi socioeconomiche medie e alte negli Stati Uniti ha spostato l'evento a più tardi nella vita. Il fumo è ancora la principale causa di malattie cardiovascolari. La frequenza del fumo tra gli adulti negli Stati Uniti è stata determinata al 15,5% nel 2016.
Il genere maschile è incline ad essere più suscettibile rispetto al genere femminile. L'ipercolesterolemia è ancora un fattore di rischio modificabile significativo per la malattia coronarica. Le lipoproteine a bassa densità (LDL) aumentate hanno aumentato il rischio di CAD, mentre l'aumento delle lipoproteine ad alta densità (HDL) ha ridotto il rischio di CAD.
Patofisiologia
La formazione della placca aterosclerotica è un segno distintivo della patogenesi della cardiopatia ischemica. La placca è un accumulo di sostanza grassa che restringe il lume dell'arteria e ostruisce il flusso sanguigno. La creazione di una "striscia grassa" è la prima fase del processo. La formazione di una striscia grassa è causata dalla deposizione subendoteliale di macrofagi carichi di lipidi, spesso noti come cellule di schiuma. Quando si verifica un insulto vascolare, lo strato intimo si rompe e i monociti si spostano nella regione subendoteliale, dove si differenziano in macrofagi.
Questi macrofagi assorbono le particelle di lipoproteine a bassa densità ossidate (LDL), con conseguente formazione di cellule schiumose. Le cellule T vengono attivate e le citochine vengono rilasciate solo per aiutare nel processo patogeno. I fattori di crescita rilasciati attivano la muscolatura liscia, che raccolgono particelle LDL ossidate e collagene e le depositano insieme ai macrofagi attivati, aumentando il numero di cellule di schiuma. La placca subendoteliale si forma come risultato di questa procedura.
Se l'endotelio non viene ulteriormente danneggiato, questa placca può espandersi di dimensioni o diventare stabile nel tempo. Se la lesione diventa stabile, si svilupperà una copertura fibrosa e la lesione si calcificherà nel tempo. Con il tempo, la lesione potrebbe diventare emodinamicamente abbastanza sostanziale che non abbastanza sangue raggiunge il tessuto cardiaco durante i periodi di domanda elevata, con conseguenti sintomi di angina.
A riposo, tuttavia, i sintomi diminuirebbero man mano che il fabbisogno di ossigeno diminuisce. Una lesione deve essere stenosata almeno al 90% per provocare angina a riposo. Alcune placche possono rompersi, esponendo il fattore tissutale e causando trombosi. A seconda della gravità dell'insulto, questa trombosi potrebbe causare un blocco subtotale o completo del lume e lo sviluppo della sindrome coronarica acuta (ACS) sotto forma di angina instabile, NSTEMI o STEMI.
La classificazione della cardiopatia ischemica è tipicamente fatta come sotto:
- Cardiopatia ischemica stabile (SIHD)
- Sindrome coronarica acuta (ACS)
- MI DI ELEVAZIONE ST (STEMI)
- MI con elevazione non ST (NSTEMI)
- Angina instabile
Sintomi di cardiopatia ischemica
Prima di procedere con un ulteriore allenamento, è fondamentale ottenere una storia approfondita e un esame fisico. La malattia coronarica può presentarsi come cardiopatia ischemica stabile (SIHD) o sindrome coronarica acuta (ACS) (ACS). Se non trattata, può portare a insufficienza cardiaca congestizia (CHF). I pazienti devono essere interrogati per quanto riguarda il disagio toracico, la sua relazione con lo sforzo fisico e il dolore che si irradia nella mascella, nel collo, nel braccio sinistro o nella schiena.
La dispnea deve essere esaminata sia a riposo che durante l'esercizio. Informarsi su sincope, palpitazioni, tachipnea, edema degli arti inferiori, ortopnea e capacità di esercizio. Una storia familiare di cardiopatia ischemica, così come i comportamenti dietetici, fumatori e stile di vita, dovrebbero essere raccolti.
L'ispezione, la palpazione e l'auscultazione dovrebbero essere tutte parte dell'esame fisico. Distress acuto, distensione venosa giugulare ed edema periferico dovrebbero essere tutti cercati. Quando palpa, cerca brividi e covoni fluidi. Se c'è edema periferico, il grado di esso deve essere valutato. La distensione della vena giugulare deve essere misurata. Il cuore dovrebbe essere auscultato in tutti e quattro i punti e anche i polmoni dovrebbero essere auscultati, con un'enfasi specifica sulle zone inferiori.
Diagnosi
Per citarne alcuni, le principali modalità per valutare la malattia coronarica includono ECG, Eco, CXR, Stress test, cateterismo cardiaco e esami del sangue. Questi esami vengono eseguiti in base alle circostanze in cui compaiono i pazienti. Di seguito sono riportati i dettagli sui numerosi metodi diagnostici che abbiamo per valutare la malattia coronarica:
- Elettrocardiogramma (ECG)
L'elettrocardiogramma (ECG) è un test semplice ma estremamente utile nella diagnosi della malattia coronarica. Rileva l'attività elettrica nel sistema di conduzione cardiaca utilizzando dieci elettrocateteri posizionati sulla pelle in punti specifici. Spiega la fisiologia e l'architettura del cuore.
Di solito contiene 12 cavi sulla carta che viene stampata dopo il test e ogni piombo corrisponde a un punto distinto del cuore. La velocità, il ritmo e l'asse del cuore sono tutte cose importanti da cercare su un ECG. Successivamente, è possibile acquisire dati sui processi patologici acuti e cronici. Le anomalie del segmento ST e dell'onda T possono essere osservate nella sindrome coronarica acuta.
È anche possibile osservare se un ACS si è sviluppato in aritmie. In situazioni croniche, l'ECG potrebbe rivelare deviazione dell'asse, blocchi di branca e ipertrofia ventricolare. L'ECG è anche una modalità di test a basso costo e facilmente accessibile che non dipende dall'utente.
- Ecocardiografia
L'ecocardiografia è un tipo di ecografia cardiaca. È un modo non invasivo di testare che viene utilizzato sia in situazioni acute che croniche, nonché in ambito ospedaliero e ambulatoriale. Potrebbe rivelare informazioni sul movimento della parete, rigurgito valvolare e stenosi, malattie infettive o autoimmuni e diametri delle camere in circostanze acute.
Può anche essere usato per diagnosticare malattie polmonari acute come l'embolia polmonare. Viene valutata anche la cavità pericardica. Può essere fatto in situazioni croniche per vedere le stesse informazioni sopra indicate e una risposta alla terapia. Viene anche utilizzato come parte di stress test in un ambiente ambulatoriale. Oltre alla diagnostica, ha uno scopo terapeutico; Ad esempio, la pericardiocentesi potrebbe essere eseguita con un ago guidato dall'ecocardiografia. Questo test dipende dall'utente e può essere più costoso di un ECG.
- Prova di sforzp
Lo stress test è un metodo non invasivo per valutare la malattia coronarica. Se letto in una situazione appropriata, è utile per escludere o escludere malattie cardiache in caso di sospetta angina o angina simile. Il cuore viene sollecitato artificialmente durante il test e, se il paziente presenta specifiche anomalie anormali dell'ECG nei segmenti ST o sintomi di angina, il test viene interrotto e viene confermata la malattia coronarica.
Lo stress test è un metodo non invasivo per valutare la malattia coronarica. Se letto in una situazione appropriata, è utile per escludere o escludere malattie cardiache in caso di sospetta angina o angina simile. Il cuore viene sollecitato artificialmente durante il test e, se il paziente presenta specifiche anomalie anormali dell'ECG nei segmenti ST o sintomi di angina, il test viene interrotto e viene confermata la malattia coronarica.
- Radiografia del torace
Una radiografia del torace è una parte importante della prima valutazione della malattia cardiaca. Le immagini di imaging del decubito posteriore (PA) e laterale sinistro sono tipiche. La proiezione anteroposteriore (AP) è occasionalmente acquisita, in particolare in contesti ospedalieri con il paziente sdraiato; tuttavia, l'interpretazione dei film AP è fortemente limitata. L'analisi corretta delle viste PA e AP fornisce informazioni importanti ed economiche su cuore, polmoni e vascolarizzazione. L'interpretazione dovrebbe essere fatta in modo graduale per evitare di trascurare informazioni vitali.
- Esame del sangue
L'analisi del sangue aiuta a fare una diagnosi e valutare le risposte alla terapia. In situazioni di emergenza, gli enzimi cardiaci e i peptidi natriuretici di tipo B vengono spesso eseguiti oltre alla conta ematica completa e ai pannelli metabolici. BNP offre informazioni sul sovraccarico di volume cardiogeno, tuttavia ha dei limiti.
Può essere esagerato nella malattia renale ed esagerato nell'obesità. Gli enzimi cardiaci come CK e troponina possono rilevare un evento di ischemia acuta. In condizioni croniche, un pannello lipidico può fornire preziose informazioni prognostiche. La proteina C-reattiva (CRP) e la velocità di eritrosedimentazione (ESR) possono essere utilizzate per diagnosticare malattie come la pericardite acuta.
I test di funzionalità epatica (LFT) possono essere utilizzati per lo screening di un processo infiltrativo che può danneggiare sia il fegato che il cuore allo stesso tempo, come l'emocromatosi. I test del fegato sono utilizzati anche per esaminare le pressioni cardiache destra elevate, in particolare nei casi cronici.
- Cateterismo cardiaco
Il cateterismo cardiaco è il gold standard e il metodo più affidabile per valutare la malattia coronarica ischemica. Tuttavia, è un trattamento intrusivo con potenziali rischi. La tecnica non è adatta a tutti. I pazienti con una probabilità intermedia di pretest per CAD sono in genere i migliori candidati per questo in contesti non ACS.
Tutti i pazienti STEMI e i pazienti NSTEMI scelti ricevono un cateterismo cardiaco urgente nella situazione ACS. Questa tecnica viene eseguita in un laboratorio di cateterismo cardiaco, richiede competenza e viene eseguita sotto lieve sedazione. La tecnica include l'esposizione al contrasto, che potrebbe causare gravi risposte allergiche e danni renali.
Trattamento della cardiopatia ischemica
La malattia coronarica può manifestarsi come cardiopatia ischemica stabile (SIHD) o sindrome coronarica acuta (ACS) (ACS). Il primo appare in una situazione cronica, mentre il secondo appare in un ambiente acuto. Il trattamento è determinato in base al tipo di malattia. Esamineremo separatamente la gestione di ciascun sottotipo:
Cardiopatia ischemica stabile
Il sintomo più comune della cardiopatia ischemica stabile è l'angina stabile. L'angina stabile è definita come disagio o pressione toracica substernale che aumenta con lo sforzo o lo stress mentale ed è alleviata dal riposo o dalla nitroglicerina e dura per almeno due mesi. È fondamentale capire che i sintomi dell'angina convenzionale possono mancare e che possono manifestarsi in modo diverso con sintomi atipici e dispnea da sforzo in particolari gruppi demografici come donne, anziani e diabetici.
Le terapie non farmacologiche e farmacologiche sono usate per trattare la SIHD. Smettere di fumare, esercizio fisico regolare, perdita di peso, buon controllo del diabete e dell'ipertensione e una dieta equilibrata sono tutti esempi di cambiamenti nello stile di vita. I farmaci cardioprotettivi e antianginosi sono esempi di trattamenti farmacologici.
Ogni paziente dovrebbe assumere una combinazione di aspirina a basso dosaggio, beta-bloccanti, nitroglicerina secondo necessità e una statina da moderata ad alta intensità. Se questo non gestisce i sintomi, il farmaco beta-bloccante deve essere aumentato a frequenze cardiache di 55-60 e deve essere studiata l'aggiunta di bloccanti dei canali del calcio e nitrati a lunga durata d'azione.
Per alleviare i sintomi anginosi refrattari, potrebbe essere aggiunta ranolazina. Se la massima gestione non riesce ad alleviare l'angina, deve essere eseguito il cateterismo cardiaco per visualizzare l'architettura coronarica e deve essere effettuata una scelta per l'intervento coronarico percutaneo (PCI) o l'innesto di bypass coronarico (CABG) a seconda del profilo del paziente.
Sindrome coronarica acuta
La sindrome coronarica acuta è caratterizzata da improvviso fastidio o pressione toracica substernale ad esordio che generalmente si irradia al collo e al braccio sinistro ed è spesso accompagnata da dispnea, palpitazioni, disorientamento, sincope, arresto cardiaco o insufficienza cardiaca congestizia di nuova insorgenza. L'ECG tempestivo è richiesto a tutti i pazienti con SCA per valutare STEMI e viene spesso eseguito pre-ospedaliero da un team di servizi medici di emergenza.
Lo STEMI è identificato dalla presenza di un aumento ST di 1 mm in arti contigui o in derivazioni precordiali (esclusi V2 e V3). Per essere diagnosticati con STEMI in V2 e V3, gli uomini devono avere elevazioni di 2 mm e le donne devono avere elevazioni di 1,5 mm.
Anche le statine ad alte dosi e i beta-bloccanti dovrebbero essere iniziati il prima possibile. In base alle caratteristiche del paziente, devono essere iniziati gli inibitori di P2Y12 (prasugrel, ticagrelor o prasugrel). I pazienti con NSTE ACS devono essere trattati con anticoagulanti come eparina o enoxaparina. Per i pazienti con valori TIMI da intermedi ad alti (>2), si raccomanda un trattamento precoce invasivo entro 24 ore per NSTEMI.
Visite regolari a cardiologi e medici di famiglia sono essenziali per la cura a lungo termine della malattia coronarica. L'aderenza ai farmaci e i cambiamenti dello stile di vita sono fondamentali.
Diagnosi differenziale
A causa della vicinanza del cuore agli organi circostanti come i polmoni, lo stomaco, le grandi vene e gli organi muscolo-scheletrici, la malattia coronarica ha un'ampia varietà di diagnosi differenziali. Il dolore toracico anginoso acuto può essere confuso con pericardite acuta, miocardite, angina prinzmetal, versamento pericardico, bronchite acuta, polmonite, pleurite, versamento pleurico, dissezione aortica, GERD, ulcera peptica, anomalie della motilità esofagea e costocondrite.
La cardiopatia ischemica stabile può anche essere scambiata per GERD, ulcera peptica, costocondrite e pleurite. Per restringere la diagnosi differenziale e ottenere una diagnosi appropriata, la storia, l'esame fisico e le indagini diagnostiche devono essere eseguiti con attenzione.
Prognosi
La prognosi della malattia è determinata da una serie di variabili, alcune delle quali possono essere alterate mentre altre no. Alcuni dei fattori determinanti sono l'età del paziente, il sesso, la storia familiare e la genetica, l'etnia, le abitudini alimentari e di fumo, la conformità ai farmaci, l'accesso all'assistenza sanitaria e la situazione finanziaria e il numero di arterie colpite. Il diabete mellito, l'ipertensione, la dislipidemia e la malattia renale cronica sono tutte malattie concomitanti che influenzano il risultato complessivo.
Complicazioni
Le complicanze più comuni legate alla malattia coronarica sono aritmie, sindrome coronarica acuta, insufficienza cardiaca congestizia, rigurgito mitralico, rottura della parete libera ventricolare, pericardite, sviluppo di aneurisma e trombi murali.
Cardiopatia ischemica nei bambini
La cardiopatia ischemica nei bambini è spesso causata da difetti anatomici delle arterie coronarie prossimali, fistole coronarie, malattia di Kawasaki o danno coronarico durante la chirurgia cardiaca. L'ischemia può essere diagnosticata nei bambini utilizzando l'ecocardiografia da stress o a riposo, i test di perfusione con radionuclidi o la risonanza magnetica cardiaca, tuttavia non sono necessarie due anomalie in due regioni. Il trattamento dell'ischemia può includere procedure interventistiche chirurgiche o cardiache.
Conclusione
La cardiopatia ischemica (IHD) è una delle condizioni cardiache più gravi, caratterizzata da una mancanza di flusso di ossigeno alle cellule del miocardio.
L'ischemia del cuore è causata da un mix di cause mutevoli e immodificabili. In ogni appuntamento di routine, i medici di base dovrebbero concentrarsi sulla modifica modificabile del fattore di rischio. Controllare i livelli di diabete, ipertensione e colesterolo, così come smettere di fumare, perdere peso ed esercitare, può avere un impatto significativo. Poiché si tratta di un problema di salute pubblica mondiale, è necessario generare una maggiore consapevolezza nei programmi scolastici e nei vari media.