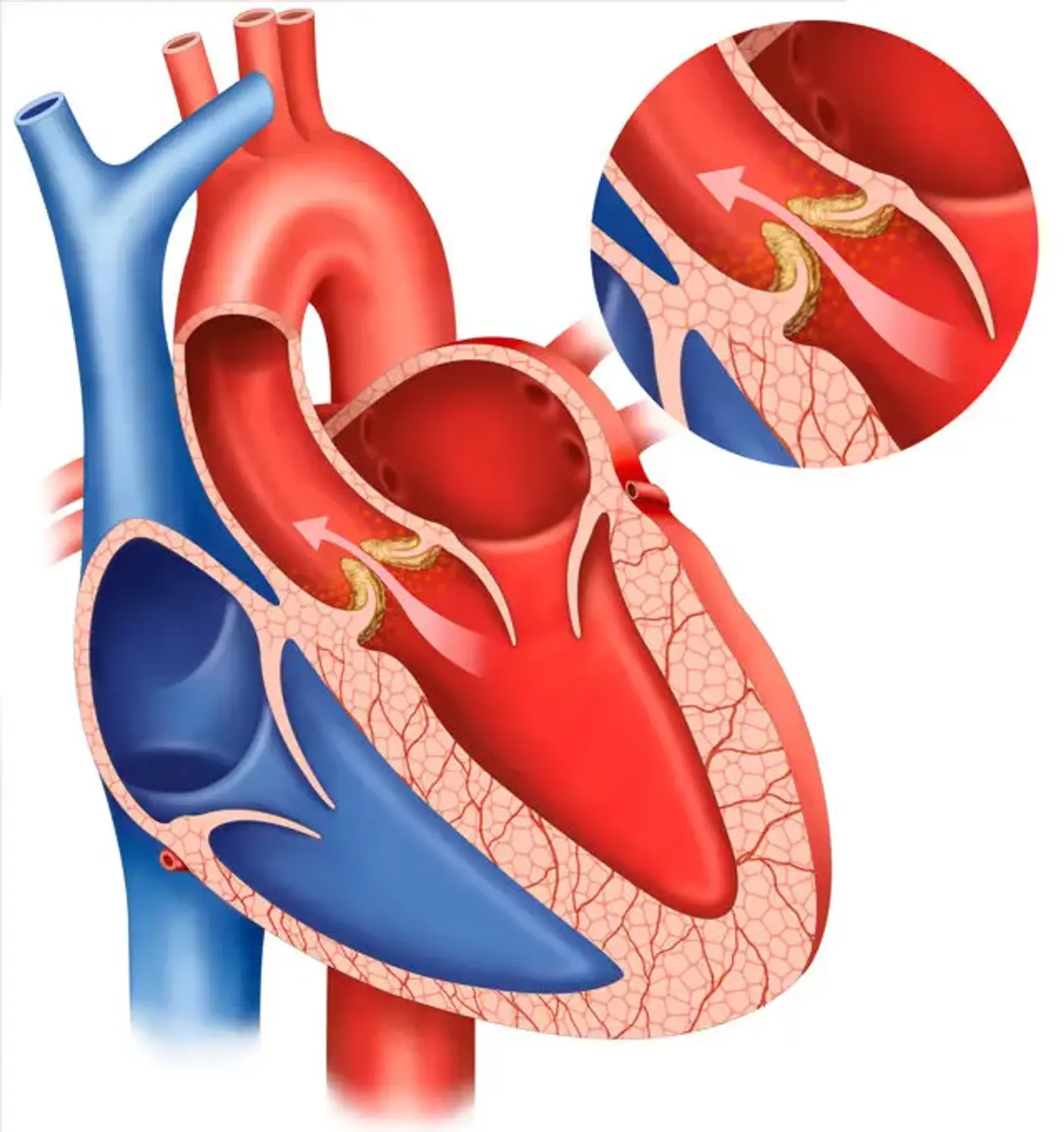
Aortas vārstuļa nomaiņa (AVR)
Pārskats
Aortas vārstuļa regurgitācija (AVR) ir definēta kā diastoliskais aortas asins reflukss kreisajā kambara (LV). Akūtu AR raksturo ievērojama plaušu tūska un hipotensija, un to uzskata par ķirurģisku ārkārtas situāciju. Hroniska smaga AVR izraisa LV tilpuma un spiediena pārslodzes kombināciju. To papildina sistoliskā hipertensija un plašs pulsa spiediens, kas izskaidro perifēros fiziskos simptomus, piemēram, ierobežojošos impulsus.
Sistoliskā hipertensija izraisa pēcslodzes palielināšanos, kas izraisa progresējošu LV paplašināšanos un sistolisko disfunkciju. Ehokardiogrāfija ir visnozīmīgākais AVR diagnostikas tests. Tas ļauj noteikt AVR avotu, kā arī AR smagumu un tā ietekmi uz LV lielumu, funkciju un hemodinamiku.
Daudzi cilvēki ar hronisku smagu AVR var dzīvot gadiem ilgi ar normālu LV funkciju un bez simptomiem. Šīm personām nav nepieciešama operācija, bet tās ir rūpīgi jānovēro, vai nerodas simptomi vai LV dilatācija/disfunkcija. Pirms LV izmešanas frakcija kļūst mazāka par 55% vai LV gala diastoliskais izmērs sasniedz 55 mm, jāapsver operācija.
Ja vien nav būtisku blakusslimību vai citu kontrindikāciju, simptomātiskiem indivīdiem vajadzētu būt operācijai. Vazodilatatoru balstītas ārstēšanas galvenais mērķis ir atlikt operāciju asimptomātiskiem pacientiem ar normālu LV funkciju vai ārstēt pacientus, kuriem operācija nav iespējama.
Vazodilatatora ārstēšanas mērķis ir ievērojami samazināt sistolisko arteriālo spiedienu. Nākotnes terapija var koncentrēties uz molekulāriem ceļiem, lai izvairītos no LV remodelācijas un fibrozes.
AVR epidemioloģija
Hroniskas AVR biežums un akūtas AVR rašanās joprojām nav zināma. Pat veseliem indivīdiem AVR izsekošana ar ehokardiogrāfiju ir kopīgs novērojums. Šķiet, ka tas ietekmē vīriešus vairāk nekā sievietes (13 procenti pret 8,5 procentiem). AVR izplatība palielinās līdz ar vecumu un ir visizplatītākā pēc 50 gadu vecuma. Tiek lēsts, ka AVR biežums Amerikas Savienotajās Valstīs ir no 4,9 līdz 10%.
Kā AVR attīstās un izraisa klīniskos simptomus?
AVR izraisa kreisā kambara tilpuma palielināšanos. Palielinot LV gala diastolisko tilpumu, rodas LV dilatācija un ekscentriska hipertrofija. Tas ļauj izspiest lielāku gājiena tilpumu. Kopējais insulta tilpums, ko LV izvada AVR pacientiem, ir efektīvā insulta tilpuma un atdzimšanas tilpuma summa. Tā rezultātā AVR ir saistīts ar lielāku iepriekšēju slodzi. Saskaņā ar Laplasa likumu LV dilatācija paaugstina LV sistolisko spriedzi. Tas kopā ar augstāku sistolisko asinsspiedienu, ko izraisa kopējā priekšējā insulta apjoma palielināšanās, rada lielāku pēcslodzi.
LV dilatācijas un hipertrofijas kombinācija kompensē LV funkciju. Tomēr, laikam ejot, sienu sabiezējums nespēj sekot līdzi hemodinamiskajai slodzei, kā rezultātā samazinās sistoliskā funkcija un izmešanas frakcija.
LV dekompensē, kā rezultātā samazinās atbilstība un palielinās LV gala diastoliskais spiediens un tilpums. Kreisais priekškambaris, plaušu artērijas ķīlis, plaušu artērija, labā kambara (RV) un labā priekškambara spiediens palielinās, slimībai progresējot, bet efektīvā (uz priekšu) sirdsdarbība samazinās. Plaušu sastrēguma dēļ rodas sirds mazspējas simptomi, piemēram, aizdusa, ortopēdija un paroksismāla nakts aizdusa.
Lielāka LV masa prasa lielāku miokarda skābekļa patēriņu. Turklāt koronāro perfūzijas spiediens tiek pazemināts. Tā rezultātā rodas miokarda išēmija un diskomforts krūtīs.
LV kompensējošie mehānismi neattīstās pietiekami ātri indivīdiem ar akūtu smagu AR, lai pielāgotos atdzimstošajam apjoma slogam. Straujš LV diastoliskā spiediena pieaugums var izraisīt pēkšņu plaušu tūsku un kardiogēnu šoku. Pēkšņa akūta LV tilpuma un spiediena pieauguma rezultātā var attīstīties pat diastoliskā mitrālā regurgitācija.
Kādi ir iespējamie AVR cēloņi?
AR izraisa aortas lapiņas mal-koaptācija, ko izraisa anomālijas aortas brošūrās, to atbalsta struktūrās, piemēram, aortas saknē un gredzenā, vai abās.
Primārā vārstuļu slimība:
Bieži cēloņi ir kalcificētā aortas vārstuļa slimība, kas parasti ir saistīta ar aortas stenozi (AS), bet var būt saistīta ar zināmu AR pakāpi; infekciozs endokardīts, kas maina brošūru anatomiju; un asaras vai plīsums augšupejošā aortā, kas izraisa aortas cusp prolapsu, jo tiek zaudēts komisūras atbalsts.
AR var izraisīt iedzimts divvirzienu aortas vārstulis (BAV) nepietiekamas vārsta aizvēršanas vai prolapsa dēļ, savukārt AS ir biežākas BAV sekas. Mazāk izplatīti iedzimtas AR cēloņi ir vienkompromisa un četrkāršās vārstus, kā arī fenestrēta vārsta plīsums.
Aortas cusp prolapss attīstās dažiem cilvēkiem ar kambaru starpsienas defektu (VSD). Reimatiskā slimība izraisa AV cusps šķiedru infiltrāciju, kas izraisa ievilkšanu, novēršot normālu atvēršanu sistoles laikā un aizvēršanu diastoles laikā. Komisijas saplūšanas rezultātā var sajaukties AS un AVR. Reimatisko mitrālā vārstuļa slimību bieži pavada reimatiska aortas vārstuļa slimība.
Progresīvo AVR var izraisīt arī myxomatous aortas vārstuļa deģenerācija. Sekundārā AVR var rasties no AV brošūru sabiezēšanas un rētas, ko izraisa membrānas subaortiska stenoze. AVR ir dokumentēta arī kā perkutānas aortas balona valvotomijas un transkatetera aortas vārstuļa nomaiņas procedūru komplikācija.
Vārstuļu AVR kļūst arvien izplatītāks bioprotēžu vārsta strukturālās degradācijas rezultātā. Aortas kaula avulsija vai plīsums ir reti sastopams akūtas AVR cēlonis. Citi mazāk izplatīti AVR cēloņi ir sistēmiskā sarkanā vilkēde, Takayasu slimība, Whipple slimība, reimatoīdais artrīts, ankilozējošais spondilīts, Jaccoud artropātija, sifiliss, Krona slimība un apetīti nomācošas zāles.
Primārā aortas sakņu slimība:
Aortas gredzenveida dilatācija izraisa AV brošūru atdalīšanos, kā rezultātā rodas AVR. Ar vecumu saistītas izmaiņas, cistiskā mediālā nekroze, kas bieži ir saistīta ar Marfana sindromu, vai osteogenesis imperfecta var radīt deģeneratīvas izmaiņas aortas saknē. Ankilozējošais spondilīts, Behcet slimība, psoriātiskais artrīts, artrīts, kas saistīts ar reaktīvo artrītu, čūlainais kolīts, recidivējošs polihondrīts un milzu šūnu arterīts ir saistīti ar aortas saknes dilatāciju.
Smaga, hroniska sistēmiska hipertensija var paplašināt aortas gredzenu, izraisot AVR progresēšanu. Retrogrādā aortas sadalīšana var ietvert un traucēt aortas gredzenu, kā rezultātā rodas AVR.
Kādi ir simptomi un fiziskās pazīmes tiem, kam ir AVR?
Pēc slimības vēstures:
Hroniski AVR simptomi parādās pakāpeniski, dažreiz gadu desmitu laikā. Slodzes aizdusa, ortopēdija, paroksismāla nakts aizdusa, stenokardija, sirdsklauves un galvas dauzīšana ir visi simptomi. Nakts stenokardija rodas, kad miega laikā sirdsdarbība palēninās, kā rezultātā arteriālais diastoliskais spiediens pazeminās līdz bīstami zemam līmenim.
Veicot fizisko pārbaudi:
Sistoliskās hipertensijas un samazināta diastoliskā spiediena rezultātā AVR ir saistīts ar paplašinātu pulsa spiedienu. Apikālais LV impulss ir hiperdinamisks un sāniski un zemāk pārvietots. Spēcīgs sistoliskais saviļņojums var būt jūtams pie sirds pamatnes, suprasternālā griezuma un virs miega artērijām. Milzīgie priekšējā insulta apjomi un zemais aortas diastoliskais spiediens to izraisa.
S1 ir normāls, bet S2 ir vai nu pacelts (jo līdz paplašinātai aortas saknei), vai pazemināts (kad aortas brošūras ir sabiezinātas). Augstas frekvences, izpūstu, decrescendo diastolisko murmināšanu vislabāk var dzirdēt trešajā starpribu spraugā pie krūšu kaula kreisās robežas. AR murgu ir vieglāk atklāt tuvu derīguma termiņa beigām, kad pacients noliecas uz priekšu.
Murrāšana palielinās ar tupēšanu vai izometrisko aktivitāti un samazinās, izmantojot asinsspiedienu pazeminošas procedūras. Ar mērenu AVR šis murgs ir agrīns diastolisks un progresē līdz holodiastoliskajam ar smagu AVR.
Perifērās pazīmes, kas liecina par smagu hronisku AVR, ko izraisa paaugstināts pulsa spiediens, ir aprakstītas zemāk:
- Ostins Flints murmina: Zema slīpuma rīboņa vidū diastoliskais murgs vislabāk dzirdams virsotnē. Tiek uzskatīts, ka to izraisa mitrālā vārsta priekšlaicīga aizvēršana AR strūklas dēļ.
- Bekera zīme: Tīklenes artēriju redzamas pulsācijas klātbūtne caur oftalmoskopu
- Bisferiens pulss: Divfāzu pulss, ko izraisa asins atpakaļplūsma agrīnā diastolē
- Korrigana zīme: Ūdens āmura impulss ar pēkšņu aizturi un ātru sabrukumu.
- de Musset zīme: Galvas bobbing ar katru ar artēriju pulsāciju.
- Duroziez zīme: Sistoliskais murgs dzirdams virs augšstilba artērijas, kad tas ir saspiests proksimāli, un diastoliskais murgs, kad tas tiek saspiests distāli ar stetoskopu.
- Gerharda zīme: Liesas pulsācijas tiek konstatētas splenomegālijas klātbūtnē.
- Kalna zīme: Asinsspiediens apakšējā ekstremitātē ir lielāks nekā asinsspiediens augšējā ekstremitātē
- Meinarda zīme: Diastoliskā asinsspiediena pazemināšanās, kas pārsniedz 15 mmHg, paceļot roku
- Mullera zīme: Uvulas sistoliskā pulsācija
- Quincke zīme: Kapilārā pulsācija (pietvīkums un palings vislabāk redzams naga saknē, kad tiek izdarīts spiediens uz naga galu).
- Rozenbaha zīme: Aknu pulsācija
- Traube zīme: Plaukstošas "pistoles šāviena" sistoliskās un diastoliskās skaņas, kas dzirdamas augšstilba artērijā
- Jāatzīmē, ka šīm nosaukuma zīmēm ir atšķirīga jutība un specifika. Pierādījumi par aortas regurgitācijas smaguma ietekmi uz šo pazīmju izpausmi ir reti.
Akūtas AVR gadījumā simptomi un fiziskās atrades ir saistītas ar samazinātu insulta apjomu. Pacienti, kuriem ir tahikardija, tahipnija un plaušu tūska. Tā kā akūtas AR fiziskās izmeklēšanas rezultāti ir smalkāki nekā hroniskas AR rezultāti, diagnozi ir grūti noteikt, ja pacientam ir aizdusa un šoks. Augsts aizdomu indekss ir būtisks ātrai diagnostikai.
Kā tiek novērtēts un diagnosticēts AVR?
Aortas regurgitācijas darbs ietver šādus testus.
- Ehokardiogrāfija
Primārā diagnostikas tehnika ir ehokardiogrāfija, kas sniedz precīzu aortas vārstuļa arhitektūras, aortas saknes anatomijas un LV novērtējumu.
Hronisku AVR raksturo kreisā kambara dilatācija. Līdz vēlākām fāzēm sistoliskā funkcija ir normāla, par ko liecina EF kritums vai beigu sistoliskās dimensijas palielināšanās.
Ar smagu AVR centrālās strūklas platums ir lielāks par 65 % no LV izplūdes trakta (LVOT), regurgitanta tilpums ir 60 ml/beat, efektīvais atveres atveres laukums ir lielāks par 0,30, regurgitanta frakcija ir 50%, vena contracta ir lielāka par 0,6 cm, un proksimālajā dilstošajā krūšu kurvja aortā ir diastoliskā plūsmas maiņa.
Indivīdiem ar smagu AVR nepārtraukta viļņa Doplera profils norāda uz ātru palēninājuma laiku. Augsts slīpums nozīmē, ka diastoles laikā spiediens starp aortu un LV izlīdzinās ātrāk.
Gan akūtas, gan hroniskas AVR gadījumā var novērot augstas frekvences diastolisko priekšējā mitrālā brošūras plankumu, ko izraisa regurgitanta strūklas trieciens.
Akūtas AR (TE) diagnosticēšanai var izmantot gultas transtorakālo 2-dimensiju un M režīma ehokardiogrāfiju (TTE) un/vai transezofageālo ehokardiogrammu (TEE).
- Sirds magnētiskā rezonanse
Sirds MRI (CMR) ir alternatīva diagnostikas metode, kas ir īpaši noderīga personām, kurām nepieciešama turpmāka novērtēšana, neskatoties uz ehokardiogrāfiju nepietiekamu akustisko logu dēļ. Tā ir visprecīzākā neinvazīvā metode LV gala sistoliskā tilpuma, diastoliskā tilpuma un masas noteikšanai. Antegrade un retrogrādās plūsmas apjomus augošā aortā var izmantot, lai precīzi novērtētu AVR smagumu.
- Sirds kateterizācija
Ja pastāv domstarpības starp klīnisko prezentāciju un neinvazīvo attēlveidošanu, angiogrāfija var sniegt informāciju par AVR smagumu, hemodinamiku un koronāro artēriju arhitektūru. Tas ietver kontrasta materiāla ātru injicēšanu aortas saknē un labās un kreisās priekšējās slīpās projekcijas ierakstīšanu.
Kā izturas pret AVR?
Akūta AVR:
Smagas akūtas AVR gadījumā ieteicama neatliekama operācija. Ārstēšana ir ierobežota un tiek izmantota tikai, lai īslaicīgi stabilizētu pacientu. Lai uzlabotu plūsmu uz priekšu, intravenozie diurētiskie līdzekļi un vazodilatatori (piemēram, nātrija nitroprusīds) tiek izmantoti, lai samazinātu pēcslodzi. Lai uzlabotu sirdsdarbību, var izmantot inotropus, piemēram, dopamīnu vai dobutamīnu. No beta blokatoriem izvairās, jo tie pazemina CO un palēnina sirdsdarbības ātrumu, dodot LV vairāk laika diastoliskajam piepildījumam. Intraaortas balona pretpulsācija nav ieteicama.
Operāciju var atlikt pacientiem ar akūtu AVR, ko izraisa aktīvs infekciozs endokardīts, kuri ir hemodinamiski stabili 5 līdz 7 dienas pēc antibiotiku lietošanas uzsākšanas. Tomēr, ja rodas hemodinamiskā nestabilitāte vai abscesu attīstība, jāveic procedūra.
Hroniska AVR:
Uzraudzība visā slimības gaitā: Asimptomātiski indivīdi ar vieglu vai vidēji smagu AVR un normālu sirds izmēru klīniski un ehokardiogrāfiski jāizvērtē ik pēc 12 vai 24 mēnešiem. Asimptomātiski pacienti ar pastāvīgi smagu AVR un normālu LV funkciju jāizvērtē ik pēc 6 mēnešiem.
Medicīniskā terapija: AVR ir maz indikāciju par ārstēšanu. Ārstēšana ar vazodilatatoru jālieto, lai ārstētu sistēmisku arteriālu hipertensiju, kas saistīta ar hronisku AVR. Ieteicams lietot dihidropiridīna kalcija kanālu blokatorus vai angiotenzīnu konvertējošā enzīma inhibitorus/angiotenzīna receptoru blokatorus (AKEIs/ARB).
- Hroniskas AR stadija: hroniska AR tiek iedalīta 4 posmos, pamatojoties uz 2020. gada ACC/AHA vadlīnijām pacientu ar vārstuļu sirds slimībām ārstēšanai:
- A posms: Pacienti, kuriem ir paplašinātās realitātes risks. Šiem pacientiem nav hemodinamisku seku vai simptomu.
- B posms: Progresējošs AR. Pacientiem ir viegla vai vidēji smaga AR, bet normāla LV sistoliskā funkcija un nav klīnisku simptomu.
- C posms: Asimptomātiski smags AR. Pacientiem AR strūklas platums būs lielāks vai vienāds ar 65% no kreisā kambara izplūdes trakta (LVOT). C posms tiek sīkāk klasificēts atkarībā no LV sistoliskās funkcijas kā:
- C1: Normāls KKIF (>50%) un viegla vai vidēji smaga LV dilatācija (LVESD <50 mm).
- C2: Samazināts KKIF (<50%) ar smagu LV dilatāciju (LVESD >50 mm).
- D posms: Simptomātiska smaga AR. Smagas AR strūklas atrades ehokardiogrāfijā. Tam var būt vai nu normāls, vai patoloģisks KKIF. Simptomi ir slodzes aizdusa, stenokardija vai sirds mazspēja.
Ķirurģiska ārstēšana: AR ārstēšanas vadlīnijas ir balstītas uz 2020. gada Amerikas Sirds asociācijas / Amerikas Kardioloģijas koledžas ieteikumiem. Aortas vārstuļa nomaiņa (AVR) ir vēlamā terapija personām ar smagu simptomātisku hronisku AR un smagu asimptomātisku hronisku AVR ar LV sistolisko mazspēju (KKIF 50 procenti).
AVR ir dzīvotspējīga izvēle arī indivīdiem ar smagu AVR, kuri ir asimptomātiski un kuriem ir normāla LV funkcija (KKIF 50 procenti), bet kuriem ir ievērojama LV dilatācija (LVESD indekss >25 mm/m2 vai LVESD >50 mm).
AVR var pētīt arī pacientiem ar smagu AVR, kuri ir asimptomātiski un kuriem miera stāvoklī ir normāla LV sistoliskā funkcija (KKIF 50 procenti, C1 stadija), bet kuriem ir pieaugoša nozīmīga LV dilatācija (LV gala diastoliskais izmērs >65 mm), ņemot vērā procedūras minimālo ķirurģisko risku.
Neskatoties uz to, ka vadlīnijas iesaka vārstuļu ķirurģiju, kad attīstās simptomi, kreisā kambara sistoliskā disfunkcija vai kreisā kambara dilatācija, jaunāki pētījumi, kas liecina par subklīnisku miokarda disfunkciju un neatgriezenisku miokarda fibrozi pacientiem ar hronisku AR, apšauba pašreizējos ieteikumus par iejaukšanās laiku.
AVR prognoze
Akūta AVR:
Operacionālais risks akūtas smagas aortas regurgitācijas gadījumā ir ievērojami augstāks nekā hroniskas smagas aortas regurgitācijas gadījumā. Pacientiem ar akūtu AVR bieži ir pastiprinoši apstākļi, piemēram, infekciozs endokardīts vai šķelšanās aneirisma, kas samazina viņu prognozi.
Hroniska AVR:
Pat ja AVR ir smaga, asimptomātiska hroniska AVR parasti ir saistīta ar vispārēji pozitīvu prognozi daudzu gadu garumā. AVR smaguma pakāpes, kā arī LV izmēra un sistoliskās funkcijas kvantitatīvie mērījumi ir labi klīniskās prognozes prognozētāji. Ja LV disfunkcija tiek atklāta agri, pirms EF ievērojami samazinās, pirms LV paplašināšanās un pirms simptomu rašanās, tas, visticamāk, būs atgriezenisks. Operācija ir nepieciešama, pirms notiek pastāvīgas izmaiņas, jo operācija uzlabo sirds mirstības rādītājus augsta riska indivīdiem.
Kad AVR pacients kļūst simptomātisks, viņa vai viņas stāvoklis strauji pasliktinās. Sastrēguma sirds mazspēja, akūta plaušu tūska un pēkšņa nāve ir visas iespējas. Tikai 30% cilvēku ar NYHA III vai IV klases simptomiem izdzīvo četrus gadus bez operācijas.
AVR komplikācijas
Hroniskas AR agrīnās stadijas ir subklīniskas, un var nebūt indikāciju vai simptomu. Tomēr, slimībai progresējot, tā ietekmē sirds hemodinamiku un darbību. Tas var izraisīt progresējošu kreisā kambara sistolisko disfunkciju, sastrēguma sirds mazspēju, išēmisku kardiomiopātiju, aritmiju un, iespējams, pēkšņu nāvi. Indivīdiem ar sastrēguma simptomiem vai fiziskās slodzes neiecietību operācijas priekšrocības pārsniedz briesmas; Līdz ar to vārstuļu ķirurģija ir labi pamatota, lai novērstu problēmas.
Secinājums
Aortas vārstuļa regurgitācija (AVR) ir sirds vārstuļu slimība, kurai raksturīga nepietiekama aortas vārstuļa slēgšana, kā rezultātā diastoles laikā notiek asins reflukss no aortas uz kreiso kambari (LV).
Aortas regurgitācija var būt akūta (bakteriāla endokardīta vai aortas sadalīšanas dēļ) vai hroniska (iedzimta bicuspīda vārsta vai reimatiskā drudža dēļ), un to var izraisīt vārstuļa defekts vai aortas anomālija.
Lielākā daļa akūtu AVR gadījumu izraisa strauju LV funkcijas samazināšanos, kam seko plaušu tūska un sirds dekompensācija. Hronisku AR var kompensēt ilgu laiku, un tā kļūst simptomātiska tikai tad, ja rodas kreisā sirds mazspēja.
Auskultācijā dzirdams S3 un augstdzimis, decrescendo agrīnais diastoliskais murrātājs. Paplašināts pulsa spiediens ir vēl viena atšķirīga diagnostikas iezīme. Nozīmīgākais diagnostikas instruments gan diagnozes noteikšanai, gan slimības pakāpes novērtēšanai ir ehokardiogrāfija.
Konservatīva terapija asimptomātiskiem indivīdiem ietver simptomu kontroli un fiziskās aktivitātes, kā panesams. Pacientiem, kuriem ir simptomātiska vai būtiski pavājināta LV funkcija, nepieciešama ķirurģiska iejaukšanās, visbiežāk aortas vārstuļa nomaiņa.