Vervanging van de aortaklep (AVR)
Overzicht
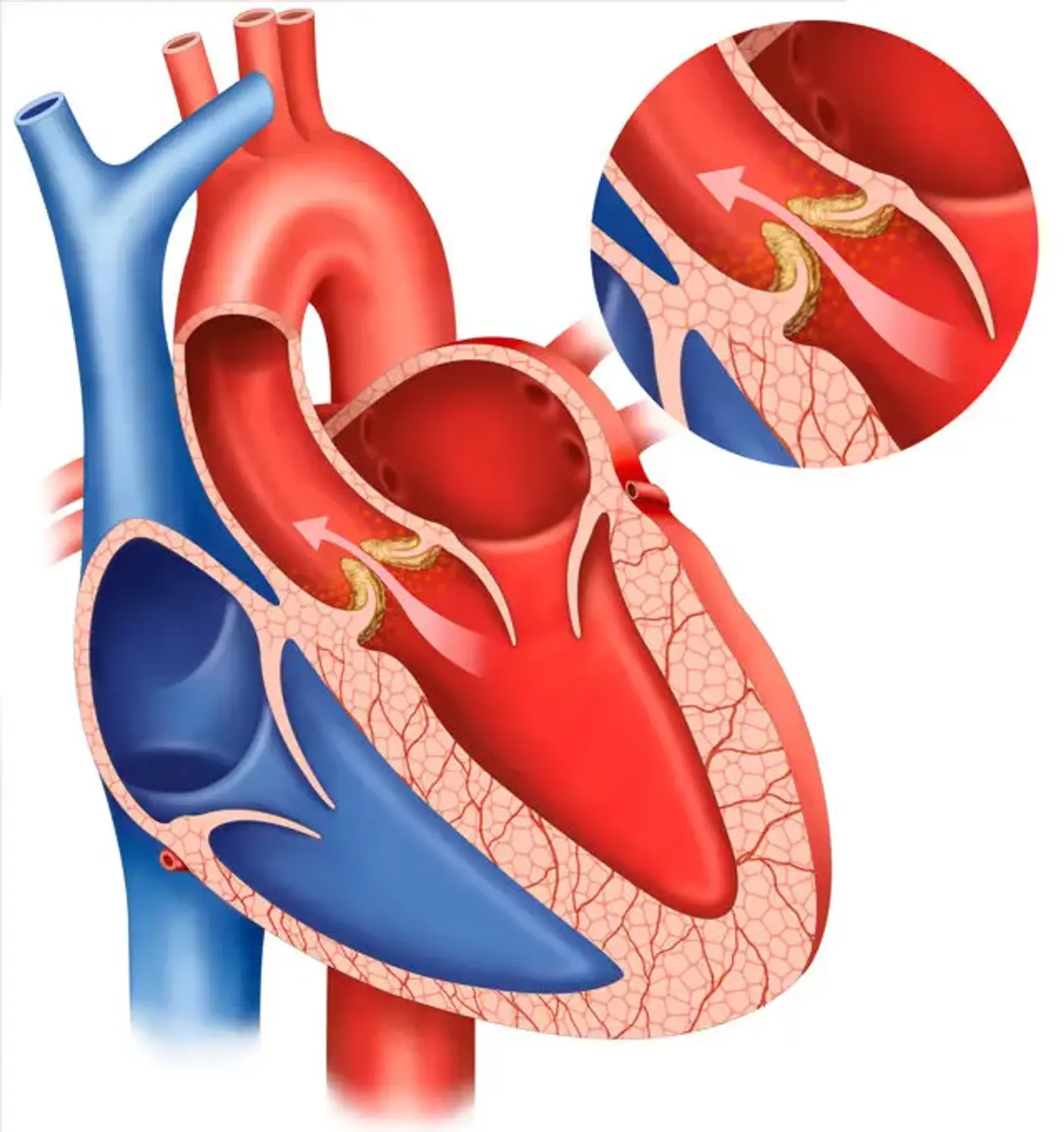
Aortaklepregurgitatie (AVR) wordt gedefinieerd als diastolische aortabloedreflux in de linker ventrikel (LV). Acute AR wordt gekenmerkt door significant longoedeem en hypotensie en wordt beschouwd als een chirurgisch noodgeval. Chronische ernstige AVR resulteert in een combinatie van LV-volume en drukoverbelasting. Het gaat gepaard met systolische hypertensie en brede pulsdruk, die perifere fysieke symptomen zoals begrenzende pulsen verklaren.
Systolische hypertensie veroorzaakt een toename van de afterload, wat leidt tot progressieve LV-dilatatie en systolische disfunctie. Echocardiografie is de belangrijkste diagnostische test voor AVR. Het maakt het mogelijk om de bron van AVR te bepalen, evenals de ernst van AR en de impact ervan op lv-grootte, functie en hemodynamiek.
Veel mensen met chronische ernstige AVR kunnen jarenlang leven met een normale LV-functie en geen symptomen. Deze personen hebben geen operatie nodig, maar ze moeten nauwlettend worden gecontroleerd op het begin van symptomen of LV-dilatatie / disfunctie. Voordat de LV-ejectiefractie onder de 55% komt of de LV-diastolische dimensie 55 mm bereikt, moet een operatie worden overwogen.
Tenzij er significante comorbiditeiten of andere contra-indicaties zijn, moeten symptomatische personen een operatie ondergaan. Het belangrijkste doel van een op vaatverwijding gebaseerde medicinale behandeling is om de operatie uit te stellen bij asymptomatische patiënten met een normale LV-functie of om patiënten te behandelen voor wie een operatie geen mogelijkheid is.
Het doel van vaatverwijdende behandeling is om de systolische arteriële druk aanzienlijk te verlagen. Toekomstige therapieën kunnen zich concentreren op moleculaire routes om LV-remodellering en fibrose te voorkomen.
Epidemiologie van AVR
De frequentie van chronische AVR en het optreden van acute AVR blijven onbekend. Zelfs bij gezonde personen is het traceren van AVR door echocardiografie een veel voorkomende observatie. Het lijkt mannen meer te treffen dan vrouwen (13 procent versus 8,5 procent). De prevalentie van AVR stijgt met de leeftijd en komt het meest voor na de leeftijd van 50 jaar. De frequentie van AVR in de Verenigde Staten wordt geschat op 4,9 tot 10%.
Hoe AVR zich ontwikkelt en klinische symptomen veroorzaakt?
AVR veroorzaakt een toename van het volume van de linker ventrikel. Een toename van het LV-einddiastolische volume resulteert in LV-dilatatie en excentrische hypertrofie. Hierdoor kan een hoger slagvolume worden uitgeworpen. Het totale beroertevolume dat door de LV bij AVR-patiënten wordt uitgestoten, is de som van het effectieve beroertevolume en het regurgitante volume. Hierdoor is AVR gekoppeld aan een grotere voorspanning. Volgens de regel van Laplace verhoogt LV-dilatatie LV-systolische spanning. Dit, samen met de hogere systolische bloeddruk veroorzaakt door de toename van het totale voorwaartse beroertevolume, resulteert in een grotere nabelasting.
De combinatie van LV-verwijding en hypertrofie compenseert de LV-functie. Naarmate de tijd verstrijkt, slaagt de wandverdikking er echter niet in om de hemodynamische belasting bij te houden, wat resulteert in een afname van de systolische functie en ejectiefractie.
De LV decompenseert, wat resulteert in verminderde conformiteit en hogere LV einddiastolische druk en volume. Linker atriale, pulmonale arteriewig, pulmonale arteriële, rechterventrikel (RV) en rechter atriale druk stijgt naarmate de ziekte vordert, maar de effectieve (voorwaartse) cardiale output neemt af. Als gevolg van pulmonale congestie ontstaan symptomen van hartfalen zoals kortademigheid, orthopneu en paroxismale nachtelijke dyspneu.
Een grotere LV-massa vereist een verhoogd myocardiaal zuurstofgebruik. Bovendien wordt de coronaire perfusiedruk verlaagd. Myocardiale ischemie en inspanningsklachten op de borst zijn het gevolg hiervan.
De compenserende mechanismen van de LV ontwikkelen zich niet snel genoeg bij personen met acute ernstige AR om de regurgitante volumebelasting op te vangen. Snelle stijgingen van LV diastolische drukken kunnen resulteren in abrupt longoedeem en cardiogene shock. Als gevolg van de abrupte acute stijging van het LV-volume en de druk, kan zelfs diastolische mitralisregurgitatie zich ontwikkelen.
Wat zijn de mogelijke oorzaken van AVR?
AR wordt veroorzaakt door aortablaadje mal-coaptatie veroorzaakt door anomalieën in de aortablaadjes, hun ondersteunende structuren zoals de aortawortel en annulus, of beide.
Primaire klepziekte:
Veel voorkomende oorzaken zijn calcific aortaklepziekte, die meestal wordt geassocieerd met aortastenose (AS), maar kan worden geassocieerd met een zekere mate van AR; infectieuze endocarditis, die de anatomie van de folders verandert; en een scheur of scheur in de opgaande aorta, wat leidt tot aorta cusp prolaps als gevolg van verlies van commissururale ondersteuning.
AR kan worden veroorzaakt door een aangeboren bicuspide aortaklep (BAV) als gevolg van onvoldoende sluiting of verzakking van de klep, terwijl AS een vaker voorkomend gevolg is van BAV. Minder voorkomende oorzaken van congenitale AR zijn unicommissurale en quadricuspidkleppen, evenals fenestrated klepruptuur.
Aorta cusp prolaps ontwikkelt zich bij bepaalde mensen met ventrikelseptumdefect (VSD). Reumatische ziekte veroorzaakt vezelige infiltratie van de AV-cusps, die retractie veroorzaakt, waardoor normale opening tijdens systole en sluiting tijdens diastole wordt voorkomen. De fusie van de commissures kan resulteren in gemengde AS en AVR. Reumatische mitralisklepziekte gaat vaak gepaard met reumatische aortaklepziekte.
Progressieve AVR kan ook worden veroorzaakt door myxomateuze aortaklepdegeneratie. Secundaire AVR kan ontstaan door verdikking en littekenvorming van de AV-blaadjes veroorzaakt door vliezige subaortische stenose. AVR is ook gedocumenteerd als een complicatie van percutane aortaballonvaltomie en transkatheter aortaklepvervangingsprocedures.
Valvulaire AVR komt steeds vaker voor als gevolg van structurele afbraak van een bioprotheseklep. Aorta cusp avulsie of ruptuur is een zeldzame oorzaak van acute AVR. Andere minder voorkomende oorzaken van AVR zijn systemische lupus erythematosus, de ziekte van Takayasu, de ziekte van Whipple, reumatoïde artritis, spondylitis ankylopoetica, Jaccoud-artropathie, syfilis, de ziekte van Crohn en eetlustonderdrukkende medicijnen.
Primaire aortawortelziekte:
Aorta-ringvormige dilatatie zorgt ervoor dat de AV-blaadjes scheiden, wat resulteert in AVR. Leeftijdsgebonden veranderingen, cystische mediale necrose, die vaak in verband wordt gebracht met het Syndroom van Marfan, of osteogenesis imperfecta kunnen allemaal degeneratieve veranderingen in de aortawortel veroorzaken. Spondylitis ankylopoetica, de ziekte van Behcet, artritis psoriatica, artritis geassocieerd met reactieve artritis, colitis ulcerosa, recidiverende polychondritis en reuzencelarteritis zijn allemaal gerelateerd aan aortawortelverwijding.
Ernstige, chronische systemische hypertensie kan de aorta annulus verwijden, waardoor AVR vordert. Retrograde aortadissectie kan de aorta annulus omvatten en verstoren, wat resulteert in AVR.
Wat zijn de symptomen en fysieke tekenen bij mensen met AVR?
Op medische geschiedenis:
Chronische AVR-symptomen ontstaan geleidelijk, soms over tientallen jaren. Inspanningsdyspneu, orthopneu, paroxismale nachtelijke dyspneu, angina pectoris, hartkloppingen en hoofdstoten zijn allemaal symptomen. Nachtelijke angina treedt op wanneer de hartslag vertraagt tijdens de slaap, waardoor de arteriële diastolische druk daalt tot gevaarlijk lage niveaus.
Door lichamelijk onderzoek:
Als gevolg van systolische hypertensie en verminderde diastolische druk is AVR gerelateerd aan verbrede polsdruk. De apicale LV-impuls is hyperdynamisch en lateraal en inferieur verplaatst. Een sterke systolische sensatie kan worden gevoeld in de buurt van de basis van het hart, de suprasternale inkeping en boven de halsslagaders. De enorme voorwaartse slagvolumes en lage aortadiastolische druk induceren het.
S1 is normaal, terwijl S2 ofwel verhoogd is (omdat het een verwijde aortawortel heeft) of wordt verlaagd (wanneer de aortablaadjes verdikt zijn). Een hoogfrequent, geblazen, decrescendo diastolisch geruis is het best te horen in de derde intercostale opening aan de linker borstbeenrand. Het geruis van AR is gemakkelijker te detecteren aan het einde van de vervaldatum wanneer de patiënt voorover leunt.
Het geruis neemt toe met hurken of isometrische activiteit en vermindert met bloeddrukverlagende procedures. Bij matige AVR is dit geruis vroeg diastolisch en evolueert het naar holodiastolisch met ernstige AVR.
Perifere tekenen van ernstige chronische AVR als gevolg van een verbrede polsdruk worden hieronder beschreven:
- Austin Flint gemompel: Laag gerommel midden-diastolisch geruis hoorde het best aan de top. Er wordt gedacht dat het wordt veroorzaakt door voortijdige sluiting van de mitralisklep als gevolg van de straal AR.
- Becker teken: Aanwezigheid van zichtbare pulsatie van retinale slagaders door een oftalmoscoop
- Bisferiens puls: Bifasische puls als gevolg van de terugstroom van bloed in vroege diastole
- Corrigan teken: Water-hamer puls met abrupte uitzetting en snelle ineenstorting.
- de Musset teken: Hoofd dobberend met elk met arteriële pulsatie.
- Duroziez teken: Systolisch geruis gehoord over de femorale slagader wanneer het proximaal wordt gecomprimeerd en een diastolisch geruis wanneer het distaal wordt gecomprimeerd met een stethoscoop.
- Gerhardt teken: Pulsaties van de milt worden gedetecteerd in de aanwezigheid van splenomegalie.
- Hill sign: Bloeddruk in de onderste extremiteit is groter dan de bloeddruk in de bovenste extremiteit
- Mayne teken: Daling van de diastolische bloeddruk van meer dan 15 mmHg bij het opheffen van de arm
- Muller teken: Systolische pulsatie van de huig
- Quincke teken: Capillaire pulsatie (spoelen en paling het best te zien aan de wortel van de nagel wanneer druk wordt uitgeoefend op de punt van de nagel).
- Rosenbach teken: Pulsatie van de lever
- Traube teken: Dreunende "pistoolschot" systolische en diastolische geluiden gehoord over de dijbeenslagader
- Opgemerkt moet worden dat deze gelijknamige tekens verschillende gevoeligheden en specificiteiten hebben. Bewijs met betrekking tot de impact van de ernst van aortaregurgitatie op de manifestatie van deze symptomen is schaars.
Bij acute AVR zijn de symptomen en fysieke bevindingen gerelateerd aan een verminderd slagvolume. Patiënten presenteren zich met tachycardie, tachypneu en longoedeem. Omdat de bevindingen van het lichamelijk onderzoek van acute AR subtieler zijn dan die van chronische AR, is de diagnose moeilijk te stellen wanneer een patiënt zich presenteert met kortademigheid en shock. Een hoge verdenkingsindex is essentieel voor een snelle diagnose.
Hoe wordt AVR geëvalueerd en gediagnosticeerd?
De work-up van aortaregurgitatie omvat de volgende tests.
- Echocardiografie
De primaire diagnostische techniek is echocardiografie, die een nauwkeurige evaluatie geeft van de architectuur van de aortaklep, de anatomie van de aortawortel en de LV.
Chronische AVR wordt gekenmerkt door linkerventrikelverwijding. Tot latere fasen is de systolische functie normaal, zoals blijkt uit een daling van de EF of een toename van de end-systolische dimensie.
Bij ernstige AVR is de centrale straalbreedte groter dan 65% van het LV-uitstroomkanaal (LVOT), is het regurgitantvolume 60 ml/slag, is het effectieve regurgitant openingsgebied groter dan 0,30, is de regurgitante fractie 50%, is het venacontracta groter dan 0,6 cm en is er diastolische stroomomkering in de proximaal dalende thoracale aorta.
Bij personen met ernstige AVR geeft het dopplerprofiel met continue golf van de AVR-jet een snelle vertragingstijd aan. Een hoge helling impliceert dat de druk tussen de aorta en LV sneller gelijk wordt tijdens diastole.
Bij zowel acute als chronische AVR kan een hoogfrequent diastolisch klapperen van de anterieure mitralisfolder worden gezien, veroorzaakt door de impact van de regurgitante jet.
Een transthoracale 2-dimensionale en M-mode echocardiografie (TTE) en/of transesofageaal echocardiogram (TEE) aan het bed kan worden gebruikt om acute AR (TE) te diagnosticeren.
- Cardiale magnetische resonantie
Cardiale MRI (CMR) is een alternatieve diagnostische methode die vooral nuttig is bij personen die verdere beoordeling nodig hebben ondanks echocardiografie vanwege onvoldoende akoestische vensters. Het is de meest nauwkeurige niet-invasieve methode voor het bepalen van LV-end-systolisch volume, diastolisch volume en massa. De antegrade en retrograde stroomvolumes in de opgaande aorta kunnen worden gebruikt om de ernst van AVR nauwkeurig in te schatten.
- Hartkatheterisatie
Als er onenigheid is tussen de klinische presentatie en niet-invasieve beeldvorming, kan angiografie informatie bieden over de ernst van AVR, hemodynamiek en coronaire architectuur. Het houdt in dat contrastmateriaal snel in de aortawortel wordt geïnjecteerd en dat de rechter- en linkervoorzijde schuine projecties worden geregistreerd.
Hoe wordt AVR behandeld?
Acute AVR:
Spoedoperatie wordt aanbevolen voor ernstige acute AVR. Medische behandeling is beperkt en wordt alleen gebruikt om de patiënt kortstondig te stabiliseren. Om de voorwaartse stroom te verbeteren, worden intraveneuze diuretica en vaatverwijders (zoals natrium nitroprusside) gebruikt om de nabelasting te verminderen. Om de cardiale output te verbeteren, kunnen inotropen zoals dopamine of dobutamine worden gebruikt. Bètablokkers worden vermeden omdat ze de CO verlagen en de hartslag vertragen, waardoor de LV meer tijd heeft om diastolisch te vullen. Intra-aorta ballon counterpulsatie wordt niet aanbevolen.
Chirurgie kan worden uitgesteld bij patiënten met acute AVR veroorzaakt door actieve infectieuze endocarditis die hemodynamisch stabiel zijn geweest gedurende 5 tot 7 dagen na het starten van antibiotica. Als hemodynamische instabiliteit of abcesontwikkeling echter optreedt, moet de procedure worden uitgevoerd.
Chronische AVR:
Monitoring gedurende het hele ziekteverloop: Asymptomatische personen met milde of matige AVR en normale hartomvang moeten klinisch en echocardiografisch worden geëvalueerd om de 12 of 24 maanden. Asymptomatische patiënten met aanhoudende ernstige AVR en normale LV-functie moeten om de 6 maanden worden geëvalueerd.
Medische therapie: Er zijn weinig indicaties voor medische behandeling bij AVR. Behandeling met vaatverwijdende middelen moet worden gebruikt voor de behandeling van systemische arteriële hypertensie geassocieerd met chronische AVR. Het verdient de voorkeur om dihydropyridine calciumkanaalblokkers of angiotensine-converterende enzymremmers / angiotensinereceptorblokkers (ACEIs / ARB's) te gebruiken.
- Stadiëring van chronische AR: Chronische AR is ingedeeld in 4 stadia op basis van de 2020 ACC / AHA-richtlijn voor het beheer van patiënten met hartklepaandoeningen:
- Fase A: Patiënten met een risico op AR. Deze patiënten hebben geen hemodynamische gevolgen of symptomen.
- Fase B: Progressieve AR. Patiënten hebben milde tot matige AR, maar een normale LV-systolische functie en geen klinische symptomen.
- Fase C: Asymptomatische ernstige AR. Patiënten hebben een AR-straalbreedte groter of gelijk aan 65% van het linkerventrikeluitstroomkanaal (LVOT). Fase C wordt verder ingedeeld, afhankelijk van de LV-systolische functie, als :
- C1: Normale LVEF (>50%) en milde tot matige LV-verwijding (LVESD <50 mm).
- C2: Verminderde LVEF (<50%) bij ernstige LV-verwijding (LVESD >50 mm).
- Fase D: Symptomatisch ernstig AR. Bevindingen van ernstige AR-jet op echocardiografie. Het kan zowel normale als abnormale LVEF hebben. Symptomen zijn inspanningsdyspneu, angina pectoris of hartfalen.
Chirurgische behandeling: Behandelingsrichtlijnen voor AR zijn gebaseerd op de aanbevelingen van de American Heart Association / American College of Cardiology 2020. Aortaklepvervanging (AVR) is de voorkeurstherapie voor personen met ernstige symptomatische chronische AR en ernstige asymptomatische chronische AVR met LV systolisch falen (LVEF 50 procent).
AVR is ook een haalbare keuze voor personen met ernstige AVR die asymptomatisch zijn en een normale LV-functie hebben (LVEF 50 procent) maar een aanzienlijke LV-dilatatie hebben (LVESD-index >25 mm / m2 of LVESD >50 mm).
AVR kan ook worden onderzocht voor patiënten met ernstige AVR die asymptomatisch zijn en in rust een normale LV-systolische functie hebben (LVEF 50 procent, stadium C1), maar een toenemende significante LV-dilatatie (LV-einddiastolische dimensie >65 mm) hebben gezien het minimale chirurgische risico van de procedure.
Ondanks het feit dat de richtlijnen valvulaire chirurgie aanbevelen wanneer symptomen, linkerventrikel systolische disfunctie of linkerventrikeldilatatie zich ontwikkelen, roepen nieuwere studies die bewijs tonen van subklinische myocardiale disfunctie en onomkeerbare myocardiale fibrose bij patiënten met chronische AR de huidige aanbevelingen over de timing van interventie in twijfel.
Prognose van AVR
Acute AVR:
Het operationele risico bij acute ernstige aortaregurgitatie is significant hoger dan bij chronische ernstige aortaregurgitatie. Patiënten met acute AVR hebben vaak verergerende aandoeningen zoals infectieuze endocarditis of een ontleed aneurysma, wat hun prognose vermindert.
Chronische AVR:
Zelfs als de AVR ernstig is, wordt asymptomatische chronische AVR vaak in verband gebracht met een over het algemeen positieve prognose gedurende vele jaren. Kwantitatieve metingen van avr-ernst, evenals LV-grootte en systolische functie, zijn goede voorspellers van klinische prognose. Als LV-disfunctie vroeg wordt ontdekt, voordat EF aanzienlijk daalt, vóór LV-verwijding en voordat de symptomen optreden, is de kans groter dat deze omkeerbaar is. Chirurgie is vereist voordat permanente veranderingen optreden, omdat chirurgie de hartdoodcijfers bij personen met een hoog risico verbetert.
Wanneer een AVR-patiënt symptomatisch wordt, verslechtert zijn of haar toestand snel. Congestief hartfalen, acuut longoedeem en abrupt overlijden zijn allemaal mogelijkheden. Slechts 30% van de personen met NYHA Klasse III of IV symptomen overleven vier jaar zonder operatie.
Complicaties van AVR
De vroege stadia van chronische AR zijn subklinisch en er kunnen geen indicaties of symptomen zijn. Naarmate de ziekte vordert, heeft het echter een impact op de cardiale hemodynamiek en het functioneren. Het kan progressieve linkerventrikel systolische disfunctie, congestief hartfalen, ischemische cardiomyopathie, aritmie en mogelijk abrupte dood veroorzaken. Bij personen met congestieve symptomen of inspanningsintolerantie zijn de voordelen van een operatie groter dan de gevaren; daarom is een klepoperatie goed gerechtvaardigd om problemen te voorkomen.
Conclusie
Aortaklepregurgitatie (AVR) is een hartklepaandoening die wordt gekenmerkt door onvoldoende aortaklepsluiting, resulterend in bloedreflux van de aorta naar de linker ventrikel (LV) tijdens diastole.
Aortaregurgitatie kan acuut zijn (als gevolg van bacteriële endocarditis of aortadissectie) of chronisch (als gevolg van een aangeboren bicuspideklep of reumatische koorts), en het kan worden veroorzaakt door een valvulair defect of een aortaafwijking.
De meeste gevallen van acute AVR resulteren in een snelle afname van de LV-functie, gevolgd door longoedeem en hartdecompensatie. Chronische AR kan lange tijd worden gecompenseerd en wordt alleen symptomatisch wanneer links hartfalen optreedt.
Een S3 en een hoog, decrescendo vroeg diastolisch geruis zijn te horen op auscultatie. Een verbrede pulsdruk is een ander onderscheidend diagnostisch kenmerk. Het belangrijkste diagnostische hulpmiddel, zowel voor het vaststellen van de diagnose als voor het beoordelen van de mate van ziekte, is echocardiografie.
Conservatieve therapie voor asymptomatische personen bestaat uit symptoombestrijding en fysieke activiteit zoals getolereerd. Patiënten die symptomatisch zijn of een aanzienlijk verminderde LV-functie hebben, vereisen chirurgische interventie, meestal aortaklepvervanging.