Ischemische hartziekte
Overzicht
Ischemische hartaandoening is een dynamisch proces dat wordt gekenmerkt door atherosclerose van de kransslagaders of functionele veranderingen in de kransslagadercirculatie. Deze aandoening kan worden aangepakt door veranderingen in levensstijl, farmaceutische behandelingen en revascularisatie. Door dergelijke therapieën kan de ziekte worden gestabiliseerd of teruggedrongen. De klinische verschijnselen van ischemische hartaandoeningen worden tegenwoordig geclassificeerd als acuut coronair syndroom of chronisch coronair syndroom, met behulp van nieuwe terminologie.
Er is een afname van het voorkomen van obstructieve kransslagaderziekte in een symptomatische populatie, wat resulteert in een verlaagde pretest waarschijnlijkheid en klinische ziektekans. Dit beïnvloedt het diagnostische traject. Niet-invasieve functionele of anatomische beeldvorming voor myocardiale ischemie wordt aangeraden als de eerste test om kransslagaderziekte op te sporen bij mensen met symptomen wanneer het klinisch onderzoek alleen niet voldoende is om obstructieve ziekte uit te sluiten.
Wat is ischemische hartziekte?
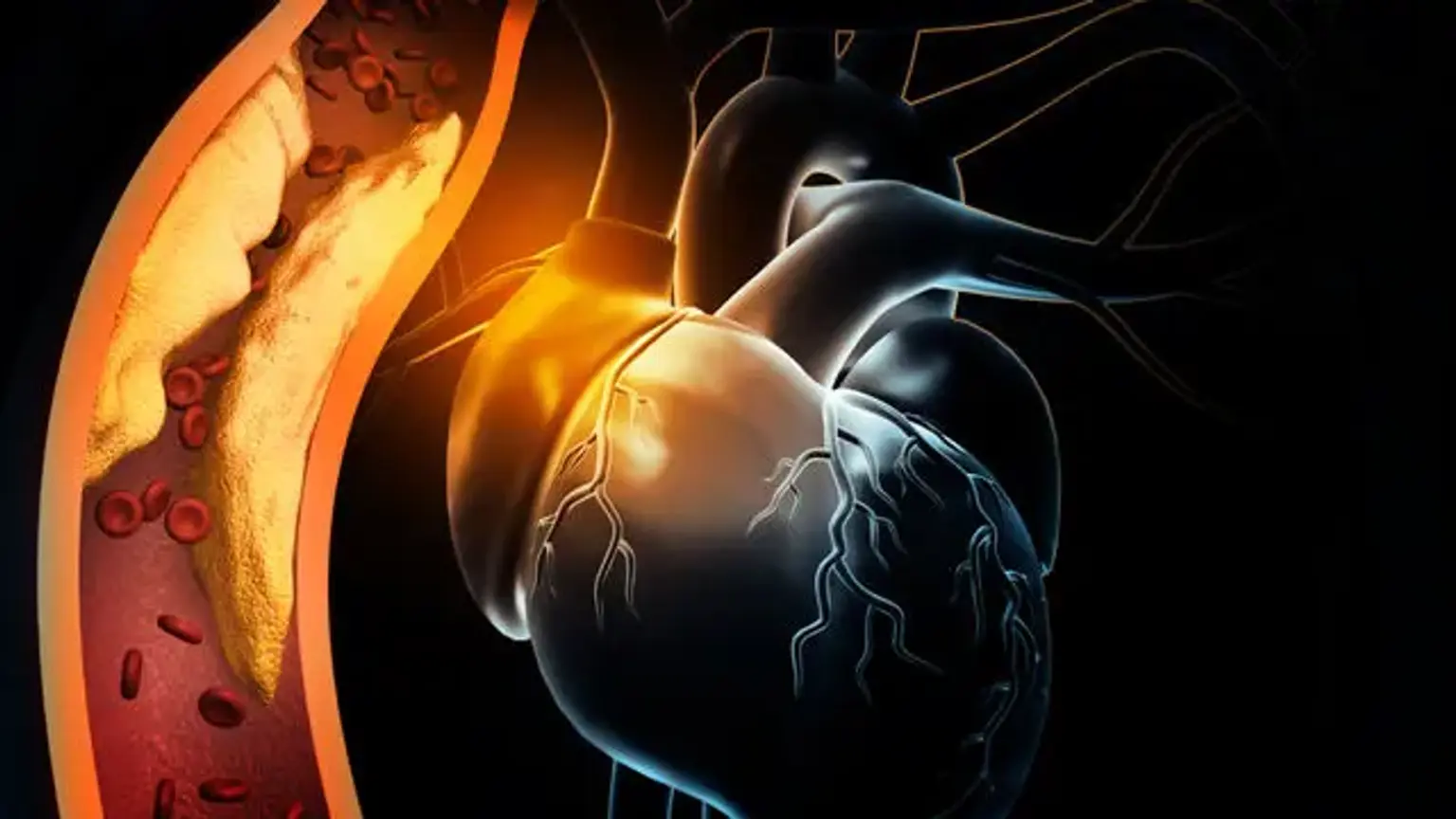
Ischemie wordt beschreven als onvoldoende bloedtoevoer (circulatie) naar een bepaald gebied als gevolg van een verstopping van de bloedvaten die het gebied voeden. Ischemisch geeft aan dat een orgaan (bijvoorbeeld het hart) niet voldoende bloed en zuurstof ontvangt. Ischemische hartziekte, ook bekend als coronaire hartziekte (CHD) of coronaire hartziekte, verwijst naar hartproblemen veroorzaakt door vernauwde kransslagaders, die bloed naar de hartspier voeden. Hoewel de vernauwing kan worden veroorzaakt door een bloedstolsel of een vernauwing van de bloedslagader, wordt deze meestal veroorzaakt door plaquevorming, die bekend staat als atherosclerose.
Wanneer de bloedtoevoer naar de hartspier volledig wordt onderbroken, sterven de hartspiercellen af, wat resulteert in een hartaanval, ook bekend als een hartinfarct (MI). De meerderheid van de personen met vroege (minder dan 50% vernauwing) CHD heeft geen symptomen of bloedstroombeperkingen. De symptomen kunnen zich echter ontwikkelen naarmate de atherosclerose vordert, vooral als deze onbehandeld blijft. Ze zullen zich vooral ontwikkelen tijdens fysieke activiteit of mentale stress, wanneer de vraag naar de zuurstof die door het bloed wordt getransporteerd, toeneemt.
Angina pectoris is het ongemak dat wordt gevoeld wanneer de hartspier niet genoeg zuurstof ontvangt. Dit is een klinische aandoening die wordt gekenmerkt door pijn op borst, kaak, schouder, rug of arm die wordt verhoogd door activiteit of mentale stress en snel wordt verlicht door rust of door het nemen van nitroglycerine. Angina wordt meestal gezien bij patiënten met CHD, hoewel het ook kan voorkomen bij mensen met valvulaire ziekte, hypertrofische cardiomyopathie en ongecontroleerde hypertensie. Patiënten met normale kransslagaders kunnen af en toe angina pectoris hebben als gevolg van coronaire spasmen of endotheeldisfunctie.
Angina
De classificatiemethode van de Canadian Cardiovascular Society (CCS) wordt gebruikt om angina pectoris of een anginele analoog (bijv. Inspanningsdyspneu) te beoordelen op basis van een beschrijving van de mate van activiteit die symptomen veroorzaakt.
Angina in klasse I wordt beschreven als angina pectoris die zich ontwikkelt tijdens ernstige, snelle of langdurige inspanning op het werk of recreatie, maar niet tijdens normale fysieke activiteit. Houthakken, heuvels beklimmen, fietsen, aeroob ballet, balzaal (snel) of pleindansen, joggen van 10 minuten, touwskiën, schaatsen, skiën, tennissen of squashen en 5 mijl per uur wandelen zijn allemaal klasse I-activiteiten.
Klasse II angina wordt gedefinieerd als angina die de normale activiteit enigszins beperkt, zoals snel lopen of traplopen, bergop lopen of traplopen, lopen of traplopen na de maaltijd; bij kou of wind; onder emotionele stress; alleen tijdens de eerste paar uur na het ontwaken; of meer dan twee blokken op vlakke grond lopen en meer dan één gewone trap beklimmen in een normaal tempo en onder normale omstandigheden.
Een of twee blokken lopen op vlakke grond, één trap beklimmen in normale omstandigheden en in normaal tempo, een muziekinstrument bespelen, huishoudelijke klusjes voltooien, tuinieren, stofzuigen, een hond uitlaten of het vuilnis buitenzetten zijn allemaal voorbeelden van beperkingen van klasse III fysieke activiteit.
Klasse IV onderscheidt zich door het onvermogen om zonder ongemak deel te nemen aan enige fysieke activiteit; anginele symptomen kunnen aanwezig zijn, zelfs tijdens het rusten. Maar liefst 3 tot 4 miljoen Amerikanen kunnen lijden aan stille ischemie, vaak bekend als ischemie zonder ongemak of een hartaanval zonder waarschuwing. Mensen die lijden aan angina pectoris kunnen ook onopgemerkte perioden van stille ischemie hebben. Personen die een hartaanval hebben gehad of die diabetes hebben, lopen ook het risico op het ontwikkelen van stille ischemie.
Epidemiologie
De jaarlijkse incidentie van MI wordt voorspeld op 935.000, waaronder 610.000 nieuwe en 325.000 terugkerende infarcten. De totale prevalentie van angina pectoris is 4,6 procent, waarbij vrouwen een grotere voor leeftijd gecorrigeerde prevalentie hebben dan mannen. Meer dan de helft van alle cardiovasculaire gebeurtenissen bij mannen en vrouwen jonger dan 75 jaar wordt veroorzaakt door CHD. Na de leeftijd van 40 jaar hebben mannen een levenslange kans van 49 procent om CHD te krijgen en vrouwen hebben een levenslang risico van 32 procent.
Hart- en vaatziekten zijn de belangrijkste doodsoorzaak bij zowel mannen als vrouwen. In 2006 was het verantwoordelijk voor één op de zes dodelijke slachtoffers in de Verenigde Staten; CHD-sterfte was 425.425, terwijl MI-mortaliteit 141.462 was. Elke 25 seconden zal een Amerikaan een coronaire gebeurtenis hebben en elke minuut zal een persoon sterven als gevolg van een coronaire gebeurtenis. Elke 34 seconden zal een Amerikaan een MI hebben en 15% zal er als gevolg van sterven.
Ischemische hartziekte oorzaken
Ischemie-gerelateerde hartziekte is een complexe aandoening. Niet-beïnvloedbare en beïnvloedbare etiologische factoren kunnen in grote lijnen worden geclassificeerd. Geslacht, leeftijd, familiegeschiedenis en genetica zijn voorbeelden van niet-wijzigbare elementen. Roken, obesitas, cholesterolgehalte en psychosociale variabelen zijn allemaal aanpasbare risicofactoren. Een snellere levensstijl in de westerse wereld heeft ervoor gezorgd dat mensen meer fastfood en ongezonde maaltijden eten, wat leidt tot een toename van de prevalentie van ischemische hartziekten.
Betere eerstelijnszorg in de midden- en hogere sociaaleconomische klassen in de Verenigde Staten heeft het voorkomen verplaatst naar later in het leven. Roken is nog steeds de belangrijkste oorzaak van hart- en vaatziekten. De frequentie van roken onder volwassenen in de Verenigde Staten werd vastgesteld op 15,5 procent in 2016.
Het mannelijke geslacht is vatbaarder dan het vrouwelijke geslacht. Hypercholesterolemie is nog steeds een significante beïnvloedbare risicofactor voor coronaire hartziekte. Verhoogde lipoproteïnen met lage dichtheid (LDL) verhoogden het risico op CAD, terwijl verhoogde lipoproteïnen met hoge dichtheid (HDL) het risico op CAD verminderden.
Pathofysiologie
De vorming van atherosclerotische plaque is een kenmerk van de pathogenese van ischemische hartziekte. Plaque is een opeenhoping van vetachtige stoffen die het lumen van de slagader vernauwt en de bloedstroom belemmert. Het creëren van een "vettige streep" is de eerste fase in het proces. De vorming van een vettige streep wordt veroorzaakt door de subendotheliale afzetting van met lipiden beladen macrofagen, vaak bekend als schuimcellen. Wanneer een vasculaire belediging optreedt, scheurt de intima-laag en gaan monocyten naar het subendotheliale gebied, waar ze differentiëren in macrofagen.
Deze macrofagen absorberen geoxideerde low-density lipoproteïne (LDL) deeltjes, wat resulteert in de vorming van schuimcellen. T-cellen worden geactiveerd en cytokines worden alleen vrijgegeven om te helpen bij het pathogene proces. Vrijgegeven groeifactoren activeren gladde spieren, die geoxideerde LDL-deeltjes en collageen oppikken en afzetten naast geactiveerde macrofagen, waardoor het aantal schuimcellen toeneemt. Subendotheliale plaque wordt gevormd als gevolg van deze procedure.
Als het endotheel niet verder wordt beschadigd, kan deze plaque in de loop van de tijd in omvang uitbreiden of stabiel worden. Als de laesie stabiel wordt, zal zich een vezelige hoes ontwikkelen en zal de laesie na verloop van tijd verkalken. Na verloop van tijd kan de laesie hemodynamisch substantieel genoeg worden dat niet genoeg bloed het hartweefsel bereikt in tijden van verhoogde vraag, wat resulteert in anginasymptomen.
In rust zouden de symptomen echter verdwijnen naarmate de zuurstofbehoefte afneemt. Een laesie moet ten minste 90% stenosed zijn om angina pectoris in rust te veroorzaken. Sommige plaques kunnen breken, waardoor de weefselfactor wordt blootgesteld en trombose ontstaat. Afhankelijk van de ernst van de belediging kan deze trombose resulteren in subtotale of volledige blokkering van het lumen en de ontwikkeling van acuut coronair syndroom (ACS) in de vorm van onstabiele angina, NSTEMI of STEMI.
Classificatie van ischemische hartziekte wordt meestal gedaan als onder:
- Stabiele ischemische hartziekte (SIHD)
- Acuut coronair syndroom (ACS)
- ST-hoogte MI (STEMI)
- Niet-ST-hoogte MI (NSTEMI)
- Onstabiele angina pectoris
Ischemische hartziekte symptomen
Voordat u doorgaat met extra work-up, is het van cruciaal belang om een grondige geschiedenis en lichamelijk onderzoek te verkrijgen. Coronaire hartziekte kan zich presenteren als stabiele ischemische hartziekte (SIHD) of acuut coronair syndroom (ACS) (ACS). Als het niet wordt behandeld, kan dit leiden tot congestief hartfalen (CHF). Patiënten moeten worden ondervraagd over ongemak op de borst, de relatie met fysieke inspanning en pijn die uitstraalt naar de kaak, nek, linkerarm of rug.
Dyspneu moet zowel in rust als tijdens het sporten worden onderzocht. Informeer naar syncope, hartkloppingen, tachypneu, oedeem van de onderste ledematen, orthopneu en inspanningsvermogen. Een familiegeschiedenis van ischemische hartziekten, evenals voedings-, rook- en levensstijlgedrag, moet worden verzameld.
Inspectie, palpatie en auscultatie moeten allemaal deel uitmaken van het lichamelijk onderzoek. Acute nood, jugulaire veneuze uitzetting en perifeer oedeem moeten allemaal worden gezocht. Zoek bij het palperen naar vloeiende sensaties en heaves. Als er perifeer oedeem is, moet de mate ervan worden beoordeeld. De jugulaire aderophoping moet worden gemeten. Het hart moet op alle vier de plaatsen worden geausculteerd en de longen moeten ook worden geausculteerd, met een specifieke nadruk op de lagere zones.
Diagnose
Om er een paar te noemen, de belangrijkste modaliteiten voor het evalueren van coronaire hartziekte zijn EKG, Echo, CXR, Stresstest, hartkatheterisatie en bloedonderzoek. Deze onderzoeken worden uitgevoerd op basis van de omstandigheden waarin patiënten verschijnen. De volgende zijn details over de vele diagnostische methoden die we hebben voor het evalueren van coronaire hartziekte:
- Elektrocardiogram (ECG)
Het elektrocardiogram (ECG) is een eenvoudige maar uiterst nuttige test bij de diagnose van coronaire hartziekte. Het detecteert elektrische activiteit in het hartgeleidingssysteem met behulp van tien leads die op bepaalde plaatsen op de huid worden geplaatst. Het verklaart zowel de fysiologie als de architectuur van het hart.
Het bevat meestal 12 leads op het papier dat na de test wordt afgedrukt, en elke lead komt overeen met een afzonderlijke plaats van het hart. De snelheid, het ritme en de as van het hart zijn allemaal belangrijke dingen om op te letten op een ECG. Daarna kunnen gegevens over acute en chronische pathologische processen worden verkregen. ST-segment en T-golf afwijkingen zijn te zien bij acuut coronair syndroom.
Het is ook mogelijk om te observeren of een ACS zich heeft ontwikkeld tot aritmieën. In chronische situaties kan ECG asafwijkingen, bundeltakblokkades en ventriculaire hypertrofie onthullen. ECG is ook een goedkope, gemakkelijk toegankelijke testmodaliteit die niet afhankelijk is van de gebruiker.
- Echocardiografie
Echocardiografie is een vorm van hart-echografie. Het is een niet-invasieve manier van testen die wordt gebruikt in zowel acute als chronische situaties, evenals intramurale en poliklinische instellingen. Het kan informatie onthullen over wandbeweging, valvulaire regurgitatie en stenose, infectieuze of auto-immuunziekten en kamerdiameters in acute omstandigheden.
Het kan ook worden gebruikt om acute longziekten zoals longembolie te diagnosticeren. Ook de pericardholte wordt beoordeeld. Het kan worden gedaan in chronische situaties om dezelfde informatie te zien die hierboven is aangegeven, evenals een reactie op therapie. Het wordt ook gebruikt als onderdeel van stresstests in een poliklinische omgeving. Naast diagnostiek heeft het een therapeutisch doel; pericardiocentese kan bijvoorbeeld worden gedaan met een naald geleid door echocardiografie. Deze test is afhankelijk van de gebruiker en kan duurder zijn dan een ECG.
- Stresstest
De stresstest is een niet-invasieve methode om coronaire hartziekte te beoordelen. Wanneer het in een geschikte situatie wordt gelezen, is het nuttig bij het beslissen in of uitsluiten van hartaandoeningen in het geval van vermoedelijke angina pectoris of angina vergelijkbaar. Het hart wordt kunstmatig belast tijdens de test en als de patiënt specifieke abnormale ECG-afwijkingen in ST-segmenten of symptomen van angina pectoris heeft, wordt de test beëindigd en wordt coronaire hartziekte bevestigd.
De stresstest is een niet-invasieve methode om coronaire hartziekte te beoordelen. Wanneer het in een geschikte situatie wordt gelezen, is het nuttig bij het beslissen in of uitsluiten van hartaandoeningen in het geval van vermoedelijke angina pectoris of angina vergelijkbaar. Het hart wordt kunstmatig belast tijdens de test en als de patiënt specifieke abnormale ECG-afwijkingen in ST-segmenten of symptomen van angina pectoris heeft, wordt de test beëindigd en wordt coronaire hartziekte bevestigd.
- Röntgenfoto borstkas
Een thoraxfoto is een belangrijk onderdeel van de eerste beoordeling van hartaandoeningen. Staande posterieure (PA) en linker laterale decubitus beeldvorming beelden zijn typisch. Anteroposterior (AP) projectie wordt af en toe verworven, met name in intramurale omgevingen met de patiënt liggend; niettemin is de interpretatie van AP-films ernstig beperkt. Het correct analyseren van PA- en AP-weergaven geeft belangrijke en kosteneffectieve informatie over het hart, de longen en de vasculatuur. Interpretatie moet stap voor stap worden gedaan om te voorkomen dat essentiële informatie over het hoofd wordt gezien.
- Bloedonderzoek
Bloedonderzoek helpt bij het stellen van een diagnose en het evalueren van therapieresponsen. In noodsituaties worden cardiale enzymen en B-type natriuretische peptiden vaak uitgevoerd naast volledige bloedtellingen en metabole panels. BNP biedt informatie over cardiogene volume-overload, maar het heeft grenzen.
Het kan worden overdreven bij nierziekte en overdreven bij obesitas. Cardiale enzymen zoals CK en troponine kunnen een acute ischemie detecteren. Bij chronische aandoeningen kan een lipidenpaneel waardevolle prognostische informatie geven. C-reactief proteïne (CRP) en erytrocytenbezinkingssnelheid (ESR) kunnen worden gebruikt om ziekten zoals acute pericarditis te diagnosticeren.
Leverfunctietests (LFT's) kunnen worden gebruikt om te screenen op een infiltratief proces dat zowel de lever als het hart tegelijkertijd kan beschadigen, zoals hemochromatose. Levertests worden ook gebruikt om verhoogde rechterhartdruk te onderzoeken, met name in chronische gevallen.
- Hartkatheterisatie
Hartkatheterisatie is de gouden standaard en meest betrouwbare methode voor het beoordelen van ischemische coronaire hartziekten. Het is echter een opdringerige behandeling met potentiële risico's. De techniek is niet voor iedereen geschikt. Patiënten met een tussentijdse pretestwaarschijnlijkheid voor CAD zijn meestal de beste kandidaten voor cad in niet-ACS-instellingen.
Alle STEMI-patiënten en gekozen NSTEMI-patiënten krijgen een dringende hartkatheterisatie in de ACS-situatie. Deze techniek wordt uitgevoerd in een hartkatheterisatielaboratorium, vereist competentie en wordt uitgevoerd onder milde sedatie. De techniek omvat contrastblootstelling, wat kan leiden tot ernstige allergische reacties en nierschade.
Ischemische hartziekte behandeling
Coronaire hartziekte kan zich manifesteren als stabiele ischemische hartziekte (SIHD) of acuut coronair syndroom (ACS) (ACS). De eerste verschijnt in een chronische situatie, terwijl de laatste in een acute setting verschijnt. De behandeling wordt bepaald op het type ziekte. We zullen het beheer van elk subtype afzonderlijk bespreken:
Stabiele ischemische hartziekte
Het meest voorkomende symptoom van stabiele ischemische hartziekte is stabiele angina pectoris. Stabiele angina wordt gedefinieerd als substernaal ongemak of druk op de borst die toeneemt met inspanning of mentale stress en wordt verlicht door rust of nitroglycerine en duurt ten minste twee maanden. Het is van vitaal belang om te begrijpen dat conventionele anginale symptomen kunnen ontbreken en dat het anders kan blijken bij atypische symptomen en inspanningsdyspneu in bepaalde demografische groepen zoals vrouwen, ouderen en diabetici.
Niet-farmacologische en farmacologische therapieën worden gebruikt om SIHD te behandelen. Stoppen met roken, regelmatige lichaamsbeweging, gewichtsverlies, goede diabetes- en hypertensiecontrole en een uitgebalanceerd dieet zijn allemaal voorbeelden van veranderingen in levensstijl. Cardioprotectieve en anginale geneesmiddelen zijn voorbeelden van farmacologische behandelingen.
Elke patiënt moet een combinatie krijgen van een lage dosis aspirine, bètablokkers, indien nodig nitroglycerine en een statine met matige tot hoge intensiteit. Als dit de symptomen niet onder controle houdt, moet bètablokkermedicatie worden verhoogd tot een hartslag van 55-60 en moet de toevoeging van calciumantagonisten en langwerkende nitraten worden onderzocht.
Om refractaire anginale symptomen te verlichten, kan ranolazine worden toegevoegd. Als maximale behandeling angina niet verlicht, moet hartkatheterisatie worden uitgevoerd om de coronaire architectuur te bekijken en moet een keuze worden gemaakt voor percutane coronaire interventie (PCI) of coronaire bypass-transplantaat (CABG) afhankelijk van het patiëntenprofiel.
Acuut coronair syndroom
Acuut coronair syndroom wordt gekenmerkt door plotseling optredend substernaal ongemak of druk op de borst die over het algemeen uitstraalt naar de nek en linkerarm en vaak gepaard gaat met dyspneu, hartkloppingen, desoriëntatie, syncope, hartstilstand of nieuw optredend congestief hartfalen. Snelle ECG is vereist voor alle ACS-patiënten om te beoordelen op STEMI en wordt vaak pre-ziekenhuis uitgevoerd door een team van medische hulpdiensten.
STEMI wordt geïdentificeerd door de aanwezigheid van 1 mm ST-verhoging in aaneengesloten ledemaat- of precordiale leads (met uitzondering van V2 en V3). Om te worden gediagnosticeerd met STEMI in V2 en V3, moeten mannen 2 mm verhogingen hebben en vrouwen moeten 1,5 mm hoogten hebben.
Hoge doses statinemedicatie en bètablokkers moeten ook zo snel mogelijk worden gestart. Op basis van de kenmerken van de patiënt moeten P2Y12-remmers (prasugrel, ticagrelor of prasugrel) worden gestart. Patiënten met NSTE ACS moeten worden behandeld met anticoagulantia zoals heparine of enoxaparine. Voor patiënten met intermediaire tot hoge TIMI-waarden (>2) wordt vroege invasieve behandeling binnen 24 uur aanbevolen voor NSTEMI.
Regelmatige bezoeken aan cardiologen en huisartsen zijn essentieel voor de langdurige zorg voor coronaire hartziekte. Medicatietrouw en veranderingen in levensstijl zijn van cruciaal belang.
Differentiële diagnose
Vanwege de nabijheid van het hart tot omliggende organen zoals de longen, maag, grote aderen en musculoskeletale organen, heeft coronaire hartziekte een breed scala aan differentiële diagnoses. Acute anginale pijn op de borst kan worden aangezien voor acute pericarditis, myocarditis, prinzmetal angina, pericardiale effusie, acute bronchitis, pneumonie, pleuritis, pleurale effusie, aortadissectie, GERD, maagzweerziekte, slokdarmmotiliteitsafwijkingen en costochondritis.
Stabiele ischemische hartziekte kan ook worden verward met GERD, maagzweerziekte, costochondritis en pleuritis. Om de differentiële diagnose te beperken en een geschikte diagnose te stellen, moeten de anamnese, het lichamelijk onderzoek en het diagnostisch onderzoek zorgvuldig worden uitgevoerd.
Prognose
De prognose van de ziekte wordt bepaald door een aantal variabelen, waarvan sommige kunnen worden gewijzigd en andere niet. Enkele van de determinanten zijn de leeftijd, het geslacht, de familiegeschiedenis en genetica van de patiënt, etniciteit, voedsel- en rookgewoonten, medicatietrouw, toegang tot gezondheidszorg en financiële situatie, en het aantal aangetaste slagaders. Diabetes mellitus, hypertensie, dyslipidemie en chronische nierziekte zijn allemaal comorbide ziekten die het algehele resultaat beïnvloeden.
Complicaties
De meest voorkomende complicaties in verband met coronaire hartziekte zijn aritmieën, acuut coronair syndroom, congestief hartfalen, mitralisregurgitatie, ventriculaire vrije wandruptuur, pericarditis, aneurysma-ontwikkeling en muurschilderingtrombi.
Ischemische hartziekte bij kinderen
Ischemische hartziekte bij kinderen wordt vaak veroorzaakt door anatomische defecten van de proximale kransslagaders, coronaire fistels, ziekte van Kawasaki of schade aan de kransslagader tijdens hartchirurgie. Ischemie kan worden gediagnosticeerd bij kinderen met behulp van stress- of rustechocardiografie, radionuclideperfusietests of cardiale magnetische resonantiebeeldvorming, maar twee anomalieën in twee regio's zijn niet vereist. Ischemie behandeling kan chirurgische of cardiale interventionele procedures omvatten.
Conclusie
Ischemische hartziekte (IHD) is een van de ernstigste hartaandoeningen, gekenmerkt door een gebrek aan zuurstoftoevoer naar de myocardiale cellen.
Ischemie van het hart wordt veroorzaakt door een mix van veranderlijke en niet-veranderlijke oorzaken. Bij elke routineafspraak moeten huisartsen zich richten op aanpasbare risicofactormodificatie. Het beheersen van diabetes, hypertensie en cholesterolgehalte, evenals stoppen met roken, afvallen en sporten, kan een aanzienlijke impact hebben. Omdat het een wereldwijd probleem voor de volksgezondheid is, moet er meer bewustzijn worden gegenereerd in schoolcurricula en verschillende mediakanalen.