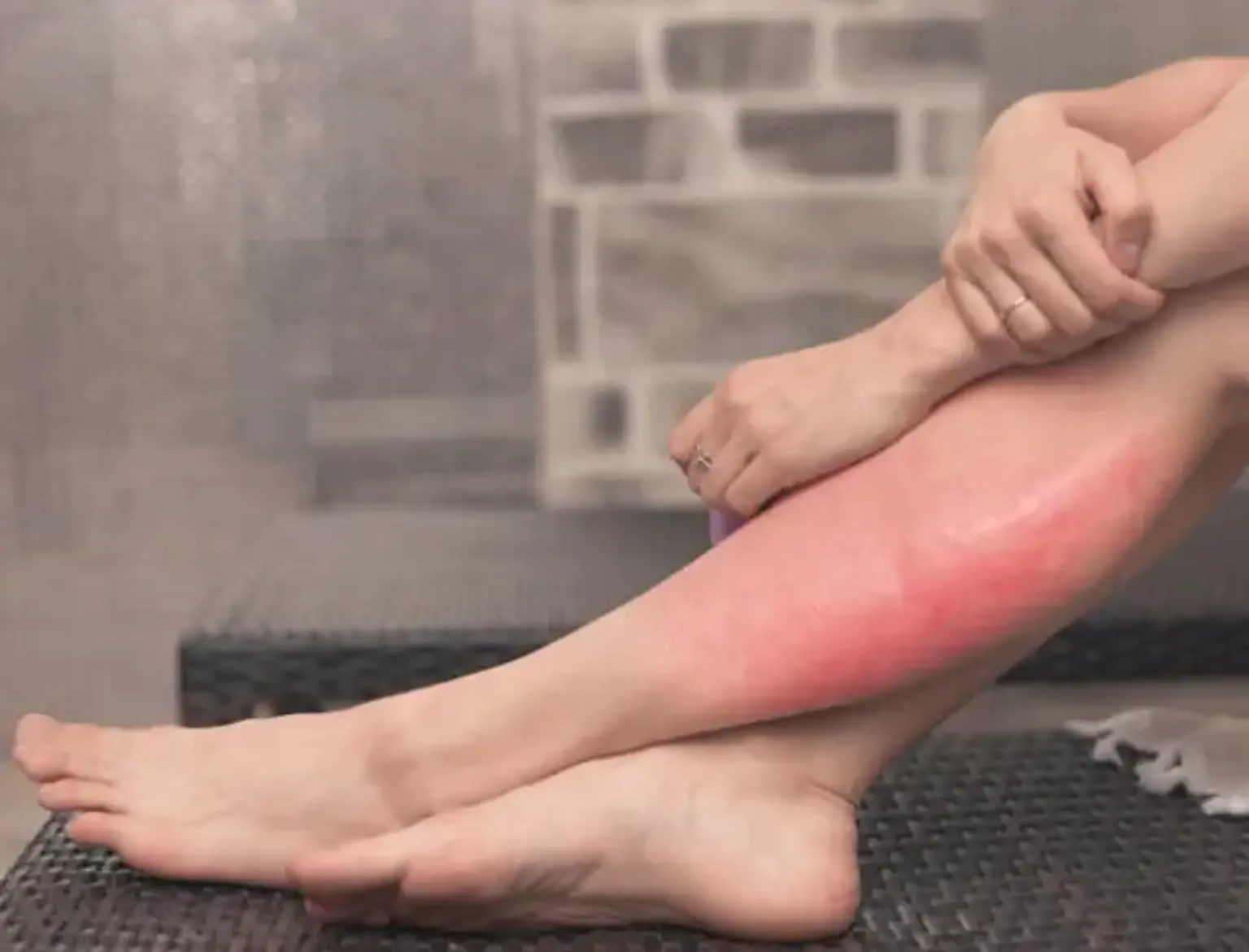
Cellulitis definitie
Cellulitis is een acuut infectieus proces van de huid, dat de dermis en het onderhuidse weefsel aantast. Hoewel het vrij vaak kan voorkomen en over het algemeen eenvoudig te behandelen is, kan cellulitis ook leiden tot ernstige complicaties, indien onbehandeld.
Als overzicht, cellulitis is een bacteriële infectie van de huid, die optreedt wanneer een laesie in de huid bacteriën toestaat om de huidbarrière binnen te dringen. Daarna wordt de huid rood, het zwelt op en veroorzaakt pijn en warmte wanneer je het aanraakt. Als deze huidinfectie niet goed wordt gediagnosticeerd en behandeld, kan deze zich verspreiden naar de dichtstbijzijnde lymfeklieren, het lymfestelsel binnendringen en veranderen in een ernstig gevaarlijke aandoening die onmiddellijke medische hulp vereist.