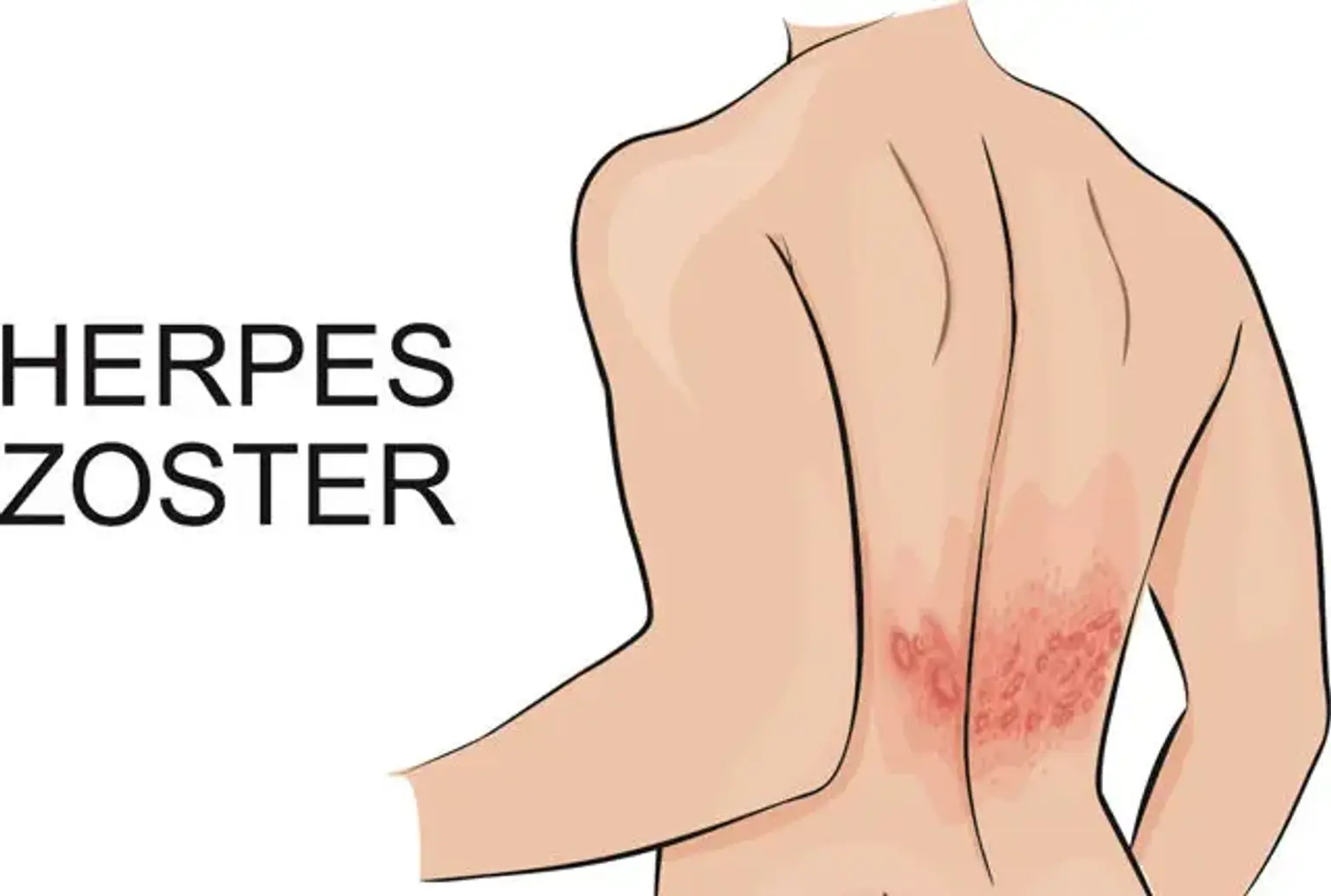
Gordelroos is een soort virale infectie ook bekend als herpes zoster. De fundamentele oorzaak van deze infectie is het varicella-zoster-virus, dat een vergelijkbare trigger is voor waterpokken. Ondanks het herstel van de waterpokkeninfectie, kunnen de virussen enkele jaren in het zenuwstelsel blijven. Dit is voordat ze opnieuw worden geactiveerd als gordelroos.
Meestal wordt gordelroos geassocieerd met een rode huiduitslag die kan leiden tot pijn, ontsteking of verbranding. Deze infectie manifesteert zich ook als een lijn van blaren op een enkel deel van het lichaam, voornamelijk de romp, het gezicht en de nek. Gelukkig ontwikkelen gordelroos zich zelden meer dan eens in een persoon en de meeste gevallen verdwijnen na twee of drie weken.
Er wordt gedacht dat zoster wordt veroorzaakt door het onvermogen van het immuunsysteem om de latente replicatie van het virus te beheren. Het optreden van herpes zoster is significant gekoppeld aan iemands immunologische toestand. Personen met een hoge mate van immuniteit hebben minder kans om gordelroos te krijgen. Het virus is niet ongevaarlijk en kan zich op verschillende manieren manifesteren. Zelfs nadat herpes zoster is genezen, ervaren veel mensen matige tot ernstige pijn, bekend als postherpetische neuralgie.