Choroba niedokrwienna serca
Przegląd
Choroba niedokrwienna serca jest dynamicznym procesem charakteryzującym się miażdżycą tętnic wieńcowych lub zmianami funkcjonalnymi w krążeniu wieńcowym, które można rozwiązać poprzez zmiany stylu życia, leczenie farmaceutyczne i rewaskularyzację. Choroba może zostać ustabilizowana lub cofnięta w wyniku takiej terapii. Objawy kliniczne choroby niedokrwiennej serca są obecnie klasyfikowane jako ostry zespół wieńcowy lub przewlekły zespół wieńcowy, używając nowej nomenklatury.
Zmniejszenie częstości występowania obturacyjnej choroby wieńcowej w populacji objawowej powoduje zmniejszenie prawdopodobieństwa wystąpienia choroby przed testem i klinicznego prawdopodobieństwa choroby, co wpływa na wyniki diagnostyczne. Nieinwazyjne obrazowanie czynnościowe lub anatomiczne niedokrwienia mięśnia sercowego jest wskazane jako wstępny test do wykrywania choroby wieńcowej u osób objawowych, gdy samo badanie kliniczne nie może wykluczyć choroby obturacyjnej.
Co to jest choroba niedokrwienna serca?
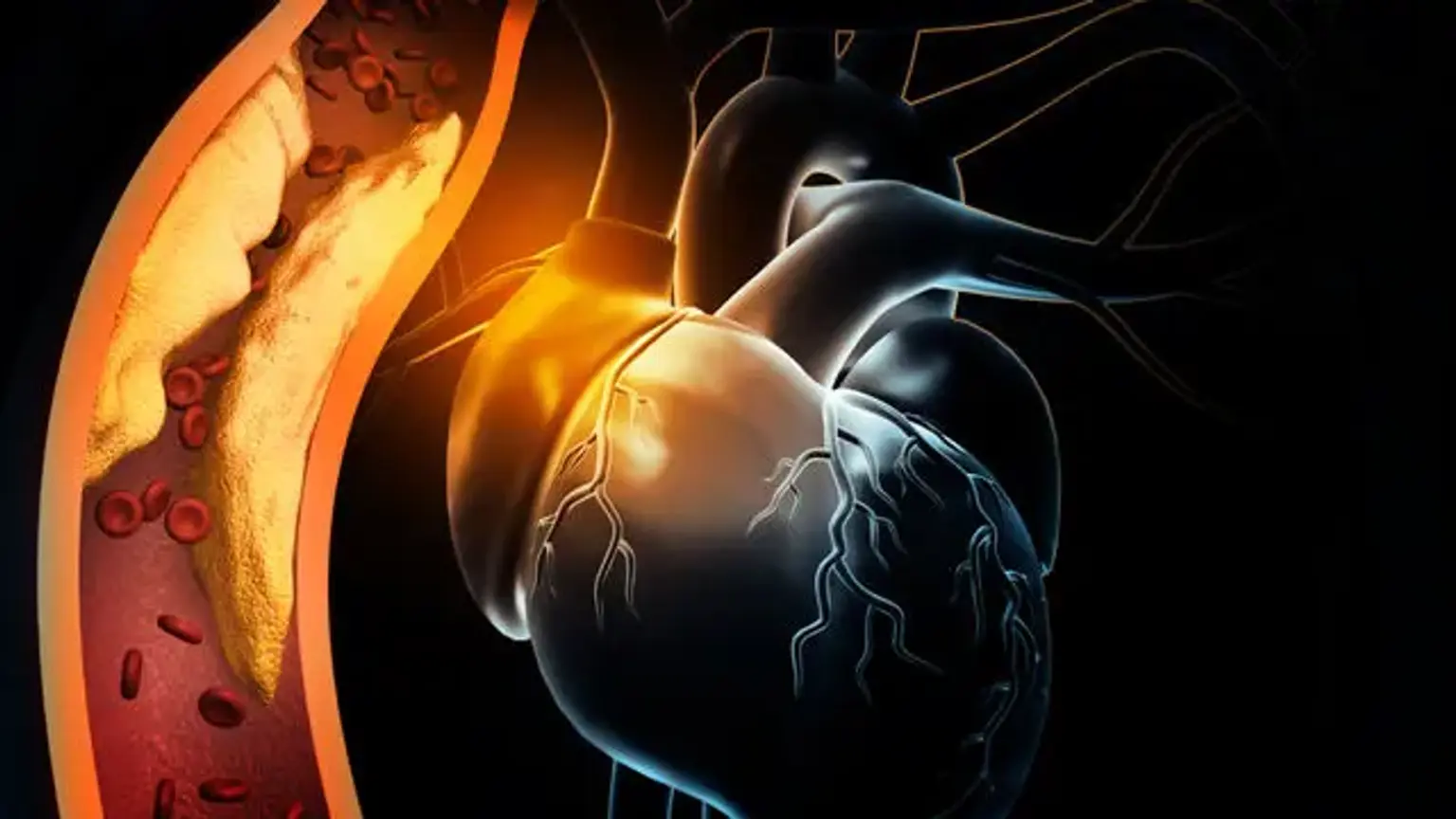
Niedokrwienie opisuje się jako niewystarczający dopływ krwi (krążenie) do określonego obszaru w wyniku zablokowania naczyń krwionośnych zasilających obszar. Niedokrwienie wskazuje, że narząd (na przykład serce) nie otrzymuje odpowiedniej krwi i tlenu. Choroba niedokrwienna serca, znana również jako choroba niedokrwienna serca (CHD) lub choroba wieńcowa, odnosi się do trudności kardiologicznych spowodowanych zwężonymi tętnicami wieńcowymi, które dostarczają krew do mięśnia sercowego. Chociaż zwężenie może być spowodowane skrzepem krwi lub zwężeniem tętnicy krwi, najczęściej jest spowodowane tworzeniem się płytki nazębnej, która jest znana jako miażdżyca.
Gdy dopływ krwi do mięśnia sercowego jest całkowicie przerwany, komórki mięśnia sercowego umierają, powodując zawał serca, znany również jako zawał mięśnia sercowego (MI). Większość osób z wczesnym (mniej niż 50% zwężeniem) CHD nie ma objawów ani ograniczeń przepływu krwi. Jednak objawy mogą rozwinąć się wraz z postępem miażdżycy, zwłaszcza jeśli nie są leczone. Są one szczególnie narażone na rozwój podczas aktywności fizycznej lub stresu psychicznego, gdy wzrasta zapotrzebowanie na tlen transportowany przez krew.
Angina pectoris to dyskomfort odczuwany, gdy mięsień sercowy nie otrzymuje wystarczającej ilości tlenu. Jest to stan kliniczny charakteryzujący się bólem klatki piersiowej, szczęki, ramion, pleców lub ramienia, który jest zwiększany przez aktywność lub stres psychiczny i jest szybko łagodzony przez odpoczynek lub przyjmowanie nitrogliceryny. Angina jest najczęściej obserwowana u pacjentów z CHD, chociaż może również wystąpić u osób z chorobą zastawkową, kardiomiopatią przerostową i niekontrolowanym nadciśnieniem tętniczym. Pacjenci z prawidłowymi tętnicami wieńcowymi mogą czasami mieć dławicę piersiową z powodu skurczu wieńcowego lub dysfunkcji śródbłonka.
Angina
Metoda klasyfikacji Canadian Cardiovascular Society (CCS) służy do oceny dławicy piersiowej lub analogu dławicowego (np. Duszności wysiłkowej) na podstawie opisu stopnia aktywności, który wywołuje objawy.
Angina w klasie I jest opisana jako dławica piersiowa, która rozwija się podczas ciężkiego, szybkiego lub długotrwałego wysiłku w pracy lub rekreacji, ale nie podczas normalnej aktywności fizycznej. Rąbanie drewna, wspinaczka na wzgórza, jazda na rowerze, balet aerobowy, taniec towarzyski (szybki) lub kwadratowy, bieganie 10-minutową milą, skakanie po linie, jazda na łyżwach, jazda na nartach, gra w tenisa lub squasha i chodzenie 5 mil na godzinę to zajęcia klasy I.
Angina klasy II jest definiowana jako dławica piersiowa, która nieznacznie ogranicza zwykłą aktywność, taką jak szybkie chodzenie lub wchodzenie po schodach, chodzenie lub wchodzenie po schodach pod górę, chodzenie lub wchodzenie po schodach po posiłkach; w zimnie lub wietrze; pod wpływem stresu emocjonalnego; tylko w ciągu pierwszych kilku godzin po przebudzeniu; lub chodzenie więcej niż dwie przecznice po równym podłożu i wchodzenie po więcej niż jednym biegu zwykłych schodów w normalnym tempie i w normalnych warunkach.
Chodzenie jedną lub dwiema przecznicami po równym terenie, wchodzenie po schodach w normalnych warunkach i w normalnym tempie, gra na instrumencie muzycznym, wykonywanie prac domowych, ogrodnictwo, odkurzanie, spacery z psem lub wynoszenie śmieci to przykłady ograniczeń aktywności fizycznej klasy III.
Klasa IV wyróżnia się niezdolnością do angażowania się w jakąkolwiek aktywność fizyczną bez dyskomfortu; Objawy dławicowe mogą występować nawet podczas odpoczynku. Aż 3 do 4 milionów Amerykanów może cierpieć na ciche niedokrwienie, często znane jako niedokrwienie bez dyskomfortu lub zawał serca bez ostrzeżenia. Osoby cierpiące na dławicę piersiową mogą również mieć niewykryte okresy cichego niedokrwienia. Osoby, które miały zawał serca lub cukrzycę, są również narażone na rozwój cichego niedokrwienia.
Epidemiologia
Przewiduje się, że roczna częstość występowania MI wynosi 935 000, w tym 610 000 nowych i 325 000 nawracających zawałów. Całkowita częstość występowania dusznicy bolesnej wynosi 4,6 procent, przy czym kobiety mają większą częstość występowania skorygowaną o wiek niż mężczyźni. Ponad połowa wszystkich zdarzeń sercowo-naczyniowych u mężczyzn i kobiet w wieku poniżej 75 lat jest spowodowana chorobą wieńcową. Po 40 roku życia mężczyźni mają 49 procent szans na zachorowanie na CHD, a kobiety mają 32 procent ryzyka w ciągu całego życia.
Choroby sercowo-naczyniowe są główną przyczyną śmiertelności zarówno u mężczyzn, jak iu kobiet. W 2006 r. był odpowiedzialny za jedną na sześć ofiar śmiertelnych w Stanach Zjednoczonych; Śmiertelność z powodu CHD wynosiła 425 425, podczas gdy śmiertelność z powodu MI wynosiła 141 462. Co 25 sekund Amerykanin będzie miał zdarzenie wieńcowe, a co minutę osoba umrze w wyniku zdarzenia wieńcowego. Co 34 sekundy Amerykanin będzie miał MI, a 15% umrze w jego wyniku.
Przyczyny choroby niedokrwiennej serca
Choroba niedokrwienna serca jest złożonym stanem. Niemodyfikowalne i modyfikowalne czynniki etiologiczne można ogólnie klasyfikować. Płeć, wiek, historia rodziny i genetyka są przykładami elementów niemodyfikowalnych. Palenie, otyłość, poziom cholesterolu i zmienne psychospołeczne są modyfikowalnymi czynnikami ryzyka. Szybszy styl życia w świecie zachodnim spowodował, że ludzie jedzą więcej fast foodów i niezdrowych posiłków, co prowadzi do wzrostu częstości występowania choroby niedokrwiennej serca.
Lepsza podstawowa opieka zdrowotna w średnich i wyższych klasach społeczno-ekonomicznych w Stanach Zjednoczonych przeniosła to zjawisko na późniejszy okres życia. Palenie jest nadal główną przyczyną chorób sercowo-naczyniowych. Częstotliwość palenia wśród dorosłych w Stanach Zjednoczonych została określona na 15,5 procent w 2016 roku.
Płeć męska jest bardziej podatna niż płeć żeńska. Hipercholesterolemia jest nadal istotnym modyfikowalnym czynnikiem ryzyka choroby wieńcowej. Podwyższone lipoproteiny o niskiej gęstości (LDL) zwiększały ryzyko CAD, podczas gdy zwiększone lipoproteiny o wysokiej gęstości (HDL) zmniejszały ryzyko CAD.
Patofizjologii
Tworzenie się blaszki miażdżycowej jest cechą charakterystyczną patogenezy choroby niedokrwiennej serca. Płytka nazębna jest nagromadzoną substancją tłuszczową, która zwęża światło tętnicy i utrudnia przepływ krwi. Stworzenie "tłustej smugi" jest pierwszą fazą tego procesu. Tworzenie się smugi tłuszczowej jest spowodowane podśródbłonkowym odkładaniem się makrofagów obciążonych lipidami, często znanych jako komórki piankowe. Kiedy dochodzi do zniewagi naczyniowej, warstwa błony wewnętrznej pęka, a monocyty przenoszą się do obszaru podśródbłonka, gdzie różnicują się w makrofagi.
Te makrofagi absorbują utlenione cząstki lipoprotein o niskiej gęstości (LDL), co powoduje tworzenie się komórek piany. Limfocyty T są aktywowane, a cytokiny są uwalniane tylko po to, aby pomóc w procesie patogennym. Uwolnione czynniki wzrostu aktywują mięśnie gładkie, które zbierają utlenione cząsteczki LDL i kolagen i osadzają je obok aktywowanych makrofagów, zwiększając liczbę komórek piany. W wyniku tej procedury powstaje płytka podśródbłonkowa.
Jeśli śródbłonek nie zostanie dalej uszkodzony, płytka ta może się powiększyć lub z czasem stać się stabilna. Jeśli zmiana stanie się stabilna, rozwinie się włóknista osłona, a zmiana z czasem zwapnieje. Z czasem zmiana może stać się na tyle istotna hemodynamicznie, że niewystarczająca ilość krwi dociera do tkanki serca w okresach zwiększonego zapotrzebowania, powodując objawy dławicy piersiowej.
Jednak w spoczynku objawy ustępują wraz ze spadkiem zapotrzebowania na tlen. Zmiana musi być co najmniej 90% zwężona, aby wywołać dusznicę bolesną w spoczynku. Niektóre płytki mogą pękać, odsłaniając czynnik tkankowy i powodując zakrzepicę. W zależności od ciężkości zniewagi, ta zakrzepica może spowodować całkowite lub całkowite zablokowanie światła i rozwój ostrego zespołu wieńcowego (ACS) w postaci niestabilnej dławicy piersiowej, NSTEMI lub STEMI.
Klasyfikacja choroby niedokrwiennej serca jest zwykle wykonywana w następujący sposób:
- Stabilna choroba niedokrwienna serca (SIHD)
- Ostry zespół wieńcowy (ACS)
- Uniesienie ST MI (STEMI)
- Uniesienie MI bez odcinka ST (NSTEMI)
- Niestabilna dławica piersiowa
Objawy choroby niedokrwiennej serca
Przed przystąpieniem do dodatkowej pracy ważne jest, aby uzyskać dokładną historię i badanie fizykalne. Choroba wieńcowa może występować jako stabilna choroba niedokrwienna serca (SIHD) lub ostry zespół wieńcowy (ACS) (ACS). Jeśli nie jest leczona, może prowadzić do zastoinowej niewydolności serca (CHF). Pacjentów należy pytać o dyskomfort w klatce piersiowej, jego związek z wysiłkiem fizycznym oraz ból promieniujący do szczęki, szyi, lewego ramienia lub pleców.
Duszność należy zbadać zarówno w spoczynku, jak i podczas ćwiczeń. Zapytaj o omdlenia, kołatanie serca, tachypnea, obrzęk kończyn dolnych, ortopneę i zdolność ćwiczeń. Należy zebrać rodzinną historię choroby niedokrwiennej serca, a także zachowania dietetyczne, palenie tytoniu i styl życia.
Inspekcja, badanie palpacyjne i osłuchiwanie powinny być częścią badania fizykalnego. Ostry niepokój, wzdęcia żył szyjnych i obrzęki obwodowe powinny być poszukiwane. Podczas dotykania szukaj płynnych emocji i fal. Jeśli występuje obrzęk obwodowy, należy ocenić jego stopień zaawansowania. Należy zmierzyć wzdęcie żyły szyjnej. Serce powinno być osłuchiwane we wszystkich czterech miejscach, a płuca również powinny być osłuchiwane, ze szczególnym naciskiem na niższe strefy.
Diagnoza
Aby wymienić tylko kilka, główne metody oceny choroby wieńcowej obejmują EKG, Echo, CXR, test wysiłkowy, cewnikowanie serca i badania krwi. Badania te są wykonywane w oparciu o okoliczności, w których pojawiają się pacjenci. Poniżej znajdują się szczegóły dotyczące wielu metod diagnostycznych, które mamy do oceny choroby wieńcowej:
- Elektrokardiogram (EKG)
Elektrokardiogram (EKG) jest prostym, ale niezwykle przydatnym testem w diagnostyce choroby wieńcowej. Wykrywa aktywność elektryczną w układzie przewodzenia serca za pomocą dziesięciu przewodów umieszczonych w skórze w określonych miejscach. Wyjaśnia fizjologię, a także architekturę serca.
Zwykle zawiera 12 odprowadzeń na papierze, który jest drukowany po teście, a każdy przewód odpowiada odrębnemu miejscu serca. Szybkość, rytm i oś serca są ważnymi rzeczami, których należy szukać w EKG. Następnie można uzyskać dane dotyczące ostrych i przewlekłych procesów patologicznych. Nieprawidłowości odcinka ST i załamka T można zaobserwować w ostrym zespole wieńcowym.
Można również zaobserwować, czy ACS rozwinął się w arytmie. W sytuacjach przewlekłych EKG może ujawnić odchylenie osi, blokady gałęzi pęczka i przerost komór. EKG jest również tanią, łatwo dostępną metodą testowania, która nie jest zależna od użytkownika.
- Echokardiografia
Echokardiografia jest rodzajem ultrasonografii serca. Jest to nieinwazyjny sposób testowania, który jest stosowany zarówno w sytuacjach ostrych, jak i przewlekłych, a także w warunkach szpitalnych i ambulatoryjnych. Może ujawnić informacje na temat ruchu ściany, niedomykalności zastawek i zwężenia, chorób zakaźnych lub autoimmunologicznych oraz średnic komór w ostrych okolicznościach.
Może być również stosowany do diagnozowania ostrych chorób płuc, takich jak zatorowość płucna. Ocenia się również jamę osierdzia. W sytuacjach przewlekłych można to zrobić, aby zobaczyć te same informacje wskazane powyżej, a także odpowiedź na terapię. Jest również wykorzystywany jako część testów warunków skrajnych w środowisku ambulatoryjnym. Oprócz diagnostyki ma cel terapeutyczny; Na przykład perikardiocentezę można wykonać za pomocą igły prowadzonej przez echokardiografię. Ten test jest zależny od użytkownika i może być droższy niż EKG.
- Test warunków skrajnych
Test warunków skrajnych jest nieinwazyjną metodą oceny choroby wieńcowej. Czytany w odpowiedniej sytuacji jest przydatny w orzeczeniu lub wykluczeniu choroby serca w przypadku podejrzenia dławicy piersiowej lub podobnej dławicy piersiowej. Serce jest sztucznie obciążane przez cały czas trwania testu, a jeśli pacjent ma specyficzne nieprawidłowości EKG w odcinkach ST lub objawy dławicy piersiowej, test zostaje zakończony i choroba wieńcowa zostaje potwierdzona.
Test warunków skrajnych jest nieinwazyjną metodą oceny choroby wieńcowej. Czytany w odpowiedniej sytuacji jest przydatny w orzeczeniu lub wykluczeniu choroby serca w przypadku podejrzenia dławicy piersiowej lub podobnej dławicy piersiowej. Serce jest sztucznie obciążane przez cały czas trwania testu, a jeśli pacjent ma specyficzne nieprawidłowości EKG w odcinkach ST lub objawy dławicy piersiowej, test zostaje zakończony i choroba wieńcowa zostaje potwierdzona.
- Prześwietlenie klatki piersiowej
Prześwietlenie klatki piersiowej jest ważną częścią pierwszej oceny choroby serca. Typowe są obrazy obrazowania stojącego tylnoanterior (PA) i lewego bocznego odleżyny. Projekcja przednio-tylna (AP) jest czasami nabywana, szczególnie w warunkach szpitalnych, gdy pacjent leży; niemniej jednak interpretacja filmów AP jest poważnie ograniczona. Prawidłowe analizowanie widoków PA i AP daje ważne i opłacalne informacje na temat serca, płuc i naczyń krwionośnych. Interpretacja powinna być wykonywana krok po kroku, aby uniknąć przeoczenia istotnych informacji.
- Praca z krwią
Badanie krwi pomaga w postawieniu diagnozy i ocenie odpowiedzi na leczenie. W sytuacjach awaryjnych enzymy sercowe i peptydy natriuretyczne typu B są często wykonywane oprócz pełnej morfologii krwi i paneli metabolicznych. BNP oferuje informacje na temat kardiogennego przeciążenia objętościowego, jednak ma ograniczenia.
Może być przesadzony w chorobie nerek i przesadny w otyłości. Enzymy sercowe, takie jak CK i troponina, mogą wykryć ostre niedokrwienie. W stanach przewlekłych panel lipidowy może dostarczyć cennych informacji prognostycznych. Białko C-reaktywne (CRP) i szybkość sedymentacji erytrocytów (ESR) mogą być stosowane do diagnozowania chorób, takich jak ostre zapalenie osierdzia.
Testy czynnościowe wątroby (LFT) mogą być stosowane do badania przesiewowego procesu infiltracyjnego, który może jednocześnie uszkodzić zarówno wątrobę, jak i serce, taki jak hemochromatoza. Testy wątrobowe są również stosowane do badania podwyższonego ciśnienia prawego serca, szczególnie w przypadkach przewlekłych.
- Cewnikowanie serca
Cewnikowanie serca jest złotym standardem i najbardziej niezawodną metodą oceny niedokrwiennej choroby niedokrwiennej serca. Jest to jednak inwazyjne leczenie z potencjalnym ryzykiem. Technika nie jest odpowiednia dla wszystkich. Pacjenci z pośrednim prawdopodobieństwem wstępnego testu CAD są zazwyczaj najlepszymi kandydatami do niego w warunkach innych niż ACS.
Wszyscy pacjenci ze STEMI i wybrani pacjenci z NSTEMI otrzymują pilne cewnikowanie serca w sytuacji ACS. Technika ta jest wykonywana w laboratorium cewnikowania serca, wymaga kompetencji i jest wykonywana w łagodnej sedacji. Technika obejmuje ekspozycję na kontrast, która może prowadzić do ciężkich reakcji alergicznych i uszkodzenia nerek.
Leczenie choroby niedokrwiennej serca
Choroba wieńcowa może objawiać się stabilną chorobą niedokrwienną serca (SIHD) lub ostrym zespołem wieńcowym (ACS) (ACS). Ten pierwszy pojawia się w sytuacji przewlekłej, podczas gdy drugi pojawia się w ostrym otoczeniu. Leczenie określa się na podstawie rodzaju choroby. Omówimy zarządzanie każdym podtypem osobno:
Stabilna choroba niedokrwienna serca
Najczęstszym objawem stabilnej choroby niedokrwiennej serca jest stabilna dławica piersiowa. Stabilna dławica piersiowa jest definiowana jako dyskomfort lub ciśnienie w klatce piersiowej, które wzrasta wraz z wysiłkiem lub stresem psychicznym i jest łagodzone przez odpoczynek lub nitroglicerynę i trwa co najmniej dwa miesiące. Ważne jest, aby zrozumieć, że konwencjonalne objawy dławicowe mogą być nieobecne i że mogą one wyglądać inaczej z nietypowymi objawami i dusznością wysiłkową w określonych grupach demograficznych, takich jak kobiety, osoby starsze i diabetycy.
W leczeniu SIHD stosuje się terapie niefarmakologiczne i farmakologiczne. Zaprzestanie palenia, regularne ćwiczenia, utrata masy ciała, dobra kontrola cukrzycy i nadciśnienia oraz zrównoważona dieta to przykłady zmian stylu życia. Leki kardioprotekcyjne i przeciwdławicowe są przykładami leczenia farmakologicznego.
Każdy pacjent powinien otrzymać kombinację niskiej dawki aspiryny, beta-blokerów, nitrogliceryny w razie potrzeby i statyny o umiarkowanej do wysokiej intensywności. Jeśli to nie rozwiąże objawów, leki beta-blokerowe należy zwiększyć do częstości akcji serca 55-60 i zbadać dodanie blokerów kanału wapniowego i długo działających azotanów.
Aby złagodzić oporne na leczenie objawy dławicowe, można dodać ranolazynę. Jeśli maksymalne leczenie nie złagodzi dusznicy bolesnej, należy wykonać cewnikowanie serca, aby zobaczyć architekturę wieńcową, i należy dokonać wyboru przezskórnej interwencji wieńcowej (PCI) lub pomostowania tętnic wieńcowych (CABG) w zależności od profilu pacjenta.
Ostry zespół wieńcowy
Ostry zespół wieńcowy charakteryzuje się nagłym początkiem podmostkowego dyskomfortu w klatce piersiowej lub ucisku, który zwykle promieniuje do szyi i lewego ramienia i często towarzyszy mu duszność, kołatanie serca, dezorientacja, omdlenia, zatrzymanie akcji serca lub nowo powstała zastoinowa niewydolność serca. Szybkie EKG jest wymagane dla wszystkich pacjentów z ACS w celu oceny STEMI i często jest wykonywane przed szpitalem przez zespół ratownictwa medycznego.
STEMI identyfikuje się na podstawie uniesienia odcinka ST o 1 mm w przyległych kończynach lub odprowadzeniach (z wyłączeniem V2 i V3). Aby zdiagnozować STEMI w V2 i V3, mężczyźni muszą mieć elewacje 2 mm, a kobiety muszą mieć elewacje 1,5 mm.
Wysokie dawki statyn i beta-blokerów należy również rozpocząć tak szybko, jak to możliwe. W zależności od charakterystyki pacjenta należy rozpocząć stosowanie inhibitorów P2Y12 (prasugrel, tikagreloru lub prasugrelu). Pacjenci z NSTE ACS powinni być leczeni lekami przeciwzakrzepowymi, takimi jak heparyna lub enoksaparyna. U pacjentów z pośrednimi do wysokich wartości TIMI (>2) zaleca się wczesne leczenie inwazyjne w ciągu 24 godzin w przypadku NSTEMI.
Regularne wizyty u kardiologów i lekarzy rodzinnych są niezbędne do długoterminowej opieki nad chorobą wieńcową. Przestrzeganie zaleceń lekarskich i zmiany stylu życia mają kluczowe znaczenie.
Diagnostyka różnicowa
Ze względu na bliskość serca do otaczających narządów, takich jak płuca, żołądek, duże żyły i narządy układu mięśniowo-szkieletowego, choroba wieńcowa ma wiele różnych diagnoz różnicowych. Ostry ból dławicowy w klatce piersiowej można pomylić z ostrym zapaleniem osierdzia, zapaleniem mięśnia sercowego, dławicą prinzmetalową, wysiękiem osierdziowym, ostrym zapaleniem oskrzeli, zapaleniem płuc, zapaleniem opłucnej, wysiękiem opłucnowym, rozwarstwieniem aorty, GERD, chorobą wrzodową, nieprawidłowościami ruchliwości przełyku i zapaleniem stawów i zapaleniem stawów.
Stabilną chorobę niedokrwienną serca można również pomylić z GERD, chorobą wrzodową, zapaleniem stawów i zapaleniem opłucnej. Aby zawęzić diagnostykę różnicową i osiągnąć odpowiednią diagnozę, należy dokładnie przeprowadzić historię, badanie fizykalne i badania diagnostyczne.
Prognoza
Rokowanie choroby zależy od wielu zmiennych, z których niektóre mogą zostać zmienione, a inne nie. Niektóre z determinantów to wiek pacjenta, płeć, historia rodziny i genetyka, pochodzenie etniczne, nawyki związane z jedzeniem i paleniem, przestrzeganie zaleceń lekowych, dostęp do opieki zdrowotnej i sytuacja finansowa oraz liczba dotkniętych tętnic. Cukrzyca, nadciśnienie, dyslipidemia i przewlekła choroba nerek są chorobami współistniejącymi, które wpływają na ogólny wynik.
Powikłań
Najczęstsze powikłania związane z chorobą wieńcową to arytmie, ostry zespół wieńcowy, zastoinowa niewydolność serca, niedomykalność mitralna, pęknięcie wolnej ściany komorowej, zapalenie osierdzia, rozwój tętniaka i zakrzepy ścienne.
Choroba niedokrwienna serca u dzieci
Choroba niedokrwienna serca u dzieci jest często spowodowana wadami anatomicznymi bliższych tętnic wieńcowych, przetokami wieńcowymi, chorobą Kawasaki lub uszkodzeniem tętnic wieńcowych podczas operacji kardiochirurgicznej. Niedokrwienie można zdiagnozować u dzieci za pomocą echokardiografii stresowej lub spoczynkowej, testów perfuzji radionuklidów lub rezonansu magnetycznego serca, jednak dwie anomalie w dwóch regionach nie są wymagane. Leczenie niedokrwienia może obejmować zabiegi chirurgiczne lub interwencyjne serca.
Konkluzja
Choroba niedokrwienna serca (IHD) jest jednym z najpoważniejszych schorzeń serca, charakteryzującym się brakiem przepływu tlenu do komórek mięśnia sercowego.
Niedokrwienie serca jest spowodowane mieszanką zmiennych i niemodyfikowalnych przyczyn. Podczas każdej rutynowej wizyty lekarze podstawowej opieki zdrowotnej powinni skupić się na modyfikowalnej modyfikacji czynników ryzyka. Kontrolowanie cukrzycy, nadciśnienia i poziomu cholesterolu, a także rzucenie palenia, utrata wagi i ćwiczenia, może mieć znaczący wpływ. Ponieważ jest to problem zdrowia publicznego na całym świecie, należy zwiększyć świadomość w programach szkolnych i różnych mediach.