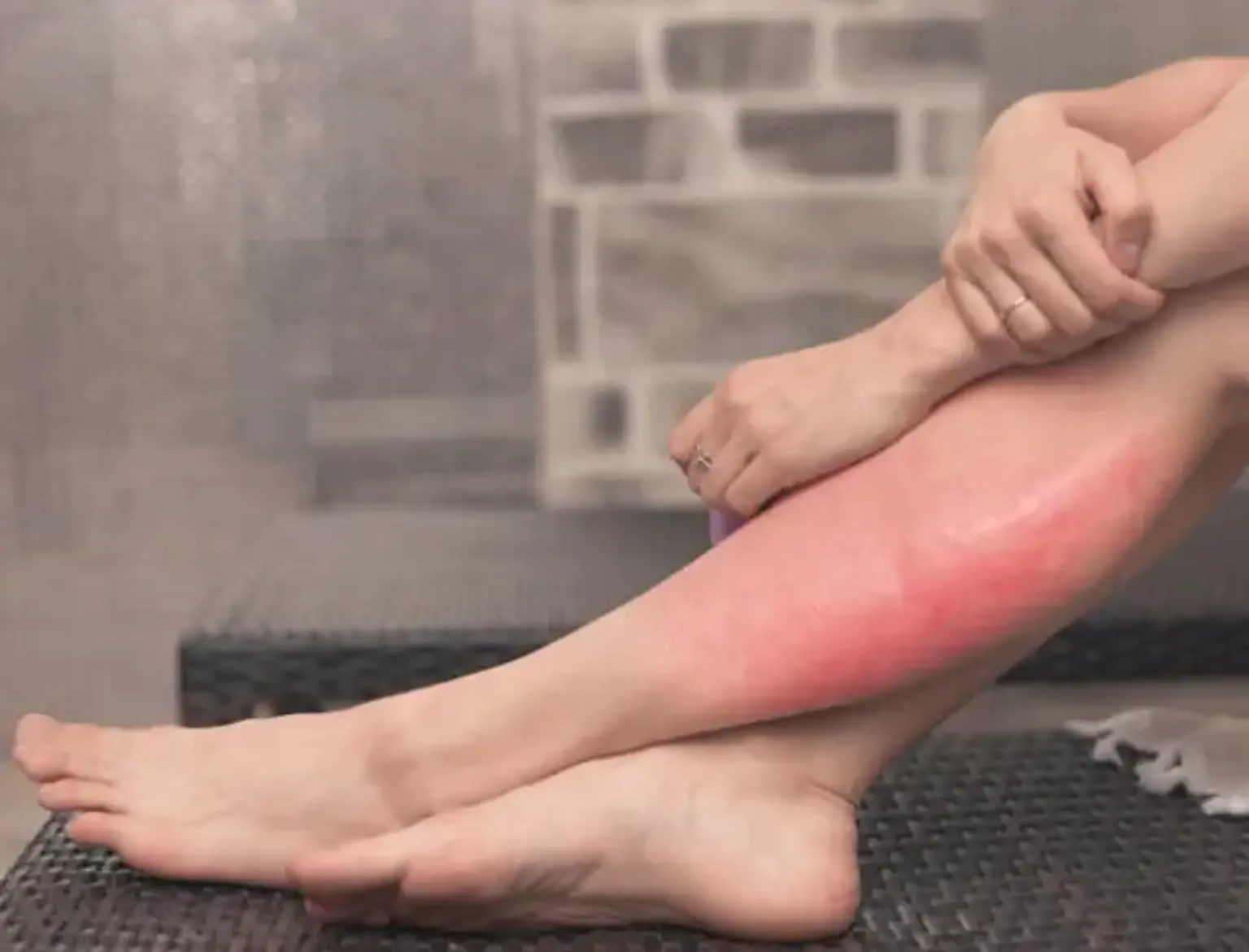
Definicja zapalenia tkanki łącznej
Cellulitis jest ostrym procesem zakaźnym skóry, wpływającym na skórę właściwą i tkankę podskórną. Chociaż może to być dość powszechne i ogólnie proste w leczeniu, zapalenie tkanki łącznej może również prowadzić do poważnych powikłań, jeśli nie jest leczone.
Ogólnie rzecz biorąc, zapalenie tkanki łącznej jest infekcją bakteryjną skóry, występującą, gdy zmiana w skórze umożliwia bakteriom wejście do bariery skórnej. Następnie skóra staje się czerwona, pęcznieje, powodując ból i ciepło, gdy ją dotykasz. Jeśli nie zostanie prawidłowo zdiagnozowana i leczona, ta infekcja skóry może rozprzestrzenić się na najbliższe węzły chłonne, wchodząc do układu limfatycznego i przekształcając się w poważnie niebezpieczny stan, który wymaga natychmiastowej pomocy medycznej.