Regurgitação da valva aórtica (RVA)
Visão geral
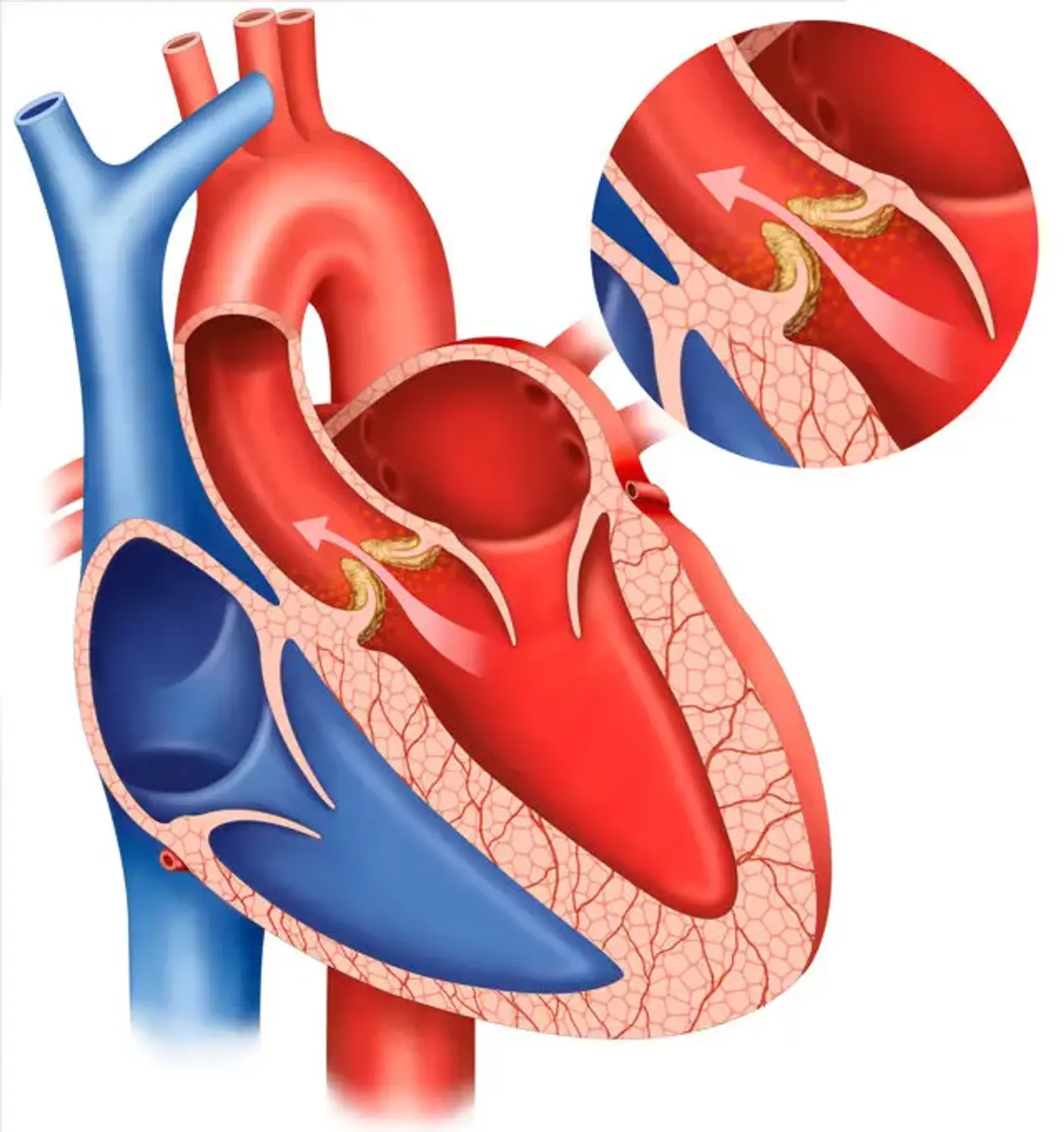
A regurgitação da valva aórtica (RVA) é definida como refluxo sanguíneo aórtico diastólico no ventrículo esquerdo (VL). Regurgitação aórtica aguda é caracterizada por edema pulmonar significativo e hipotensão e é considerada uma emergência cirúrgica. RVA grave crônica resulta em uma combinação de volume do VE e sobrecarga de pressão. É acompanhada de hipertensão sistólica e pressão de pulso largo, que explicam sintomas físicos periféricos como pulsos delimitantes.
A hipertensão sistólica causa um aumento na pós-carga, o que leva à dilatação progressiva do VE e disfunção sistólica. A ecocardiografia é o teste diagnóstico mais significativo para RVA. Permite a determinação da fonte de RVA, bem como a gravidade da AR e seu impacto no tamanho, função e hemodinâmica do VE.
Muitos indivíduos com RVA crônico grave podem viver por anos com função VE normal e sem sintomas. Esses indivíduos não necessitam de cirurgia, mas devem ser monitorados de perto para o aparecimento de sintomas ou dilatação/disfunção VE. Antes que a fração de ejeção do VE fique abaixo de 55% ou a dimensão final-diastólica do VE atinja 55 mm, a cirurgia deve ser considerada.
A menos que haja comorbidades significativas ou outras contraindicações, indivíduos sintomáticos devem ser operados. O principal objetivo do tratamento medicinal à base de vasodilatador é adiar a cirurgia em pacientes assintomáticos com função VE normal ou tratar pacientes para os quais a cirurgia não é uma possibilidade.
O objetivo do tratamento vasodilatador é reduzir significativamente a pressão arterial sistólica. As terapêuticas futuras podem se concentrar em vias moleculares para evitar a remodelação e a fibrose do VE.
Epidemiologia da RVA
A frequência de RVA crônica e a ocorrência de RVA aguda permanecem desconhecidas. Mesmo em indivíduos saudáveis, traçar RVA por ecocardiografia é uma observação comum. Parece impactar mais os homens do que as mulheres (13% contra 8,5%). A prevalência de RVA aumenta com a idade e é mais comum após os 50 anos. A frequência de RVA nos Estados Unidos é estimada entre 4,9 e 10%.
Como a RVA se desenvolve e causa sintomas clínicos?
A RVA induz um aumento no volume do ventrículo esquerdo. Um aumento do volume diastólico final do VE resulta em dilatação do VE e hipertrofia excêntrica. Isso permite que um maior volume sistólico seja ejetado. O volume total de AVC expelido pelo VE em pacientes com RVA é a soma do volume efetivo sistólico e do volume regurgitante. Como resultado, o RVA está ligado a uma maior pré-carga. De acordo com a regra de Laplace, a dilatação do VE aumenta a tensão sistólica do VE. Isso, juntamente com a maior pressão arterial sistólica causada pelo aumento do volume total de ejeção sistólica, resulta em maior pós-carga.
A combinação de dilatação do VE e hipertrofia compensa a função do VE. No entanto, com o passar do tempo, o espessamento da parede não consegue acompanhar a carga hemodinâmica, resultando em uma diminuição na função sistólica e na fração de ejeção.
O VE descompensa, resultando em redução da complacência e aumento da pressão e volume diastólico final do VE. As pressões atrial esquerda, arterial pulmonar de oclusão, arterial pulmonar, ventricular direita (VD) e atrial direita aumentam à medida que a doença progride, mas a saída cardíaca efetiva (ejeção) diminui. Devido à congestão pulmonar, surgem sintomas de insuficiência cardíaca, como dispneia, ortopneia e dispneia noturna paroxística.
A maior massa do VE requer aumento do uso de oxigênio miocárdico. Além disso, a pressão de perfusão coronária é reduzida. Isquemia do miocárdio e desconforto torácico por esforço resultam disso.
Os mecanismos compensatórios do VE não se desenvolvem rapidamente o suficiente em indivíduos com RA grave aguda para acomodar a carga de volume regurgitante. Aumentos rápidos nas pressões diastólicas do VE podem resultar em edema pulmonar abrupto e choque cardiogênico. Como resultado do aumento agudo abrupto do volume e da pressão do VE, até mesmo a regurgitação mitral diastólica pode se desenvolver.
Quais são as possíveis causas da RVA?
A RA é causada por má coaptação de folhetos aórticos causada por anomalias nos folhetos aórticos, suas estruturas de suporte como a raiz e o ânulo aórticos, ou ambos.
Doença primária da valva:
As causas comuns incluem a doença da valva aórtica calcificada, que geralmente está associada à estenose aórtica (EA), mas pode estar associada a algum grau de RA; endocardite infecciosa, que muda a anatomia dos folhetos; e uma ruptura ou laceração na aorta ascendente, o que leva ao prolapso de cúspide aórtica devido à perda de suporte comissural.
A RA pode ser causada por uma valva aórtica bicúspide congênita (VAB) devido ao fechamento insuficiente ou prolapso da valva, enquanto a EA é uma consequência mais comum do VAB. As causas menos prevalentes de RA congênita incluem valvas não comunicativas e quadricúspides, bem como ruptura da valva fenestrada.
O prolapso da cúspide aórtica desenvolve-se em certas pessoas com defeito do septo ventricular (DSV). A doença reumática causa infiltração fibrosa das cúspides da VA, o que causa retração, impedindo a abertura normal durante o sístole e o fechamento durante a diástole. A fusão das comissuras pode resultar em EA e RVA mistos. A doença da valva mitral reumática é frequentemente acompanhada de doença da valva aórtica reumática.
RVA progressiva também pode ser causada pela degeneração mixomatosa da valva aórtica. RVA secundária pode surgir de espessamento e cicatrização dos folhetos da VA causados pela estenose subaórtica membranosa. A RVA também foi documentada como uma complicação de valvotomia aórtica percutânea por balão e procedimentos de substituição valvar aórtica transcateter.
A RVA está se tornando mais prevalente como resultado da degradação estrutural de uma valva bioprostética. A avulsão ou ruptura da cúspide aórtica é uma causa rara de RVA aguda. Outras causas menos prevalentes de RVA incluem lúpus eritematoso sistêmico, doença de Takayasu, doença de Whipple, artrite reumatoide, espondilite anquilosante, artropatia de Jaccoud, sífilis, doença de Crohn e medicamentos para supressão de apetite.
Doença primária da raiz aórtica:
A dilatação anular aórtica faz com que os folhetos da VA se separem, resultando em RVA. Alterações relacionadas à idade, necrose medial cística, que é frequentemente ligada à síndrome de Marfan, ou osteogênese imperfeita podem produzir alterações degenerativas na raiz aórtica. Espondilite anquilosante, doença de Behçet, artrite psoriática, artrite associada à artrite reativa, colite ulcerativa, policondrite recidivante e arterite celular gigante estão todos relacionados com a dilatação da raiz aórtica.
A hipertensão sistêmica crônica grave pode dilatar o ânulo aórtico, fazendo com que a RVA progrida. A dissecção aórtica retrógrada pode incluir e perturbar o ânulo aórtico, resultando em RVA.
Quais são os sintomas e sinais físicos naqueles com RVA?
Por Histórico Médico:
Sintomas crônicos de RVA emergem gradualmente, às vezes ao longo de décadas. Dispneia de esforço, ortopneia, dispneia noturna paroxística, angina pectoris, palpitações e latejamento na cabeça são todos sintomas. A angina noturna ocorre quando o batimento cardíaco diminui durante o sono, levando à queda da pressão diastólica arterial para níveis perigosamente baixos.
Por Exame Físico:
Como resultado da hipertensão sistólica e da redução da pressão diastólica, a RVA está relacionada com a pressão de pulso alongada. O impulso apical do VE é hiperdinâmico e deslocado lateral e inferiormente. Um forte frêmito sistólico pode ser sentido perto da base do coração, do entalhe suprasternal, e acima das artérias carótidas. Ele é produzido pelos enormes volumes sistólicos anteriores e a baixa pressão diastólica aórtica.
O S1 está normal, enquanto o S2 está aumentado (devido a uma raiz aórtica dilatada) ou diminuído (quando os folhetos aórticos estão engrossados). Um sopro diastólico decrescente de alta frequência pode ser ouvido melhor na terceira lacuna intercostal na borda esquerda do esterno. O sopro da RA é mais fácil de detectar perto do fim da expiração quando o paciente está inclinado para a frente.
O sopro aumenta com o agachamento ou atividade isométrica e reduz com procedimentos de redução da pressão arterial. Com RVA moderada, este sopro é diastólico precoce e progride para holodiastólico com RVA grave.
Sinais periféricos de RVA crônica severa resultantes de uma pressão de pulso alongada são descritos abaixo:
- Sopro de Austin Flint: Sopro agudo baixo no meio da diastólica ouvido melhor no ápice. Acredita-se que seja causado pelo fechamento prematuro da valva mitral devido ao jato de RA.
- Sinal de Becker: Presença de pulsação visível de artérias retinianas através de um oftalmoscópio
- Pulso bisferiens: pulso bifásico devido ao refluxo de sangue no início da diástole
- Sinal de Corrigan: pulso em martelo d' água com distensão abrupta e colapso rápido.
- Sinal de Musset: Oscilação da cabeça a cada pulsação arterial.
- Sinal de Duroziez: Sopro sistólico ouvido sobre a artéria femoral quando é comprimida proximamente e um murmúrio diastólico quando é comprimida distalmente com um estetoscópio.
- Sinal de Gerhardt: Pulsações do baço são detectadas na presença de esplenomegalia.
- Sinal de Hill: A pressão arterial na extremidade inferior é maior do que a pressão arterial na extremidade superior
- Sinal de Mayne: Queda da pressão arterial diastólica superior a 15 mmHg na elevação do braço
- Sinal de Muller: Pulsação sistólica da úvula
- Sinal de Quincke: Pulsação capilar (rubor e palidez melhor vista na raiz da unha quando a pressão é aplicada na ponta da unha).
- Sinal de Rosenbach: Pulsação do fígado
- Sinal de Traube: Sons sistólicos e diastólicos estrondosos de "tiro de pistola" ouvidos sobre a artéria femoral
- Deve-se notar que esses sinais homônimos têm sensibilidades e especificidades variadas. As evidências sobre o impacto da gravidade da regurgitação aórtica na manifestação desses sinais são escassas.
Na RVA aguda, sintomas e achados físicos estão relacionados à diminuição do volume sistólico. Pacientes apresentam taquicardia, taquipneia e edema pulmonar. Como os achados do exame físico da RA aguda são mais sutis do que os da RA crônica, o diagnóstico é difícil de ser feito quando um paciente apresenta dispneia e choque. Um alto índice de suspeita é essencial para o diagnóstico rápido.
Como a RVA é avaliada e diagnosticada?
A avaliação da regurgitação aórtica inclui os seguintes testes.
- Ecocardiografia
A técnica de diagnóstico primária é a ecocardiografia, que dá uma avaliação precisa da arquitetura da valva aórtica, da anatomia da raiz aórtica e do VE.
A RVA crônica é caracterizada por dilatação ventricular esquerda. Até fases posteriores, a função sistólica é normal, como mostrado por uma queda na fração de ejeção (FE) ou um aumento na dimensão sistólica final.
Na RVA severa, a largura do jato central é superior a 65% da via de saída do VE (VSVE), o volume regurgitante é de 60 mL/batida, a área de orifício regurgitante eficaz é superior a 0,30, a fração regurgitante é de 50%, a vena contracta é maior que 0,6 cm, e há reversão de fluxo diastólico na aorta torácica descendente proximal.
Em indivíduos com RVA grave, o perfil Doppler de ondas contínuas do jato RVA indica um tempo de desaceleração rápido. Uma inclinação alta implica que as pressões entre a aorta e o VE se equalizam mais rapidamente durante a diástole.
Tanto na RVA aguda quanto crônica, pode-se ver uma pancada diastólica de alta frequência do folheto mitral anterior causado pelo impacto do jato regurgitante.
Uma ecocardiografia de modo M bidimensional transtorácica à beira do leito (ETT) e/ou ecocardiograma transesofágico (ETE) podem ser usados para diagnosticar a RA aguda.
- Ressonância Magnética Cardíaca
A ressonância magnética cardíaca (RMC) é um método de diagnóstico alternativo que é particularmente útil em indivíduos que requerem uma avaliação mais aprofundada, além da ecocardiografia, devido a janelas acústicas inadequadas. É o método não invasivo mais preciso para determinar o volume final, volume diastólico e massa do VE. Os volumes de fluxo anterógrado e retrógrado na aorta ascendente podem ser usados para estimar precisamente a gravidade da RVA.
- Cateterismo cardíaco
Se houver discordância entre a apresentação clínica e a imagem não invasiva, a angiografia pode oferecer informações sobre a gravidade da RVA, hemodinâmica e arquitetura arterial coronariana. Implica injetar material de contraste na raiz aórtica rapidamente e registrar as projeções oblíquas anteriores direita e esquerda.
Como a RVA é tratada?
RVA aguda:
A cirurgia de emergência é recomendada para RVA aguda grave. O tratamento médico é restrito e só é utilizado para estabilizar brevemente o paciente. Para melhorar o fluxo de ejeção, diuréticos intravenosos e vasodilatadores (como nitroprussiato de sódio) são usados para reduzir a pós-carga. Para melhorar a produção cardíaca, podem ser utilizadas inotrópicos como dopamina ou dobutamina. Os beta-bloqueadores são evitados porque reduzem o CO e diminuem a frequência cardíaca, dando ao VE mais tempo para preenchimento diastólico. A contrapulsação com balão intra-aórtico não é recomendada.
A cirurgia pode ser adiada em pacientes com RVA aguda causada por endocardite infecciosa ativa que ficaram hemodinamicamente estáveis por 5 a 7 dias após o início dos antibióticos. No entanto, se ocorrer instabilidade hemodinâmica ou desenvolvimento de abscesso, o procedimento deve ser realizado.
RVA crônica:
Acompanhamento ao longo do curso da doença: Indivíduos assintomáticos com RVA leve ou moderada e tamanho cardíaco normal devem ter avaliação clínica e ecocardiográfica a cada 12 ou 24 meses. Pacientes assintomáticos com RVA severa persistente e função VE normal devem ser avaliados a cada 6 meses.
Terapia médica: Há poucas indicações para tratamento médico na RVA. O tratamento vasodilatador deve ser utilizado para tratar a hipertensão arterial sistêmica associada à RVA crônica. É preferível usar bloqueadores de canais de cálcio dihidropiridinas ou inibidores de enzimas conversoras de angiotensina / bloqueadores de receptores de angiotensina (ACEIs/ARBs).
Estadiamento de RA Crônica: A RA crônica é classificada em 4 etapas com base na Diretriz 2020 da ACC/AHA para o Manejo de Pacientes com Doença Cardíaca Valvar:
- Estágio A: Pacientes em risco para RA. Esses pacientes não têm consequências hemodinâmicas ou sintomas.
- Estágio B: RA progressiva. Os pacientes têm RA leve a moderada, mas função sistólica do VE l normal e sem sintomas clínicos.
- Estágio C: RA grave assintomática. Os pacientes terão largura de jato RA maior ou igual a 65% da via de saída ventricular esquerda (VSVE). O estágio C é subclassificado ainda mais dependendo da função sistólica do VE como:
- C1: FEVE normal (>50%) e dilatação do VE leve a moderada (DSFVE <50 mm).
- C2: FEVE reduzida (<50%) com dilatação do VE grave (DSFVE >50 mm).
- Estágio D: RA sintomática grave. Achados de jato RA grave na ecocardiografia. Pode ter FEVE normal ou anormal. Os sintomas incluem dispneia de esforço, angina ou insuficiência cardíaca.
Tratamento cirúrgico: As diretrizes de tratamento para AR são baseadas nas recomendações da American Heart Association/American College of Cardiology de 2020. A substituição da valva aórtica (SVA) é a terapia preferida para indivíduos com RA crônica sintomática grave e RVA crônica assintomática grave com falha sistólica do VE ( FEVE 50%).
SVA também é uma escolha viável para indivíduos com RVA grave que são assintomáticos e têm função VE normal (FEVE 50%, mas têm dilatação VE substancial (índice DSFVEESD >25 mm/m2 ou DSFVE >50 mm).
A SVA também pode ser explorada para pacientes com RVA grave que são assintomáticos e têm função sistólica do VE normal em repouso (FEVE 50%, estágio C1), mas têm dilatação do VE significativa (dimensão VE-diastólica final >65 mm) dado o risco cirúrgico mínimo do procedimento.
Apesar de as diretrizes recomendarem cirurgia valvar quando sintomas, disfunção sistólica ventricular esquerda ou dilatação ventricular esquerda se desenvolvem, estudos mais recentes que mostram evidências de disfunção miocárdica subclínica e fibrose miocárdica irreversível em pacientes com RA crônica colocam em questão as recomendações atuais sobre o tempo de intervenção.
Prognóstico da RVA
RVA aguda:
O risco operacional na regurgitação aórtica aguda grave é significativamente maior do que na regurgitação aórtica crônica grave. Pacientes com RVA aguda muitas vezes têm condições agravantes, como endocardite infecciosa ou aneurisma dissecante, o que reduz seu prognóstico.
RVA crônica:
Mesmo que a RVA seja grave, a RVA crônica assintomática está comumente ligada a um prognóstico geralmente positivo por muitos anos. As medições quantitativas da gravidade da RVA, bem como o tamanho do VE e a função sistólica, são bons preditores do prognóstico clínico. Se a disfunção do VE for descoberta precocemente, antes que a FE caia significativamente, antes da dilatação do VE, e antes que os sintomas surjam, é mais provável que seja reversível. A cirurgia é necessária antes que ocorram alterações permanentes porque a cirurgia melhora as taxas de mortalidade cardíaca em indivíduos de alto risco.
Quando um paciente com RVA se torna sintomático, sua condição se deteriora rapidamente. Insuficiência cardíaca congestiva, edema pulmonar agudo e morte abrupta são todas possibilidades. Apenas 30% dos indivíduos com sintomas de classe III ou IV da NYHA sobrevivem quatro anos sem cirurgia.
Complicações da RVA
Os estágios iniciais da RA crônica são subclínicos, e pode não haver indicações ou sintomas. No entanto, à medida que a doença avança, ela tem um impacto na hemodinâmica e no funcionamento cardíaco. Pode causar disfunção sistólica ventricular esquerda progressiva, insuficiência cardíaca congestiva, cardiomiopatia isquêmica, arritmia e, possivelmente, morte abrupta. Em indivíduos com sintomas congestivos ou intolerância ao exercício, as vantagens da cirurgia excedem os perigos; consequentemente, a cirurgia da valva é bem justificada para evitar problemas.
Conclusão
A regurgitação da valva aórtica (RVA) é uma doença cardíaca valvar caracterizada pelo fechamento inadequado da valva aórtica, resultando em refluxo sanguíneo da aorta para o ventrículo esquerdo (VE) durante a diástole.
A regurgitação aórtica pode ser aguda (devido a endocardite bacteriana ou dissecção aórtica) ou crônica (devido a uma valva bicúspide congênita ou febre reumática), podendo ser causada por um defeito valvar ou uma anormalidade aórtica.
A maioria dos casos de RVA aguda resultam em rápida diminuição da função do VE, seguida por edema pulmonar e descompensação cardíaca. A RA crônica pode ficar compensada por um longo tempo e só se torna sintomática quando ocorre insuficiência cardíaca esquerda.
Um S3 e um murmúrio diastólico agudo são ouvidos na auscultação. Uma pressão de pulso alongada é outra característica de diagnóstico distinto. A ferramenta de diagnóstico mais significativa, tanto para o estabelecimento do diagnóstico quanto para a avaliação do grau da doença, é a ecocardiografia.
A terapia conservadora para indivíduos assintomáticos compreende o controle de sintomas e a atividade física como tolerada. Pacientes que são sintomáticos ou têm função do VE substancialmente diminuída requerem intervenção cirúrgica, mais tipicamente substituição da valva aórtica.