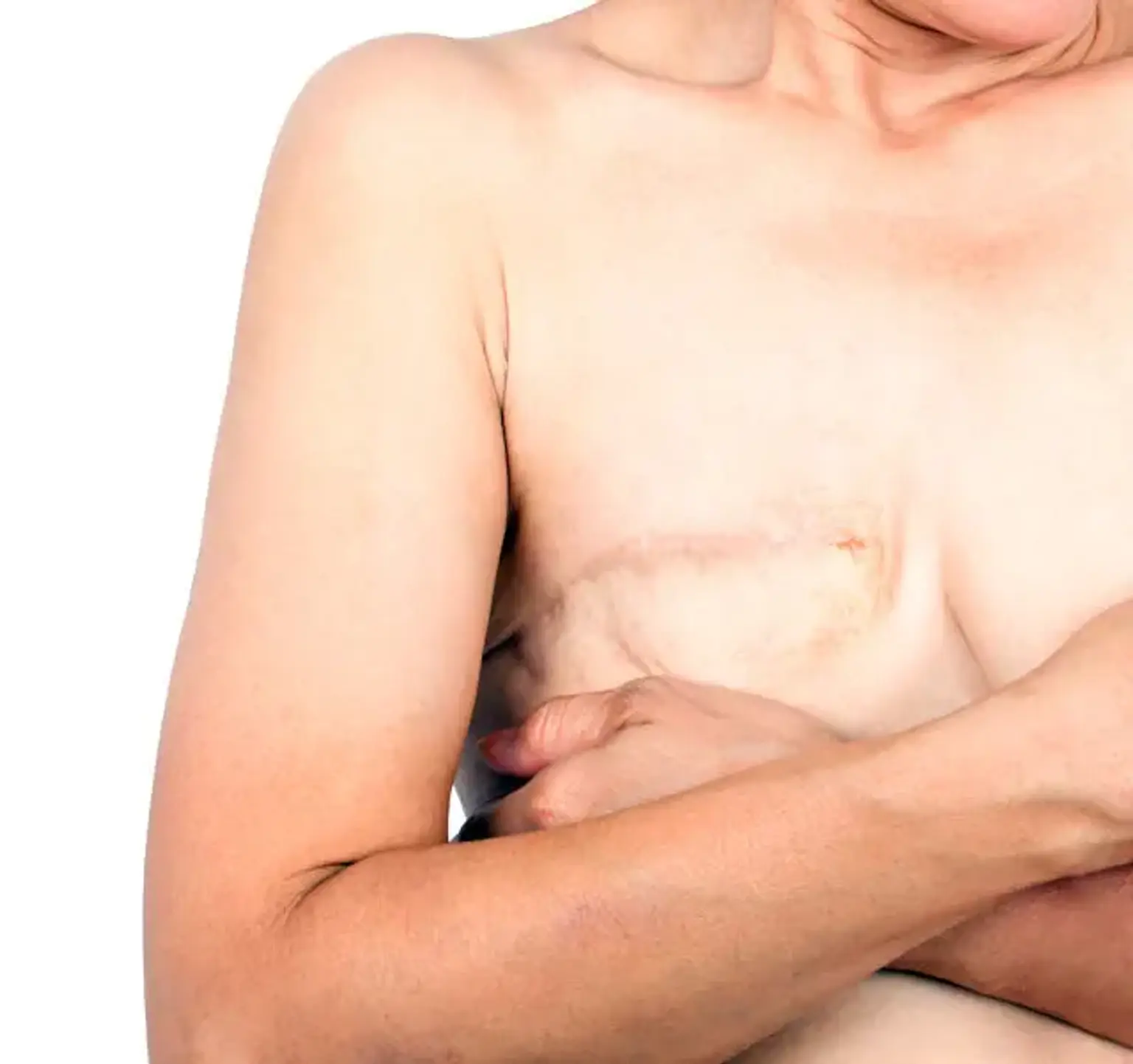
Mastectomia Total
Visão geral
Para pacientes candidatas a uma mastectomia preventiva, uma mastectomia total é um procedimento bem sucedido. Este procedimento elimina uma proporção maior de tecido mamário do que a mastectomia subcutânea. A mastectomia total com reconstrução rápida tem melhores resultados estéticos do que a mastectomia subcutânea.
Definição de mastectomia total
Uma mastectomia é uma cirurgia em que toda ou porção da mama é removida. A frase é derivada da palavra grega mastos, que significa "peito da mulher", e do termo latino ectomia, que significa "excisão de". A mastectomia é dividida em quatro tipos: parcial, simples, modificado-radical e radical. A mastectomia poupadora de pele e a mastectomia poupadora de de aréolamamilo são mais duas variantes na terminologia ou método que são frequentemente utilizados em conjunto com a reconstrução mamária.
Anatomia e Fisiologia
A mama está localizada na parede torácica anterior e está localizada acima do músculo peitoral maior. A borda superior do seio feminino adulto estende-se inferiormente ao vinco inframamário ou dobra, aproximando-se do nível da segunda ou terceira costela. A borda do esterno é o limite medial do peito. O peito se estende lateralmente até a linha axilar média. Posteriormente, cerca de dois terços dos seios sobrepõem o músculo peitoral maior, com o restante sobrepondo o serrátil anterior e a seção superior dos músculos abdominais oblíquos.
A cauda axilar de Spence refere-se à região da mama superior que se estende superior-lateralmente em direção à axila. A mama é dividida em quatro quadrantes, permitindo uniformidade na notificação de exame físico ou resultados de imagem mamária.
Superior interno, superior externo, inferior interno e inferior externo são os quatro quadrantes. O quadrante superior externo da mama contém a maior parte do tecido mamário, incluindo a cauda axilar de Spence. Como resultado, é o local mais prevalente do câncer de mama.
A mama é composta de tecido mamário e é cercada por gordura subcutânea e pele, bem como camadas fasciais superficiais e profundas. A camada superficial da fáscia penetra profundamente na derme e cobre o seio anterior antes de estender-se sobre o seio medial e lateral. A camada profunda da fáscia superficial cobre a superfície posterior da mama e está localizada antes da fáscia peitoral.
Os ligamentos suspensórios de Cooper são faixas fibrosas de tecido conjuntivo que atravessam o parênquima mamário e entram perpendiculares à derme a partir da camada profunda da fáscia superficial. A ptose mamária é causada pela falta de força nesses ligamentos. O tecido mamário é composto de partes epiteliais do parênquima, bem como tecido estromal.
O componente epitelial representa cerca de 10 a 15% do volume total da mama, com o restante composto por parte estromal. O estroma mamário é composto de 15 a 20 lobos, que são ainda subdivididos em 20 a 40 lóbulos. Os lóbulos são feitos de glândulas túbulo-alveolares que se ramificam. O tecido adiposo pode ser visto nas lacunas entre os lóbulos separados. Cada lobo drena para um grande ducto lactífero que vai até o mamilo.
Várias veias que viajam mediana e lateralmente, bem como vários vasos penetrantes mais profundos que devem passar pelos músculos da parede do peito antes de atingir a mama, doar sangue à mama. A artéria mamária interna dá origem a uma série de ramos perfurantes no meio. Estas artérias intercostais anteriores entram no tecido mamário como artérias mamárias mediais após passarem pelo peitoral maior.
Ramos laterais das artérias intercostais posteriores e ramos da artéria axilar, incluindo a artéria torácica lateral e os ramos peitorais da artéria toracoacromial, alimentam a mama com sangue. Para alcançar a mama, os vasos laterais atravessam as bordas superior e lateral do músculo peitoral.
A drenagem venosa normalmente segue o abastecimento arterial, com a maior parte da drenagem indo em direção à axila. Os ramos perfurantes da veia torácica interna, afluentes da veia axilar e os ramos perfurantes das veias intercostais posteriores proporcionam a maior parte da drenagem venosa. Como os canais linfáticos muitas vezes seguem o caminho dos vasos sanguíneos, o conhecimento da drenagem venosa é vital. Essa saída linfática é importante porque representa um possível canal para o câncer espalhar através de canais linfáticos e venosos.
95% das vezes, a drenagem linfática mamária ocorre através da axila. Anatomistas e cirurgiões diferem ligeiramente em suas descrições de agrupamentos de linfonodos. Normalmente, os nós axilares são definidos por sua conexão com o músculo peitoral menor. Os linfonodos de nível I são aqueles localizados lateralmente ou abaixo da borda inferior do músculo peitoral menor e geralmente incluem os grupos de linfonodos mamários externos, veias axilares e escapulares.
O grupo de linfonodos centrais e provavelmente alguns dos nós subclaviculares são encontrados profundamente no músculo peitoral menor nos linfonodos nível II. Os linfonodos subclaviculares estão localizados medial ou superiormente à borda superior do músculo peitoral menor nos linfonodos axilares nível III. Os nódulos de Rotter ou interpeitorais, que estão posicionados entre os músculos peitorais maior e menor, também são rotineiramente identificados pelos cirurgiões.
Estes nódulos de Rotter podem drenar mais para os grupos de nódulos centrais ou subclaviculares, indicando um "canal de salto" putativo para que as células tumorais se espalhem da mama para os nódulos de nível III, evitando os níveis I e II. A cadeia mamária interna, as áreas intramamárias laterais e medial, a região interpeitoral e a bacia linfonodal subclavicular são outros locais de drenagem linfática.
Indicações
O diagnóstico de câncer de mama é a razão mais comum para uma mastectomia. Na maioria dos casos, a pedra angular do tratamento para o câncer de mama é o tratamento cirúrgico direcionado (mastectomia ou cirurgia de conservação de mama), que pode ser combinado com terapia neoadjuvante ou adjuvante, como radiação, quimioterapia ou drogas antagonistas hormonais, ou uma combinação destes.
Parâmetros tumorais como tamanho e localização, bem como o desejo da paciente, desempenham um papel importante no processo de tomada de decisão, considerando que, em muitos casos, as taxas de sobrevivência entre pacientes após mastectomia ou lumpectomia com radioterapia adjuvante são comparáveis.
Resumindo, os cânceres de mama podem ter histologias invasivas e não invasivas. O carcinoma ductal invasivo é o tipo mais frequente de câncer de mama, representando cerca de 85% de todos os cânceres de mama invasivos. Em contraste, o carcinoma lobular invasivo e outras histologias incomuns, como sarcoma mamário ou linfoma, são significativamente menos prevalentes.
Carcinomas não invasivos de mama incluem carcinoma ductal in situ e carcinoma lobular in situ. Este último é frequentemente visto como um fator de risco para o câncer de mama futuro e pode ser melhor classificado como uma lesão precursora benigna.
Pacientes com a doença de Paget da mama também podem ser candidatas à mastectomia. A doença de Paget é um tipo incomum de câncer de mama no qual células neoplásicas são vistas na epiderme do complexo mamilo-areolar. Embora a doença possa ser restrita a um local, 80 a 90% dos indivíduos terão uma malignidade concomitante em outros lugares da mama afetada.
O método usual para a terapia cirúrgica da doença de Paget tem sido a mastectomia total com biópsia do linfonodo sentinela axilar. Quando combinada com a radioterapia de mama inteira, a lumpectomia central com excisão total do tecido mamilo-areolar tem se mostrado bem sucedida para o controle local em pacientes sem outros cânceres na mama.
Devido à quantidade e disseminação da doença, a mastectomia pode ser indicada em indivíduos cuja doença seja multifocal ou multicêntrica dentro da mama. Além disso, indivíduos com doença locorregional avançada, como tumores primários grandes (lesões T2 maiores que 5 cm) e envolvimento de pele ou parede torácica, podem se beneficiar da mastectomia em muitos casos.
Devido à carga tumoral dentro das vias linfáticas dérmicas e ao envolvimento mais generalizado do parenchyma mamário subjacente, pacientes com câncer de mama inflamatório são tratados com mastectomia, além de quimioterapia sistêmica e tratamento de radiação.
Pacientes que fizeram cirurgia de conservação mamária (lumpectomia ou mastectomia parcial) e têm envolvimento de margem com células tumorais podem ser candidatas à mastectomia se a reexcisão de margem falhar ou não for tecnicamente ou esteticamente possível. Margens claras ou negativas após a remoção de um tumor inicial são um componente importante na redução da probabilidade de recidiva. A mastectomia também é recomendada para indivíduos com câncer de mama recorrente que já fizeram lumpectomia e radioterapia.
Em raros casos, a mastectomia pode ser uma opção para redução de risco ou profilaxia em indivíduos que não têm diagnóstico de câncer. Pacientes que têm uma mutação genética BRCA prejudicial têm um risco elevado de desenvolver câncer de mama ao longo de suas vidas. Portadores das mutações BRCA1 ou BRCA2 têm de 80% a 85% de chance de desenvolver câncer de mama.
Contra-indicações
A mastectomia pode ser realizada com segurança e facilidade na maioria dos casos, se clinicamente necessária. Existem algumas variáveis críticas que devem ser consideradas como contraindicações à cirurgia. Estas são frequentemente divididas em duas categorias: sistêmica e locorregional. A mastectomia pode ser contraindicada em pacientes diagnosticadas com doença metastática distante.
Além disso, devido à carga de sua saúde geral e baixo estado de desempenho, pacientes fracas ou idosas com comorbidades médicas ou falência sistêmica de órgãos podem não ser candidatos à cirurgia. Pacientes com alto risco de morte em decorrência de cirurgia ou anestesia não são adequados para cirurgia. A mastectomia pode ser relativamente contraindicada em pacientes com doença locorregional avançada no momento do diagnóstico se houver envolvimento na pele ou parede torácica e preocupações com a capacidade de selar a incisão cirúrgica ou obter uma margem cirúrgica negativa.
Em certos casos, quimioterapia neoadjuvante, radiação ou terapia endócrina podem ser benéficas na redução do volume ou extensão da doença local e permitir a cirurgia.
Equipamento
Dissecção afiada usando um método de bisturi ou tesoura pode ser usada para realizar uma mastectomia. Outra opção é empregar um dispositivo de energia como eletrocautério ou um dos vários dispositivos ultrassônicos para separar a mama dos tecidos superficiais e remover os anexos posteriores da parede torácica.
Equipamentos cirúrgicos gerais padrão, como retratores e sucção, são frequentemente utilizados. Um dreno temporário de sucção fechado (ou seja, dreno de Jackson Pratt) pode ser colocado no leito da ferida a critério do cirurgião para reduzir o ritmo de desenvolvimento de seroma. A sutura mais usada para fechar o defeito de mastectomia e incisão é a sutura absorvível.
A biópsia do linfonodo sentinela axilar é frequentemente usada para fins de estadiamento após a cirurgia final da mama. A maioria dos cirurgiões utiliza uma abordagem de traçador duplo, que geralmente envolve o uso de coloide de enxofre com tecnécio, que é injetado no pré-operatório de mama pelo departamento de medicina nuclear do departamento de radiologia.
Muitos cirurgiões injetarão um corante azul crucial, como azul de metileno ou azul isosulfan, na mama no intraoperatório para ajudar a identificar linfonodos sentinelas axilares. Para identificar qualquer absorção de traçador nuclear na axila e orientar a dissecção e exploração nesta região para biópsia, é necessária uma sonda gama.
Pessoal
O atendimento ao câncer de mama é difícil, exigindo uma equipe multidisciplinar e interprofissional. A mastectomia é frequentemente realizada por um cirurgião geral ou um cirurgião de mama/oncológico. Equipes de enfermagem perioperatórias, provedores de anestésicos e tecnólogos cirúrgicos ou assistentes cirúrgicos estão todos envolvidos em cirurgias de mastectomia.
Um radiologista ou técnico de medicina nuclear é tipicamente envolvido na injeção de coloide de enxofre com tecnécio perioperatório como parte do mapeamento do linfonodo sentinela para pacientes que necessitam de biópsia de nódulo axilar no momento da mastectomia. Um cirurgião plástico muitas vezes trabalha ao lado de um cirurgião geral ou de mama para executar a cirurgia reconstrutiva correta, que se baseia em muitas características da paciente, em pacientes submetidas a operações reconstrutivas.
Além disso, a maioria das pacientes que fazem uma mastectomia tem câncer, e sua equipe de cuidados pós-operatórios inclui oncologia médica e provavelmente oncologia por radiação. Após uma mastectomia, as pacientes podem necessitar de assistência de enfermagem domiciliar, bem como terapia física ou ocupacional para maximizar a recuperação da capacidade de atividades diárias.
Preparação
A mastectomia é frequentemente uma operação eletiva, e espera-se que as pacientes se apresentem ao hospital ou centro cirúrgico no dia do procedimento. Antibióticos pré-operatórios são recomendados para pacientes submetidas à mastectomia, com ou sem cirurgia axilar ou reconstrução, para diminuir o risco de infecção no local cirúrgico; esta declaração de consenso foi emitida pela Sociedade Americana de Cirurgiões de Mama em 2017 e foi alterada. A menos que a paciente seja alérgica à penicilina ou tenha um histórico de infecção por Staphylococcus aureus resistente à meticilina, uma cefalosporina de primeira geração é o antibiótico de escolha para profilaxia.
Após a administração da anestesia, a paciente é colocada em uma postura supina na sala de cirurgia, e a mama, a parede torácica, a axila e o braço superior são expostos. Muitos cirurgiões incluirão a mama contralateral no campo cirúrgico. O local cirúrgico é tratado de forma estéril usando um agente para diminuir a presença de flora da pele e o risco de infecção no local cirúrgico. Para antissepsia cirúrgica, preparações de pele à base de álcool, como o gluconato de clorexidina, são comumente utilizadas.
Os cirurgiões devem preparar as pacientes para sua cirurgia e discutir o curso pós-operatório esperado e os cuidados perioperatórios. Muitos cirurgiões optam por inserir um dreno durante a mastectomia para remover quaisquer fluidos que possam se acumular no leito da ferida e aumentar a aderência do retalho à parede torácica. As pacientes se beneficiam da instrução de cuidados de drenagem, bem como mantêm um diário preciso de saída. As pacientes também devem ser aconselhadas sobre suas restrições pós-operatórias, como levantar peso, dirigir e quaisquer outros limites no período inicial de recuperação.
Técnica
Enquanto a excisão cirúrgica da mama remonta ao século XVIII, William Halsted detalhou sua abordagem radical de mastectomia em 1894, afirmando que "o tecido suspeito deve ser removido inteiro". Este procedimento agressivo é uma ressecção total em bloco da mama, incluindo o músculo peitoral principal e linfáticos regionais.
Com este procedimento, uma grande quantidade de pele era perdida, e um transplante de pele era frequentemente necessário para cobrir o defeito da parede torácica. As mulheres ficaram com as principais malformações e prejuízos como resultado desse tratamento. Como resultado, inúmeras melhorias no procedimento foram feitas a fim de diminuir a morbidade da cirurgia.
David Patey melhorou a mastectomia radical de Halsted na década de 1940 mantendo o músculo peitoral, e seus resultados foram bons para menos problemas pós-operatórios, como desconforto, linfedema e comprometimento do movimento da extremidade superior.
Em 1972, John Madden definiu os critérios atuais para uma mastectomia. Este método implica a criação de uma incisão elíptica ao redor da mama, incluindo o complexo areolar do mamilo, e a preservação da localização do tumor como referência focal. O tecido mamário é separado dos retalhos da pele e ressecado através da fáscia peitoral maior, enquanto ambos os músculos peitorais são preservados.
Como resultado, é necessário um dano mínimo dos tecidos neurovasculares e linfáticos vizinhos. O procedimento de mastectomia radical modificado de Madden originalmente incluía linfadenectomia axilar nível I-III para fins de estadiamento, e isso também foi considerado uma vantagem terapêutica. A mastectomia total, em contraste com essa abordagem de mastectomia radical modificada, refere-se à remoção cirúrgica de tecido mamário inteiro. No entanto, não há necessidade de dissecção do nódulo axilar.
Algumas pacientes que optam por fazer a reconstrução mamária podem ser candidatas à mastectomia poupadora de pele e mamilos, pois os procedimentos reconstrutivos melhoraram e se tornaram mais populares. Qualquer que seja a técnica usada, os princípios oncológicos prevalecem acima das considerações estéticas. A mastectomia poupadora de pele, como o nome indica, destina-se a reter um envelope de pele saudável para reconstrução rápida da mama, se as margens aceitáveis puderem ser estabelecidas.
A mastectomia poupadora de mamilos remove o tecido mamário e a fáscia peitoral, deixando intacto o complexo mamilo-areolar e todo o envelope da pele da mama. Apenas pacientes com reconstrução mamária urgente são submetidos a este método cirúrgico. É crucial manter o fluxo sanguíneo para o complexo areolar do mamilo usando este método para evitar isquemia ou colapso.
Todos os procedimentos de mastectomia acima mencionados geram retalhos uniformes dissecando um pouco acima da camada superficial da fáscia superficial da mama. A espessura adequada do retalho tem sido muito debatida, com o objetivo final de eliminar todo o tecido mamário viável, mantendo a viabilidade da pele.
Como dito anteriormente, independentemente do estilo ou localização da incisão cutânea empregada, a dissecção da mastectomia deve continuar até as bordas anatômicas da mama. Enquanto o cirurgião retira o tecido mamário do tecido circundante, os retalhos são levantados e retraídos em um ângulo reto em relação à parede torácica. O retalho da pele é elevado superiormente à clavícula, lateralmente ao limite anterior do latíssimo do dorso, medialmente à borda esternal, e inferiormente logo abaixo do sulco inframamário.
Uma vez dissecados os retalhos sobrepostos, a mama é extirpada com o músculo peitoral principal, trabalhando da borda súpero-medial até a borda ínfero-lateral. Um dreno de sucção fechado é frequentemente implantado no leito de ferida atrás dos retalhos cutâneos, e a incisão é fechada em duas camadas com fio absorvível.
Complicações
Na maioria dos casos, as pacientes manejam a mastectomia com sucesso, com pouca morbidade e morte. No entanto, uma série de dificuldades são concebíveis. Desenvolvimento de seroma ou hematoma, infecção de feridas, desintegração ou necrose do retalho da pele, e linfedema são exemplos disso. Um seroma é uma coleção de fluidos em uma cavidade cirurgicamente produzida causada por transecção vascular e linfática. Para reduzir a incidência de desenvolvimento de seroma, a maioria dos cirurgiões empregava drenos de sucção fechados sob os retalhos da pele. Aproximadamente 8% das pessoas que acompanham a cirurgia mamária desenvolvem infecção no local cirúrgico.
Staphylococcus aureus e Streptococcus epidermidis são os organismos mais prevalentes implicados, e as infecções devem ser tratadas com um antibiótico apropriado, com ou sem abertura de feridas. Da mesma forma, a necrose do retalho afeta cerca de 8% das pacientes e está associada com fluxo sanguíneo insuficiente para o retalho, fechamento da ferida sob tensão, obesidade e estilo de incisão (vertical versus transversal). A necrose é tratada com desbridamento e, se necessário, cobertura de transplante de pele. O linfedema tem sido menos prevalente desde a introdução de métodos modificados de mastectomia.
Com prevalência relatada de mais de 20%, a dissecção do linfonodo axilar é o principal fator de risco para o desenvolvimento de linfedema. O linfedema desenvolve-se em 3,5 a 11% dos indivíduos que recebem biópsia de linfonodos sentinelas. A intervenção precoce com fisioterapia e técnicas de massagem descompressiva em indivíduos que adquirem linfedema podem auxiliar a prevenir o desenvolvimento e, em algumas situações, minimizar o linfedema.
Conclusão
Uma mastectomia completa é uma cirurgia cirúrgica que remove toda a mama, incluindo tecido mamário, mamilo, aréola e pele, para curar o câncer de mama. Este método, também conhecido como mastectomia simples, pode ser útil para uma paciente com câncer grave que é inadequado para uma lumpectomia ou mastectomia parcial. Para maior tranquilidade, algumas pacientes optam por mastectomia completa em vez de cirurgias de conservação de mama, como a lumpectomia.
Outras optam por fazer a cirurgia como medida preventiva, mesmo que não tenham sido diagnosticadas com câncer de mama - porque têm predisposição genética ou correm alto risco de contrair a doença.