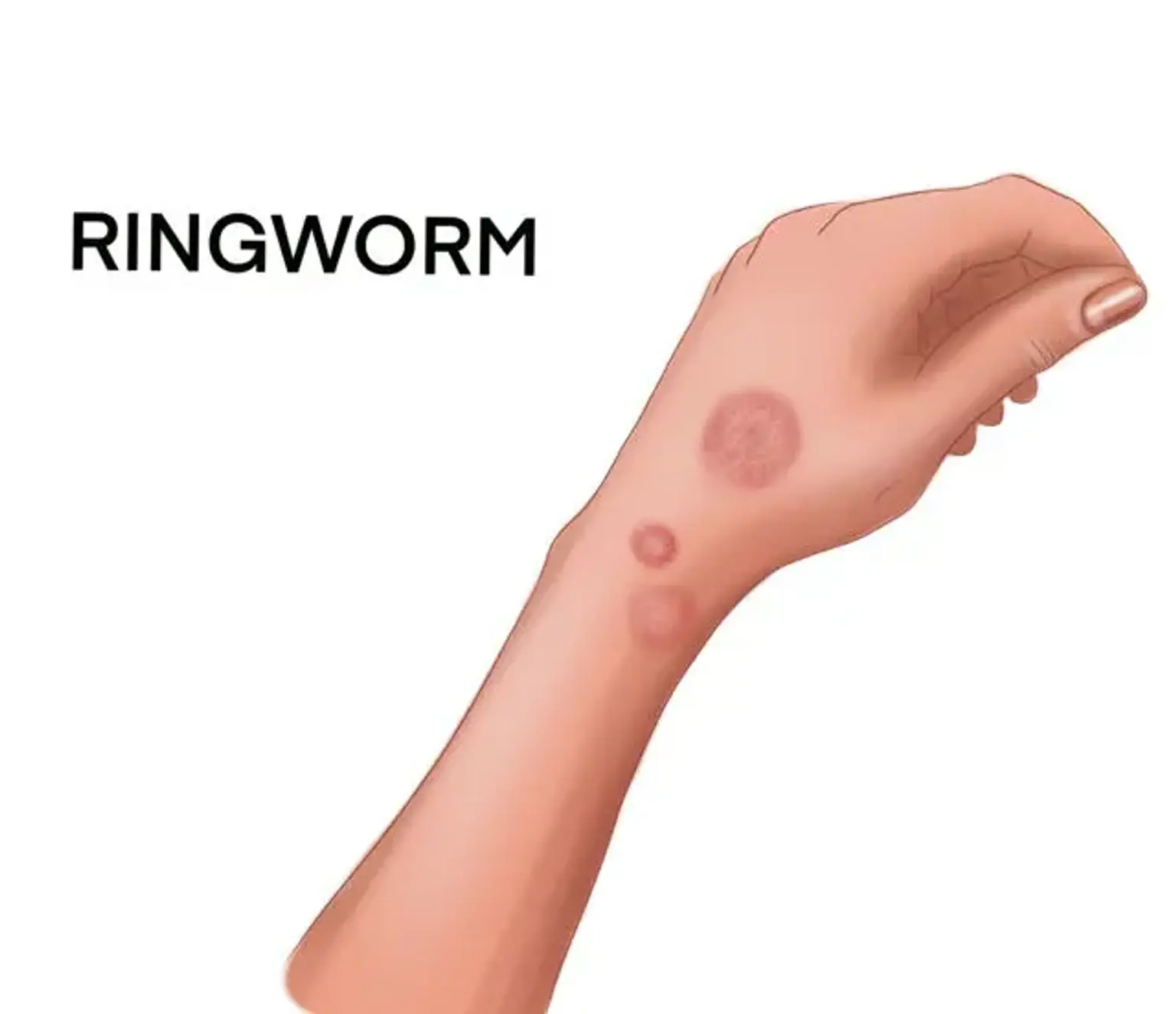
A micose é uma infecção fúngica comum que afeta a pele. Também é conhecida como dermatofitose, tinea ou infecção por dermatófito. Apresenta uma erupção cutânea em forma de anel circular e em inglês é conhecida como ringworm (verme anel), apesar de não estar associada a um verme.
A Tinea corporis, comumente conhecida como micose, é uma infecção superficial da pele por um dermatófito que afeta todas as partes do corpo, exceto as mãos (tinea manuum), pés (tinea pedis), couro cabeludo (tinea capitis), barba (tinea barbae), face (tinea faciei), virilha (tinea cruris) e unhas (onicomicose ou tinea unguium).
A Tinea corporis é causada por dermatófitos de um dos três gêneros: Trichophyton (pele, cabelo e unhas), Microsporo (pele e cabelo) e Epidermófilo (pele, cabelo e unhas).
Os dermatófitos são classificados como antropofílicos, zoofílicos ou geofílicos. Isso se baseia na origem principal se é humana, animal ou de sujeira. 4,5 Como a tinea corporis é uma infecção fúngica generalizada e muitas outras lesões anulares podem se assemelhar a ela, os médicos deveriam estar familiarizados com sua etiologia e tratamento.
A micose pode se desenvolver em humanos e animais. Inicialmente, a infecção surge como manchas vermelhas ao redor da parte pele afetada e eventualmente se espalha para outras partes do corpo. Pode aparecer no couro cabeludo, unhas, virilha, pés, barba e outras regiões. Normalmente, é uma doença infecciosa que passa de uma pessoa para outra através do contato direto.
Uma micose cria uma erupção cutânea circular (em forma de anel) que é geralmente vermelha e coça, além de afetar qualquer um. O fungo dessa infecção sobrevive na pele, superfícies e objetos domésticos, como roupas, toalhas e camas.
Epidemiologia
A Tinea corporis é extremamente comum em todo o mundo. Os dermatófitos são os fungos mais comuns que causam infecções fúngicas superficiais. Calor excessivo, umidade elevada e roupas apertadas são associados a doenças mais graves e frequentes.
A Tinea corporis também pode ser mais prevalente em determinadas populações, como nas crianças. A tinea capitis e tinea corporis são as infecções dermatofíticas mais prevalentes em crianças menores de cinco anos. As crianças também são mais suscetíveis a doenças zoofílicas.
As infecções zoofílicas se espalham pelo contato com animais como cães e gatos. Pacientes com o sistema imunológico enfraquecido são outro grupo vulnerável. Pacientes imunocomprometidos também são mais propensos a desenvolver o granuloma de Majocchi, uma forma de tinea corporis folicular que invade as camadas dérmicas mais profundas do que ocorre na tinea corporis convencionais.
Fatores de Risco para Micose
A micose é bastante prevalente e qualquer um pode desenvolver micoses. Contudo, aqueles com sistemas imunológicos mais fracos são mais vulneráveis às infecções e podem ter dificuldades para combater uma infecção fúngica. É mais provável que você desenvolva micose se você;
- Tem contato próximo com um indivíduo ou animal infectado
- Reside em uma região com um clima quente
- Compartilha roupas de cama, toalhas ou roupas com uma pessoa que tem infecção fúngica
- Participa de atividades esportivas que envolvem contato pele a pele, por exemplo, luta livre
- Usa roupas apertadas
- Tem um sistema imunológico comprometido
Pessoas que frequentam chuveiros públicos ou vestiários, atletas (especialmente aqueles que participam de esportes de contato como luta livre), aqueles que usam sapatos apertados e suam muito, e pessoas que têm contato próximo com animais têm maior chance de entrar em contato com os fungos que causam micose.
Causas da micose
Tipicamente, a micose é uma infecção fúngica contagiosa que ocorre devido a parasitas comuns semelhantes a moldes que vivem junto as células dentro da camada externa da pele. Trichophyton, Epidermófito e Microsporum são três formas de fungos que podem causar micose.
A micose pode se espalhar de várias maneiras, incluindo;
- De pessoa para pessoa: Na maioria dos casos, a micose é transmitida através do contato direto pele a pele com uma pessoa contaminada com o fungo.
- Animal para humano: Pode-se contrair uma micose pelo contato com um animal contaminado pelo fungo. Isso pode ocorrer ao pentear e acariciar cães e gatos, mas também pode ocorrer com as vacas, mesmo que seja menos comum.
- Tocar objetos: Pode haver transmissão da micose ao tocar ou esfregar itens ou superfícies que uma pessoa ou animal contaminado tiveram contato. Esses podem ser roupas, lençóis, pincéis, roupas de cama ou pentes.
- Do solo para humanos: Fungos que causam micose podem sobreviver como esporos no solo por um longo período. Humanos e animais podem contrair micose depois de ter contato com este solo. Contudo, isso provavelmente ocorrerá apenas após contato prolongado com solo contaminado.
Por outro lado, os médicos frequentemente identificam as micoses com outros nomes conforme a parte do corpo afetada. Esses nomes incluem;
Micose no couro cabeludo: Também conhecida como tinea capitis; começa com uma descamação isolada ao redor do couro cabeludo e progride para placas descamativas e carecas. É mais prevalente em crianças entre três e sete anos.
Micose no corpo: Também conhecida como tinea corporis, ocorre como manchas circulares em forma de anel na pele. Os sintomas da micose crônica no corpo geram anéis que se desenvolvem, multiplicam e se fundem. Pode-se também desenvolver feridas com pus e pústulas ao redor dos anéis.
Micose na virilha: Também é conhecida como tinea cruris. É caracterizada por uma erupção cutânea, marrom-avermelhada descamativa que surge na região interna das coxas e tem bordas elevadas. É mais popular em homens adultos. Erupções em forma de anel também podem aparecer nas nádegas. Essa contaminação é menos comum no pênis, vulva ou ânus.
Pé de atleta: Também conhecida como tinea pedis, um nome popular para infecção do pé. Pessoas que frequentemente ficam descalças, especialmente em áreas públicas onde a infecção por micose tende a se espalhar, são frequentemente afetadas. É mais comum em chuveiros, piscinas e vestiários.
Sintomas de micose
Os sintomas da micose podem variar de acordo com a área afetada. Na micose de pele, é provável que se tenha os seguintes sinais e sintomas;
- Coceira, descamações ou manchas vermelhas
- Partes elevadas da pele conhecidas como placas
- Manchas de micose que formam pústulas ou bolhas
- Manchas com bordas elevadas e definidas
- Manchas que aparecem mais vermelhas nas bordas externas ou parecem um anel
As unhas tendem a engrossar, descolorir ou quebrar quando afetadas pela micose. Esta condição é referida como onicomicose dermatofítica ou tinea unguium. Quando a infecção se desenvolve no couro cabeludo, o cabelo ao redor pode cair ou quebrar, o que resulta em áreas carecas. Tinea capitis é o termo médico para tal condição.
Você deve consultar um médico caso desenvolva uma erupção cutânea que não melhore mesmo depois de usar medicação antifúngica.
Sintomas de micose de acordo com a localização no corpo:
- Pés (tinea pedis ou "pé de atleta"): Os sintomas da micose nos pés incluem pele vermelha, inchada, descascando, coceira entre os dedos dos pés (especialmente entre o dedo mindinho e o quarto dedo). A sola e o calcanhar do pé também podem ser afetados. Em casos graves, a pele nos pés pode formar bolhas.
- Micose no couro cabeludo (tinea capitis): A micose no couro cabeludo geralmente se apresenta com descamação, coceira, vermelhidão, e focos circulares sem cabelo. A mancha careca pode crescer em tamanho e vários pontos podem se desenvolver se a infecção se espalhar. Micose no couro cabeludo é mais comum em crianças do que em adultos.
- Virilha (tinea cruris): A micose na virilha apresenta descamação, coceira, manchas vermelhas, geralmente nas laterais internas das dobras da pele e da coxa.
- Barba (tinea barbae): Os sintomas da micose na barba incluem descamação, coceira, pontos avermelhados nas bochechas, queixo e parte superior do pescoço. Esses pontos podem formar crostas ou ficar repletos de pus, e o cabelo afetado pode cair.
Micose no rosto
Tinea faciei, comumente conhecida como tinea faciale ou micose facial, é uma doença causada por fungos da pele do rosto. A infecção geralmente começa como um patch vermelho ou rosa que gradualmente fica elevado e coçando, com o centro do patch assemelhando-se à pele normal.
Tinea faciei, conhecida comumente como tinea faciale ou micose na face, é uma doença fúngica da pele que atinge o rosto. A infecção geralmente começa como uma mancha vermelha ou rosa que se torna gradualmente elevada ou coça, apesar do centro da mancha manter o aspecto de uma pele normal.
Micose em cães
Lesões micóticas nos cães geralmente se manifestam como manchas circulares sem pelo(alopecia). O pelo começa a ressurgir no centro da lesão conforme ela se recupera. Os pelos afetados são frágeis e quebradiços.
Micose em gatos
Os sintomas clínicos mais comuns da micose nos gatos são regiões circulares peladas, pelos quebradiços e grossos, pele crostosa e descamativa, alteração na coloração da pelagem e da pele, áreas com inflamação, coceira ou lambedura excessiva, patas ou leito das unhas infectados, e caspas.
Estágios da micose
É impossível perceber a infecção pelo fungo logo no início da micose. Na maior parte dos casos, pode-se passar duas semanas até que você note os sintomas. Por isso, os médicos classificam as micoses em diferentes fases.
Os estágios básicos da micose incluem;
- Estágio inicial, caracteriza-se por uma irritação da pele como uma mancha vermelha ou rosa. Em outros casos, pode ser descamativa e seca, não parecer exatamente como uma micose.
- O segundo estágio é quando a lesão começa a crescer. A parte central da lesão pode aparentar a uma pele saudável com um entorno descamativo.
- Como a micose é altamente contagiosa, é fundamental tratar assim que notar qualquer sinal dela. O atraso no tratamento fará com que a micose cresça e se espalhe rapidamente.
Duração da micose
Quando a pele entra em contato com dermatófitos, os sintomas da micose normalmente aparecem 4 a 14 dias depois. A medicação antifúngica resolverá facilmente uma micose, removendo sintomas dentro de alguns dias.
Micose na pele, como tinea pedis (pé do atleta) e tinea cruris (micose na virilha), geralmente clareiam em duas a quatro semanas quando tratada com medicamentos antifúngicos não prescritos. Por outro lado, a Tinea capitis (micose do couro cabeludo) é normalmente tratada por um a três meses com prescrição de antifúngico.
Qual é a diferença entre micose e cobreiro?
A micose é uma doença infecciosa da pele produzida por um fungo, ao contrário da erupção cutânea do cobreiro (herpes zóster), que é causada por um vírus. A micose cria áreas avermelhadas, coceira e descamação da pele, frequentemente em muitas partes do corpo ao mesmo tempo. As áreas podem formar vesículas e exsudar, tal como no cobreiro.
Veja mais sobre Cobreiro (Herpes zóster)
Qual é a diferença entre micose e eczema?
A principal distinção é que a micose é infecciosa, já o eczema numular não é. A micose surge em uma ou duas partes do corpo, ao contrário do eczema numular que apresenta diversas manchas.
Veja mais sobre eczema
Qual é a diferença entre micose e celulite?
A micose pode ocasionalmente criar um nódulo cheio de pus conhecido como kerion, que pode ser confundido com impetigo ou celulite (infecção bacteriana). Infecções no couro cabeludo podem produzir linfonodos aumentados na parte de trás da cabeça ou pescoço.
Veja mais sobre celulite
Qual é a diferença entre micose e impetigo?
Micose é uma doença fúngica cutânea. Ela se manifesta como um anel avermelhado e manchas da pele elevadas. A micose, ao contrário do impetigo, não cria crostas amarelas. A micose pode ser contraída por contato direto ou pelo compartilhamento de pertences pessoais com indivíduos contaminados.
Veja mais sobre impetigo
Qual é a diferença entre micose e dermatite atópica?
O eczema, muitas vezes conhecido como dermatite atópica, é uma inflamação da pele. Afeta quase 3,5% da população e as crianças são mais vulneráveis que os adultos. A doença pode entrar em remissão na idade adulta, embora possa continuar em certas situações. A dermatite atópica não é infecciosa.
A micose é uma infecção fúngica causada pelo fungo tinea. A doença pode ser conhecida como tinea capitis (erupção cutânea no couro cabeludo), tinea corporis (erupção cutânea no tronco), tinea pedis (erupção cutânea nos pés), tinea cruris (erupção cutânea na virilha), e assim por diante, a depender da localização da lesão cutânea.
Veja mais sobre dermatite atópica
Qual é a diferença entre micose e câncer de pele?
A micose é uma doença causada por fungos e pode aparecer em qualquer lugar da pele.
Ela pode criar manchas de forma anelar em quase qualquer parte da pele. Contudo, tem característica diferente quando a micose cresce nos pés (sola e laterais), palmas, unhas, virilha, região da barba ou couro cabeludo.
Veja mais sobre câncer de pele
Qual é a diferença entre micose e urticária?
Essas condições dermatológicas são completamente diferentes. No caso das urticárias, elas são causadas por reação alérgica ou por uma infecção viral. A micose é causada por uma forma específica de infecção fúngica da pele.
Veja mais sobre Urticária
A micose é contagiosa?
A micose é uma infecção fúngica da pele. A infecção geralmente começa como uma mancha vermelha ou rosa que gradualmente fica elevada e coça. Já o centro da mancha mantém o aspecto de pele normal.
Diagnóstico de micose
- Ao diagnosticar micose, o médico examinará sua pele e provavelmente usará uma luz negra para ver ao redor da região infectada. De acordo com o tipo de fungo da micose, ele pode brilhar ou fluorescer na luz negra.
- O médico pode descartar o diagnóstico suspeito de micose através de certos exames. No caso da biópsia de pele ou da cultura fúngica, o médico obterá uma amostra da pele ou a secreção das vesículas nas lesões. A amostra será enviada para um laboratório para analisar a presença de fungos.
- No teste de hidróxido de potássio (KOH), o médico arranhará uma pequena área de pele contaminada sobre uma lâmina de microscópio e então serão aplicadas gotas do hidróxido de potássio líquido nesta amostra. O KOH desintegra as células normais da pele, permitindo que o componente fúngico seja visível sob um microscópio.
Tratamento da micose
O tratamento da micose geralmente depende da localização no corpo e da gravidade. Na maioria dos casos, eles recomendarão o seguinte;
A terapia para micose é determinada pela sua localização no corpo e pela gravidade da doença. Alguns tipos de micose podem ser tratados com medicamentos isentos de prescrição ("de venda livre"), enquanto outros necessitam de antifúngicos.
Medicamentos
Dependendo da gravidade da infecção por micose, o médico pode prescrever uma variedade de medicamentos. Drogas tópicas, incluindo cremes antifúngicos, gel, pomadas ou sprays, podem ser usadas para tratar micose no corpo, virilha e nos pés (pé de atleta).
Medicamentos orais, incluindo griseofulvin (Gris-PEG) ou terbinafina, podem ser recomendados para micose no couro cabeludo ou unhas. Cremes de pele antifúngicos e medicamentos isentos de prescrição (MIP’s) também podem ser utilizados. Clotrimazol, terbinafina, miconazol e outras substâncias associadas podem estar presentes em alguns produtos.
- A micose de pele, como o pé do atleta (tinea pedis) e a micose da virilha (tinea cruris), é geralmente tratada com cremes antifúngicos, loções ou pó administrados na pele por 2 a 4 semanas. Existem vários tratamentos de micose disponíveis, incluindo:
- Clotrimazol
- Miconazol
- Terbinafina
- Cetoconazol
- A micose do couro cabeludo (tinea capitis) é frequentemente tratada com uma droga antifúngica de uso oral por 1 a 3 meses. A micose no couro cabeludo não pode ser tratada com cremes, loções ou pó. Medicamentos antifúngicos prescritos usados para tratar micose de couro cabeludo incluem:
- Griseofulvina
- Terbinafina
- Itraconazol
- Fluconazol
Você deve entrar em contato com um profissional de saúde se:
- Depois de usar medicamentos sem prescrição médica, sua infecção piora ou não desaparece.
Você ou seu filho tem micose no couro cabeludo. A micose no couro cabeludo deve ser tratada com medicamentos antifúngicos prescritos por um médico.
Micose e corticoides
Cremes de corticoides não devem ser usados para tratar micoses.
Os portadores de micose nem sempre sabem o que está causando a erupção cutânea. Deste modo, podem usar loções ou pomadas que contenham corticosteroides (ou "corticoides" para abreviar) para tratar a erupção cutânea.
Cremes de corticoides podem ajudar com alguns problemas de pele e podem até aliviar temporariamente sintomas da micose, como coceira e vermelhidão, mas eles não erradicam o fungo que causa micose. Podem até exacerbar a micose enfraquecendo as defesas da pele.
Os corticoides, em raras circunstâncias, permitem que o fungo penetre mais fundo na pele e produza doenças mais graves.
Os corticoides podem espalhar a micose pelo corpo e alterar o aspecto dela, dificultando a identificação pelos profissionais de saúde.
Mudanças no estilo de vida
Além dos medicamentos, o médico pode aconselhá-lo a tratar a infecção em casa do seguinte modo;
Aplicar antifúngicos tópicos:
A maioria dos casos de micose pode ser tratada em casa. Os antifúngicos destruirão o fungo e desencadearão a cura. Aplique uma pequena camada de medicamento antifúngico na área infectada pelo menos duas a três vezes por dia ou de acordo com as instruções da embalagem. Isso deve ser depois que você limpar a lesão. Espalhe o medicamento alguns centímetros além do limite da erupção cutânea. Isto permitirá que a droga seja absorvida pela pele.
Permitir que a micose respire:
Pode parecer lógico cobrir micose com um curativo para evitar que a infecção se espalhe. Enfaixar a lesão, por outro lado, retem a umidade e atrasa o processo de cicatrização. Em vez disso, você deve vestir roupas soltas e arejadas para acelerar a recuperação e evitar a propagação da erupção cutânea para os outros. Camisas e calças de manga comprida soltas são exemplos de tais roupas.
Usar shampoo antifúngico:
A micose pode aparecer ocasionalmente no couro cabeludo. Coceira extrema, furúnculos no couro cabeludo, manchas de queda de cabelo e caspa volumosa são todos sinais de infecção no couro cabeludo. Se a micose se desenvolver no couro cabeludo, use um shampoo antifúngico para lavar o cabelo.
Estes shampoos eliminam bactérias e fungos do couro cabeludo, ao mesmo tempo em que reduzem a inflamação. Você pode obtê-los em uma farmácia. Procure por ingredientes antifúngicos ativos como cetoconazol, piritionato de zinco e sulfeto de selênio em seu shampoo. Shampoos podem ser usados de acordo com as instruções da embalagem. Você deve, no entanto, saber que sem antibióticos orais, é muito difícil se livrar do fungo do couro cabeludo.
Lavar a roupa de cama regularmente:
Como a micose é infecciosa, você deve tentar lavar seus lençóis todos os dias para acelerar o processo de cura. Esporos dos fungos podem contaminar os lençóis e cobertores. Portanto, a micose pode demorar mais para sumir se você dormir na mesma roupa de cama todas as noites. Além disso, a infecção pode se estender para várias áreas do corpo. Roupas de cama infectadas também podem afetar outras pessoas ao seu redor.
Ao limpar roupas infectadas, use sempre detergentes e água quente. Isso pode ser o suficiente destruir o fungo. Você pode adicionar bórax ou alvejante na lavagem como uma medida extra, junto com detergente de lavanderia. Bórax e alvejante são eficazes para matar esporos de fungos e podem ser encontrados na maioria dos supermercados. Siga as instruções do pacote para garantir a segurança.
Trocando meias molhadas e cuecas:
Se você tem micose nos pés ou na virilha, certifique-se de mantê-los secos. Além disso, se você suar excessivamente durante o dia, use uma barra de lavagem antifúngica para tomar banho antes de reaplicar a loção antifúngica ou pó. Ao colocar outro par de meias ou cuecas, certifique-se de que a área esteja totalmente seca.
Remédios caseiros de micose
Até que os pesquisadores desenvolvessem os tratamentos antifúngicos, as pessoas usaram remédios caseiros para micose por vários anos. A maioria das evidências que sustentam o uso desses remédios é anedótica. Além disso, não há evidências científicas que respaldem seu uso contra antifúngicos.
Os remédios domésticos disponíveis para os tratamentos naturais de micose incluem os seguintes;
Vinagre de cidra de maçã: Para tratar ou controlar a micose, alguns indivíduos colocam vinagre de cidra de maçã imerso em bolas de algodão nas áreas da pele infectadas pelo menos três vezes por dia.
Cúrcuma: Este é um tempero que você pode combinar com água para formar uma pasta antifúngica. Coloque a pasta diretamente na pele e deixe secar.
Óleo de coco: Além de cozinhar, o óleo de coco também é útil na pele, pois ajuda a minimizar a incidência de micose. Aplique óleo de coco pelo menos uma ou três vezes por dia se desejar experimentar este tratamento.
O que acontece se a infecção por micose não for tratada?
A micose não tratada pode se espalhar para várias partes do corpo. Uma pessoa infectada também corre o risco de infectar as pessoas ao redor. Outras possíveis áreas de complicações são cicatrizes, queda de cabelo e deformidades das unhas.
As complicações da tinea capitis, também conhecida como micose do couro cabeludo, são particularmente preocupantes, pois podem resultar em queda de cabelo permanente. Quando esses riscos são levados em conta, é melhor lidar com a micose o mais rápido possível.
Diagnóstico Diferencial
As doenças na análise do diagnóstico diferencial podem se assemelhar a tinea corporis na aparência. São diagnósticos também comumente associados às lesões anulares. Casos que sejam resistentes à terapia antifúngica ou tenham um teste microscópico de hidróxido de potássio negativo devem ser investigados.
Se houver uma doença grave, como o envolvimento significativo da pele, o médico deve descartar a existência de outras doenças mais perigosas.
Eczema numular, eritema anular centrífugo, tinea versicolor, candidíase cutânea, lúpus eritematoso cutâneo subagudo, pitiríase rósea, dermatite de contato, dermatite atópica, dermatite seborreica e psoríase são outras doenças frequentes que podem aparecer da mesma forma.
Sífilis secundária, micose fungoide e parapsoríase estão entre as doenças graves que devem a serem investigadas.
Complicações da Micose
É raro que as infecções fúngicas se espalhem sob a superfície da pele. Portanto, a chance de ocorrer uma doença crônica é relativamente baixa. Por outro lado, é provável que a micose se espalhe de uma parte do corpo para outra se não for tratada.
Bactérias podem penetrar na pele e causar infecção caso a pele esteja fissurada. Além disso, a micose tem maior propensão para se espalhar em pessoas que têm HIV ou outras doenças que prejudicam o sistema imunológico. Se o seu sistema imunológico é frágil, será difícil se livrar da micose.
Pacientes com essa condição podem desenvolver lesões pruriginosas, eritematosas, papulosas descamativas, maculopapular, papulovesicular ou pústulas. A erupção dérmica é provavelmente uma reação imunológica ao antígeno fúngico, semelhante a uma resposta de hipersensibilidade tardia (tipo IV). Surtos psoriáticos causadas por tinea corporis só foram raramente descritos.
Prognóstico
O prognóstico para tinea corporis localizado é favorável com terapia adequada e cooperação do paciente. A recidiva pode ocorrer se a medicação for interrompida muito cedo sem a erradicação completa do fungo. A reinfecção pode ocorrer se um reservatório de contaminação ainda estiver presente (tinea pedis, tinea capitis, onicomicose).
Prevenção da micose
É difícil prevenir a infecção por micose. Ela é causada por um fungo comum e a doença é contagiosa mesmo antes dos sintomas se desenvolverem. Você pode reduzir o risco de micose com as seguintes medidas;
- Educar a si mesmo e aqueles ao seu redor. Esteja atento à possibilidade de contrair micose de pessoas infectadas ou animais. Informe seus filhos sobre a infecção, incluindo sintomas para se observar e formas de evitar ou prevenir as infecções.
- Mantenha as mãos limpas: Certifique-se sempre de lavar as mãos com frequência. Mantenha lugares comuns, como salas de aula, creches, vestiários ou academias limpos. Tome um banho imediatamente após o treino ou jogo se você pratica esportes de contato. Além disso, mantenha seu uniforme e equipamentos limpos.
- Mantenha-se refrescado e seco: Em um ambiente quente e úmido, evite usar roupas pesadas por longos períodos. Tente o máximo possível evitar suar excessivamente.
- Fique longe de animais infectados: A infecção por micose geralmente aparece como uma área sem pelos. Se você tem cães ou outros animais de estimação, leve-os a uma avaliação com o veterinário para averiguar a possibilidade de infecção.
- Evite compartilhar coisas pessoais: Você não deve permitir que ninguém use suas roupas, escovas de cabelo, toalhas, equipamentos esportivos e outros pertences pessoais. Além disso, evite emprestar tais itens.
Micose x Psoríase
- A psoríase é uma forma de doença da pele que é semelhante à micose. É uma condição de pele causada por disfunção imunológica que resulta em placas inflamatórias. Ela toma a forma de placas rosa com escamas brancas grossas. Por outro lado, pequenas placas isoladas podem se assemelhar à micose na aparência.
- Psoríase e micose podem causar coceira, descamação e manchas vermelhas na pele. Por outro lado, a micose nos membros ou tronco (tinea corporis) normalmente tem aparência circular com uma clareira no centro. Está sempre em um lugar isolado ou restrita a apenas algumas lesões.
- Lesões cutâneas que se formam devido à psoríase são normalmente maiores, afetam mais partes da pele e aparecem em lugares diferentes, o que inclui joelhos, costas e cotovelos. Além disso, as lesões por psoríase não têm nenhuma clareira no centro; em vez disso, elas parecem normais.
- Os gatilhos e causas subjacentes dessas condições também são diferentes. A micose é causada por um fungo, enquanto a psoríase ocorre devido a um sistema imunológico disfuncional.
Micose x Eczema
- A micose tem mais semelhança com o eczema numular, outro tipo de doença da pele. O eczema numular também é referido pelos médicos como eczema discoide ou dermatite numular. As duas condições são semelhantes, pois ambas resultam em lesões redondas ou em forma de moeda ao redor da pele. Essas lesões geralmente são descamativas e coçam.
- Pacientes com micose geralmente têm menos manchas anelares em comparação com aqueles com eczema numular. Além disso, ao contrário da micose, o eczema numular normalmente não tem clareira no meio. A micose pode ser acompanhada de pústulas, enquanto o eczema numular não.
- Ocasionalmente, as duas condições são semelhantes, e consultar um médico é a única maneira de saber a diferença. Se necessário, o médico removerá amostras de células da pele e as encaminhará ao laboratório para análise.
- Os médicos abordam o eczema numular de forma diferente ao da micose. Eles sugerem corticoides tópicos para o eczema, o que podem mascarar e intensificar uma micose. Por outro lado, o eczema numular não responde às pomadas antifúngicas.
Micose e Gravidez
Se você desenvolver micose durante a gravidez, o médico vai prescrever medicamentos para matar os fungos. Esses medicamentos são conhecidos por não prejudicar o bebê. Algumas das drogas comumente recomendadas e que são seguras de usar se aplicadas topicamente são;
- Ciclopirox olamina
- Oxiconazol
- Clotrimazol
- Terbinafina
- Naftifine
- Antes de usar qualquer medicamento quando estiver grávida, você deve primeiro consultar o médico. Por questões éticas nos estudos, a maioria dos medicamentos não pode ser adequadamente testada em gestantes. Deste modo, é virtualmente impossível dizer se uma droga, seja tópica ou oral, é segura.
- No caso de você estar amamentando, também deve consultar um médico antes de tomar qualquer medicamento. Os médicos nem sempre recomendam o uso de certos medicamentos, pois podem causar efeitos colaterais negativos. Alguns exemplos são o cetoconazol e o miconazol oral.
- Tratamentos orais para tratar infecções fúngicas normalmente não são recomendados durante a gravidez. É melhor consultar um médico antes de usar qualquer medicamento ou remédio caseiro para lidar com a doença se você está grávida e tem uma infecção por micose. Isso independe do medicamento.
Conclusão
A micose é uma condição frequente na pele causada por fungos e é conhecida por muitos nomes diferentes. Os nomes médicos para esta condição são "tinea" ou "dermatofitose". A micose às vezes é conhecida por outros nomes, dependendo de onde é encontrada no corpo. Por exemplo, micose nos pés também é conhecida como "pé de atleta".
A tinea corporis é reconhecida por uma placa descamativa bem demarcada, nitidamente definida, ligeiramente eritematosa, anular, com bordas elevadas e clareira central que aparece no corpo.
É frequentemente caracterizada por uma erupção cutânea e coceira que ocasionalmente tem forma de anel (saiba mais sobre os sintomas da micose). Cremes, loções ou pós antifúngicos isentos de prescrição médica podem ser usados para tratar alguns tipos de micose. Outros tipos, por outro lado, necessitam de medicamentos antifúngicos prescritos por médicos.
O uso de corticosteroides tópicos na ausência de uma droga antifúngica não é aconselhável para infecções por tinea (micose). Os pacientes, por outro lado, as vezes usam corticosteroides por conta própria.