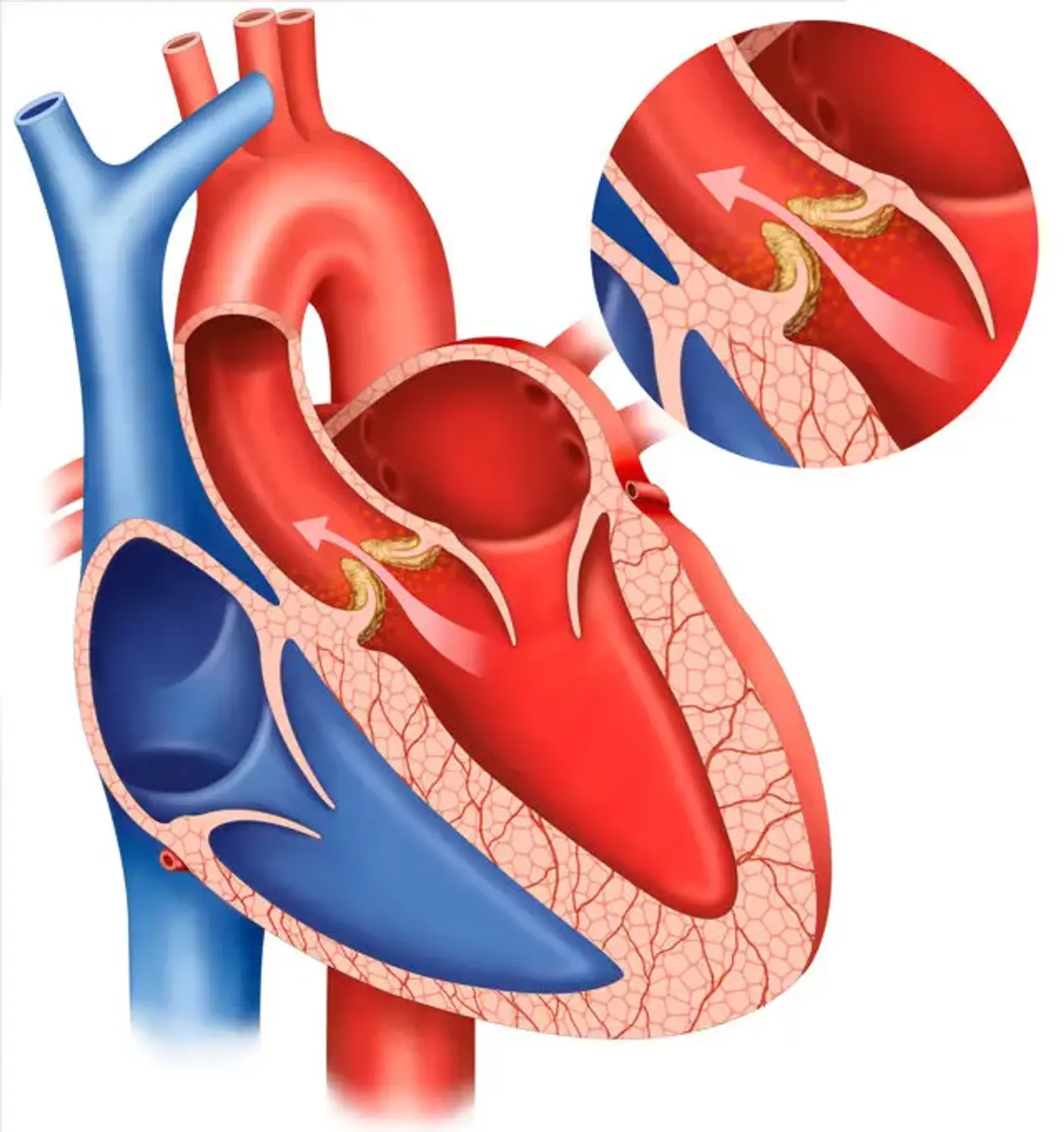
Înlocuirea valvei aortice (AVR)
Prezentare generală
Regurgitarea valvei aortice (AVR) este definită ca reflux aortic diastolic în ventriculul stâng (LV). AR acută se caracterizează prin edem pulmonar semnificativ și hipotensiune arterială și este considerată o urgență chirurgicală. AVR-ul cronic sever duce la o combinație de volum LV și suprasarcină de presiune. Este însoțită de hipertensiune sistolică și presiune mare a pulsului, ceea ce explică simptomele fizice periferice, cum ar fi impulsurile de încadrare.
Hipertensiunea sistolică determină o creștere a sarcinii ulterioare, ceea ce duce la dilatarea progresivă a LV și la disfuncția sistolică. Ecocardiografia este cel mai important test de diagnostic pentru AVR. Permite determinarea sursei AVR, precum și severitatea AR și impactul acesteia asupra dimensiunii, funcției și hemodinamicii LV.
Multe persoane cu AVR cronic sever pot trăi ani de zile cu funcție LV normală și fără simptome. Aceste persoane nu necesită o intervenție chirurgicală, dar acestea ar trebui să fie monitorizate îndeaproape pentru debutul simptomelor sau dilatarea LV / disfuncție. Înainte ca fracția de ejecție LV să coboare sub 55% sau dimensiunea diastolică finală LV să ajungă la 55 mm, trebuie luată în considerare intervenția chirurgicală.
Cu excepția cazului în care există comorbidități semnificative sau alte contraindicații, persoanele simptomatice ar trebui să aibă o intervenție chirurgicală. Scopul major al tratamentului medicamentos pe bază de vasodilatatoare este de a amâna intervenția chirurgicală la pacienții asimptomatici cu funcție normală LV sau de a trata pacienții pentru care intervenția chirurgicală nu este o posibilitate.
Scopul tratamentului vasodilatator este de a reduce semnificativ presiunea arterială sistolică. Terapiile viitoare se pot concentra pe căi moleculare pentru a evita remodelarea LV și fibroza.
Epidemiologia AVR
Frecvența AVR cronică și apariția AVR-ului acut rămân necunoscute. Chiar și la persoanele sănătoase, urmărirea AVR prin ecocardiografie este o observație comună. Se pare că afectează bărbații mai mult decât femeile (13 la sută față de 8,5 la sută). Prevalența AVR crește odată cu vârsta și este cea mai frecventă după vârsta de 50 de ani. Frecvența AVR în Statele Unite este estimată a fi între 4,9 și 10%.
Cum se dezvoltă AVR și cum provoacă simptome clinice?
AVR induce o creștere a volumului ventriculului stâng. O creștere a volumului diastolic final LV duce la dilatarea LV și hipertrofie excentrică. Acest lucru permite scoaterea unui volum mai mare de contur. Volumul total al accidentului vascular cerebral expulzat de LV la pacienții cu AVR este suma volumului efectiv al accidentului vascular cerebral și a volumului regurgitant. Ca urmare, AVR este legat de o preîncărcare mai mare. Conform regulii lui Laplace, dilatarea LV ridică tensiunea sistolică LV. Acest lucru, împreună cu tensiunea arterială sistolică mai mare cauzată de creșterea volumului total de accident vascular cerebral înainte, duce la o sarcină ulterioară mai mare.
Combinația dintre dilatarea LV și hipertrofie compensează funcția LV. Cu toate acestea, pe măsură ce trece timpul, îngroșarea peretelui nu reușește să țină pasul cu sarcina hemodinamică, ducând la o scădere a funcției sistolice și a fracției de ejecție.
LV se decompensează, rezultând o conformitate redusă și o presiune și un volum diastolice finale mai mari ale LV. Presiunea atrială stângă, a arterei pulmonare, arterială pulmonară, ventriculară dreaptă (RV) și presiunea atrială dreaptă cresc pe măsură ce boala progresează, dar debitul cardiac eficient (înainte) scade. Din cauza congestiei pulmonare, apar simptome de insuficiență cardiacă, cum ar fi dispneea, ortopneea și dispneea nocturnă paroxistică.
O masă mai mare de LV necesită o utilizare crescută a oxigenului miocardic. În plus, presiunea de perfuzie coronariană este redusă. Ischemia miocardică și disconfortul toracic de efort rezultă ca urmare a acestui fapt.
Mecanismele compensatorii ale LV nu se dezvoltă suficient de repede la persoanele cu AR acută severă pentru a se adapta sarcinii volumului regurgitant. Creșterile rapide ale presiunilor diastolice LV pot duce la edem pulmonar brusc și șoc cardiogen. Ca urmare a creșterii acute abrupte a volumului și presiunii LV, s-ar putea dezvolta chiar regurgitarea mitrală diastolică.
Care sunt posibilele cauze ale AVR?
AR este cauzată de mal-copation prospect aortic cauzate de anomalii în pliante aortice, structurile lor de sprijin, cum ar fi radacina aortica si annulus, sau ambele.
Boala primară a valvei:
Cauzele comune includ boala valvei aortice calcifice, care este de obicei asociată cu stenoză aortică (AS), dar poate fi asociată cu un anumit grad de AR; endocardită infecțioasă, care schimbă anatomia prospectelor; și o lacrimă sau lacerație în aorta ascendentă, ceea ce duce la prolaps aortic cusp din cauza pierderii sprijinului commissural.
AR poate fi cauzată de o supapă aortică bicuspidă congenitală (BAV) din cauza închiderii insuficiente sau a prolapsului valvei, în timp ce AS este o consecință mai frecventă a BAV. Cauzele mai puțin răspândite ale AR congenitale includ valvele unicommissurale și cvadricuspide, precum și ruptura valvei fenestrate.
Prolapsul cuspă aortic se dezvoltă la anumite persoane cu defect septal ventricular (VSD). Boala reumatică determină infiltrarea fibroasă a cupelor AV, care determină retragerea, prevenind deschiderea normală în timpul sistolei și închiderea în timpul diastolei. Fuziunea comisurilor poate avea ca rezultat as și AVR mixte. Boala reumatică a valvei mitrale este frecvent însoțită de boala valvei aortice reumatice.
AVR progresiv poate fi, de asemenea, cauzate de degenerarea valvei aortice mixomatos. AVR secundar poate apărea din îngroșarea și cicatrizarea prospectelor AV cauzate de stenoza subaortică membranoasă. AVR a fost, de asemenea, documentat ca o complicație a valvotomiei balonului aortic percutanat și a procedurilor de înlocuire a valvei aortice transcatheter.
AVR-ul valvular devine din ce în ce mai răspândit ca urmare a degradării structurale a unei valve bioprotetice. Avulsia sau ruptura cuspida aortica este o cauza rara de AVR acut. Alte cauze mai puțin răspândite ale AVR includ lupus eritematos sistemic, boala Takayasu, boala Whipple, artrita reumatoidă, spondilita anchilozantă, artropatie Jaccoud, sifilis, boala Crohn și medicamente pentru suprimarea apetitului.
Boala primară rădăcină aortică:
Dilatarea inelară aortică determină separarea prospectelor AV, rezultând AVR. Modificări legate de vârstă, necroza medială chistică, care este frecvent legată de sindromul Marfan, sau osteogeneza imperfecta poate produce toate modificări degenerative în rădăcina aortică. Spondilita anchilozantă, boala Behcet, artrita psoriazică, artrita asociată cu artrita reactivă, colita ulcerativă, policondrita recidivantă și arterita cu celule gigant sunt toate legate de dilatarea rădăcinii aortice.
Hipertensiunea sistemică severă, cronică, poate dilata inelul aortic, determinând progresul AVR. Disectia aortica retrograda poate include si perturba inelul aortic, rezultand AVR.
Care sunt simptomele și semnele fizice la cei cu AVR?
Prin istoricul medical:
Simptomele cronice ale AVR apar treptat, uneori de-a lungul deceniilor. Dispneea de efort, ortopeneea, dispneea nocturnă paroxistică, angina pectorală, palpitațiile și lovirea capului sunt toate simptomele. Angina nocturnă apare atunci când bătăile inimii încetinesc în timpul somnului, ceea ce face ca presiunea diastolică arterială să scadă la niveluri periculos de scăzute.
Prin examen fizic:
Ca urmare a hipertensiunii sistolice și a presiunii diastolice reduse, AVR este legat de creșterea presiunii pulsului. Impulsul LV apical este hiperdinamic și deplasat lateral și inferior. Un fior sistolic puternic poate fi resimțit în apropierea bazei inimii, a crestăturii suprasternale și deasupra arterelor carotide. Volumele uriașe de accident vascular cerebral înainte și presiunea diastolică aortică scăzută o induc.
S1 este normal, întrucât S2 este fie ridicat (din cauza unei rădăcini aortice dilatate) sau coborât (atunci când pliante aortice sunt îngroșate). Un murmur diastolic de înaltă frecvență, suflat, decrescendo poate fi auzit cel mai bine în al treilea decalaj intercostal de la granița sternului stâng. Murmurul AR este mai ușor de detectat aproape de sfârșitul expirării atunci când pacientul se apleacă înainte.
Murmurul crește odată cu genuflexiunea sau activitatea izometrică și se reduce cu procedurile de scădere a tensiunii arteriale. Cu AVR moderat, acest murmur este diastolic precoce și progresează spre holodiastolic cu AVR sever.
Semnele periferice ale AVR cronice severe rezultate dintr-o presiune crescută a pulsului sunt descrise mai jos:
- Austin Flint murmur: Low pitched huruit murmur mijlocul diastolice auzit cel mai bine la vârf. Se crede că este cauzată de închiderea prematură a valvei mitrale din cauza jetului de AR.
- Semnul Becker: Prezența pulsației vizibile a arterelor retiniene printr-un oftalmoscop
- Bisferiens puls: Puls bifazic datorită fluxului de sânge în diastolele timpurii
- Semnul Corrigan: Puls cu ciocan de apă cu distensie bruscă și colaps rapid.
- semnul de Musset: Bobbing cap cu fiecare cu pulsație arterială.
- Semnul Duroziez: Murmurul sistolic se aude peste artera femurală atunci când este comprimat proximal și un murmur diastolic atunci când este comprimat distal cu un stetoscop.
- Semnul Gerhardt: Pulsațiile splinei sunt detectate în prezența splenomegaliei.
- Semnul dealului: Tensiunea arterială la nivelul extremității inferioare este mai mare decât tensiunea arterială la nivelul extremității superioare
- Semnul Mayne: Scăderea tensiunii arteriale diastolice mai mare de 15 mmHg la ridicarea brațului
- Semnul Muller: Pulsația sistolică a uvulei
- Semnul Quincke: Pulsația capilară (înroșirea și palierea cel mai bine văzută la rădăcina unghiei atunci când se aplică presiune pe vârful unghiei).
- Semnul Rosenbach: Pulsația ficatului
- Semnul traube: În plină expansiune "pistol-shot" sunete sistolice și diastolice auzit peste artera femurală
- Trebuie remarcat faptul că aceste semne omonime au sensibilități și particularități diferite. Dovezile privind impactul severității regurgitații aortice asupra manifestării acestor semne sunt rare.
În AVR acut, simptomele și constatările fizice sunt legate de scăderea volumului accidentului vascular cerebral. Pacienții prezintă tahicardie, tahipnee și edem pulmonar. Deoarece rezultatele examenului fizic al AR acută sunt mai subtile decât cele ale AR cronice, diagnosticul este dificil de făcut atunci când un pacient prezintă dispnee și șoc. Un indice ridicat de suspiciune este esențial pentru diagnosticarea rapidă.
Cum este evaluat și diagnosticat AVR?
Workup de regurgitare aortică include următoarele teste.
- Ecocardiografie
Tehnica primară de diagnosticare este ecocardiografia, care oferă o evaluare exactă a arhitecturii valvei aortice, anatomia rădăcinii aortice și LV.
AVR-ul cronic se caracterizează prin dilatarea ventriculului stâng. Până în fazele ulterioare, funcția sistolică este normală, așa cum se arată printr-o scădere a EF sau o creștere a dimensiunii sistolice finale.
În cazul AVR-ului sever, lățimea centrală a jetului este mai mare de 65 % din tractul de ieșire LV (LVOT), volumul regurgitant este de 60 ml/bătaie, suprafața efectivă a orificiului regurgitant este mai mare de 0,30%, fracțiunea regurgitantă este de 50%, contracta vena este mai mare de 0,6 cm și există inversarea debitului diastolic în aorta toracică descendentă proximală.
La persoanele cu AVR sever, profilul Doppler cu undă continuă al jetului AVR indică un timp de decelerare rapid. O pantă înaltă implică faptul că presiunile dintre aortă și LV egalează mai repede în timpul diastolei.
Atât în AVR-ul acut, cât și în cel cronic, se poate observa o flapping diastolică de înaltă frecvență a prospectului mitral anterior cauzată de impactul jetului regurgitant.
O ecocardiografie transtoracică transtoracică 2-dimensională și M-mode (TTE) și/sau ecocardiogramă transesofagiană (TEE) poate fi utilizată pentru a diagnostica AR acută (TE).
- Rezonanță magnetică cardiacă
RMN-ul cardiac (CMR) este o metodă alternativă de diagnostic care este deosebit de utilă la persoanele care necesită o evaluare suplimentară, în ciuda ecocardiografiei din cauza ferestrelor acustice inadecvate. Este cea mai precisă metodă neinvazivă pentru determinarea volumului sistolic final LV, a volumului diastolic și a masei. Volumele de curgere antegrade și retrograde din aorta ascendentă pot fi utilizate pentru a estima cu precizie severitatea AVR.
- Cateterism cardiac
Dacă există un dezacord între prezentarea clinică și imagistica neinvazivă, angiografia poate oferi informații cu privire la severitatea AVR, hemodinamica și arhitectura arterei coronare. Aceasta implică injectarea de material de contrast în rădăcina aortică rapid și înregistrarea dreapta și stânga proiecții oblice anterioare.
Cum este tratat AVR?
AVR acut:
Interventia chirurgicala de urgenta este recomandata pentru AVR acut sever. Tratamentul medical este restricționat și este utilizat numai pentru a stabiliza pentru scurt timp pacientul. Pentru a spori fluxul înainte, diuretice intravenoase și vasodilatatoare (cum ar fi nitroprusside de sodiu) sunt folosite pentru a reduce afterload. Pentru a îmbunătăți debitul cardiac, inotropi, cum ar fi dopamina sau dobutamina pot fi utilizate. Beta-blocantele sunt evitate deoarece reduc CO și încetinesc ritmul cardiac, oferind LV mai mult timp pentru umplerea diastolică. Contrapulsarea balonului intra-aortic nu este recomandată.
Intervenția chirurgicală poate fi amânată la pacienții cu AVR acută cauzată de endocardita infecțioasă activă care a fost stabilă hemodinamic timp de 5 până la 7 zile după începerea antibioticelor. Cu toate acestea, dacă apare instabilitate hemodinamică sau dezvoltarea abcesului, procedura trebuie efectuată.
AVR cronic:
Monitorizarea pe tot parcursul cursului bolii: Persoanele asimptomatice cu AVR ușor sau moderat și dimensiunea cardiacă normală trebuie evaluate clinic și ecocardiografic la fiecare 12 sau 24 de luni. Pacienții asimptomatici cu AVR sever persistent și funcție LV normală trebuie evaluați la fiecare 6 luni.
Terapie medicală: Există puține indicații pentru tratamentul medical în AVR. Tratamentul vasodilatator trebuie utilizat pentru a trata hipertensiunea arterială sistemică asociată cu AVR cronic. Este de preferat să se utilizeze blocante ale canalelor de calciu dihidropiridină sau inhibitori ai enzimei de conversie a angiotensinei/blocante ale receptorilor de angiotensină (ACEIs/ARBs).
- Stadializarea AR cronică: AR cronică este clasificată în 4 etape pe baza Ghidului ACC/AHA 2020 pentru managementul pacienților cu boli cardiace valvulare:
- Etapa A: Pacienții cu risc pentru AR. Acești pacienți nu au consecințe hemodinamice sau simptome.
- Etapa B: Progresivă AR. Pacienții au ușoară până la moderată AR, dar funcția sistolică normală LV și nici un simptom clinic.
- Etapa C: AR severe asimptomatice. Pacienții vor avea lățimea jetului AR mai mare sau egală cu 65% din tractul de ieșire a ventriculului stâng (LVOT). Etapa C este subclasificată în continuare în funcție de funcția sistolică LV ca:
- C1: LVEF normal (>50%) și dilatarea ușoară până la moderată a LV (LVESD <50 mm).
- C2: Reducerea LVEF (<50%) cu dilatare LV severă (LVESD >50 mm).
- Etapa D: Simptomatic severe AR. Constatările de jet de AR severe pe ecocardiografie. Acesta poate avea fie normale sau anormale LVEF. Simptomele includ dispnee de efort, angină pectorală, sau insuficiență cardiacă.
Tratamentul chirurgical: Liniile directoare de tratament pentru AR se bazează pe recomandările 2020 American Heart Association / Colegiul American de Cardiologie. Înlocuirea valvei aortice (AVR) este terapia preferată pentru persoanele cu AR cronic simptomatic sever și AVR cronic asimptomatic sever cu insuficiență sistolică LV (LVEF 50 la sută).
AVR este, de asemenea, o alegere viabilă pentru persoanele cu AVR sever care sunt asimptomatice și au funcție LVEF normală (LVEF 50 la sută), dar au dilatare LV substanțială (indice LVESD >25 mm / m2 sau LVESD >50 mm).
AVR poate fi, de asemenea, explorat pentru pacienții cu AVR sever care sunt asimptomatici și au funcție sistolică LV normală în repaus (LVEF 50 la sută, stadiul C1), dar au o dilatare semnificativă a LV (dimensiune diastolică finală LV >65 mm), având în vedere riscul chirurgical minim al procedurii.
În ciuda faptului că orientările recomandă chirurgia valvulară atunci când apar simptome, disfuncție sistolică ventriculară stângă sau dilatare ventriculară stângă, studii mai noi care arată dovezi de disfuncție miocardică subclinică și fibroză miocardică ireversibilă la pacienții cu AR cronică apelează recomandările actuale privind momentul intervenției în cauză.
Prognosticul AVR
AVR acut:
Riscul operațional în regurgitare aortică acută severă este semnificativ mai mare decât în regurgitarea aortică cronică severă. Pacienții cu AVR acut au adesea afecțiuni agravante, cum ar fi endocardita infecțioasă sau un anevrism disecat, ceea ce reduce prognosticul lor.
AVR cronic:
Chiar dacă AVR-ul este sever, AVR-ul cronic asimptomatic este de obicei legat de un prognostic în general pozitiv timp de mulți ani. Măsurătorile cantitative ale severității AVR, precum și dimensiunea LV și funcția sistolică, sunt predictori buni ai prognosticului clinic. Dacă disfuncția LV este descoperită devreme, înainte ca EF să scadă semnificativ, înainte de dilatarea LV și înainte de apariția simptomelor, este mai probabil să fie reversibilă. Chirurgia este necesară înainte de modificări permanente apar, deoarece o intervenție chirurgicală îmbunătățește ratele de deces cardiac la persoanele cu risc ridicat.
Când un pacient cu AVR devine simptomatic, starea sa se deteriorează rapid. Insuficiența cardiacă congestivă, edemul pulmonar acut și moartea bruscă sunt toate posibilitățile. Doar 30% dintre persoanele cu simptome NYHA clasa III sau IV supraviețuiesc patru ani fără intervenție chirurgicală.
Complicațiile AVR
Stadiile incipiente ale AR cronice sunt subclinice și este posibil să nu existe indicații sau simptome. Cu toate acestea, pe măsură ce boala avansează, are un impact asupra hemodinamicii cardiace și a funcționării. Aceasta poate provoca progresivă disfuncție sistolică ventriculară stângă, insuficiență cardiacă congestivă, cardiomiopatie ischemică, aritmie, și, eventual, moartea bruscă. La persoanele cu simptome congestive sau intoleranță la efort, avantajele intervenției chirurgicale depășesc pericolele; în consecință, intervenția chirurgicală a valvei este bine justificată pentru a preveni problemele.
Concluzie
Regurgitarea valvei aortice (AVR) este o boală cardiacă valvulară caracterizată prin închiderea inadecvată a valvei aortice, ducând la refluxul sângelui din aortă în ventriculul stâng (LV) în timpul diastolei.
Regurgitarea aortică poate fi acută (datorită endocarditei bacteriene sau disecției aortice) sau cronică (datorită unei valve bicuspide congenitale sau febrei reumatice) și poate fi cauzată de un defect valvular sau de o anomalie aortică.
Cele mai multe cazuri de AVR acută duc la scăderea rapidă a funcției LV, urmată de edem pulmonar și decompensare cardiacă. AR cronică poate fi compensată pentru o lungă perioadă de timp și să devină simptomatică numai atunci când apare insuficiența cardiacă stângă.
Un S3 și un high-pitched, decrescendo murmur diastolice timpurii sunt auzite pe auscultation. O presiune crescută a pulsului este o altă caracteristică distinctivă de diagnosticare. Cel mai important instrument de diagnostic, atât pentru stabilirea diagnosticului, cât și pentru evaluarea gradului de boală, este ecocardiografia.
Terapia conservatoare pentru persoanele asimptomatice cuprinde controlul simptomelor și activitatea fizică tolerată. Pacienții care sunt simptomatici sau au diminuat substanțial funcția LV necesită intervenție chirurgicală, cel mai tipic înlocuirea valvei aortice.