Boala cardiacă ischemică
Prezentare generală
Boala cardiacă ischemică este un proces dinamic caracterizat prin ateroscleroza arterelor coronare sau modificări funcționale ale circulației coronariene care pot fi abordate prin modificări ale stilului de viață, tratamente farmaceutice și revascularizare. Boala poate fi stabilizată sau regresată ca urmare a unei astfel de terapii. Manifestările clinice ale bolii cardiace ischemice sunt acum clasificate fie ca sindrom coronarian acut, fie ca sindrom coronarian cronic, folosind o nouă nomenclatură.
O scădere a incidenței bolii coronariene obstructive într-o populație simptomatică duce la scăderea probabilității pretestului și a probabilității clinice de boală, ceea ce influențează activitatea de diagnosticare. Imagistica funcțională sau anatomică neinvazivă pentru ischemia miocardică este indicată ca test inițial pentru detectarea bolii coronariene la persoanele simptomatice atunci când examenul clinic singur nu poate exclude boala obstructivă.
Ce este boala cardiacă ischemică?
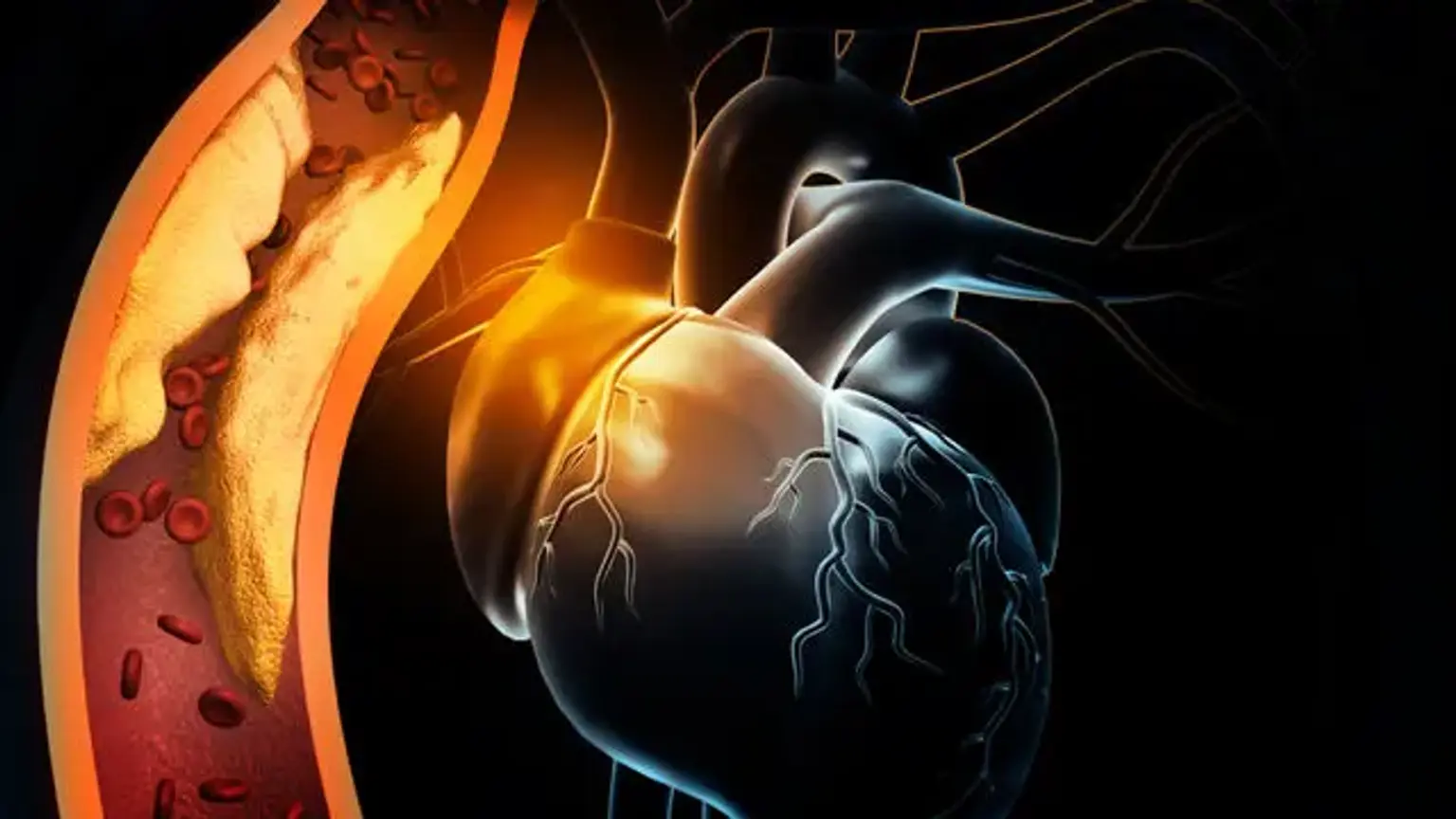
Ischemia este descrisă ca fiind o alimentare insuficientă cu sânge (circulație) într-o anumită zonă ca urmare a blocării vaselor de sânge care hrănesc zona. Ischemica indică faptul că un organ (de exemplu, inima) nu primește sânge și oxigen adecvate. Boala cardiacă ischemică, cunoscută și sub numele de boală coronariană (CHD) sau boală coronariană, se referă la dificultăți cardiace cauzate de arterele coronare constricționate, care hrănesc sângele cu mușchiul inimii. Deși îngustarea ar putea fi cauzată de un cheag de sânge sau de o constricție a arterei sanguine, aceasta este cel mai frecvent cauzată de formarea plăcii, care este cunoscută sub numele de ateroscleroză.
Când alimentarea cu sânge a mușchiului cardiac este întreruptă în întregime, celulele musculare ale inimii mor, ducând la un atac de cord, cunoscut și sub numele de infarct miocardic (MI). Majoritatea persoanelor cu precoce (mai puțin de 50% constricție) CHD nu au simptome sau limitări ale fluxului sanguin. Cu toate acestea, simptomele se pot dezvolta pe măsură ce ateroscleroza avansează, mai ales dacă este lăsată netratată. Acestea sunt deosebit de susceptibile de a se dezvolta în timpul activității fizice sau a stresului mental, când cererea de oxigen transportat de sânge crește.
Angina pectorală este disconfortul resimțit atunci când mușchiul inimii nu primește suficient oxigen. Aceasta este o afecțiune clinică caracterizată prin dureri de piept, maxilar, umăr, spate sau braț, care este crescută de activitate sau stres mental și este atenuată rapid de odihnă sau de administrarea de nitroglicerină. Angina este cel mai frecvent observate la pacienții cu CHD, Deși poate apărea, de asemenea, la persoanele cu boală valvulară, cardiomiopatie hipertrofică, și hipertensiune arterială necontrolată. Pacienții cu artere coronare normale pot avea ocazional angină pectorală din cauza spasmului coronarian sau a disfuncției endoteliale.
Angină
Metoda de clasificare a Societății Cardiovasculare Canadiene (CSC) este utilizată pentru a grada angina pectorală sau un analog anginos (de exemplu, dispneea de efort) pe baza unei descrieri a gradului de activitate care induce simptome.
Angina din clasa I este descrisă ca angină pectorală care se dezvoltă în timpul efortului sever, rapid sau prelungit la locul de muncă sau recreere, dar nu în timpul activității fizice normale. Tăierea lemnului, escaladarea dealurilor, ciclismul, baletul aerobic, sala de bal (rapidă) sau dansul pătrat, jogging-ul pe o milă de 10 minute, sărirea peste frânghii, patinajul, schiul, jocul de tenis sau squash-ul și mersul pe jos 5 mile pe oră sunt toate activități din clasa I.
Angina din clasa a II-a este definită ca angina pectorală care limitează ușor activitatea obișnuită, cum ar fi mersul pe jos sau urcatul rapid al scărilor, mersul pe jos sau urcatul scărilor în sus, mersul pe jos sau urcatul scărilor după mese; în frig sau vânt; sub stres emoțional; numai în primele câteva ore după trezire; sau mersul pe jos mai mult de două blocuri pe sol nivel și alpinism mai mult de un zbor de scări obișnuite într-un ritm normal și în condiții normale.
Mersul pe jos unul sau două blocuri pe teren nivel, urcarea unui zbor de scări în condiții normale și în ritm normal, cântatul la un instrument muzical, finalizarea treburilor casnice, grădinăritul, aspirarea, mersul pe jos al unui câine sau scoaterea gunoiului sunt toate exemple de limitări ale activității fizice din clasa III.
Clasa IV se distinge prin incapacitatea de a se angaja în orice activitate fizică fără disconfort; simptomele anginoase pot fi prezente chiar și atunci când se odihnesc. Până la 3 până la 4 milioane de americani pot suferi de ischemie tăcută, adesea cunoscută sub numele de ischemie fără disconfort sau atac de cord fără avertisment. Persoanele care suferă de angină pectorală pot avea, de asemenea, perioade nedetectate de ischemie tăcută. Persoanele care au avut un atac de cord sau care au diabet zaharat sunt, de asemenea, la risc de a dezvolta ischemie tăcută.
Epidemiologie
Incidența anuală a MI este estimată a fi de 935.000, inclusiv 610.000 de infarcte noi și 325.000 de infarcte recurente. Prevalența totală a anginei pectorale este de 4,6 la sută, femeile având o prevalență mai mare ajustată în funcție de vârstă decât bărbații. Mai mult de jumătate din toate evenimentele cardiovasculare la bărbați și femei sub vârsta de 75 sunt cauzate de CHD. După vârsta de 40 de ani, bărbații au o șansă de 49 la sută pe viață de a obține CHD și femeile au un risc de 32 la sută pe parcursul vieții.
Bolile cardiovasculare sunt principala cauză de mortalitate atât la bărbați, cât și la femei. În 2006, a fost responsabil pentru unul din șase decese în Statele Unite; Mortalitatea CHD a fost de 425.425, în timp ce mortalitatea MI a fost de 141.462. La fiecare 25 de secunde, un american va avea un eveniment coronarian, iar în fiecare minut, o persoană va muri ca urmare a unui eveniment coronarian. La fiecare 34 de secunde, un american va avea un MI, iar 15% vor muri ca urmare a acestuia.
Cauzele bolii cardiace ischemice
Boala cardiacă legată de ischemie este o afecțiune complexă. Factorii etiologici nemodificabili și modificabili pot fi clasificați pe scară largă. Sexul, vârsta, istoricul familial și genetica sunt exemple de elemente nemodificabile. Fumatul, obezitatea, nivelul colesterolului și variabilele psihosociale sunt factori de risc modificabili. Un stil de viață mai rapid în lumea occidentală a determinat indivizii să mănânce mai multe fast-food-uri și mese nesănătoase, ceea ce duce la o creștere a prevalenței bolilor cardiace ischemice.
O mai bună îngrijire primară în clasele socio-economice de mijloc și de sus în Statele Unite a mutat apariția la mai târziu în viață. Fumatul este în continuare principala cauză a bolilor cardiovasculare. Frecvența fumatului în rândul adulților din Statele Unite a fost determinată să fie de 15,5 la sută în 2016.
Sexul masculin este predispus să fie mai sensibil decât sexul feminin. Hipercolesterolemie este încă un factor de risc semnificativ modificabile pentru boala coronariana. Crescut lipoproteine cu densitate mică (LDL) a crescut riscul de CAD, întrucât crescut lipoproteine cu densitate mare (HDL) a scăzut riscul de CAD.
Fiziopatologia
Formarea plăcii aterosclerotice este un semn distinctiv al patogenezei bolii cardiace ischemice. Placa bacteriană este o acumulare de substanță grasă care îngustează lumenul arterei și obstrucționează fluxul sanguin. Crearea unei "dungi grase" este prima fază a procesului. Formarea unei dungi grase este cauzată de depunerea subendotelială a macrofagelor încărcate cu lipide, adesea cunoscute sub numele de celule spumoase. Când apare o insultă vasculară, stratul intim se rupe, iar monocitele se deplasează în regiunea subendotelială, unde se diferențiază în macrofage.
Aceste macrofage absorb particule oxidate de lipoproteine cu densitate mică (LDL), ducând la formarea de celule spumoase. Celulele T sunt activate, iar citokinele sunt eliberate numai pentru a ajuta la procesul patogen. Factorii de creștere eliberați activează mușchii netezi, care preiau particulele LDL oxidate și colagenul și le depun alături de macrofagele activate, crescând numărul de celule spumoase. Placa subendotelială se formează ca urmare a acestei proceduri.
Dacă endoteliul nu este afectat în continuare, această placă se poate extinde în dimensiune sau poate deveni stabilă în timp. Dacă leziunea devine stabilă, se va dezvolta o acoperire fibroasă, iar leziunea se va calcifica în timp. Cu timpul, leziunea ar putea deveni suficient de substanțială din punct de vedere hemodinamic încât să nu ajungă suficient sânge la țesutul cardiac în perioadele de cerere crescută, ducând la simptome de angină pectorală.
În repaus, însă, simptomele s-ar diminua pe măsură ce nevoia de oxigen scade. O leziune trebuie să fie de cel puțin 90% stenozată pentru a provoca angina pectorală în repaus. Unele plăci se pot rupe, expunând factorul tisular și ducând la tromboză. În funcție de severitatea insultei, această tromboză ar putea duce la blocarea subtotală sau completă a lumenului și la dezvoltarea sindromului coronarian acut (ACS) sub formă de angină instabilă, NSTEMI sau STEMI.
Clasificarea bolii cardiace ischemice se face de obicei ca în conformitate cu:
- Boală cardiacă ischemică stabilă (SIHD)
- Sindromul coronarian acut (ACS)
- ST-elevație MI (STEMI)
- Non-ST altitudine MI (NSTEMI)
- Angină instabilă
Simptomele bolii cardiace ischemice
Înainte de a continua cu workup suplimentare, este esențial să se obțină un istoric amănunțit și un examen fizic. Boala coronariana poate prezenta fie ca boală cardiacă ischemică stabilă (SIHD) sau sindrom coronarian acut (ACS) (ACS). Dacă nu este tratată, aceasta poate duce la insuficiență cardiacă congestivă (CHF). Pacienții trebuie chestionați cu privire la disconfortul toracic, relația sa cu efortul fizic și durerea care radiază în maxilar, gât, brațul stâng sau spate.
Dispneea trebuie examinată atât în repaus, cât și în timpul exercițiilor fizice. Întrebați despre sincopă, palpitații, tahipnee, edemul extremităților inferioare, ortopneea și capacitatea de exercițiu. Un istoric familial de boli cardiace ischemice, precum și dietetice, fumat, și comportamente de stil de viață, ar trebui să fie colectate.
Inspecția, palparea și auscultarea ar trebui să facă parte din examenul fizic. Primejdie acută, distensie venoasă jugulară, și edem periferic ar trebui să fie toate căutate. Când palpați, căutați fiori fluidi și grămezi. Dacă există edem periferic, gradul acestuia trebuie evaluat. Distensia venei jugulare trebuie măsurată. Inima ar trebui să fie auscultată în toate cele patru locuri, iar plămânii ar trebui să fie și ei auscultați, cu un accent specific pe zonele inferioare.
Diagnostic
Pentru a menționa câteva, modalitățile majore pentru evaluarea bolii coronariene includ EKG, Echo, CXR, Test de stres, cateterism cardiac, și teste de sânge. Aceste examinări sunt efectuate în funcție de circumstanțele în care apar pacienții. Următoarele sunt detalii cu privire la numeroasele metode de diagnostic pe care le avem pentru evaluarea bolii coronariene:
- Electrocardiogramă (EKG)
Electrocardiograma (EKG) este un test simplu, dar extrem de util în diagnosticul bolii coronariene. Detectează activitatea electrică în sistemul de conducere cardiacă folosind zece plumbi plasați pe piele în locuri specificate. Explică fiziologia, precum și arhitectura inimii.
Acesta conține, de obicei, 12 conduce pe hârtie, care este tipărit după test, și fiecare plumb corespunde unui loc distinct al inimii. Ritmul, ritmul și axa inimii sunt toate lucruri importante de căutat pe un EKG. După aceea, pot fi obținute date privind procesele patologice acute și cronice. St-segment și T-val anomalii pot fi observate în sindromul coronarian acut.
De asemenea, este posibil să se observe dacă un ACS sa dezvoltat în aritmii. În situații cronice, EKG ar putea dezvălui deviația axei, blocajele ramurii mănunchiului și hipertrofia ventriculară. EKG este, de asemenea, o modalitate de testare ieftină, ușor accesibilă, care nu este dependentă de utilizator.
- Ecocardiografie
Ecocardiografia este un tip de ecografie cardiacă. Este o modalitate non-invazivă de testare care este utilizată atât în situații acute și cronice, cât și în ambulatoriu și în ambulatoriu. S-ar putea dezvălui informații despre mișcarea peretelui, regurgitarea valvulară și stenoza, bolile infecțioase sau autoimune și diametrele camerei în circumstanțe acute.
Acesta poate fi, de asemenea, utilizat pentru a diagnostica boli pulmonare acute, cum ar fi embolie pulmonară. Cavitatea pericardică este, de asemenea, evaluată. Se poate face în situații cronice pentru a vedea aceleași informații indicate mai sus, precum și un răspuns la terapie. De asemenea, este utilizat ca parte a testării la stres într-un mediu ambulatoriu. În plus față de diagnosticare, are un scop terapeutic; de exemplu, pericardiocenteza se poate face cu un ac ghidat de ecocardiografie. Acest test este dependent de utilizator și poate fi mai scump decât un EKG.
- Test de rezistență
Testul de stres este o metodă non-invazivă de evaluare a bolii coronariene. Atunci când este citit într-o situație adecvată, este util să se pronunțe sau să se excludă boala cardiacă în cazul anginei suspectate sau anginei similare. Inima este stresată artificial pe tot parcursul testului, iar dacă pacientul are anomalii EKG anormale specifice în segmentele ST sau simptome de angină pectorală, testul este încheiat și boala coronariană este confirmată.
Testul de stres este o metodă non-invazivă de evaluare a bolii coronariene. Atunci când este citit într-o situație adecvată, este util să se pronunțe sau să se excludă boala cardiacă în cazul anginei suspectate sau anginei similare. Inima este stresată artificial pe tot parcursul testului, iar dacă pacientul are anomalii EKG anormale specifice în segmentele ST sau simptome de angină pectorală, testul este încheiat și boala coronariană este confirmată.
- Radiografie toracică
O radiografie toracică este o parte importantă a primei evaluări a bolilor de inimă. În picioare posteroanterior (PA) și stânga lateral decubit imagini imagistice sunt tipice. Proiecția anteroposterior (AP) este dobândită ocazional, în special în unitățile de spitalizare cu pacientul de stabilire; cu toate acestea, interpretarea filmelor AP este sever limitată. Analiza pa și AP opinii corect oferă informații importante și rentabile cu privire la inima, plămâni, și vasculature. Interpretarea ar trebui să se facă pas cu pas pentru a evita ignorarea informațiilor vitale.
- Sânge de lucru
Testarea sângelui ajută la stabilirea unui diagnostic și la evaluarea răspunsurilor la terapie. În situații de urgență, enzimele cardiace și peptidele natriuretice de tip B sunt frecvent efectuate în plus față de numărul complet de sânge și panourile metabolice. BNP oferă informații despre supraîncărcarea volumului cardiogen, însă are limite.
Poate fi exagerat în boala renală și exagerat în obezitate. Enzimele cardiace, cum ar fi CK și troponina, pot detecta un eveniment de ischemie acută. În condiții cronice, un panou lipidic poate oferi informații prognostice valoroase. Proteina C reactivă (CRP) și rata de sedimentare a eritrocitelor (ESR) pot fi utilizate pentru a diagnostica boli precum pericardita acută.
Testele funcției hepatice (LFTs) pot fi utilizate pentru a examina un proces infiltrativ care poate afecta atât ficatul, cât și inima în același timp, cum ar fi hemocromatoza. Testele hepatice sunt, de asemenea, utilizate pentru a examina presiunile cardiace drepte crescute, în special în cazurile cronice.
- Cateterism cardiac
Cateterismul cardiac este standardul de aur și cea mai fiabilă metodă de evaluare a bolii coronariene ischemice. Cu toate acestea, este un tratament intruziv cu riscuri potențiale. Tehnica nu este potrivită pentru toată lumea. Pacienții cu o probabilitate intermediară de pretestare pentru CAD sunt de obicei cei mai buni candidați pentru aceasta în setările non-ACS.
Toți pacienții STEMI și pacienții cu NSTEMI aleși primesc o cateterizare cardiacă urgentă în situația ACS. Această tehnică este efectuată într-un laborator de cateterism cardiac, necesită competență și se efectuează sub sedare ușoară. Tehnica include expunerea la contrast, care ar putea duce la răspunsuri alergice severe și leziuni renale.
Tratamentul bolilor cardiace ischemice
Boala coronariană se poate manifesta fie ca boală cardiacă ischemică stabilă (SIHD), fie ca sindrom coronarian acut (ACS) (ACS). Prima apare într-o situație cronică, în timp ce cea de-a doua apare într-un cadru acut. Tratamentul este determinat pe tipul de boală. Vom trece peste gestionarea fiecărui subtip separat:
Stabil ischemice boli de inima
Cel mai frecvent simptom al bolii cardiace ischemice stabile este angina stabilă. Angina stabilă este definită ca disconfort toracic substernal sau presiune care crește odată cu efortul sau stresul mental și este ușurată de odihnă sau nitroglicerină și durează cel puțin două luni. Este vital să înțelegem că simptomele anginoase convenționale pot lipsi și că pot apărea diferit cu simptome atipice și dispnee de efort, în special în grupuri demografice, cum ar fi femeile, persoanele în vârstă și diabeticii.
Terapiile non-farmacologice și farmacologice sunt utilizate pentru a trata SIHD. Renunțarea la fumat, exercițiile fizice regulate, pierderea în greutate, diabetul bun și controlul hipertensiunii arteriale și o dietă echilibrată sunt toate exemple de schimbări ale stilului de viață. Medicamentele cardioprotectoare și antianginoase sunt exemple de tratamente farmacologice.
Fiecare pacient ar trebui să obțineți o combinație de aspirină cu doze mici, beta-blocante, nitroglicerină după cum este necesar și o statină moderată până la mare intensitate. Dacă acest lucru nu gestionează simptomele, medicația beta-blocantă trebuie crescută la ritmuri cardiace de 55-60, iar adăugarea de blocante ale canalelor de calciu și nitrați cu acțiune îndelungată trebuie investigată.
Pentru a atenua simptomele anginei refractare, ranolazina ar putea fi adăugată. În cazul în care managementul maxim nu reușește să elibereze angina pectorală, cateterizarea cardiacă trebuie efectuată pentru a vizualiza arhitectura coronariană și trebuie făcută o alegere pentru intervenția coronariană percutanată (PCI) sau grefa de by-pass coronarian (CABG) în funcție de profilul pacientului.
Sindromul coronarian acut
Sindromul coronarian acut se caracterizează prin disconfort toracic substernal cu debut brusc sau presiune care, în general, radiază la gât și brațul stâng și este adesea însoțită de dispnee, palpitații, dezorientare, sincopă, stop cardiac sau insuficiență cardiacă congestivă cu debut nou. EKG prompt este necesar pentru ca toți pacienții cu ACS să evalueze pentru STEMI și este adesea efectuat pre-spital de către o echipă de servicii medicale de urgență.
STEMI se identifică prin prezența unei elevații ST de 1 mm în membrele învecinate sau în plumbii precordiali (cu excepția V2 și V3). Pentru a fi diagnosticați cu STEMI în V2 și V3, bărbații trebuie să aibă altitudini de 2 mm, iar femeile trebuie să aibă altitudini de 1,5 mm.
Doze mari de statină medicație și beta-blocante, de asemenea, ar trebui să fie început cât mai curând posibil. Pe baza caracteristicilor pacientului, trebuie începute inhibitorii P2Y12 (prasugrel, ticagrelor sau prasugrel). Pacienții cu NSTE ACS trebuie tratați cu anticoagulante, cum ar fi heparina sau enoxaparina. Pentru pacienții cu valori TIMI intermediare până la ridicate (>2), tratamentul invaziv precoce în decurs de 24 de ore este recomandat pentru NSTEMI.
Vizitele regulate la cardiologi și medicii de familie sunt esențiale pentru îngrijirea pe termen lung a bolii coronariene. Aderența la medicamente și schimbarea stilului de viață sunt critice.
Diagnostic diferențial
Din cauza apropierii inimii de organele înconjurătoare, cum ar fi plămânii, stomacul, venele mari și organele musculo-scheletice, boala coronariană are o mare varietate de diagnostice diferențiale. Durerea toracică anginoasă acută poate fi confundată cu pericardită acută, miocardită, angină prinzmetală, efuziune pericardică, bronșită acută, pneumonie, pleurită, efuziune pleurală, disecție aortică, GERD, boală ulceroasă peptică, anomalii ale motilității esofagiene și costocondrită.
Boala cardiacă ischemică stabilă poate fi, de asemenea, confundată cu GERD, Boala ulcerului peptic, costocondrita și pleurita. Pentru a restrânge diagnosticul diferențial și pentru a obține un diagnostic adecvat, istoricul, examenul fizic și investigațiile de diagnostic trebuie efectuate cu atenție.
Prognosticul
Prognosticul bolii este determinat de o serie de variabile, dintre care unele pot fi modificate, în timp ce altele nu pot. Unii dintre factorii determinanți sunt vârsta pacientului, sexul, istoricul familial și genetica, etnia, obiceiurile alimentare și de fumat, respectarea medicamentelor, accesul la asistență medicală și situația financiară, precum și numărul de artere afectate. Diabetul zaharat, hipertensiunea arterială, dislipidemia și boala renală cronică sunt toate boli comorbide care influențează rezultatul general.
Complicaţii
Cele mai frecvente complicații legate de boala coronariană sunt aritmiile, sindromul coronarian acut, insuficiența cardiacă congestivă, regurgitarea mitrală, ruptura peretelui liber ventricular, pericardita, dezvoltarea anevrismului și trombii murali.
Cardiopatie ischemică la copii
Boala cardiacă ischemică la copii este frecvent cauzată de defecte anatomice ale arterelor coronare proximale, fistule coronariene, boala Kawasaki sau leziuni coronariene în timpul intervenției chirurgicale cardiace. Ischemia poate fi diagnosticată la copiii care utilizează ecocardiografie de stres sau de odihnă, teste de perfuzie radionuclidă sau imagistică prin rezonanță magnetică cardiacă, însă nu sunt necesare două anomalii în două regiuni. Tratamentul ischemiei poate include proceduri chirurgicale sau cardiace intervenționale.
Concluzie
Boala cardiacă ischemică (IHD) este una dintre cele mai grave afecțiuni cardiace, caracterizată printr-o lipsă a fluxului de oxigen către celulele miocardice.
Ischemia inimii este cauzată de un amestec de cauze schimbătoare și nemodificate. La fiecare programare de rutină, medicii de îngrijire primară ar trebui să se concentreze pe modificarea factorului de risc modificabil. Controlul diabetului, hipertensiunii arteriale și nivelului de colesterol, precum și renunțarea la fumat, pierderea în greutate și exercițiile fizice pot avea un impact semnificativ. Deoarece este o problemă de sănătate publică la nivel mondial, trebuie să se genereze o mai mare conștientizare în programele școlare și în diverse instituții media.