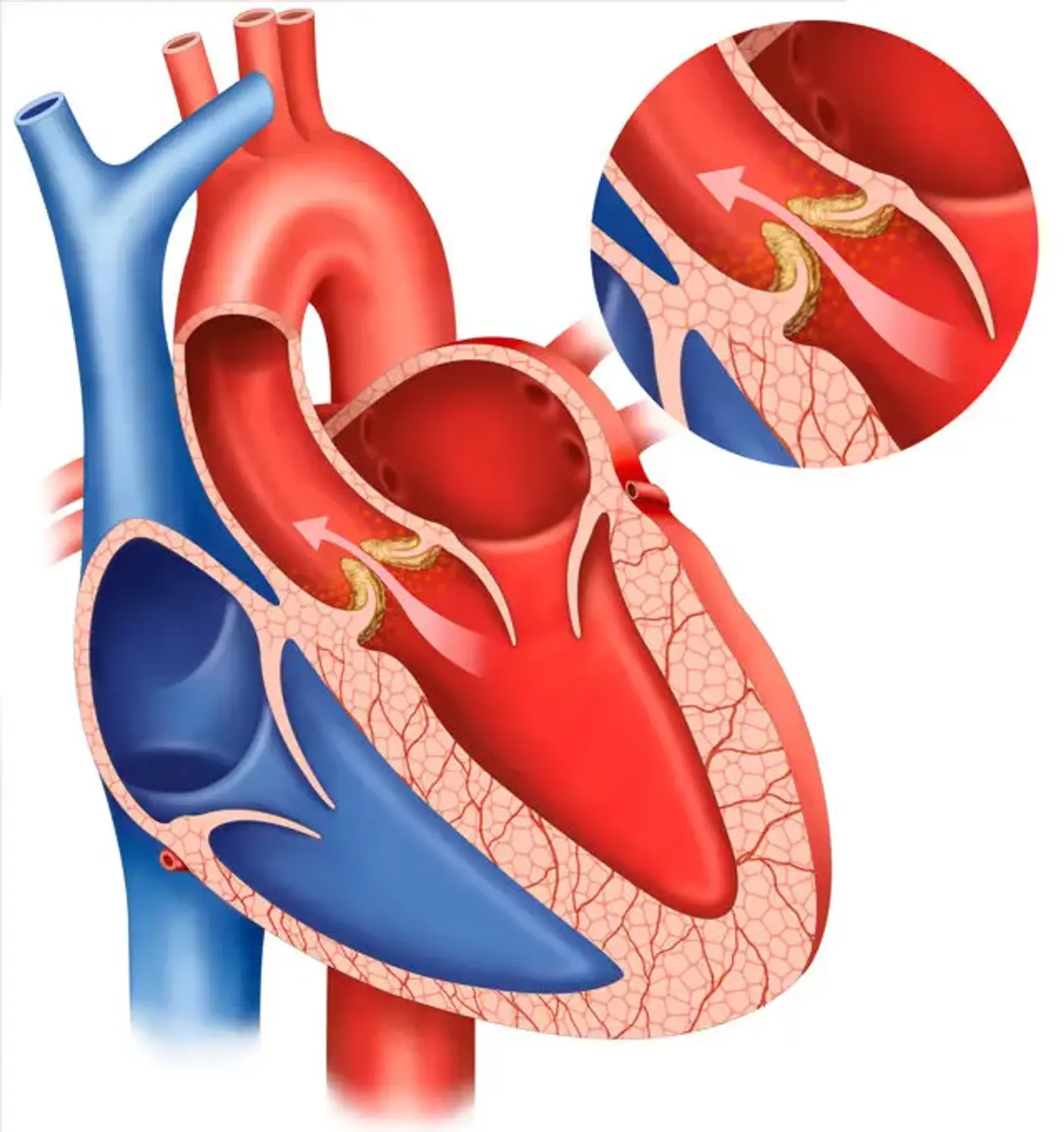
Замена аортального клапана (ЗАК)
Обзор
Регургитация аортального клапана (АР) определяется как диастолический рефлюкс аортальной крови в левый желудочек (ЛЖ). Острая АР характеризуется значительным отеком легких и гипотонией и требует неотложной хирургической помощи. Хроническая тяжелая АР приводит к сочетанию перегрузки объемом ЛЖ и давлением. Она сопровождается систолической гипертензией и широким пульсовым давлением, которые объясняют периферические физические симптомы, такие как скачки пульса.
Систолическая гипертензия вызывает увеличение постнагрузки, что приводит к прогрессирующей дилатации ЛЖ и систолической дисфункции. Эхокардиография является наиболее значимым диагностическим тестом на АР. Он позволяет определить источник АР, а также тяжесть АР и ее влияние на размер, функцию и гемодинамику ЛЖ.
Многие люди с хронической тяжелой формой АР могут жить в течение многих лет с нормальной функцией ЛЖ и без симптомов. Эти люди не нуждаются в хирургическом вмешательстве, но они должны тщательно контролироваться на предмет появления симптомов или расширения / дисфункции ЛЖ. До того, как фракция выброса ЛЖ упадет ниже 55% или конечно-диастолический размер ЛЖ достигнет 55 мм, следует рассмотреть вопрос об операции.
Если нет значительных сопутствующих заболеваний или других противопоказаний, пациентам с симптомами следует провести операцию. Основной целью медикаментозного лечения на основе сосудорасширяющих средств является отсрочка операции у бессимптомных пациентов с нормальной функцией ЛЖ или лечение пациентов, для которых операция невозможна.
Целью лечения сосудорасширяющими средствами является значительное снижение систолического артериального давления. Будущие терапевтические средства могут сосредоточиться на молекулярных путях, чтобы избежать ремоделирования ЛЖ и фиброза.
Эпидемиология АР
Частота хронической АР и возникновение острой АР остаются неизвестными. Даже у здоровых людей отслеживание AР с помощью эхокардиографии является распространенным наблюдением. По-видимому, это влияет на мужчин больше, чем на женщин (13% против 8,5%). Распространенность AР увеличивается с возрастом и наиболее распространена после 50 лет. Частота AР в Соединенных Штатах оценивается между 4,9% и 10%.
Как AР развивается и какие клинические симптомы вызывает?
AР индуцирует увеличение объема левого желудочка. Увеличение конечного диастолического объема ЛЖ приводит к дилатации ЛЖ и эксцентрической гипертрофии. Это позволяет выбрасывать больший ударный объем. Общий объем инсульта, вытесняемый ЛЖ у пациентов с АР, представляет собой сумму эффективного объема инсульта и регургитирующего объема. В результате AР связан с большей предварительной загрузкой. Согласно правилу Лапласа, дилатация ЛЖ повышает систолическое напряжение ЛЖ. Это, вместе с более высоким систолическим артериальным давлением, вызванным увеличением общего объема удара вперед, приводит к большей перегрузке.
Сочетание расширения ЛЖ и гипертрофии компенсирует функцию ЛЖ. Однако с течением времени утолщение стенок не успевает за гемодинамической нагрузкой, что приводит к снижению систолической функции и фракции выброса.
Декомпенсация ЛЖ приводит к снижению соответствия и повышению конечного диастолического давления и объема ЛЖ. Давление левого предсердия, легочной артерии, легочной артерии, правого желудочка (ПЖ) и правого предсердия повышается по мере прогрессирования заболевания, но эффективный (прямой) сердечный выброс уменьшается. Из-за застойных явлений в легких возникают симптомы сердечной недостаточности, такие как одышка, ортопноэ и пароксизмальная ночная одышка.
Большая масса ЛЖ требует увеличения использования кислорода миокардом. Кроме того, снижается коронарное перфузионное давление. В результате этого возникает ишемия миокарда и дискомфорт при физической нагрузке в грудной клетке.
Компенсаторные механизмы ЛЖ развиваются недостаточно быстро у лиц с острой тяжелой АР, чтобы приспособиться к регургитантной объемной нагрузке. Быстрое повышение диастолического давления ЛЖ может привести к резкому отеку легких и кардиогенному шоку. В результате резкого резкого повышения объема и давления ЛЖ может развиться даже диастолическая митральная регургитация.
Каковы возможные причины АР?
АР вызвана нарушением коаптации створок аорты, вызванной аномалиями створок аорты, их поддерживающих структур, таких как корень аорты и кольцо, или того и другого.
Первичное заболевание клапанов:
Общие причины включают заболевание кальцифицированного аортального клапана, которое обычно связано со стенозом аорты (АС), но может быть связано с некоторой степенью АР; инфекционный эндокардит, при котором изменяется анатомия створок; и разрыв или рваная рана в восходящей аорте, что приводит к выпадению створок аорты из-за потери поддержки спаек.
АР может быть вызвана врожденным двустворчатым аортальным клапаном (ДАК) из-за недостаточного закрытия или пролапса клапана, в то время как АС является более распространенным последствием ДАК. Менее распространенными причинами врожденной АР являются односпаечные и четырехстворчатые клапаны, а также разрыв фенестрированного клапана.
Пролапс створок аорты развивается у некоторых людей с дефектом межжелудочковой перегородки (ДМЖП). Ревматическое заболевание вызывает фиброзную инфильтрацию створок аорты, что вызывает втягивание, препятствуя нормальному раскрытию во время систолы и закрытию во время диастолы. Слияние спаек может привести к смешанным АС и АР. Ревматическое заболевание митрального клапана часто сопровождается ревматическим заболеванием аортального клапана.
Прогрессирующая АР также может быть вызвана миксоматозной дегенерацией аортального клапана. Вторичная АР может возникнуть из-за утолщения и рубцевания створок аорты, вызванных мембранозным субаортальным стенозом. АР также была задокументирована как осложнение чрескожной баллонной вальвотомии аорты и транскатетерных процедур замены аортального клапана.
Клапанный АР становится все более распространенной в результате структурной деградации биопротезного клапана. Отрыв или разрыв створок аорты является редкой причиной острого АР. Другие менее распространенные причины АР включают системную красную волчанку, болезнь Такаясу, болезнь Уиппла, ревматоидный артрит, анкилозирующий спондилоартрит, артропатию Жаккуда, сифилис, болезнь Крона и лекарства, подавляющие аппетит.
Первичное заболевание корня аорты:
Расширение кольца аорты приводит к разделению створок аорты, что приводит к АР. Возрастные изменения, кистозный медиальный некроз, который часто связан с синдромом Марфана, или несовершенный остеогенез могут вызывать дегенеративные изменения в корне аорты. Анкилозирующий спондилоартрит, болезнь Бехчета, псориатический артрит, артрит, связанный с реактивным артритом, язвенный колит, рецидивирующий полихондрит и гигантоклеточный артериит связаны с расширением корня аорты.
Тяжелая, хроническая системная гипертензия может расширить кольцо аорты, вызывая прогрессирование АР. Ретроградное расслоение аорты может включать и нарушать кольцо аорты, что приводит к АР.
Каковы симптомы и физические признаки у людей с АР?
По истории болезни:
Хронические симптомы АР появляются постепенно, иногда в течение десятилетий. Одышка при физической нагрузке, ортопноэ, пароксизмальная ночная одышка, стенокардия, сердцебиение и пульсация в голове - все это симптомы. Ночная стенокардия возникает, когда сердцебиение замедляется во время сна, что приводит к падению артериального диастолического давления до опасно низких уровней.
При физическом осмотре:
В результате систолической гипертензии и снижения диастолического давления АР связана с расширенным пульсовым давлением. Апикальный импульс ЛЖ гипердинамический и латерально смещенный. Сильный систолический трепет может ощущаться возле основания сердца, надгрудной выемки и над сонными артериями. Огромные объемы переднего хода и низкое диастолическое давление аорты индуцируют его.
S1 является нормальным, тогда как S2 либо приподнят (из-за расширенного корня аорты), либо опущен (когда створки аорты утолщены). Высокочастотный, продуваемый, декресцендный диастолический шум лучше всего слышен в третьем межреберном промежутке на границе левой грудины. Шум АР легче обнаружить ближе к концу выдоха, когда пациент наклоняется вперед.
Шум увеличивается при приседании или изометрической активности и уменьшается при процедурах снижения артериального давления. При умеренном АР этот шум является ранним диастолическим и прогрессирует до голодиастолического с тяжелым АР.
Периферические признаки тяжелой хронической АР в результате увеличения пульсового давления описаны ниже:
- Шум Остина Флинта: Низкочастотный грохочущий среднедиастолический шум лучше всего слышен на вершине. Считается, что это вызвано преждевременным закрытием митрального клапана из-за струи АР.
- Симптом Беккера: Наличие видимой пульсации артерий сетчатки через офтальмоскоп
- Пульс Bisferiens: двухфазный пульс из-за обратного тока крови в ранней диастоле
- Симптом Корригана: Пульс гидроудара с резким растяжением и быстрым коллапсом.
- Симптом де Мюссе: Голова качается с каждой с артериальной пульсацией.
- Симптом Дурозие: систолический шум, слышимый над бедренной артерией, когда она сжата проксимально, и диастолический шум, когда он сжимается дистально с помощью стетоскопа.
- Симптом Герхардта: Пульсации селезенки выявляются при наличии спленомегалии.
- Симптом Хилла: кровяное давление в нижней конечности больше, чем кровяное давление в верхней конечности
- Симптом Мэйна: Падение диастолического артериального давления более 15 мм рт.ст. при поднятии руки
- Симптом Мюллера: Систолическая пульсация язычка
- Симптом Квинке: Капиллярная пульсация (покраснение и бледность лучше всего видны у корня ногтя, когда давление прикладывается к кончику ногтя).
- Симптом Розенбаха: Пульсация печени
- Симптом Траубе: Гулкие систолические и диастолические звуки «пистолетного выстрела» слышны над бедренной артерией
- Следует отметить, что эти одноименные признаки имеют различную чувствительность и специфику. Данные относительно влияния выраженности аортальной регургитации на проявление этих признаков немногочисленны.
При острой АР симптомы и физические результаты связаны с уменьшением объема инсульта. Пациенты с тахикардией, тахипноэ и отеком легких. Поскольку результаты физического обследования острой АР более тонкие, чем результаты хронической АР, диагноз трудно поставить, когда у пациента появляется одышка и шок. Высокий индекс подозрений необходим для быстрой диагностики.
Как оценивается и диагностируется АР?
Проработка регургитации аорты включает в себя следующие тесты.
- Эхокардиография
Основным диагностическим методом является эхокардиография, которая дает точную оценку архитектуры аортального клапана, анатомии корня аорты и ЛЖ.
Хронический АВР характеризуется расширением левого желудочка. До более поздних фаз систолическая функция является нормальной, о чем свидетельствует снижение ФВ или увеличение конечной систолической размерности.
При тяжелом АВ ширина центральной струи превышает 65 % отходящего тракта ЛЖ (ВОЛЖ), объем регургитации — 60 мл/уд, эффективная площадь регургитационного отверстия — более 0,30, фракция регургитации — 50 %, просвет вены Contracta больше 0,6 см, а в проксимальной нисходящей грудной аорте происходит разворот диастолического потока.
У лиц с тяжелым АР непрерывно-волновой доплеровский профиль струи АР указывает на быстрое замедление. Высокий наклон означает, что давления между аортой и ЛЖ выравниваются быстрее во время диастолы.
Как при острой, так и при хронической АР может наблюдаться высокочастотное диастолическое взмахи переднего митрального клапана, вызванное воздействием струи регургитации.
Для диагностики острой АР (ТЭ) может использоваться прикроватная трансторакальная 2-мерная и М-модная эхокардиография (ТТЭ) и/или чреспищеводная эхокардиограмма (ЧПЭ).
- Сердечный магнитный резонанс
МРТ сердца (CMR) является альтернативным методом диагностики, который особенно полезен у лиц, которым требуется дальнейшая оценка, несмотря на эхокардиографию из-за неадекватных акустических окон. Это наиболее точный неинвазивный метод определения конечного систолического объема, диастолического объема и массы ЛЖ. Объемы антеградного и ретроградного потока в восходящей аорте могут быть использованы для точной оценки тяжести АР.
- Катетеризация сердца
Если есть разногласия между клинической картиной и неинвазивной визуализацией, ангиография может предложить информацию о тяжести АР, гемодинамике и архитектуре коронарной артерии. Это влечет за собой быстрое введение контрастного вещества в корень аорты и запись правой и левой передней косой проекций.
Как лечится АР?
Острая АР:
Экстренная операция рекомендуется при тяжелой острой АР. Медицинское лечение ограничено и используется только для кратковременной стабилизации пациента. Для усиления поступательного потока для уменьшения постнагрузки используются внутривенные диуретики и вазодилататоры (такие как нитропруссид натрия). Для улучшения сердечного выброса могут использоваться инотропы, такие как дофамин или добутамин. Бета-блокаторы избегаются, потому что они снижают CO и замедляют частоту сердечных сокращений, давая ЛЖ больше времени для диастолического заполнения. Внутриаортальная баллонная контрпульсация не рекомендуется.
Операция может быть отложена у пациентов с острой АР, вызванной активным инфекционным эндокардитом, которые были гемодинамически стабильны в течение 5-7 дней после начала приема антибиотиков. Однако при возникновении гемодинамической нестабильности или развития абсцесса необходимо провести процедуру.
Хроническая АР:
Мониторинг на протяжении всего течения заболевания: Бессимптомные пациенты с легким или умеренным АР и нормальным размером сердца должны проходить клиническое и эхокардиографическое обследование каждые 12 или 24 месяца. Бессимптомных пациентов с персистирующей тяжелой АР и нормальной функцией ЛЖ следует обследовать каждые 6 мес.
Медикаментозная терапия: Есть несколько показаний для лечения в АР. Вазодилататорное лечение следует использовать для лечения системной артериальной гипертензии, связанной с хроническим АР. Предпочтительно использовать дигидропиридиновые блокаторы кальциевых каналов или ингибиторы ангиотензинпревращающего фермента/блокаторы рецепторов ангиотензина (ACEIs/ARB).
- Стадия хронической АР: хроническая АР классифицируется на 4 стадии на основе Руководства ACC / AHA 2020 года для ведения пациентов с клапанной болезнью сердца:
- Стадия А: Пациенты с риском развития АР. Эти пациенты не имеют гемодинамических последствий или симптомов.
- Стадия B: прогрессирующая АР. Пациенты имеют легкую и умеренную АР, но нормальную систолическую функцию ЛЖ и отсутствие клинических симптомов.
- Стадия C: Бессимптомная тяжелая АР. Пациенты будут иметь ширину струи АР больше или равную 65% пути оттока левого желудочка (LVOT). Стадия C подразделяется далее в зависимости от систолической функции ЛЖ:
- С1: нормальная ФВ ЛЖ (>50%) и легкое и умеренное расширение ЛЖ (СОСРЛЖ <50 мм).
- C2: сниженная ФВ ЛЖ (<50%) с сильным расширением ЛЖ (СОСРЛЖ >50 мм).
- Стадия D: Симптоматическая тяжелая АР. Результаты тяжелой струи АР на эхокардиографии. Он может иметь как нормальный, так и ненормальный ФВ ЛЖ. Симптомы включают одышку при физической нагрузке, стенокардию или сердечную недостаточность.
Хирургическое лечение: Рекомендации по лечению АР основаны на рекомендациях Американской кардиологической ассоциации / Американского колледжа кардиологии 2020 года. Замена аортального клапана (ЗАК) является предпочтительной терапией для лиц с тяжелой симптоматической хронической АР и тяжелой бессимптомной хронической АР с систолической недостаточностью ЛЖ (ФВ ЛЖ 50%).
АР также является жизнеспособным выбором для людей с тяжелой формой АР, которые протекают бессимптомно и имеют нормальную функцию ЛЖ (ФВ ЛЖ 50%), но имеют значительную дилатацию ЛЖ (индекс КСРЛЖ >25 мм/м2 или КСРЛЖ >50 мм).
АР также может быть исследован для пациентов с тяжелой АР, которые протекают бессимптомно и имеют нормальную систолическую функцию ЛЖ в состоянии покоя (ФВ ЛЖ 50%, стадия C1), но имеют растущую значительную дилатацию ЛЖ (концевой диастолический размер ЛЖ >65 мм), учитывая минимальный хирургический риск процедуры.
Несмотря на то, что в руководствах рекомендуется хирургическое вмешательство на клапанах при появлении симптомов, систолической дисфункции левого желудочка или дилатации левого желудочка, более новые исследования, показывающие признаки субклинической дисфункции миокарда и необратимого фиброза миокарда у пациентов с хроническим АР, ставят под сомнение текущие рекомендации по срокам вмешательства.
Прогноз развития АР
Острая АР:
Операционный риск при острой тяжелой регургитации аорты значительно выше, чем при хронической тяжелой аортальной регургитации. Пациенты с острой АР часто имеют отягчающие состояния, такие как инфекционный эндокардит или расслаивающая аневризма, что ухудшает их прогноз.
Хроническая АР:
Даже если АР является тяжелым, бессимптомный хронической АР обычно связан с в целом положительным прогнозом в течение многих лет. Количественные измерения тяжести АР, а также размера ЛЖ и систолической функции являются хорошими предикторами клинического прогноза. Если дисфункция ЛЖ обнаружена рано, до того, как ФВ значительно снизится, до расширения ЛЖ и до появления симптомов, она, скорее всего, будет обратимой. Хирургическое вмешательство требуется до того, как произойдут постоянные изменения, потому что операция улучшает показатели сердечной смертности у людей с высоким риском.
Когда у пациента с АР появляются симптомы, его или ее состояние быстро ухудшается. Застойная сердечная недостаточность, острый отек легких и внезапная смерть — все это возможности. Только 30% людей с симптомами NYHA класса III или IV выживают в течение четырех лет без операции.
Осложнения АР
Ранние стадии хронической АР являются субклиническими, и могут не быть никаких показаний или симптомов. Однако по мере развития заболевания оно оказывает влияние на сердечную гемодинамику и функционирование. Это может вызвать прогрессирующую систолическую дисфункцию левого желудочка, застойную сердечную недостаточность, ишемическую кардиомиопатию, аритмию и, возможно, внезапную смерть. У лиц с симптомами застоя или непереносимостью физических упражнений преимущества операции превышают опасности; следовательно, хирургия клапанов хорошо оправдана для предотвращения проблем.
Заключение
Регургитация аортального клапана (АР) - это клапанное заболевание сердца, характеризующееся недостаточным закрытием аортального клапана, что приводит к рефлюксу крови из аорты в левый желудочек (ЛЖ) во время диастолы.
Регургитация аорты может быть острой (из-за бактериального эндокардита или расслоения аорты) или хронической (из-за врожденного двустворчатого клапана или ревматической лихорадки), и это может быть вызвано дефектом клапанов или аномалией аорты.
Большинство случаев острого АР приводят к быстрому снижению функции ЛЖ, за которым следует отек легких и сердечная декомпенсация. Хроническая АР может компенсироваться в течение длительного времени и становиться симптоматической только тогда, когда возникает левая сердечная недостаточность.
S3 и высокий, декресцендный ранний диастолический шум слышны при аускультации. Расширенное пульсовое давление является еще одним отличительным диагностическим признаком. Наиболее значимым диагностическим инструментом, как для установления диагноза, так и оценки степени заболевания, является эхокардиография.
Консервативная терапия для бессимптомных людей включает в себя контроль симптомов и физическую активность по мере переносимости. Пациенты с симптомами или существенно сниженной функцией ЛЖ нуждаются в хирургическом вмешательстве, чаще всего замене аортального клапана.