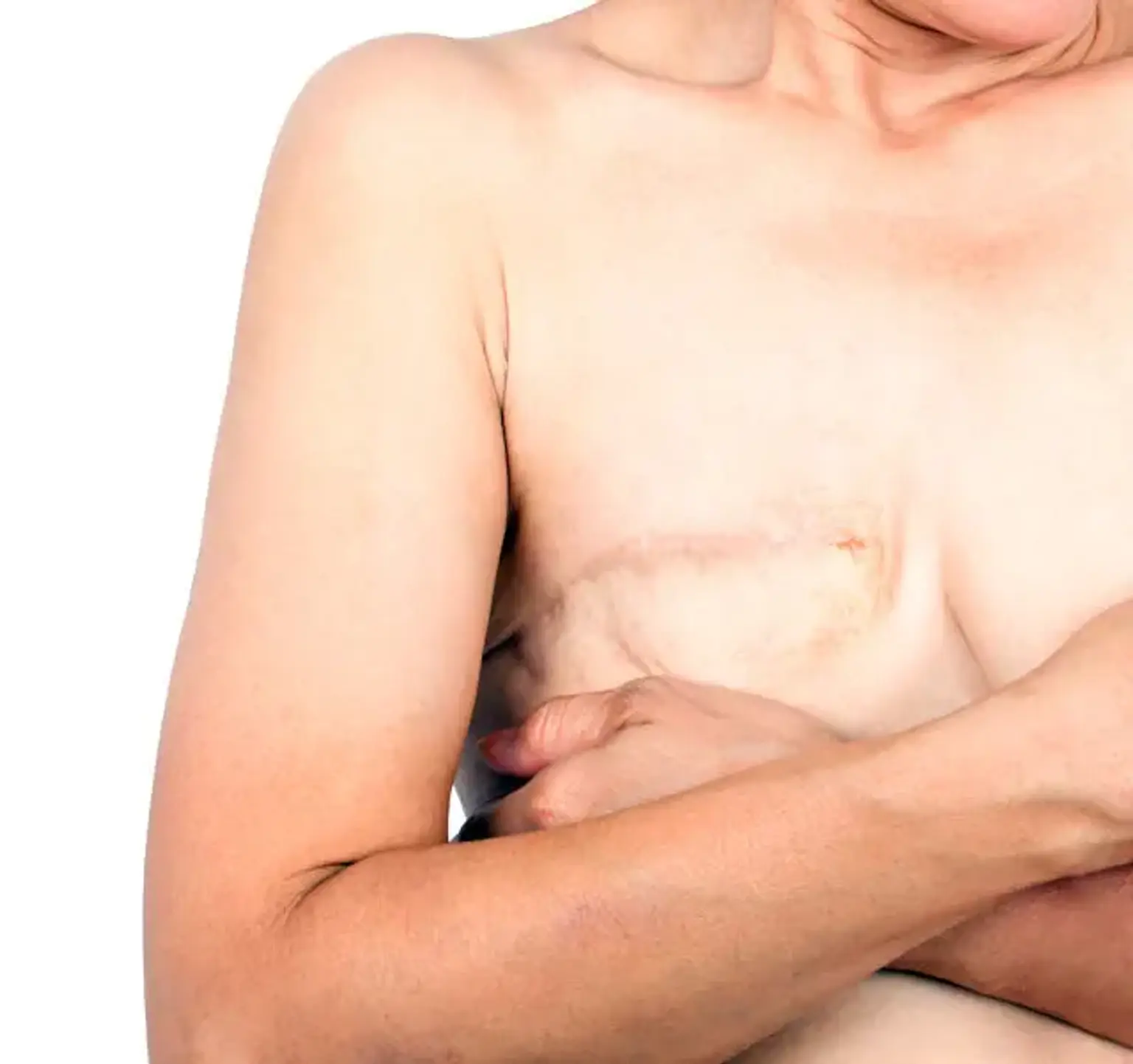
Тотальная мастэктомия
Обзор
Для пациентов, которые являются кандидатами на профилактическую мастэктомию, тотальная мастэктомия является успешной процедурой. При этой операции удаляется большая часть ткани молочной железы, чем при подкожной мастэктомии. Тотальная мастэктомия с быстрой реконструкцией имеет лучшие эстетические результаты, чем подкожная мастэктомия.
Определение тотальной мастэктомии
Мастэктомия - это хирургическая операция, при которой удаляется вся или часть молочной железы. Фраза происходит от греческого слова mastos, что означает «женская грудь», и латинского термина ectomia, что означает «иссечение». Мастэктомия делится на четыре типа: частичная, простая, модифицированная радикальная и радикальная. Мастэктомия с сохранением кожи и мастэктомия с сохранением соска и ареолы - еще два варианта терминологии или метода, которые часто используются в сочетании с реконструкцией молочной железы.
Анатомия и физиология
Молочная железа расположена на передней грудной стенке и находится над большой грудной мышцей. Верхняя граница груди взрослой женщины простирается ниже инфрамаммарной складки, приближаясь к уровню второго или третьего ребра. Грудинная граница является медиальной границей молочной железы. Латерально грудь простирается до средней подмышечной линии. Сзади примерно две трети грудины покрывает большая грудная мышца, а оставшаяся часть покрывает переднюю зубчатую мышцу и верхнюю часть косой мышцы живота.
Подмышечный хвост Спенса относится к области верхней части груди, которая простирается выше-латерально к подмышечной впадине. Молочная железа разделена на четыре квадранта, что позволяет единообразно описывать результаты физикального обследования или визуализации молочной железы.
Верхний внутренний, верхний наружный, нижний внутренний и нижний наружный - это четыре квадранта. Верхний наружный квадрант молочной железы содержит основную часть ткани молочной железы, включая подмышечный хвост Спенса. В результате он является наиболее распространенным местом локализации рака молочной железы.
Грудь состоит из ткани молочной железы и окружена подкожной жировой клетчаткой и кожей, а также поверхностным и глубоким фасциальными слоями. Поверхностный слой фасции проникает глубоко в дерму и покрывает переднюю часть груди, а затем распространяется на медиальную и латеральную части груди. Глубокий слой поверхностной фасции покрывает заднюю поверхность груди и располагается перед большой грудной фасцией.
Суспензионные связки Купера - это волокнистые полосы соединительной ткани, которые проходят через паренхиму молочной железы и входят перпендикулярно дерме из глубокого слоя поверхностной фасции. Птоз молочной железы возникает из-за недостаточной прочности этих связок. Ткань молочной железы состоит из эпителиальных паренхимальных частей, а также стромальной ткани.
Эпителиальный компонент составляет от 10 до 15% от общего объема груди, а остальная часть состоит из стромальных частей. Строма молочной железы состоит из 15-20 долей, которые далее подразделяются на 20-40 долек. Дольки состоят из тубулоальвеолярных желез, которые ветвятся. В промежутках между отдельными долями видна жировая ткань. Каждая доля впадает в большой молочный проток, который проходит до самого соска.
Несколько вен, движущихся медиально и латерально, а также несколько более глубоких проникающих сосудов, которые должны пройти через мышцы грудной стенки, прежде чем достичь молочной железы, дают кровь к груди. Внутренняя молочная артерия дает начало нескольким перфорирующим ветвям в середине. Эти две-четыре передние межреберные перфорирующие артерии входят в ткань молочной железы как медиальные грудные артерии после прохождения через большую грудную мышцу.
Боковые ветви задних межреберных артерий и ветви подмышечной артерии, включая латеральную грудную артерию и грудные ветви торакоакромиальной артерии, снабжают грудь кровью. Чтобы достичь груди, латеральные сосуды петляют через верхнюю и боковую границы грудной мышцы.
Венозный дренаж обычно следует за артериальным снабжением, причем большая часть дренажа направляется к подмышечной впадине. Перфорирующие ветви внутренней грудной вены, притоки подмышечной вены и перфорантные ветви задних межреберных вен обеспечивают большую часть венозного дренажа. Поскольку лимфатические каналы часто следуют по пути кровеносных сосудов, знание венозного дренажа является жизненно важным. Этот лимфатический отток важен, поскольку он представляет собой возможный путь распространения рака по лимфатическим и венозным каналам.
В 95% случаев лимфодренаж молочной железы происходит через подмышечную впадину. Анатомы и хирурги несколько расходятся в описании группировки лимфатических узлов. Как правило, подмышечные узлы определяются по их связи с грудино-ключично-сосцевидной мышцей. Лимфатические узлы первого уровня - это те, которые расположены латеральнее или ниже нижней границы грудино-ключично-сосцевидной мышцы и часто включают группы наружных грудных, подмышечных и лопаточных лимфатических узлов.
Группа центральных лимфатических узлов и, вероятно, некоторые из подключичных узлов располагаются глубоко от малой грудной мышцы в лимфатических узлах уровня II. Подключичные лимфатические узлы расположены медиальнее или выше верхней границы грудино-ключично-сосцевидной мышцы в подмышечных узлах III уровня. Узлы Роттера или межгрудные узлы, которые располагаются между большой и малой грудными мышцами, также обычно определяются хирургами.
Эти узлы Роттера могут оттекать дальше в группы центральных или подключичных узлов, что указывает на предполагаемый «пропускной канал» для опухолевых клеток, распространяющихся от молочной железы к узлам уровня III, избегая при этом уровней I и II. Внутренняя молочная цепь, латеральная и медиальная интрамаммарные области, межгрудная область и бассейн подключичных лимфатических узлов - другие места лимфатического дренажа.
Показания
Диагноз рака молочной железы является наиболее распространенной причиной для проведения мастэктомии. В большинстве случаев краеугольным камнем лечения рака молочной железы является целенаправленное хирургическое лечение (мастэктомия или консервативная операция на молочной железе), которое может сочетаться с неоадъювантной или адъювантной терапией, такой как лучевая, химиотерапия, препараты-антагонисты гормонов или их комбинация.
Параметры опухоли, такие как размер и расположение, а также желание пациента, играют важную роль в процессе принятия решений, учитывая, что во многих случаях показатели выживаемости среди пациентов после мастэктомии или лампэктомии с адъювантной лучевой терапией сопоставимы.
Короче говоря, рак молочной железы может иметь как инвазивную, так и неинвазивную гистологию. Инвазивная протоковая карцинома является наиболее частым видом рака молочной железы, составляя примерно 85% всех инвазивных раков молочной железы. В отличие от него, инвазивная дольковая карцинома и другие редкие виды гистологии, такие как саркома молочной железы или лимфома, распространены значительно меньше.
К неинвазивным карциномам молочной железы относятся протоковая карцинома на месте (in situ) и дольковая карцинома на месте (in situ). Последняя часто рассматривается как фактор риска для будущего рака молочной железы и может быть лучше классифицирована как доброкачественное заболевание-предшественник.
Пациентки с болезнью Педжета молочной железы также могут быть кандидатами на мастэктомию. Болезнь Педжета - это редкий вид рака молочной железы, при котором опухолевые клетки обнаруживаются в эпидермисе сосково-ареолярного комплекса. Хотя заболевание может ограничиваться одним местом, у 80-90% пациенток наблюдается сопутствующая злокачественная опухоль в других местах пораженной молочной железы.
Обычным методом хирургического лечения болезни Педжета была тотальная мастэктомия с биопсией подмышечного сторожевого узла. При сочетании с лучевой терапией всей молочной железы центральная лампэктомия с полным иссечением сосково-ареолярного комплекса была показана успешной для местного контроля у пациенток без других видов рака в молочной железе.
Из-за количества и распространения болезни мастэктомия может быть показана пациентам, чье заболевание является мультифокальным или мультицентрическим внутри молочной железы. Кроме того, во многих случаях мастэктомия может оказаться эффективной пациентам с прогрессирующим локорегиональным заболеванием, таким как большие первичные опухоли (T2 опухоли более 5 см) и поражение кожи или грудной стенки.
Из-за опухолевой нагрузки внутри кожных лимфатических путей и более распространенным вовлечением лежащей в основе паренхимы молочной железы, пациентки с воспалительным раком молочной железы лечатся мастэктомией в дополнение к системной химиотерапии и лучевой терапии.
Пациентки, которым была проведена операция по сохранению груди (лампэктомия или частичная мастэктомия) и у которых края поражены опухолевыми клетками, могут быть кандидатами на мастэктомию, если повторное иссечение краев не удается или невозможно с технической или эстетической точки зрения. Четкие или отрицательные поля после удаления исходной опухоли являются важным компонентом в снижении вероятности рецидива. Мастэктомия также рекомендуется пациенткам с рецидивирующим раком молочной железы, которым ранее проводилась люмпэктомия и лучевая терапия.
В редких случаях мастэктомия может быть вариантом снижения риска или профилактики у пациенток, у которых нет диагноза рака. Пациентки, у которых обнаружена опасная генетическая мутация BRCA, подвергаются повышенному риску развития рака молочной железы на протяжении всей своей жизни. У носителей мутаций генов BRCA1 или BRCA2 вероятность развития рака молочной железы в течение жизни составляет 80-85%.
Противопоказания
Мастэктомия может быть выполнена безопасно и легко в большинстве случаев, если это требуется с медицинской точки зрения. Существует несколько критических переменных, которые следует рассматривать как противопоказания к операции. Они часто делятся на две категории: системные и локорегиональные. Мастэктомия может быть противопоказана пациенткам, у которых диагностировано отдаленное метастатическое заболевание.
Кроме того, из-за тяжести общего состояния здоровья и низкого статуса работоспособности ослабленные или пожилые пациентки с серьезными медицинскими сопутствующими заболеваниями или системной недостаточностью органов могут не быть кандидатами на операцию. Пациентки с высоким риском смерти в результате операции или анестезии не подходят для операции. Мастэктомия может быть сравнительно противопоказана пациентам с прогрессирующим локорегиональным заболеванием на момент постановки диагноза, если есть поражение кожи или грудной стенки и опасения по поводу возможности герметизации хирургического разреза или получения отрицательного хирургического края.
В некоторых случаях неоадъювантная химиотерапия, лучевая или эндокринная терапия могут быть полезны для уменьшения объема или степени местного заболевания и возможности проведения операции.
Оборудование
Острое рассечение с помощью скальпеля или ножничного метода может быть использовано для проведения мастэктомии. Другой вариант - использование энергетического устройства, такого как электрокаутера или одно из нескольких ультразвуковых аппаратов, для отделения молочной железы от поверхностных тканей и удаления задних прикреплений к грудной клетке.
Часто используется стандартное общехирургическое оборудование, такое как ретракторы и отсос. Временный, закрытый всасывающий дренаж (например, дренаж Джексона Пратта) может быть установлен в раневое ложе по усмотрению хирурга, чтобы уменьшить скорость развития серомы. Для закрытия дефекта и разреза при мастэктомии чаще всего используется рассасывающийся шов.
Биопсия подмышечного сторожевого лимфатического узла часто используется в постановочных целях после заключительной операции на груди. Большинство хирургов используют двойной трассирующий подход, который обычно предполагает использование коллоида технеция серы, который вводится в молочную железу предоперационно отделением ядерной медицины радиологического отделения.
Многие хирурги вводят в молочную железу интраоперационно краситель критического синего цвета, такой как метиленовый синий или изосульфановый синий, чтобы помочь определить подмышечные сторожевые лимфатические узлы. Чтобы выявить поглощение ядерного трейсера в подмышечной впадине и направить диссекцию и исследование этой области для биопсии, необходимо использовать гамма-зонд.
Персонал
Лечение рака молочной железы является сложной задачей, требующей участия многопрофильной и межпрофессиональной команды. Мастэктомия часто выполняется главным хирургом или хирургом-онкологом. В операциях по мастэктомии участвуют периоперационный медперсонал, анестезиологи, хирургические технологи или ассистенты хирургов.
Радиолог или техник ядерной медицины обычно занимается периоперационным введением сернокислого технеция в рамках картирования дозорных лимфатических узлов для пациентов, которым требуется биопсия подмышечных узлов во время мастэктомии. Пластический хирург часто работает вместе с общим хирургом или хирургом молочной железы для проведения правильной реконструктивной операции, которая основывается на многих характеристиках пациента, у пациентов, которым проводятся реконструктивные операции.
Кроме того, большинство пациенток, которым проводится мастэктомия, больны раком, и их команда послеоперационного ухода включает медицинскую онкологию и, возможно, радиационную онкологию. После мастэктомии пациенткам может потребоваться помощь медсестер на дому, а также физическая или трудовая терапия для максимального восстановления способности к повседневной деятельности.
Подготовка
Мастэктомия часто является плановой операцией, и пациентки должны явиться в больницу или хирургическое учреждение в день проведения операции. Пациенткам, подвергающимся мастэктомии, с или без подмышечной операции или реконструкции, рекомендуется предоперационная антибиотикотерапия, чтобы снизить риск инфицирования операционного участка; это консенсусное заявление было выпущено Американским обществом грудных хирургов в 2017 году и было изменено. Если у пациентки нет аллергии на пенициллин или в анамнезе нет метициллин-резистентной инфекции золотистого стафилококка, антибиотиком выбора для профилактики является цефалоспорин первого поколения.
После введения анестезии пациентку укладывают в операционной в положение лежа, обнажают грудь, грудную клетку, подмышечную впадину и верхнюю часть руки. Многие хирурги включают в операционное поле контралатеральную грудь. Место операции стерильно обрабатывается с использованием средств, снижающих присутствие кожной флоры и риск инфицирования места операции. Для хирургической антисептики обычно используются средства для предварительной обработки кожи на основе спирта, такие как хлоргексидина глюконат.
Хирурги должны подготовить пациентов к операции и обсудить с ними ожидаемое послеоперационное течение и уход в периоперационный период. Многие хирурги предпочитают устанавливать дренаж во время мастэктомии для удаления жидкости, которая может скопиться в раневом ложе, и для улучшения прилегания лоскута к грудной стенке. Пациенткам полезно получить инструкции по уходу за дренажом, а также вести точный журнал оттока жидкости. Пациентки также должны быть проконсультированы относительно послеоперационных ограничений, таких как подъем тяжестей, вождение автомобиля, и любых других ограничений в начальный период восстановления.
Техника
В то время как хирургическое удаление молочной железы началось еще в 18 веке, Уильям Холстед в 1894 году подробно описал свой подход к радикальной мастэктомии, заявив, что "подозрительная ткань должна быть удалена одним куском". Эта агрессивная процедура представляет собой тотальную резекцию молочной железы en bloc, включая большую грудную мышцу и региональные лимфатические пути.
При этой операции терялось большое количество кожи, и для закрытия дефекта грудной клетки часто требовалась пересадка кожи. В результате такого лечения женщины оставались с серьезными пороками развития и нарушениями. В результате были внесены многочисленные усовершенствования в процедуру, чтобы уменьшить болезненность операции.
Дэвид Пэти в 1940-х годах усовершенствовал радикальную мастэктомию по Холстеду, сохранив грудную мышцу, и его результаты были хорошими, поскольку после операции было меньше таких проблем, как дискомфорт, лимфедема и нарушения движений верхних конечностей.
В 1972 году Джон Мэдден определил современные критерии для мастэктомии. Этот метод предполагает создание эллиптического разреза вокруг молочной железы, включая ареолярный комплекс соска, с сохранением места расположения опухоли в качестве ориентира. Ткань молочной железы отделяется от кожных лоскутов и резецируется через основную грудную фасцию, при этом обе грудные мышцы сохраняются.
В результате требуется минимальное повреждение соседних нервно-сосудистых и лимфатических тканей. Модифицированная радикальная мастэктомия по Маддену первоначально включала подмышечную лимфаденэктомию I-III уровня для целей стадирования, и предполагалось, что это также имеет терапевтическое преимущество. Тотальная мастэктомия, в отличие от модифицированной радикальной мастэктомии, подразумевает хирургическое удаление всей ткани молочной железы. Однако при этом нет необходимости в иссечении подмышечных узлов.
Некоторые пациентки, решившие провести реконструкцию груди, могут быть кандидатами на мастэктомию с сохранением кожи и сосков, поскольку реконструктивные процедуры усовершенствовались и стали более популярными. Какой бы метод ни использовался, онкологические принципы превалируют над эстетическими соображениями. Мастэктомия с сохранением кожи, как следует из названия, предназначена для сохранения здоровой кожной оболочки для быстрой реконструкции груди, если удается установить приемлемые границы.
При мастэктомии с сохранением соска удаляется ткань молочной железы и грудная фасция, при этом сосково-ареолярный комплекс и вся кожная оболочка молочной железы остаются нетронутыми. Этому хирургическому методу подвергаются только пациентки, которым требуется срочная реконструкция молочной железы. При использовании этого метода очень важно поддерживать кровоток в сосково-ареолярном комплексе, чтобы избежать ишемии или коллапса лоскута.
Все вышеупомянутые процедуры мастэктомии создают однородные лоскуты путем иссечения чуть выше поверхностного слоя поверхностной фасции молочной железы. Соответствующая толщина лоскута является предметом жарких споров, конечной целью которых является удаление всех возможных тканей молочной железы при сохранении жизнеспособности кожи.
Как уже говорилось ранее, независимо от стиля или расположения разреза кожи, иссечение при мастэктомии должно продолжаться до анатомических границ молочной железы. Пока хирург оттягивает ткань молочной железы от окружающих тканей, лоскуты поднимаются и оттягиваются под прямым углом к грудной клетке. Кожный лоскут поднимается выше ключицы, латерально - до передней границы latissimus dorsi (широчайшая мышца спины), медиально - до границы грудинных мышц и ниже - чуть ниже инфрамаммарной складки.
После иссечения накладывающихся лоскутов грудь иссекается вместе с большой грудной мышцей, работая от суперомедиальной до инферолатеральной границы. В раневое ложе за кожными лоскутами часто имплантируется закрытый отсасывающий дренаж, а разрез закрывается в два слоя рассасывающимся швом.
Осложнения
В большинстве случаев пациентки переносят мастэктомию успешно, с незначительной заболеваемостью и смертностью. Однако возможен ряд трудностей. К ним относятся образование серомы или гематомы, раневая инфекция, дезинтеграция или некроз кожного лоскута, лимфедема. Серома - это скопление жидкости в хирургически образованной полости, вызванное пересечением сосудов и лимфатических сосудов. Чтобы снизить частоту развития серомы, большинство хирургов используют закрытые отсасывающие дренажи под кожными лоскутами. Примерно у 8% людей после операции на молочной железе развивается инфекция в месте операции.
Золотистый стафилококк и эпидермис стрептококка являются наиболее распространенными микроорганизмами, и инфекции следует лечить соответствующими антибиотиками, с открытием или без открытия раны. Аналогичным образом, некроз лоскута поражает примерно 8% пациентов и связан с недостаточным притоком крови к лоскуту, закрытием раны под нагрузкой, ожирением и стилем разреза (вертикальный против поперечного). Некроз лечится дебридментом и, при необходимости, покрытием кожным трансплантатом. Лимфедема стала менее распространенной после внедрения модифицированных методов мастэктомии.
С зарегистрированной распространенностью более 20%, иссечение подмышечных лимфатических узлов является наиболее основным фактором риска развития лимфедемы. Лимфедема развивается у 3,5-11% пациенток, которым проводится биопсия сторожевого лимфатического узла. Раннее вмешательство с использованием методов физиотерапии и декомпрессивного массажа у лиц, у которых развивается лимфедема, может помочь предотвратить ее развитие и в некоторых ситуациях свести к минимуму.
Заключение
Полная мастэктомия - это хирургическая операция, при которой удаляется вся грудь, включая ткань молочной железы, сосок, ареолу и кожу, для лечения рака молочной железы. Этот метод, также известный как простая мастэктомия, может быть полезен для пациентки с тяжелой формой рака, которой не подходит люмпэктомия или частичная мастэктомия. Для большего спокойствия некоторые пациентки выбирают полную мастэктомию, а не операцию по сохранению груди, например, люмпэктомию.
Другие предпочитают делать операцию в качестве профилактического шага, даже если у них не был диагностирован рак молочной железы - потому что у них есть генетическая предрасположенность или они подвергаются высокому риску заболеть этим заболеванием.