Нет никаких сомнений в том, что рак является одним из самых сложных заболеваний, с которыми сталкивалось человечество. От услышанного диагноза «У вас рак» до обсуждения вариантов лечения — все это представляет собой довольно долгий и напряженный путь.
Однако некоторые виды рака более смертельны и труднее поддаются лечению, чем другие. И сегодняшняя тема — один из самых агрессивных видов рака. Это рак поджелудочной железы.
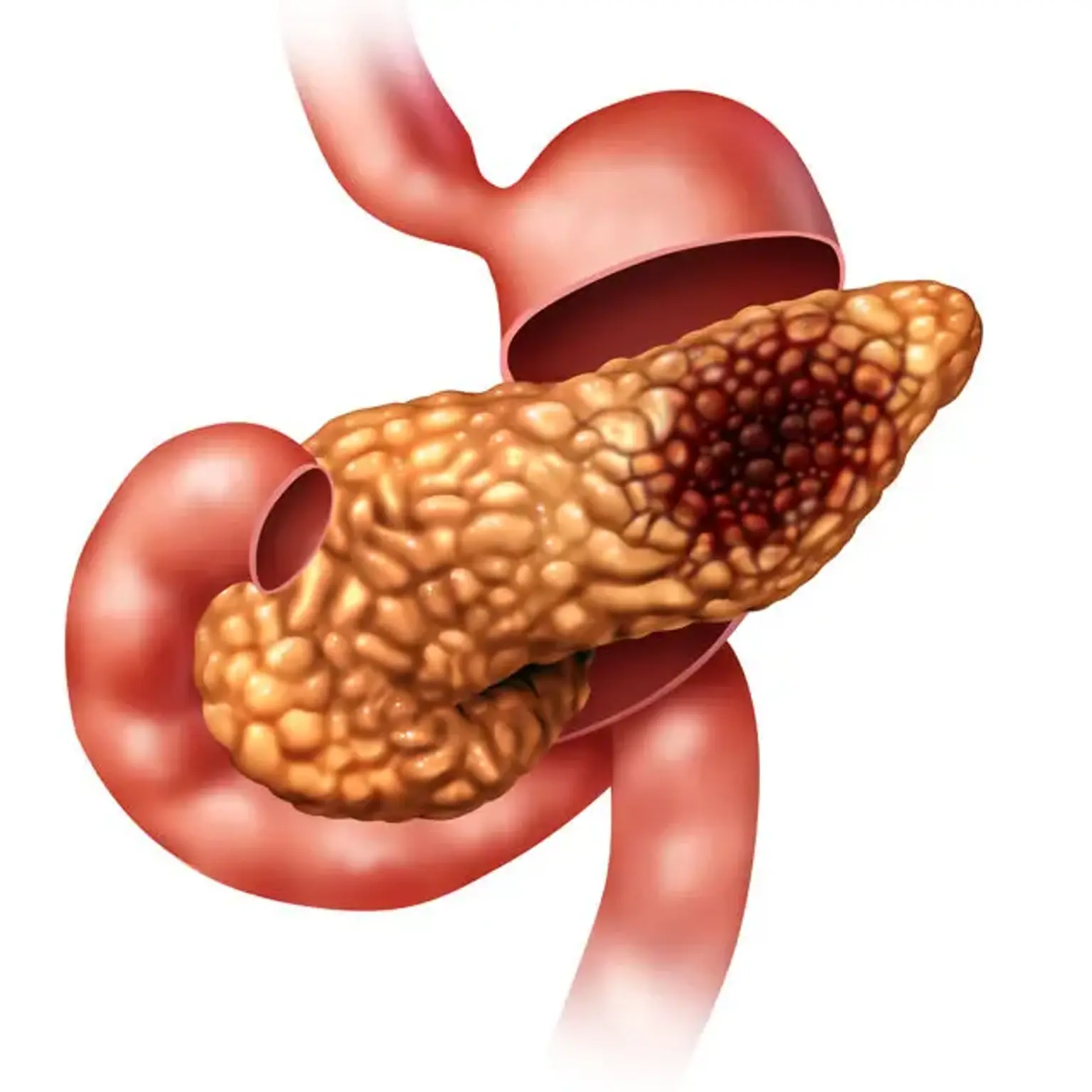
Что такое рак поджелудочной железы?
Рак поджелудочной железы — это тип рака, который возникает, когда клетки поджелудочной железы, железистого органа, расположенного за нижней частью желудка, начинают бесконтрольно размножаться и делиться, пока не образуют опухолевую массу. Это неконтролируемое деление обычно происходит, когда в этих клетках развиваются мутации ДНК.