Det råder ingen tvekan om att cancer är en av de svåraste sjukdomarna som mänskligheten står inför. Från diagnosen "du har cancer" till att diskutera behandlingsalternativ är allt en ganska lång och krävande resa.
Vissa cancerformer är dock dödligare och svårare att behandla än andra. Och dagens ämne är en av de mest aggressiva cancerformerna. Det är bukspottkörtelcancer.
Vad är bukspottkörtelcancer?
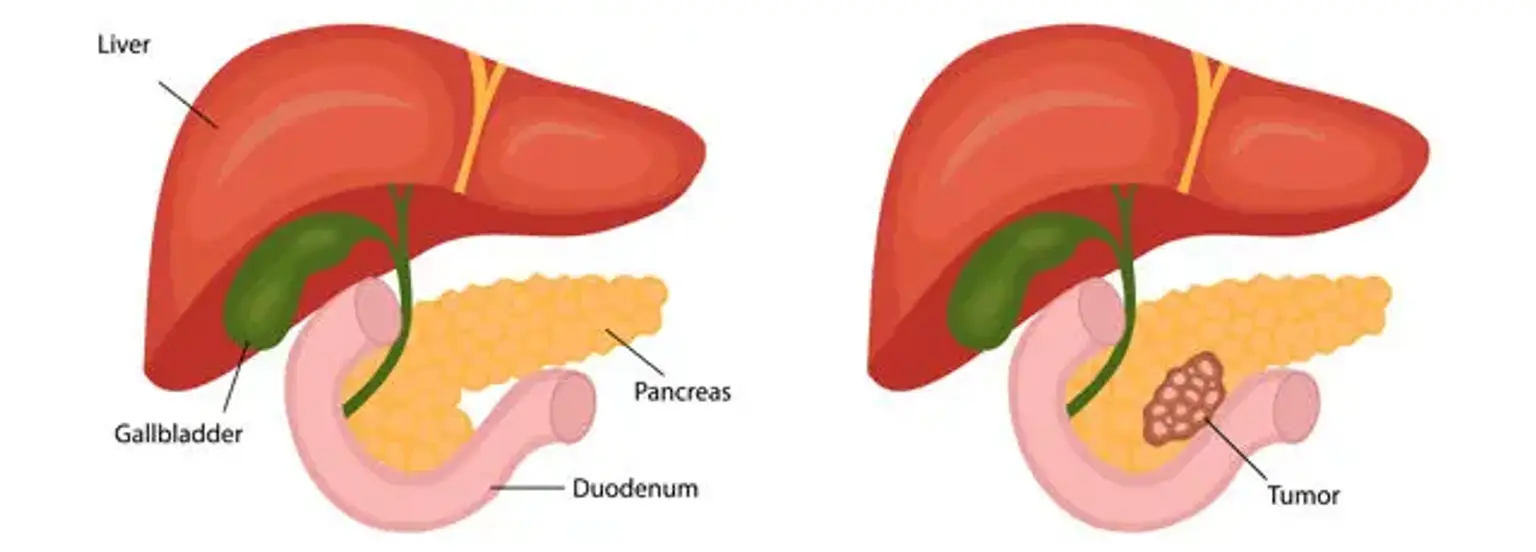
Bukspottkörtelcancer är den typ av cancer som utvecklas när cellerna i bukspottkörteln, en körtel som ligger bakom den nedre delen av magen, börjar föröka sig och bli okontrollerbara tills de bildar en massa. Denna okontrollerade delning sker vanligtvis när dessa celler utvecklar DNA-mutationer.
En cells DNA-kod talar vanligtvis om för cellen vad den ska göra, och i fallet med denna mutation talar den om för cellen att dela sig okontrollerbart och fortsätta leva efter sin livstid. Dessa ackumulerade celler bildar sedan en massa.
Om de inte behandlas invaderar dessa cancerceller närliggande vävnader och sprider sig genom blodet till andra delar av bukspottkörteln eller andra organ.
Bukspottkörteln är en mycket viktig organ. Den är 15 cm lång och ser ut som en päron som ligger på sin sida. Den producerar matsmältningsenzymer som hjälper kroppen att smälta mat och absorbera nödvändiga näringsämnen. Den utsöndrar också insulinhormonet, som hjälper kroppen att bearbeta och kontrollera blodsockret.
Det finns olika typer av bukspottkörteltumörer. Den vanligaste typen uppstår från cellerna som klär kanalerna som bär bukspottkörtelens enzymer till tolvfingertarmen och kallas "pankreatic ductal adenocarcinoma". Det står för cirka 90% av fallen. Och mindre vanligt, cirka 1-2% av fallen av bukspottkörtelcancer är "neuroendokrina tumörer" som uppstår från de hormonproducerande cellerna i bukspottkörteln, och lyckligtvis är de mindre aggressiva än adenocarcinoma.
Aggressiviteten hos bukspottkörtelcancer ligger i att upptäcka den i de sena stadierna när den har spridit sig till andra organ eftersom den visar få symtom som andra sjukdomar kan presentera. Den upptäcks sällan i de tidiga stadierna när den är mest botbar.
Epidemiologi
I Nordamerika, Västeuropa, Europa och Australien / Nya Zeeland är förekomsten av bukspottkörtelcancer högst hos både män och kvinnor. Centralafrika och sydcentrala Asien har lägst förekomstnivåer.
Det finns vissa könsskillnader runt om i världen. Män löper störst risk att drabbas av bukspottkörtelcancer i Armenien, Tjeckien, Slovakien, Ungern, Japan och Litauen. Pakistan och Guinea har lägst risk för män. Nordamerika, Västeuropa, norra Europa och Australien / Nya Zeeland har högst förekomstnivåer hos kvinnor. Kvinnor har de lägsta nivåerna i Centralafrika och Polynesien.
Förekomstnivåerna för båda könen ökar med ålder, med den högsta förekomsten hos personer över 70 år. Ungefär 90% av alla fall av bukspottkörtelcancer inträffar hos personer över 55 år.
Riskfaktorer för bukspottkörtelcancer
Det är ännu inte klart vad som orsakar bukspottkörtelcancer, men läkare har hittat vissa korrelerade riskfaktorer som kan öka risken för bukspottkörtelcancer, såsom rökning och vissa ärftliga genmutationer.
Andra riskfaktorer är:
- Övervikt.
- Diabetes.
- Kronisk inflammation i bukspottkörteln "kronisk pankreatit".
- Familjehistorik av bukspottkörtelcancer.
- Familjehistorik av genetiska syndrom som Lynch syndrom och ärftligt malign melanom syndrom eller genetiska mutationer som BRCA2 genmutation.
- Ålder, eftersom de flesta människor vanligtvis diagnostiseras efter 65 års ålder. Det förekommer sällan under 40 år.
Överraskande nog visade en stor studie att kombinationen av flera riskfaktorer, som rökning, långvarig diabetes och dålig kost, ökar risken för bukspottkörtelcancer mer än att ha bara en riskfaktor.
Symtom på bukspottkörtelcancer
Symtom som är tillräckligt specifika för att diagnostisera bukspottkörtelcancer visas inte förrän sjukdomen har nått en avancerad stadium, och dessa inkluderar:
- Buksmärta som strålar ut till ryggen.
- Aptitlöshet.
- Oavsiktlig viktnedgång.
- Trötthet.
- Diarré.
- Gulsot, en gulning av huden och ögonvitorna.
- Bleka avföring.
- Mörk urin.
- Kliande hud.
- Blodpropp.
- Nyligen diagnoserad diabetes eller svår kontroll av befintlig diabetes.
Patienter med pankreascancer adenocarcinom presenterar ofta med smärtfri ikterus (70%) på grund av hindring av den vanliga gallgången av tumören i huvudet av bukspottkörteln. Viktnedgång förekommer hos cirka 90% av patienterna. Cirka 75% av människor upplever buksmärta.
Anorexi, palpabel icke-öm förstorad gallblåsa, acholisk avföring och mörk urin är symtom på galla i huden. Patienter kan ha återkommande djup ventrombos (DVT) på grund av hyperkoagulabilitet, vilket får läkare att misstänka malignitet och genomföra fullständig cancerundersökning.
När sjukdomen fortskrider orsakar den flera komplikationer som:
Ikterus. När massan växer större över tid blockerar den leverns gallgång, vilket orsakar gulfärgning av huden och ögonen, bleka avföring och mörk urin.
Tarmobstruktion. När den växande tumören når den första delen av tunntarmen, även kallad duodenum, blockerar den flödet av fördelad mat från magen till tunntarmen.
Viktnedgång. Det är känt som cancerkakeksi. När tumören växer, pressar den på tarmarna och magen, vilket gör det svårt att äta, dränerar kroppens energi, orsakar svår illamående och kräkningar och påverkar matsmältningen.
Smärta. Det orsakas också av den kontinuerliga tillväxten av tumören, vilket som ett resultat pressar på nerverna. Analgetika kan hjälpa till att lindra smärtan. Läkare rekommenderar också kemoterapi eller strålbehandling för att bromsa tumörtillväxten och lindra den outhärdliga smärtan.
Diagnos
Diagnosen bör bekräftas med några tester, inklusive:
- Bildundersökningar såsom CT, MRI och PET.
- Endoskopisk ultraljudsundersökning.
- Biopsi; tagning av en vävnadsprov.
- Blodprov som letar efter specifika tumörmarkörer som CA19-9, som används för att behandla pankreascancer.
När pankreascancer adenocarcinom misstänks är multidetektorberäknad tomografi (MDCT) den bästa bildmodaliteten för att diagnostisera och bedöma sjukdomens omfattning, inklusive perivaskulär utbredning och fjärrmetastaser. MDCT förutsäger resektabilitet 77% av tiden och irresekabilitet 93% av tiden.
Multidetektor-CT-protokollet för pankreatisk bildbehandling använder en multiphasisk bildbehandlingsprocedur som inkluderar en sen arteriell fas och en portal venös fas efter intravenös kontrastadministration. Den sena arteriella eller pankreatiska fasen erhålls 35 till 50 sekunder efter injektionen och möjliggör den mest exakta bedömningen av pankreasparenkymet.
Den portal venösa fasen erhålls 60 till 90 sekunder efter administration av intravenöst (IV) kontrastmedel och erbjuder den bästa bedömningen av venös arkitektur och identifiering av lever- och fjärrmetastatisk sjukdom.
Vatten kan användas som oral kontrast. Oralt bariumkontrast används vanligtvis inte eftersom det stör bedömningen av vaskulär arkitektur och inkapsling. Multiplanar reformerade bilder i koronala och sagittala plan, maximal intensitetsprojektionsbilder och volymrenderade bilder är användbara för att bättre identifiera vaskulära kuvert och strikturer.
Abdominal MRI / MRCP med IV-kontrastmedel är också utmärkt vid preoperativ undersökning av pankreascancer och bedömning av vaskulär invasion. MRI är mer känslig för att identifiera metastatisk leversjukdom, med en känslighet på 100% jämfört med CT:s 80%. En typisk multiphasisk post-kontrastbildteknik används också i MRI.
Det finns en liten grupp av pankreascancer som visar liknande attenuation på CT-skanningen, vilket gör den mer synlig på MRI. Om pankreascancer starkt misstänks och CT-skanningen är negativ är det dags att begära ytterligare bildbehandling, såsom en abdominal MRI med IV-kontrast.
Nackdelen med MRI är att bilderna är av dålig kvalitet om patienten inte följer andningsinstruktionerna eller har svårt att hålla andan. CT-skanningar är betydligt snabbare att genomföra och kräver inte en betydande mängd andningshållning.
Ultraljud har liten användning i pankreatisk bildbehandling. På grund av intestinal gas är det ofta svårt att visualisera pankreas sonografiskt. Ultraljud kan identifiera sekundär biliär ductal dilatation vid pankreascancer, men det är mindre effektivt vid upptäckt av den pankreatiska massan själv.
ERCP med endoskopisk ultraljud och små nålaspirationer av misstänkta lesioner för patologiska prover kan utföras. Men en pankreatisk massa kräver inte biopsibekräftelse och excision kan utföras omedelbart efter en grundlig utredning.
Endoskopisk ultraljudundersökning, en procedur utförd av gastroenterologer, kan definiera den pankreatiska massan och användas för att ta biopsier av tumören under ultraljudsvägledning.
Endoskopisk retrograd kolangiopankreatografi (ERCP) är en undersökning som använder en endoskop för att injicera ett kontrastmedel i gall- och pankreasgångarna. Det är möjligt att bestämma graden av gall- eller pankreasblockering. I vissa fall kan en biliär stent hjälpa till att lindra gulsotssymtom.
Behandling av bukspottkörtelcancer
Patienter med bukspottkörtelcancer gynnas av expertis från ett multidisciplinärt team som inkluderar onkologer, kirurger, radiologer, gastroenterologer, strålonkologer, patologer, smärtlindringsspecialister, socialarbetare, nutritionister och (vid behov) palliativa vårdläkare.
Bukspottkörtelcancer är en komplex sjukdom på många nivåer, inklusive molekylär, patologisk och klinisk. Många faktorer påverkar patientens svar på terapi och resultat, inklusive biologin i deras cancer, deras prestandastatus och mönstret för sjukdomsutvecklingen.
Behandling av bukspottkörtelcancer beror på tumörens stadium och plats samt patientens allmänna hälsa. Det ultimata målet med behandlingen är att eliminera cancer så mycket som möjligt. Om detta inte är fallet är målet att erbjuda den bästa möjliga livskvaliteten, sakta ner tumörtillväxten eller minska tumörstorleken.
Behandling kan vara antingen kirurgisk eller icke-kirurgisk. Låt oss börja med operationer. Två allmänna operationer kan utföras:
- Kurativ kirurgi: när det är möjligt att avlägsna alla tumörer enligt tester, klinisk bedömning och patientens allmänna hälsa.
- Palliativ kirurgi: När cancern är för utbredd och inte kan avlägsnas helt. Det utförs vanligtvis för att lindra symtom och förhindra möjliga komplikationer.
När det anses lokalt avancerat är pankreasadenokarcinom per definition ooperabel. Neoadjuvant behandling med kemoterapi och/eller strålning föredras vanligtvis i detta läge. Behandling med kemoterapi varar i cirka.
kirurgi
Kirurgisk behandling av pankreascancer kan variera beroende på tumörens placering.
- För tumörer i huvudet av bukspottkörteln utförs en procedur som kallas Whipples operation (pancreaticoduodenektomi).
- För tumörer i kroppen och svansen av bukspottkörteln avlägsnas kroppen och svansen tillsammans med mjälten.
- I vissa fall kan hela bukspottkörteln tas bort.
För personer i sena stadier av sjukdomen används kemoterapi för att kontrollera cancerstillväxt, lindra symtom och förlänga överlevnadstiden. Strålbehandling används för att förstöra cancerceller vid borderline resektable tumörer. Det kan ges före eller efter kirurgi och kan också kombineras med kemoterapi.
Behandlingen av pankreascancer utomlands kan variera från land till land. I Indien erbjuds till exempel prisvärda behandlingsplaner samt ablations- eller emboliseringsterapier.
Dessa terapier syftar till att förstöra tumörer genom extrem värme eller kyla och inkluderar högenergivågor (radiofrekvensablation), mikrovågsteknik, etanolablation och kryoablation som innebär att tumören förstörs genom nedkylning. De använder vanligtvis:
- Högenergetiska radiovågor (radiofrekvensablation).
- Mikrovågs termoterapi.
- Etanolablation.
- Kryoablation innebär att förstöra tumören genom att frysa.
Den neoadjuvanta första approachen vid resektabel pankreatisk adenokarcinom blir allt vanligare vid högvolyminstitutioner både nationellt och internationellt. Tanken bakom den neoadjuvanta första approachen är att patienten ska vara i bästa möjliga skick för att genomgå kemoterapi och ha bästa möjliga chans att fullfölja behandlingen under 4-6 månader.
Dessutom anses vävnaden vara väl syresatt trots att patienten inte har genomgått en större operation såsom Whipple. Många patienter fullföljer inte eller påbörjar adjuvant kemoterapi efter kirurgisk resektion, vilket minskar deras chanser att överleva.
I Sydkorea erbjuds immunoterapi där läkare använder läkemedel som pembrolizumab (Keytruda) för att stimulera patientens eget immunsystem att effektivt attackera och eliminera tumören. Vissa typer av immunoterapi har visat lovande resultat som behandling för pankreascancer.
I USA erbjuds också immunoterapi. Forskare har upptäckt så kallade "pankreascancerstamceller". Dessa stamceller är ansvariga för tillväxt och förnyelse av tumörceller och kan också orsaka behandlingsresistens.
Nya terapier riktar sig mot gastrointestinala duktala adenokarcinom-cancerstamceller, inklusive gener som finns i olika utvecklingsvägar. Flera prekliniska studier har utförts för att adressera dessa signaleringsvägar i humana pankreatiska duktala adenokarcinom-cancerstamceller. Genom att hämma dessa signaleringsvägar kunde forskare uppnå längre tumörkontroll jämfört med nuvarande standard kemoterapeutiska medel, där tumörregression var betydligt kortvarig.
De erbjuder också emboliseringsterapi, där de injicerar en specifik substans i artärerna som försörjer tumörcellerna, vilket orsakar deras död, men det används vanligtvis för större tumörer på cirka 5 cm. Det finns tre huvudtyper av embolisering: arteriell embolisering, kemisk embolisering och radioembolisering.
Stadier
- Stadium I: Tumören är i bukspottkörteln och sprider sig inte någon annanstans.
- Stadium II: Tumören invaderar gallgången och andra närliggande strukturer, men lymfkörtlarna är negativa.
- Stadium III: Positiva lymfkörtlar.
- Stadium IV bukspottkörtelcancer
Stadium IVA: Metastaser till närliggande organ som mage, lever, diafragma, binjurarna.
Stadium IVB: Tumören invaderar avlägsna organ.
Förkalkning av överlägsen mesenterisk arterie, levermetastaser, peritoneala implantat, distala lymfkörtelmetastaser och fjärrmetastaser är tecken på inoperabilitet.
Prognos för bukspottkörtelcancer
Trots framsteg inom cancerbehandling är prognosen för adenokarcinom i bukspottkörteln dyster. Den 5-åriga överlevnadsgraden uppskattas till cirka 20%. Ett år efter diagnos är prognosen dyster, 90 procent av patienterna dör trots operation. Palliativ kirurgi kan emellertid vara fördelaktigt.
Överlevnadsgrad för bukspottkörtelcancer
Du kan fråga flera hälsoinstanser om hjälp, men du skulle bara bli mer förvirrad. Tyvärr är den femåriga överlevnadsgraden för bukspottkörtelcancer - andelen patienter som lever 5 år efter diagnos - mycket låg, cirka 5 till 10%. Detta beror på att många fler människor diagnosticeras med stadium IV när sjukdomen har metastaserat. Med andra ord är det viktigt att börja behandling så snabbt som möjligt.
Komplikationer
Pankreatiska fistlar, fördröjd magsäckstömning, anastomatiska läckage, blödning och infektion är postoperativa konsekvenser av pankreatisk kirurgi.
Differentialdiagnos
När bukspottkörtelcancer diagnostiseras har 52 procent av patienterna fjärrmetastaser och 23 procent har lokal spridning.
Akut pankreatit, kronisk pankreatit, kolangit, kolecystit, koledokcysta, magsår, kolangiokarcinom och magcancer är differentialdiagnoser före avbildning och biopsi.
Intervju
För att vara säker på att du förstår hela bilden och allt om cancer i bukspottkörteln har vi bjudit in professor Choi, en senior professor vid Seoul Hanyang University Hospital, att svara på dina frågor.
Idag ska vi diskutera bukspottkörtelcancer.
1. Vad är cancer i bukspottkörteln?
Bukspottkörtelcancer påverkar organet i vår kropp som kallas bukspottkörteln, vilket är beläget mycket djupt i vår kropp. Den är under levern och över vänster njure. Bukspottkörtelcancer är cancer som börjar i bukspottkörteln. Vanligtvis börjar bukspottkörtelcancer inte plötsligt. Det börjar vanligtvis på grund av olika orsaker, de vanligaste är närvaron av inflammation, ärftlighet (DNA) och plötslig debut av diabetes. Detta är de vanligaste orsakerna till att utveckla bukspottkörtelcancer.
Eftersom bukspottkörtelcancer är en mycket allvarlig sjukdom, har den haft en mycket negativ inverkan på hälsan om den inte diagnostiseras tidigt. Därför är tidig upptäckt av denna cancer mycket viktig.
2. Vilka symtom kan vi leta efter hos patienter med bukspottkörtelcancer?
Det är en bra fråga, men det finns inte många symtom. Det är därför viktigt att genomföra regelbundna kontroller. Men det vanligaste symptomet att se upp för är ryggsmärta. Dessutom plötslig debut av diabetes och uppkomsten av gulsot.
Detta beror på att när bukspottkörtelcancer utvecklas, blockerar den också gallgångarna som begränsar flödet av galla, vilket leder till gulsot. Denna tumörutveckling kan också orsaka diabetes. Även utan att känna till orsaken, störs matsmältningen av ryggsmärta. Vid detta tillfälle kan vi överväga närvaron av bukspottkörtelcancer.
3. behandlingsalternativ finns för bukspottkörtelcancer?
Det enda behandlingsalternativet är kirurgi. Det enda botemedlet är att ta bort tumören. Numera försöker vi dock använda kemoterapi för att minska storleken på tumören före operationen. Vanligtvis går de flesta bara för kirurgi. Det finns emellertid två typer - laparoskopisk och öppen kirurgi. Hittills är öppen kirurgi vanligare. Inom kirurgi innebär proceduren att avlägsna huvudet på bukspottkörteln, tolvfingertarmen, en del av magen, gallblåsan och en del av gallgången.
Dessa är inte lätta operationer, så om cancern inte upptäcks tidigt kan många närliggande organ och vävnader också påverkas och behöva avlägsnas. Så frekventa kontroller och tidig upptäckt är det enda sättet att minska allvaret i denna cancer och öka sannolikheten för ett positivt resultat från operationen.
4. Vad är rollen för kemoterapi vid hantering av pankreascancer?
Kemoterapi används vid behandling av pankreascancer, men resultaten är inte lika goda jämfört med andra typer av cancer, såsom koloncancer. Till exempel kan livslängden öka med sex månader till ett år vid bästa fall efter kemoterapi. En fullständig återhämtning förväntas vara svår. Så, ja, vi kan utföra kemoterapi som en kompletterande procedur, men jämfört med andra typer av cancer är resultaten inte lika bra.
5. Kan pankreascancer förebyggas?
Överdriven drickande och rökning anses vara möjliga orsaker så det kan hjälpa att vara vaksam, men särskilt om du är benägen att ärva sjukdomen eller har diabetes är det viktigt att ha regelbundna kontroller. Så det mest viktiga är att upptäcka tidigt så att du kan ha en framgångsrik operation.
6. Vad är skillnaden mellan pankreatit och pankreascancer?
Pankreatit är inflammation i bukspottkörteln, och den vanligaste orsaken till detta är gallstenar som faller och blockerar pankreasgången. I sådana fall och beroende på allvaret är tillståndet generellt 100% botat när stenen tas bort. Men när pankreatit orsakas av överdriven alkoholkonsumtion är det svårt att behandla och kan till slut bli kroniskt och orsaka pankreascancer. Därför är alkoholisk pankreatit den allvarligaste formen. Och att begränsa alkoholkonsumtionen är det bästa förebyggandet för detta.
Slutsats
Bukspottkörtelcancer, även känt som bukspottkörtelcancer, är en typ av cancer som uppstår från celler i bukspottkörtelns utförsgångar. I USA är det den fjärde vanligaste dödsorsaken i cancer.
Bukspottkörtelcancer har vanligtvis inte framträdande symptom i tidigt skede, så många människor söker behandling när det är i sena stadier, vilket gör det mycket svårt att bota. Därför är det mycket viktigt att du kontrolleras regelbundet, särskilt om du röker, dricker överdrivet eller har en ohälsosam kosthållning eller någon annan faktor som kan sätta dig i en högre riskkategori för bukspottkörtelcancer. Den enda botande möjligheten som finns är kirurgisk resektion, men endast 20% av bukspottkörtelcancer kan kirurgiskt avlägsnas vid tidpunkten för diagnos.
Patienter med stadium IV metastaserande bukspottkörtelcancer bör diskutera behandlingsalternativ med sina läkare. Kemoterapi är ett alternativ. Livsförlängning är dock bara några månader, beroende på toxiskitet och biverkningar av kemoterapi. Eftersom kost kan påverka sårläkning är det viktigt att placera kosten i centrum för patientvården.