Aortaklaffsbyte (AVR)
Översikt
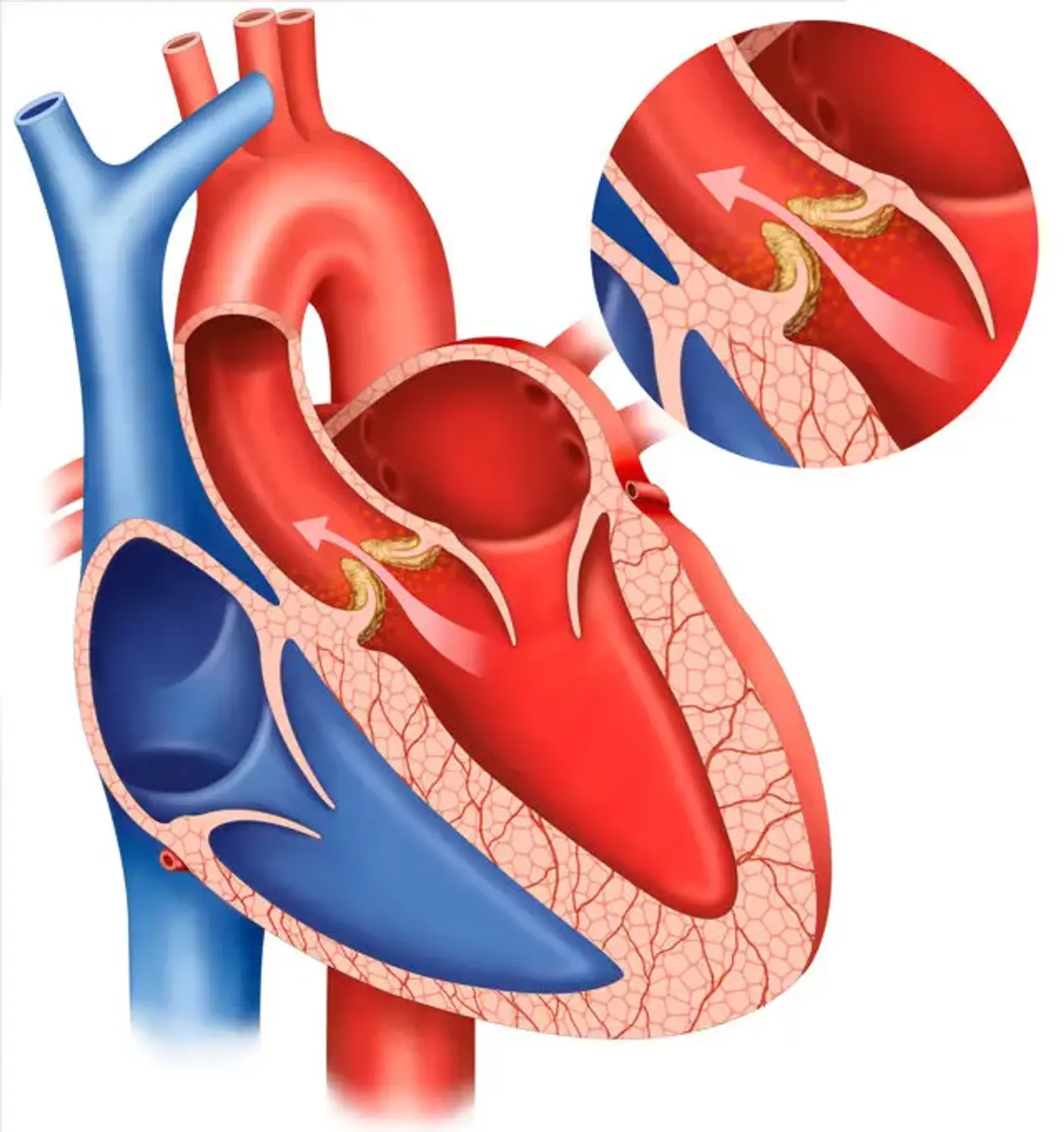
Aortaklaffsregurgitation (AVR) definieras som diastolisk aortablodreflux in i vänsterkammaren (LV). Akut AR kännetecknas av betydande lungödem och hypotension och anses vara en kirurgisk akutåtgärd. Kronisk allvarlig AVR resulterar i en kombination av LV-volym- och tryckbelastning. Det åtföljs av systolisk hypertoni och bred pulsåderpuls, som förklarar perifera fysiska symptom såsom kraftiga pulser.
Systolisk hypertoni orsakar en ökning av afterload, vilket leder till progressiv LV-dilatation och systolisk dysfunktion. Ekokardiografi är det mest betydelsefulla diagnostiska testet för AVR. Det möjliggör bestämning av källan till AVR samt svårighetsgraden av AR och dess påverkan på LV-storlek, funktion och hemodynamik.
Många individer med kronisk allvarlig AVR kan leva i år med normal LV-funktion och inga symptom. Dessa individer behöver inte kirurgi, men de bör övervakas noga för början av symptom eller LV-dilatation/-dysfunktion. Innan LV-utkastningsfraktionen går under 55% eller LV-end-diastolisk dimension når 55 mm, bör kirurgi övervägas.
Om det inte finns betydande samtidiga sjukdomar eller andra kontraindikationer, bör symtomatiska personer genomgå kirurgi. Det största målet med vasodilatorbaserad medicinsk behandling är att skjuta upp kirurgi hos asymtomatiska patienter med normal LV-funktion eller att behandla patienter för vilka kirurgi inte är möjligt.
Syftet med vasodilatorbehandling är att betydligt sänka systoliskt arteriellt tryck. Framtida terapeutik kan koncentrera sig på molekylära vägar för att undvika LV-omformning och fibros.
Epidemiologi av AVR
Frekvensen av kronisk AVR och förekomsten av akut AVR är okänd. Även hos friska individer är det vanligt att upptäcka AVR genom ekokardiografi. Det verkar påverka män mer än kvinnor (13 procent jämfört med 8,5 procent). AVR-prevalensen ökar med åldern och är vanligast efter 50 års ålder. Frekvensen av AVR i USA uppskattas vara mellan 4,9 och 10%.
Hur AVR utvecklas och orsakar kliniska symptom?
AVR inducerar en ökning av volymen i vänster kammare. En ökning av LV-end-diastolisk volym resulterar i LV-dilatation och excentrisk hypertrofi. Detta möjliggör att en högre slagvolym kan ejekteras. Den totala slagvolymen som LV utvisar hos patienter med AVR är summan av den effektiva slagvolymen och den regurgiterande volymen. Därför är AVR kopplat till högre preload. Enligt Laplaces lag höjer LV-dilatation LV-systolisk spänning. Detta, tillsammans med den högre systoliska blodtrycket orsakad av ökningen i total framåtriktad slagvolym, leder till högre efterbelastning.
Kombinationen av LV-dilatation och hypertrofi kompenserar för LV-funktionen. Men med tiden klarar inte väggförtjockningen av att hålla jämna steg med den hemodynamiska belastningen, vilket resulterar i en minskning av systolisk funktion och utkastningsfraktion.
LV dekompenserar, vilket resulterar i minskad compliance och högre LV-end-diastoliskt tryck och volym. Vänster förmakstryck, pulmonell artärkilstryck, pulmonell arteriellt tryck, höger kammare (RV) och höger förmakstryck stiger allt eftersom sjukdomen fortskrider, men effektiv (framåtriktad) hjärtproduktion minskar. På grund av pulmonell överbelastning uppstår symptom på hjärtsvikt såsom dyspné, ortopné och paroxysmal nattlig dyspné.
En ökad LV-massa kräver ökad myokardiell syreförbrukning. Dessutom sänks koronär perfusionspress. Myokardiskemi och ansträngningsrelaterad bröstsmärta uppstår som ett resultat av detta.
LV:s kompensatoriska mekanismer utvecklas inte tillräckligt snabbt hos individer med akut svår AR för att anpassa sig till den regurgiterande volymbördan. Snabba steg i LV-diastoliska tryck kan leda till plötsligt lungödem och kardiogen chock. Som ett resultat av den plötsliga akuta ökningen av LV-volymen och trycket kan även diastolisk mitralisk regurgitation uppstå.
Vilka är de möjliga orsakerna till AVR?
AR orsakas av aortaklaffsfelkoaptation som orsakas av avvikelser i aortaklaffarna, deras stödstrukturer såsom aortaroten och annulus, eller båda.
Primär klaffsjukdom:
Vanliga orsaker inkluderar kalcifierande aortaklaffssjukdom, som vanligtvis är associerad med aortastenos (AS) men kan vara associerad med viss grad av AR; infektiös endokardit, som förändrar klaffarnas anatomi; och en bristning eller laceration i stigande aorta, vilket leder till aortaklaffens prolaps på grund av förlust av kommissuralt stöd.
AR kan orsakas av en medfödd bikuspid aortaklaff (BAV) på grund av otillräcklig stängning eller prolaps av klaffen, medan AS är en vanligare följd av BAV. Mindre vanliga orsaker till medfödd AR inkluderar enkommissurala och kvadrifoliatklaffar, samt fenestrerad klaffbristning.
Aortaklaffens prolaps utvecklas hos vissa personer med ventrikelseptumdefekt (VSD). Reumatisk sjukdom orsakar fibrös infiltration av AV-kommissurerna, vilket orsakar retraktion och förhindrar normal öppning under systole och stängning under diastole. Sammansmältning av kommissurerna kan leda till blandad AS och AVR. Reumatisk mitralisk klaffsjukdom åtföljs ofta av reumatisk aortaklaffsjukdom.
Progressiv AVR kan också orsakas av myxomatös aortaklaffdegeneration. Sekundär AVR kan uppstå från förtjockning och ärrbildning av AV-klaffarna orsakad av membranös subaortisk stenos. AVR har också dokumenterats som en komplikation av percutan aortaballongsvalvuloplastik och transcatheter aortaklaffsutbytesprocedurer.
Valvulär AVR blir allt vanligare på grund av strukturell nedbrytning av en bioprostetisk klaff. Aortisk kommissuravulsion eller rupture är en sällsynt orsak till akut AVR. Andra mindre vanliga orsaker till AVR inkluderar systemisk lupus erythematosus, Takayasu sjukdom, Whipples sjukdom, reumatoid artrit, ankyloserande spondylit, Jaccoud artrit, syfilis, Crohns sjukdom och aptitdämpande läkemedel.
Primär aortarotssjukdom:
Aortisk annulärdilatation orsakar att AV-klaffarna separeras, vilket leder till AVR. Åldersrelaterade förändringar, cystisk medial nekros, som ofta är kopplat till Marfan syndrom, eller osteogenesis imperfecta kan alla producera degenerativa förändringar i aortaroten. Ankyloserande spondylit, Behcets sjukdom, psoriasisartrit, artrit associerad med reaktiv artrit, ulcerös kolit, återfallande polychondritis och jättecellsarterit är alla relaterade till aortarotdilatation.
Allvarlig, kronisk systemisk hypertoni kan dilatera aortisk annulus, vilket leder till att AVR fortskrider. Retrograd aortisk dissektion kan inkludera och störa aortisk annulus, vilket resulterar i AVR.
Vilka är symptomen och fysiska tecken hos personer med AVR?
Fysiska tecken vid medicinsk historik:
Symptomen vid kronisk AVR uppstår gradvis, ibland över decennier. Ansträngningsdyspné, ortopné, paroxysmal nattlig dyspné, angina pectoris, palpitationer och huvudbultningar är alla symptom. Nattlig angina uppstår när hjärtrytmen saktar ner under sömnen, vilket leder till att det arteriella diastoliska trycket sjunker till farligt låga nivåer.
Vid fysisk undersökning:
AVR är associerat med en ökad pulstryck på grund av systolisk hypertoni och minskat diastoliskt tryck. Den apikala LV-impulsen är hyperdynamisk och förskjuten lateralt och inferiorly. En stark systolisk thrill kan kännas nära hjärtbasen, suprasternala fåran och ovanför karotidartärerna. De stora framåtstötvolymerna och det låga aortiska diastoliska trycket inducerar det.
S1 är normal, medan S2 antingen är höjd (på grund av en dilaterad aortarot) eller sänkt (när aortaklaffarna är förtjockade). En högfrekvent, blåst, decrescendo diastolisk murmur kan höras bäst i det tredje interkostala gapet vid vänster sternumkant. Murren i AR är lättare att upptäcka nära slutet av utandning när patienten lutar sig framåt.
Murren ökar med knäböjning eller isometrisk aktivitet och minskar med blodtryckssänkande åtgärder. Med måttlig AVR är denna murmur tidig diastolisk och övergår till holodiastolisk med svår AVR.
Perifera tecken på svår kronisk AVR som ett resultat av ett ökat pulstryck beskrivs nedan:
- Austin Flint-murre: En lågfrekvent dånande mid-diastolisk murmur hörs bäst vid apex. Det antas bero på för tidig stängning av mitralisklaffen på grund av jetstrålen av AR.
- Becker-tecken: Närvaron av synlig pulsering av näthinnearterierna genom en oftalmoskop
- Bisferiens puls: Biphasisk puls på grund av återflödet av blod i tidig diastol.
- Corrigan-tecken: Vattenhammar puls med plötslig utvidgning och snabb kollaps.
- de Musset-tecken: Huvudböjning med varje artärpulsation.
- Duroziez-tecken: Systolisk murmur hörs över femoralarterien när den komprimeras proximalt och en diastolisk murmur när den komprimeras distalt med en stetoskop.
- Gerhardt-tecken: Pulsationer av mjälten upptäcks vid förekomst av splenomegali.
- Hill-tecken: Blodtrycket i nedre extremiteten är högre än blodtrycket i övre extremiteten.
- Mayne-tecken: En minskning av diastoliskt blodtryck på mer än 15 mmHg vid höjning av armen.
- Muller-tecken: Systolisk pulsering av gommen.
- Quincke-tecken: Kapillärpulsation (rodnad och blekhet bäst sett vid nagelrotsområdet när tryck appliceras på nageltippen).
- Rosenbach-tecken: Pulsation av levern
- Traubes tecken: Kraftiga "pistol-skott" systoliska och diastoliska ljud hörs över femoralartären.
- Det bör noteras att dessa eponyma tecken har varierande sensitivitet och specificitet. Bevis om hur allvarlig aortainsufficiens påverkar manifestationen av dessa tecken är sparsamt.
Vid akut AVR är symtom och fysiska fynd relaterade till minskad slagvolym. Patienter presenterar med takykardi, takypné och lungödem. Eftersom fysiska undersökningsfynd av akut AR är subtilare än de vid kronisk AR är diagnosen svår att ställa när en patient presenterar med dyspné och chock. En hög misstankegrad är viktig för snabb diagnos.
Bedömning och diagnos av AVR
Utredning av aortainsufficiens inkluderar följande tester.
- Ekkokardiografi
Primär diagnostisk metod är ekkokardiografi, som ger en noggrann utvärdering av aortaklaffens arkitektur, aortarotens anatomi och vänster kammares funktion.
Kronisk AVR kännetecknas av vänsterkammarförstoring. Systolisk funktion är normal tills senare stadier, som visas genom minskning av EF eller ökning av endsystolisk dimension.
Med svår AVR är den centrala jetbredden större än 65 % av LVOT, regurgiterande volymen är 60 mL/sl, effektiv öppningsarea är större än 0,30, regurgiterande fraktion är 50 %, vena contracta är större än 0,6 cm och det finns diastolisk flödesomkastning i den proximala nedre thorax aorta.
I personer med svår AVR indikerar kontinuerligt dopplerflödesprofil av AVR-jet en snabb dekelerationstid. En hög lutning innebär att tryck mellan aorta och vänster kammare utjämnas snabbare under diastole.
Både vid akut och kronisk AVR kan högfrekvent diastolisk fladder av den främre mitralisflärpen, som orsakas av påverkan av den regurgiterande jetstrålen, ses.
En sängsida transtorakal 2-dimensionell och M-mode-ekkokardiografi (TTE) och/eller transesofageal ekokardiogram (TEE) kan användas för att diagnostisera akut AR (TE).
- Kardial magnetisk resonans
Kardial MRI (CMR) är en annan diagnostisk metod som är särskilt användbar hos personer som behöver ytterligare utvärdering trots ekkokardiografi på grund av otillräckliga akustiska fönster. Det är den mest precisa icke-invasiva metoden för att bestämma LV slut-systolisk volym, diastolisk volym och massa. Antegrad och retrograd flödesvolym i stigande aorta kan användas för att exakt uppskatta svårighetsgraden av AVR.
- Kardial kateterisering
Om det finns oenighet mellan klinisk presentation och icke-invasiv avbildning kan angiografi ge information om svårighetsgraden av AVR, hemodynamik och koronararteriearkitektur. Det innebär att man snabbt injicerar kontrastmedel i aortaroten och registrerar höger och vänster anteriora oblika projektioner.
Hur AVR behandlas?
Akut AVR:
Vid allvarlig akut AVR rekommenderas akut kirurgi. Medicinsk behandling är begränsad och används endast för att tillfälligt stabilisera patienten. Intravenösa diuretika och vasodilatorer (som natriumnitroprussid) används för att minska efterload och förbättra framåtriktat flöde. Inotropa medel som dopamin eller dobutamin kan användas för att öka hjärtminutvolymen. Beta-blockerare undviks eftersom de minskar hjärtminutvolymen och sänker hjärtfrekvensen, vilket ger LV mer tid att diastoliskt fylla. Intra-aortisk ballongmottryckning rekommenderas inte.
Kirurgi kan skjutas upp hos patienter med akut AVR orsakad av aktiv infektiös endokardit som har varit hemodynamiskt stabila i 5 till 7 dagar efter påbörjad antibiotikabehandling. Om emellertid hemodynamisk instabilitet eller abscessutveckling inträffar, måste ingreppet utföras.
Kronisk AVR:
Övervakning under sjukdomsförloppet: asymptomatiska personer med mild eller måttlig AVR och normal hjärtstorlek bör kliniskt och echokardiografiskt utvärderas varje 12 eller 24 månader. Asymtomatiska patienter med kvarvarande svår AVR och normal LV-funktion bör utvärderas varje 6 månader.
Medicinsk behandling: Det finns få indikationer för medicinsk behandling vid AVR. Vasodilatorbehandling bör användas för att behandla systemisk arteriell hypertension som är associerad med kronisk AVR. Det är föredraget att använda dihydropyridinkalciumkanalblockerare eller angiotensinkonverterande enzymhämmare/angiotensinreceptorblockerare (ACE-hämmare/ARB).
- Stadieindelning av Kronisk AR: Kronisk AR klassificeras i 4 stadier baserat på 2020 ACC/AHA-riktlinjer för hantering av patienter med klaffhjärtsjukdom:
- Stadie A: Patienter med risk för AR. Dessa patienter har inga hemodynamiska konsekvenser eller symptom.
- Stadie B: Progressiv AR. Patienter har mild till måttlig AR men normal LV-systolisk funktion och inga kliniska symptom.
- Stadie C: Asymtomatisk svår AR. Patienter har AR-jetbredd större eller lika med 65% av vänster kammars utflödesväg (LVOT). Stadie C är ytterligare underindelad beroende på LV-systolisk funktion som:
- C1: Normal LVEF (>50%) och mild till måttlig LV-dilatation (LVESD <50 mm).
- C2: Reducerad LVEF (<50%) med allvarlig LV-dilatation (LVESD >50 mm).
- Steg D: Symptomatisk allvarlig AR. Fynd av allvarlig AR-jet på ekokardiografi. Det kan ha antingen normal eller onormal LVEF. Symtom inkluderar ansträngningsdyspné, angina eller hjärtsvikt.
Kirurgisk behandling: Behandlingsriktlinjerna för AR baseras på 2020 års rekommendationer från American Heart Association / American College of Cardiology. Aortaklaffbyte (AVR) är den föredragna terapin för personer med allvarlig symtomatisk kronisk AR och allvarlig asymptomatisk kronisk AVR med LV systolisk dysfunktion (LVEF 50 procent).
AVR är också ett möjligt val för personer med allvarlig AVR som är asymptomatiska och har normal LV-funktion (LVEF 50 procent) men har betydande LV-dilatation (LVESD-index> 25 mm / m2 eller LVESD> 50 mm).
AVR kan också utforskas för patienter med allvarlig AVR som är asymptomatiska och har normal LV-systolisk funktion i vila (LVEF 50 procent, steg C1) men har ökande signifikant LV-dilatation (LV-end-diastolisk dimension> 65 mm) med tanke på ingreppets minimala kirurgiska risk.
Trots att riktlinjerna rekommenderar klaffkirurgi när symptom, vänstersidig hjärtsvikt eller vänsterkammarförstoring uppstår, ifrågasätter nyare studier som visar bevis på subklinisk myokardiell dysfunktion och irreversibel myokardiell fibros hos patienter med kronisk AR de nuvarande rekommendationerna om tidpunkten för ingripande.
Prognos för AVR
Akut AVR:
Operationsrisken vid akut svår aortaregurgitation är betydligt högre än vid kronisk svår aortaregurgitation. Patienter med akut AVR har ofta försämrade tillstånd såsom infektiös endokardit eller en dissekerande aneurysm, vilket minskar deras prognos.
Kronisk AVR:
Även om AVR är allvarlig är asymtomatisk kronisk AVR vanligtvis kopplad till en generellt positiv prognos under många år. Kvantitativa mätningar av AVR-allvarlighetsgraden samt LV-storlek och systolisk funktion är goda prognosindikatorer. Om LV-dysfunktion upptäcks tidigt, innan EF sjunker avsevärt, innan LV-dilatation och innan symtom uppstår, är det mer troligt att det är reversibelt. Kirurgi krävs innan permanenta förändringar inträffar eftersom kirurgi förbättrar kardiovaskulära dödsfall hos högriskindivider.
När en patient som har genomgått aortaklaffersättning blir symtomatisk försämras tillståndet snabbt. Komplicerad hjärtsvikt, akut lungödem och plötslig död är alla möjliga utfall. Endast 30% av patienter med NYHA klass III eller IV-symptom överlever fyra år utan kirurgi.
Komplikationer av AVR
I de tidiga stadierna av kronisk AR är sjukdomen subklinisk och det kan finnas inga indikationer eller symptom. Men när sjukdomen fortskrider påverkar den hjärtans hemodynamik och funktion. Det kan leda till progressiv vänstersidig systolisk dysfunktion, kongestiv hjärtsvikt, ischemisk kardiomyopati, arytmier och eventuellt plötslig död. Hos personer med kongestiva symtom eller försämrad förmåga att träna, överstiger fördelarna med kirurgi riskerna; därför är ventilkirurgi väl motiverad för att förebygga komplikationer.
Slutsats
Aortaklaffregurgitation (AVR) är en klaffsjukdom som kännetecknas av otillräcklig aortaklaffslutning, vilket leder till blodreflux från aorta till vänster kammare (LV) under diastole.
Aortaregurgitation kan vara akut (orsakad av bakteriell endokardit eller aortadissektion) eller kronisk (orsakad av en medfödd bikuspid klaff eller reumatisk feber) och kan orsakas av en klaffdefekt eller en aortaanomali.
De flesta fallen av akut AVR leder till snabb minskning av LV-funktionen, följt av lungödem och hjärtdekompensation. Kronisk AR kan kompenseras under lång tid och blir bara symtomatisk när vänstersidig hjärtsvikt inträffar.
En S3 och en högpitchad, decrescendo tidig diastolisk murmur hörs vid auskultation. En ökad pulstryck är en annan karakteristisk diagnostisk funktion. Den viktigaste diagnostiska verktyget, både för att fastställa diagnosen och bedöma sjukdomens grad, är ekokardiografi.
Konservativ terapi för asymtomatiska personer består av symtomkontroll och fysisk aktivitet enligt tolerans. Patienter som är symtomatiska eller har kraftigt nedsatt LV-funktion kräver kirurgisk intervention, vanligtvis aortaklaffersättning.