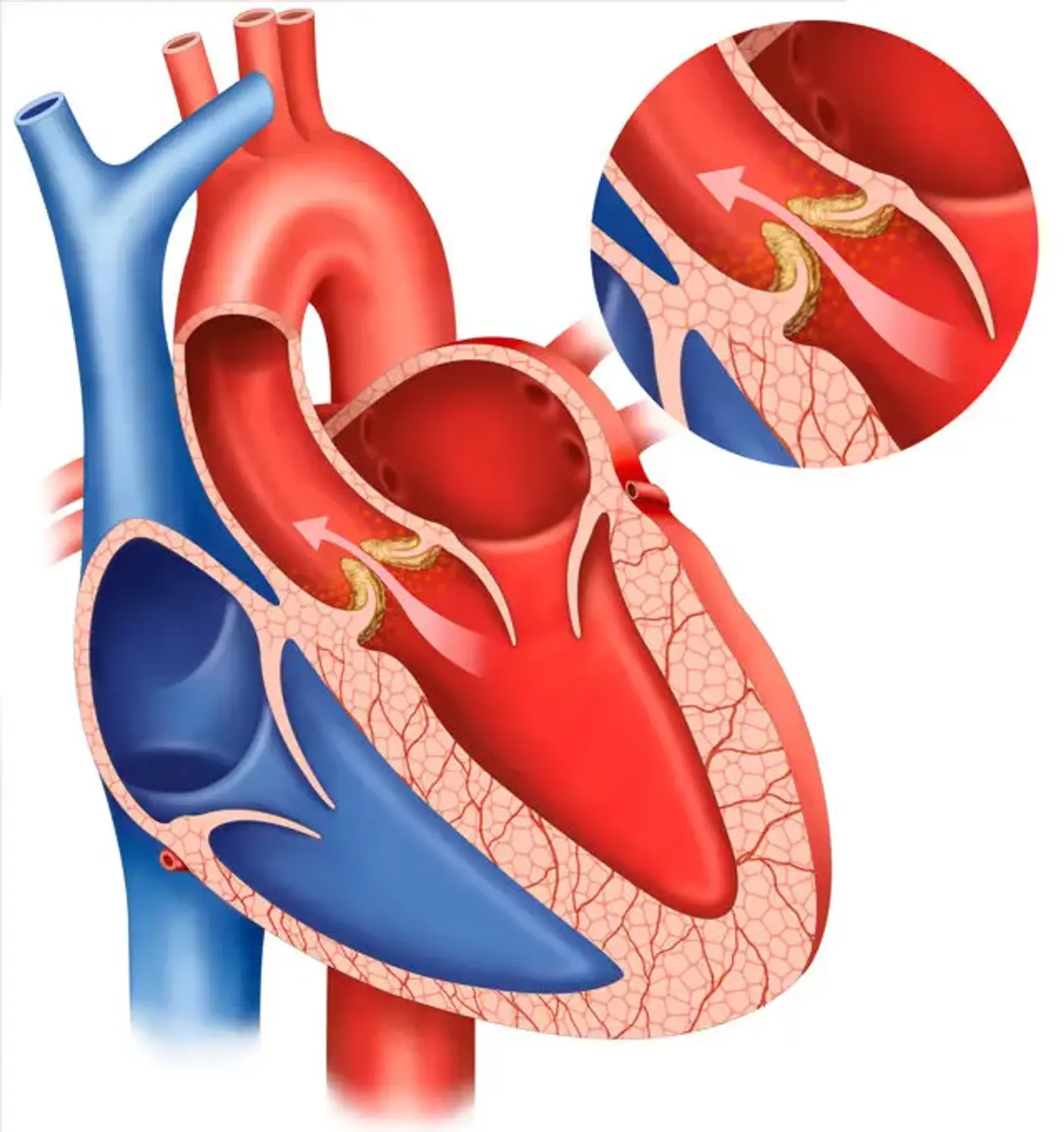
Заміна аортального клапана (AVR)
Огляд
Регургітація аортального клапана (AVR) визначається як діастолічний рефлюкс крові аорти в лівий шлуночок (ЛШ). Гострий АР характеризується значним набряком легенів і гіпотензією і вважається хірургічним невідкладним станом. Хронічний важкий АВР призводить до поєднання об'єму ЛШ та перевантаження тиском. Він супроводжується систолічною гіпертензією і широким пульсовим тиском, які пояснюють периферичні фізичні симптоми такими обмеженими імпульсами.
Систолічна гіпертензія викликає збільшення післянавантаження, що призводить до прогресуючої дилатації ЛШ і систолічної дисфункції. Ехокардіографія є найбільш значущим діагностичним тестом для АВР. Це дозволяє визначити джерело АВР, а також тяжкість АР та його вплив на розмір, функції та гемодинаміку ЛШ.
Багато людей з хронічним важким перебігом АВР можуть жити роками з нормальною функцією ЛШ і без симптомів. Ці особи не потребують хірургічного втручання, але за ними слід уважно стежити на предмет появи симптомів або розширення/дисфункції ЛШ. Перш ніж фракція викиду ЛШ опуститься нижче 55% або кінцево-діастолічний розмір ЛШ досягне 55 мм, слід розглянути можливість хірургічного втручання.
Якщо немає значних супутніх захворювань або інших протипоказань, симптоматичні особи повинні мати хірургічне втручання. Основною метою медикаментозного лікування на основі судинорозширювальних препаратів є відтермінування хірургічного втручання у безсимптомних пацієнтів з нормальною функцією ЛШ або лікування пацієнтів, для яких хірургічне втручання не є можливим.
Метою лікування судинорозширювальними засобами є значне зниження систолічного артеріального тиску. Майбутні терапевтичні препарати можуть зосередитися на молекулярних шляхах, щоб уникнути ремоделювання ЛШ та фіброзу.
Епідеміологія АВР
Частота хронічних АВР і виникнення гострого АВР залишаються невідомими. Навіть у здорових людей відстеження АВР за допомогою ехокардіографії є поширеним спостереженням. Схоже, що це впливає на чоловіків більше, ніж на жінок (13 відсотків проти 8,5 відсотка). Поширеність АВР зростає з віком і найчастіше зустрічається після 50 років. Частота AVR в США, за оцінками, становить від 4, 9 до 10%.
Як розвивається АВР і викликає клінічні симптоми?
АВР індукує збільшення обсягу лівого шлуночка. Збільшення кінцево-діастолічного об'єму ЛШ призводить до дилатації ЛШ та ексцентричної гіпертрофії. Це дозволяє викидати більший об'єм обведення. Загальний об'єм інсульту, що виганяється ЛШ у пацієнтів з АВР, є сумою ефективного об'єму інсульту та об'єму регургітанту. В результаті AVR пов'язаний з більшим попереднім завантаженням. Згідно з правилом Лапласа, дилатація ЛШ підвищує систолічну напругу ЛШ. Це, разом з більш високим систолічним артеріальним тиском, викликаним збільшенням загального об'єму удару вперед, призводить до більшого післянавантаження.
Поєднання розширення ЛШ і гіпертрофії компенсує функцію ЛШ. Однак з плином часу потовщення стінки не встигає за гемодинамічним навантаженням, що призводить до зниження систолічної функції і фракції викиду.
ЛШ декомпенсує, що призводить до зниження відповідності та підвищення кінцевого діастолічного тиску та об'єму ЛШ. Тиск у лівому передсерді, клині легеневої артерії, легеневій артерії, правому шлуночку (РВ) і правому передсерді підвищується в міру прогресування захворювання, але ефективний (прямий) серцевий викид знижується. Через легеневий застій виникають такі симптоми серцевої недостатності, як задишка, ортопное, пароксизмальна нічна задишка.
Більша маса ЛШ викликає необхідність підвищеного використання кисню в міокарді. Крім того, знижується коронарний перфузійний тиск. Внаслідок цього виникає ішемія міокарда та напружений дискомфорт у грудях.
Компенсаторні механізми ЛШ не розвиваються досить швидко у осіб з гострою тяжкою АР, щоб пристосуватися до об'ємного навантаження регургітанта. Швидке підвищення діастолічного тиску ЛШ може призвести до різкого набряку легенів і кардіогенного шоку. В результаті різкого гострого підвищення об'єму і тиску ЛШ може розвинутися навіть діастолічна мітральна регургітація.
Які можливі причини АВР?
AR викликається маль-коаптацією листочка аорти, викликаною аномаліями в листочках аорти, їх опорних структурах, таких як корінь аорти і міжтрубний простір, або обидва.
Первинне захворювання клапанів:
Поширені причини включають захворювання кальцифікаційного аортального клапана, яке зазвичай пов'язане зі стенозом аорти (AS), але може бути пов'язане з певним ступенем AR; інфекційний ендокардит, який змінює анатомію листочків; і розрив або розрив у висхідній аорті, що призводить до опущення аортального порогу через втрату комміссуральної опори.
AR може бути викликаний вроджено двостулковим аортальним клапаном (BAV) через недостатнє закриття або випадання клапана, тоді як AS є більш поширеним наслідком BAV. Менш поширеними причинами вродженого АР є унікомміссуральний і квадрикуспідний клапани, а також розрив фенестраційного клапана.
Випадання аортального потирання розвивається у певних людей з дефектом міжшлуночкової перегородки (ВСД). Ревматичне захворювання викликає фіброзну інфільтрацію AV-скусів, що викликає втягування, перешкоджаючи нормальному відкриттю під час систоли і закриття під час діастоли. Злиття комміссур може призвести до змішаних AS та AVR. Ревматична хвороба мітрального клапана часто супроводжується ревматичним захворюванням аортального клапана.
Прогресуюча АВР також може бути викликана міксоматозною дегенерацією аортального клапана. Вторинний АВР може виникнути внаслідок потовщення та рубцювання листочків AV, викликаного плівчастим стенозом субаортики. AVR також був задокументований як ускладнення черезшкірної балонної вальвотомії аорти та транскатетерних процедур заміни аортального клапана.
Клапанний АВР набуває все більшого поширення в результаті структурної деградації біопротезного клапана. Авуляція або розрив аортального порога є рідкісною причиною гострого АВР. Інші менш поширені причини АВР включають системний червоний вовчак, хворобу Такаясу, хворобу Уіппла, ревматоїдний артрит, анкілозуючий спондиліт, артропатію Жаккуда, сифіліс, хворобу Крона та ліки, що пригнічують апетит.
Первинне захворювання коренів аорти:
Кільцева дилатація аорти призводить до відділення листків AV, що призводить до АВР. Вікові зміни, кістозний медіальний некроз, який часто пов'язаний з синдромом Марфана, або недосконалий остеогенез можуть призвести до дегенеративних змін кореня аорти. Анкілозуючий спондиліт, хвороба Бехчета, псоріатичний артрит, артрит, пов'язаний з реактивним артритом, виразковий коліт, рецидивуючий поліхондрит і гігантоклітинний артеріїт - все це пов'язано з розширенням кореня аорти.
Важка хронічна системна гіпертензія може розширювати міжтрубний отвір аорти, викликаючи прогресування АВР. Ретроградне розшарування аорти може включати і порушувати міжтрубний отвір аорти, в результаті чого утворюється АВР.
Які симптоми та фізичні ознаки у тих, хто має AVR?
За історією хвороби:
Хронічні симптоми АВР виникають поступово, іноді протягом десятиліть. Задишка напруги, ортопное, нападоподібна нічна задишка, стенокардія, серцебиття та стукіт голови - все це симптоми. Нічна стенокардія виникає, коли серцебиття сповільнюється під час сну, що призводить до падіння артеріального діастолічного тиску до небезпечно низьких рівнів.
При фізикальному огляді:
В результаті систолічної гіпертензії і зниження діастолічного тиску АВР пов'язаний з розширеним пульсовим тиском. Апікальний імпульс ЛШ гіпердинамічний і латерально і неповно зміщений. Сильний систолічний трепет може відчуватися біля основи серця, надгрудинної виїмки і над сонними артеріями. Величезні обсяги ходу вперед і низький діастолічний тиск аорти індукують його.
S1 є нормальним, тоді як S2 або піднятий (тому що до розширеного кореня аорти), або опущений (коли листочки аорти потовщені). Високочастотний, продувається, декрещендо діастолічний шум найкраще можна почути в третьому міжребер'ї на лівій межі грудини. Дзюрчання АР легше виявити ближче до кінця терміну придатності, коли пацієнт нахиляється вперед.
Шум посилюється при присіданні або ізометричної активності і знижується при процедурах зниження артеріального тиску. При помірному АВР цей шум є раннім діастолічним і прогресує до голодіастолічного з тяжким перебігом АВР.
Периферичні ознаки важкого хронічного АВР, що виникає внаслідок розширеного пульсового тиску, описані нижче:
- Остін Флінт ремствує: Низьке бурчання серединно-діастолічного дзюрчання найкраще чулося на верхівці. Вважається, що це викликано передчасним закриттям мітрального клапана через струмінь AR.
- Знак Беккера: Наявність видимої пульсації артерій сітківки через офтальмоскоп
- Імпульс Бісферієнса: Двофазний пульс обумовлений зворотним потоком крові на ранніх діастолах
- Знак Коррігана: Пульс гідроудару з різким здуттям і швидким колапсом.
- знак де Мюссе: Голова хитається з кожною з артеріальною пульсацією.
- Знак Дюрозьєза: Систолічний шум чути над стегновою артерією, коли вона стискається проксимально, і діастолічний шум, коли він стискається дистально стетоскопом.
- Знак Герхардта: Пульсації селезінки виявляються при наявності спленомегалії.
- Ознака пагорба: Артеріальний тиск у нижній кінцівці більше, ніж артеріальний тиск у верхній кінцівці
- Знак Мейна: Крапля діастолічного артеріального тиску більше 15 мм рт.ст.
- Знак Мюллера: Систолічна пульсація язичка
- Знак Квінке: Пульсація капілярів (промивання і проклейка найкраще видно біля кореня нігтя при натисканні на кінчик нігтя).
- Знак Розенбаха: пульсація печінки
- Знак Траубе: Бурхливі «пістолетно-стріляні» систолічні та діастолічні звуки, що лунають над стегновою артерією
- Слід зазначити, що ці однойменні ознаки мають різну чутливість і специфіку. Докази щодо впливу тяжкості відрижки аорти на прояв цих ознак мізерні.
При гострому АВР симптоми та фізичні ознаки пов'язані зі зменшенням об'єму інсульту. У пацієнтів спостерігається тахікардія, тахіпное та набряк легенів. Оскільки результати фізикального обстеження гострої АР є більш тонкими, ніж у хронічних АР, діагноз важко встановити, коли у пацієнта спостерігається задишка та шок. Високий індекс підозри має важливе значення для швидкої діагностики.
Як оцінюється і діагностується АВР?
Обстеження регургітації аорти включає в себе наступні тести.
- Ехокардіографія
Первинною діагностичною методикою є ехокардіографія, яка дає точну оцінку архітектури аортального клапана, анатомії кореня аорти і ЛН.
Хронічний АВР характеризується розширенням лівого шлуночка. До більш пізніх фаз систолічна функція є нормальною, про що свідчить падіння EF або збільшення кінцево-систолічної розмірності.
При важкому АВР ширина центрального струменя перевищує 65 % відвідного тракту ЛШ (ЛВОТ), об'єм регургітанту становить 60 мл/такт, ефективна площа отвору регургітанта більше 0,30, регургітантна фракція - 50%, контракта вени більше 0,6 см, а в проксимальній низхідній грудній аорті спостерігається діастолічний розворот потоку.
У осіб з важким АВР безперервнохвильовий доплерівський профіль струменя AVR вказує на швидкий час уповільнення. Високий ухил має на увазі, що тиски між аортою і ЛШ швидше вирівнюються при діастолі.
Як при гострому, так і при хронічному АВР може спостерігатися високочастотне діастолічне ляскання переднього мітрального листочка, викликане впливом струменя регургітанта.
Для діагностики гострої АР (ТЕ) можна використовувати приліжкову трансторакальну 2-вимірну та М-режимну ехокардіографію (ТТЕ) та/або трансезофагеальну ехокардіограму (ТЕЕ).
- Магнітний резонанс серця
МРТ серця (CMR) - це альтернативний метод діагностики, який особливо корисний для осіб, які потребують подальшої оцінки, незважаючи на ехокардіографію через неадекватні акустичні вікна. Це найточніший неінвазивний метод визначення кінцево-систолічного об'єму ЛШ, діастолічного об'єму та маси. Антеградні і ретроградні обсяги потоку в висхідній аорті можуть бути використані для точної оцінки тяжкості АВР.
- Катетеризація серця
Якщо є розбіжності між клінічною картиною та неінвазивною візуалізацією, ангіографія може запропонувати інформацію щодо тяжкості АВР, гемодинаміки та архітектури коронарних артерій. Він тягне за собою швидке введення контрастного матеріалу в корінь аорти і запис правої і лівої передньої косої проекцій.
Як лікується АВР?
Гострі АВР:
Невідкладна операція рекомендується при важких гострих АВР. Медичне лікування обмежене і використовується лише для короткої стабілізації пацієнта. Для посилення прямого потоку для зменшення післянавантаження застосовують внутрішньовенні діуретики та судинорозширювальні препарати (наприклад, нітропрусид натрію). Для поліпшення серцевого викиду можуть використовуватися інотропи, такі як дофамін або добутамін. Бета-блокаторів уникають, оскільки вони знижують СО і уповільнюють частоту серцевих скорочень, даючи ЛШ більше часу на діастолічну заливку. Внутрішньоаортальна балонна контрпульсація не рекомендується.
Хірургічне втручання може бути відкладено у пацієнтів з гострим АВР, викликаним активним інфекційним ендокардитом, які були гемодинамічно стабільними протягом 5-7 днів після початку прийому антибіотиків. Однак при виникненні гемодинамічної нестабільності або розвитку абсцесу процедуру необхідно провести.
Хронічні АВР:
Моніторинг протягом усього перебігу захворювання: Безсимптомні особи з легким або помірним АВР та нормальним розміром серця повинні бути клінічно та ехокардіографічно оцінені кожні 12 або 24 місяці. Безсимптомні пацієнти зі стійким тяжким перебігом АВР та нормальною функцією ЛШ слід оцінювати кожні 6 місяців.
Медикаментозна терапія: Показань до медикаментозного лікування в АВР небагато. Вазодилататорне лікування слід застосовувати для лікування системної артеріальної гіпертензії, пов'язаної з хронічною АВР. Бажано використовувати дигідропіридин-блокатори кальцієвих каналів або інгібітори ангіотензинперетворюючого ферменту/блокатори рецепторів ангіотензину (ACEIs/ARBs).
- Постановка хронічного АР: Хронічна АР класифікується на 4 стадії на основі Настанови ACC/AHA 2020 року щодо ведення пацієнтів із захворюваннями клапанів серця:
- Стадія А: Пацієнти з групи ризику по АР. У цих пацієнтів немає гемодинамічних наслідків або симптомів.
- Стадія Б: Прогресуюча АР. Пацієнти мають легку та помірну АР, але нормальну систолічну функцію ЛШ та відсутність клінічних симптомів.
- Стадія С: Безсимптомна тяжка форма АР. Пацієнти матимуть ширину струменя AR більше або дорівнює 65% лівого шлуночкового відвідного тракту (LVOT). Стадія С додатково класифікується залежно від систолічної функції ЛШ як:
- С1: Нормальна ФВЛШ (>50%) і легке або помірне розширення ЛШ (ЛВЕСД <50 мм).
- C2: Знижена ФВЛШ (<50%) при сильному розширенні ЛШ (ЛВЕСД >50 мм).
- Стадія D: Симптоматична тяжка форма АР. Ознаки важкого струменя AR на ехокардіографії. Він може мати як нормальну, так і аномальну ФВЛШ. Симптоми включають напружену задишку, стенокардію або серцеву недостатність.
Хірургічне лікування: Рекомендації щодо лікування AR базуються на рекомендаціях Американської асоціації серця / Американського коледжу кардіологів 2020 року. Заміна аортального клапана (АВР) є кращою терапією для осіб з тяжкою симптоматичною хронічною АР та тяжкою безсимптомною хронічною АВР з систолічною недостатністю ЛШ (ФВЛШ 50 відсотків).
АВР також є життєздатним вибором для осіб з важким перебігом АВР, які протікають безсимптомно і мають нормальну функцію ЛШ (ФВЛШ 50 відсотків), але мають значну дилатацію ЛШ (індекс ЛВЕСД >25 мм/м2 або ЛВЕСД >50 мм).
АВР також можна досліджувати для пацієнтів з тяжкою АВР, які протікають безсимптомно і мають нормальну систолічну функцію ЛШ у стані спокою (ФВЛШ 50 відсотків, стадія С1), але мають зростаючу значну дилатацію ЛШ (кінцево-діастолічний вимір ЛШ >65 мм), враховуючи мінімальний хірургічний ризик процедури.
Незважаючи на те, що клінічні настанови рекомендують клапанну хірургію, коли розвиваються симптоми, систолічна дисфункція лівого шлуночка або дилатація лівого шлуночка, нові дослідження, які показують докази субклінічної дисфункції міокарда і незворотного фіброзу міокарда у пацієнтів з хронічним АР, ставлять під сумнів поточні рекомендації щодо термінів втручання.
прогноз АВР
Гострі АВР:
Операційний ризик при гострій тяжкій аортальній регургітації значно вищий, ніж при хронічній важкій аортальній регургітації. Пацієнти з гострим АВР часто мають обтяжуючі стани, такі як інфекційний ендокардит або розсічена аневризма, що знижує їх прогноз.
Хронічні АВР:
Навіть якщо АВР важкий, безсимптомний хронічний АВР зазвичай пов'язаний із загалом позитивним прогнозом протягом багатьох років. Кількісні вимірювання тяжкості АВР, а також розміру ЛШ та систолічної функції є хорошими предикторами клінічного прогнозу. Якщо дисфункція ЛШ виявляється на ранній стадії, до значного падіння ЕФ, до розширення ЛШ і до появи симптомів, вона, швидше за все, буде оборотною. Хірургічне втручання необхідне до того, як відбудуться постійні зміни, оскільки хірургічне втручання покращує рівень серцевої смертності у осіб з високим ризиком.
Коли пацієнт з АВР стає симптоматичним, його стан швидко погіршується. Застійна серцева недостатність, гострий набряк легенів і різка смерть - все це можливості. Тільки 30% осіб з симптомами NYHA III або IV класу виживають чотири роки без операції.
ускладнення АВР
Ранні стадії хронічного АР є субклінічними, і можуть не бути ніяких показань або симптомів. Однак у міру розвитку захворювання воно впливає на серцеву гемодинаміку і функціонування. Це може викликати прогресуючу систолічну дисфункцію лівого шлуночка, застійну серцеву недостатність, ішемічну кардіоміопатію, аритмію і, можливо, різку смерть. У осіб із застійними симптомами або непереносимістю фізичних навантажень переваги хірургічного втручання перевищують небезпеку; Отже, операція на клапанах є цілком виправданою для запобігання проблем.
Висновок
Регургітація аортального клапана (АВР) - це клапанне захворювання серця, що характеризується неадекватним закриттям аортального клапана, що призводить до рефлюксу крові з аорти в лівий шлуночок (ЛШ) під час діастоли.
Аортальна регургітація може бути гострою (внаслідок бактеріального ендокардиту або розшаруванням аорти) або хронічною (через вроджений двостулковий клапан або ревматичну лихоманку), і вона може бути викликана дефектом клапанів або аномалією аорти.
Більшість випадків гострого АВР призводять до швидкого зниження функції ЛШ з подальшим набряком легенів і серцевою декомпенсацією. Хронічна АР може бути компенсована протягом тривалого часу і стає симптоматичною лише тоді, коли виникає ліва серцева недостатність.
На аускультації чути S3 і високочастотний, декрещендо ранній діастолічний дзюрчання. Розширений пульсовий тиск - ще одна відмінна діагностична ознака. Найбільш значущим діагностичним інструментом, як для встановлення діагнозу, так і для оцінки ступеня захворювання, є ехокардіографія.
Консервативна терапія безсимптомних осіб включає контроль симптомів та фізичну активність у міру переносимості. Пацієнти, які мають симптоми або мають значно знижену функцію ЛШ, потребують хірургічного втручання, найчастіше це заміна аортального клапана.