Thiếu máu bất sản
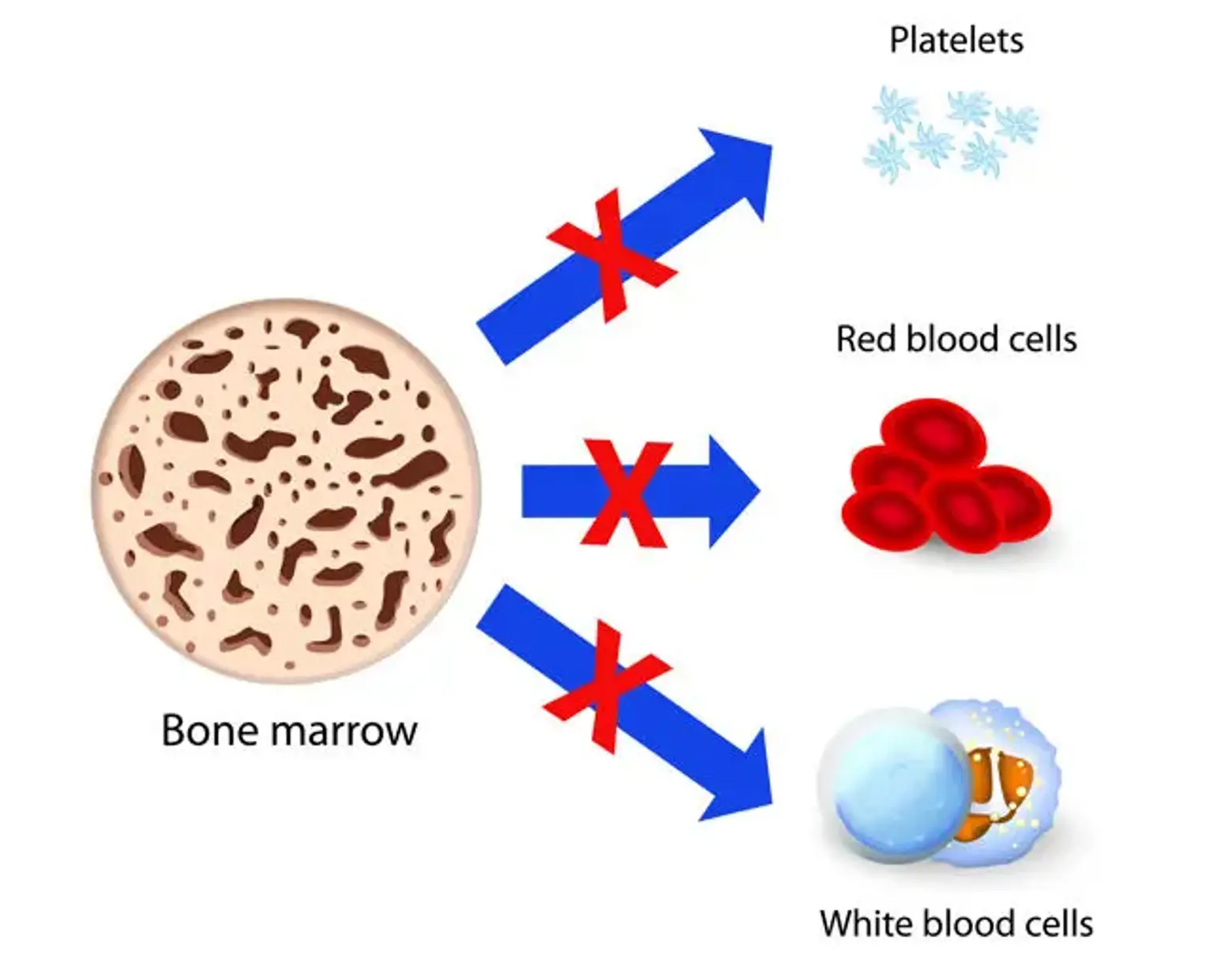
Thiếu máu bất sản là một tình trạng y tế trong đó cơ thể không sản xuất đủ các tế bào máu mới. Nó gây mệt mỏi và làm cho bạn dễ bị nhiễm trùng cũng như chảy máu ngoài tầm kiểm soát.
Thiếu máu bất sản là một rối loạn hiếm gặp nhưng nghiêm trọng và đe dọa tính mạng gây ra bởi sự thất bại tủy xương không giải thích được để sản xuất các tế bào máu. Thiệt hại cho các tế bào gốc hoặc một số yếu tố môi trường có thể khiến việc sản xuất các tế bào tủy xương thất bại. Kết quả là, một người phát triển thiếu máu bất sản.
Hơn nữa, thiếu máu bất sản có thể tấn công ở mọi lứa tuổi. Nó có thể xảy ra đột ngột hoặc dần dần và có xu hướng xấu đi theo thời gian. Nó cũng có thể dao động từ nhẹ đến nghiêm trọng.
Dấu hiệu và triệu chứng thiếu máu bất sản
Thiếu máu bất sản có thể không có triệu chứng. Tuy nhiên, các dấu hiệu và triệu chứng của thiếu máu bất sản có thể có mặt nếu mức độ của các tế bào máu giảm xuống mức thấp nguy hiểm:
- Chảy máu mũi và nướu
- Khó thở
- Bầm tím không giải thích được hoặc xảy ra dễ dàng
- Chóng mặt và đau đầu
- Chảy máu quá nhiều do vết cắt
- Mệt mỏi
- Sốt
- Nhiễm trùng xảy ra thường xuyên hoặc trong một thời gian dài
- Tông màu da nhợt nhạt
- Nhịp tim nhanh hoặc thất thường
- Phát ban trên da
Nguyên nhân gây thiếu máu bất sản
Các tế bào máu, bao gồm các tế bào bạch cầu, hồng cầu và tiểu cầu, được sản xuất bởi các tế bào gốc trong tủy xương. Tuy nhiên, những tế bào gốc này bị tổn thương ở những bệnh nhân thiếu máu bất sản. Do đó, tủy xương vẫn trống rỗng hoặc có một số lượng hạn chế các tế bào máu.
Một trong những nguyên nhân thiếu máu bất sản phổ biến liên quan đến sự tấn công của hệ thống miễn dịch bởi các tế bào gốc tủy xương. Các yếu tố khác có thể ảnh hưởng hoặc làm hỏng tủy xương và làm suy yếu việc sản xuất các tế bào máu là:
Hóa trị và xạ trị: Những phương pháp điều trị chống ung thư này phá hủy các tế bào ung thư. Mặt khác, chúng cũng có thể ảnh hưởng đến các tế bào khỏe mạnh, chẳng hạn như tế bào gốc tủy xương. Những phương pháp điều trị này có thể gây thiếu máu bất sản như một tác dụng phụ tạm thời.
Một số loại thuốc: Thiếu máu bất sản có thể xảy ra do một số loại thuốc, bao gồm thuốc viêm khớp dạng thấp và một số loại kháng sinh.
Tiếp xúc với hóa chất độc hại: Một số hóa chất độc hại, bao gồm cả những hóa chất có trong thuốc trừ sâu và thuốc trừ sâu, cũng như benzen, một thành phần của xăng, có liên quan đến thiếu máu bất sản. Tuy nhiên, tình trạng này có thể trở nên tốt hơn nếu bạn tránh xa các hóa chất gây bệnh.
Bệnh tự miễn dịch: Rối loạn tự miễn dịch theo đó hệ thống miễn dịch cơ thể tấn công các tế bào khỏe mạnh có thể bao gồm các tế bào gốc tủy xương. Do đó, thiếu máu bất sản có thể xảy ra.
Mang thai: Khi mang thai, hệ thống miễn dịch của cơ thể có thể tấn công tủy xương, gây thiếu máu bất sản.
Nhiễm virus: Một số bệnh nhiễm virus của tủy xương có thể góp phần vào sự xuất hiện của thiếu máu bất sản. Viêm gan, cytomegalovirus, virus Epstein-Barr và parvovirus B19 là những virus có liên quan đến thiếu máu bất sản.
Chẩn đoán thiếu máu bất sản
Bác sĩ hoặc bác sĩ huyết học của bạn có thể tiến hành các xét nghiệm và thủ tục sau đây trong chẩn đoán thiếu máu bất sản:
- Xét nghiệm máu
Các tế bào bạch cầu, hồng cầu và mức tiểu cầu thường nằm trong một phạm vi cụ thể. Tuy nhiên, tất cả các mức độ tế bào máu này thường thấp ở những bệnh nhân thiếu máu bất sản.
- Sinh thiết tủy xương
Trong quá trình sinh thiết tủy xương, nhà cung cấp dịch vụ y tế trích xuất một mẫu tủy xương nhỏ bằng cách sử dụng kim từ xương lớn hơn trong cơ thể, giống như xương hông. Để loại trừ các tình trạng khác liên quan đến tế bào máu, bác sĩ kiểm tra mẫu dưới kính hiển vi. Thiếu máu bất sản làm cho tủy xương có ít tế bào máu hơn, không giống như bình thường. Sinh thiết tủy xương là cần thiết để xác nhận chẩn đoán thiếu máu bất sản.
Điều trị thiếu máu bất sản
Phương pháp điều trị thiếu máu bất sản thường thay đổi từ người này sang người khác tùy thuộc vào mức độ nghiêm trọng của tình trạng và độ tuổi. Thiếu máu bất sản nghiêm trọng, đặc trưng bởi số lượng tế bào máu rất thấp, có thể đe dọa tính mạng và cần phải nhập viện ngay lập tức.
Nói chung, các lựa chọn điều trị thiếu máu bất sản có thể bao gồm;
- Truyền máu
Truyền máu, mặc dù không phải là một phương pháp chữa bệnh thiếu máu bất sản, có thể giúp kiểm soát chảy máu và giảm bớt các triệu chứng. Nó liên quan đến việc thay thế các tế bào máu mà tủy xương không sản xuất đủ. Bạn có thể nhận được hồng cầu hoặc tiểu cầu.
Các tế bào hồng cầu làm tăng số lượng hồng cầu và hỗ trợ điều trị thiếu máu và mệt mỏi. Mặt khác, tiểu cầu hỗ trợ trong việc ngăn ngừa chảy máu quá mức.
Trong khi không có giới hạn chung về số lần truyền máu bạn có thể nhận được, các biến chứng với nhiều lần truyền máu đôi khi có thể xảy ra. Các tế bào hồng cầu truyền có sắt, có thể tích tụ trong cơ thể và gây hại cho các cơ quan quan trọng nếu không được điều trị. May mắn thay, thuốc có thể giúp cơ thể loại bỏ lượng sắt dư thừa.
- Cấy ghép tế bào gốc
Đối với bệnh nhân thiếu máu bất sản nghiêm trọng, cấy ghép để khôi phục tế bào gốc tủy xương với người hiến tặng có thể là lựa chọn điều trị hiệu quả duy nhất. Cấy ghép tế bào gốc còn được gọi là cấy ghép tủy xương. Nó thường là lựa chọn điều trị cho những người còn trẻ và có một người hiến tặng phù hợp, thường là anh chị em ruột.
Một khi người hiến tế bào gốc được tìm thấy, tủy xương bị tổn thương sẽ cạn kiệt trước tiên bằng cách sử dụng xạ trị hoặc hóa trị. Máu sau đó được lọc để loại bỏ các tế bào gốc khỏe mạnh khỏi người hiến tặng. Sau đó, các tế bào gốc khỏe mạnh được tiêm tĩnh mạch vào máu. Từ đó, họ đi đến các khoang tủy xương và bắt đầu sản xuất các tế bào máu mới.
Thời gian nằm viện kéo dài là cần thiết trong quá trình này. Bạn sẽ được cung cấp thuốc để giúp ngăn chặn hoặc ngăn chặn các tế bào gốc hiến tặng bị từ chối sau khi cấy ghép.
Tuy nhiên, cấy ghép tế bào gốc có liên quan đến một số rủi ro và biến chứng. Cơ thể có thể từ chối cấy ghép, dẫn đến các biến chứng có khả năng gây tử vong. Hơn nữa, không phải mọi bệnh nhân đều đủ điều kiện để cấy ghép hoặc tìm thấy một người hiến tặng thích hợp.
- Thuốc kháng sinh và kháng vi-rút
Thiếu máu bất sản có xu hướng làm suy yếu hệ thống miễn dịch của cơ thể, khiến bạn dễ bị nhiễm trùng hơn.
Những người bị thiếu máu bất sản cần gặp bác sĩ ngay khi họ nhận thấy bất kỳ dấu hiệu nhiễm trùng nào, như sốt. Điều này làm cho nhiễm trùng trở nên tồi tệ hơn, và điều này có thể gây tử vong. Để giúp tránh nhiễm trùng, bác sĩ có thể đề nghị dùng kháng sinh hoặc thuốc kháng vi-rút cho những người bị thiếu máu bất sản nghiêm trọng.
- Chất kích thích tủy xương
Một số loại thuốc và các yếu tố kích thích thuộc địa như filgrastim (Neupogen) và pegfilgrastim (Neulasta), eltrombopag (Promacta), sargramostim (Leukine) và epoetin alfa (Epogen / Procrit) kích hoạt sản xuất các tế bào máu mới từ tủy xương. Thuốc ức chế miễn dịch thường được kết hợp với các yếu tố tăng trưởng.
- Thuốc ức chế miễn dịch
Một số bệnh nhân không thể được cấy ghép tế bào gốc hoặc bị thiếu máu bất sản do bệnh tự miễn dịch. Trong những trường hợp như vậy, điều trị có thể bao gồm các loại thuốc để ức chế hoặc thay đổi hệ thống miễn dịch của cơ thể (thuốc ức chế miễn dịch).
Cyclosporine (Neoral, Gengraf, Sandimmune), cũng như anti-thymocyte globulin, ức chế hoạt động của các tế bào miễn dịch gây hại cho tủy xương. Điều này hỗ trợ trong việc phục hồi tủy xương của bạn và sản xuất các tế bào máu mới. Cyclosporine và anti-thymocyte globulin thường được sử dụng kết hợp. Thuốc corticosteroid, bao gồm methylprednisolone (Medrol và Solu-Medrol), thường được sử dụng kết hợp với các loại thuốc này.
Mặc dù chúng có hiệu quả, những loại thuốc này làm suy yếu hệ thống miễn dịch nhiều hơn. Cũng có thể thiếu máu sẽ tái phát một khi bạn ngừng dùng các loại thuốc này.
- Chăm sóc hỗ trợ
Chăm sóc hỗ trợ, cũng như tiếp tục theo dõi, là điều cần thiết trong việc kiểm soát và điều trị thiếu máu bất sản. Bệnh nhân thiếu máu bất sản cần truyền máu thường xuyên hoặc thuốc truyền có thể được hưởng lợi từ ống thông tĩnh mạch trung tâm. Đây là một ống vận chuyển thuốc đến tĩnh mạch trong ngực.
Bệnh nhân thiếu các yếu tố máu cụ thể có thể cần hỗ trợ ngay lập tức với các sản phẩm máu truyền. Chúng bao gồm các tế bào hồng cầu đóng gói để giải quyết hoặc ngăn ngừa các biến chứng tim phổi. Liệu pháp tiểu cầu nên nhằm mục đích giữ cho số lượng tiểu cầu ổn định để tránh chảy máu tự phát.
Biến chứng của thiếu máu bất sản
Bệnh nhân thiếu máu bất sản có thể gặp biến chứng do tình trạng của họ và điều trị của họ. Cơ thể bệnh nhân đôi khi có thể từ chối cấy ghép tủy xương mới. Điều này được gọi là bệnh ghép so với vật chủ hoặc GVHD.
Tình trạng này có thể làm cho một người cực kỳ ốm yếu và gây ra các triệu chứng như:
- Mụn nước da
- Buồn nôn và nôn
- Tiêu chảy
- Tổn thương gan
Theo một nghiên cứu gần đây, khoảng 15% bệnh nhân thiếu máu bất sản trải qua liệu pháp ức chế miễn dịch mắc hội chứng myelodysplastic hoặc bệnh bạch cầu tủy cấp tính. Những rối loạn này có thể biểu hiện nhiều năm sau chẩn đoán ban đầu của bệnh nhân.
Những người khác có thể không đáp ứng với các phương pháp điều trị thiếu máu bất sản. Nếu điều này xảy ra, chúng trở nên dễ bị nhiễm trùng có thể gây tử vong.
Sống chung với thiếu máu bất sản
Làm việc chặt chẽ với nhà cung cấp dịch vụ y tế của bạn và tuân thủ lịch trình điều trị là điều cần thiết khi kiểm soát thiếu máu bất sản. Thông báo cho nhà cung cấp của bạn về bất kỳ triệu chứng nào mà bạn đang gặp phải. Bởi vì bạn dễ bị nhiễm trùng hơn, bạn cần phải làm những điều sau đây;
- Giữ khoảng cách an toàn với người bệnh.
- Tránh xa đám đông lớn.
- Rửa tay thường xuyên.
- Hạn chế ăn các loại thực phẩm chưa được nấu chín kỹ.
- Đánh răng thường xuyên.
- Tiêm phòng cúm ít nhất mỗi năm.
- Tạo một kế hoạch tập thể dục hiệu quả với nhà cung cấp dịch vụ y tế của bạn.
Kết thúc
Thiếu máu bất sản là một tình trạng y tế ảnh hưởng đến tế bào gốc trong tủy xương. Tủy xương sản xuất các tế bào hồng cầu, bạch cầu và tiểu cầu, tất cả đều rất quan trọng trong cơ thể.
Một người bị thiếu máu bất sản có thể có các triệu chứng thiếu máu nghiêm trọng. Hóa trị và xạ trị, cấy ghép tế bào gốc và liệu pháp miễn dịch là một số phương pháp điều trị.