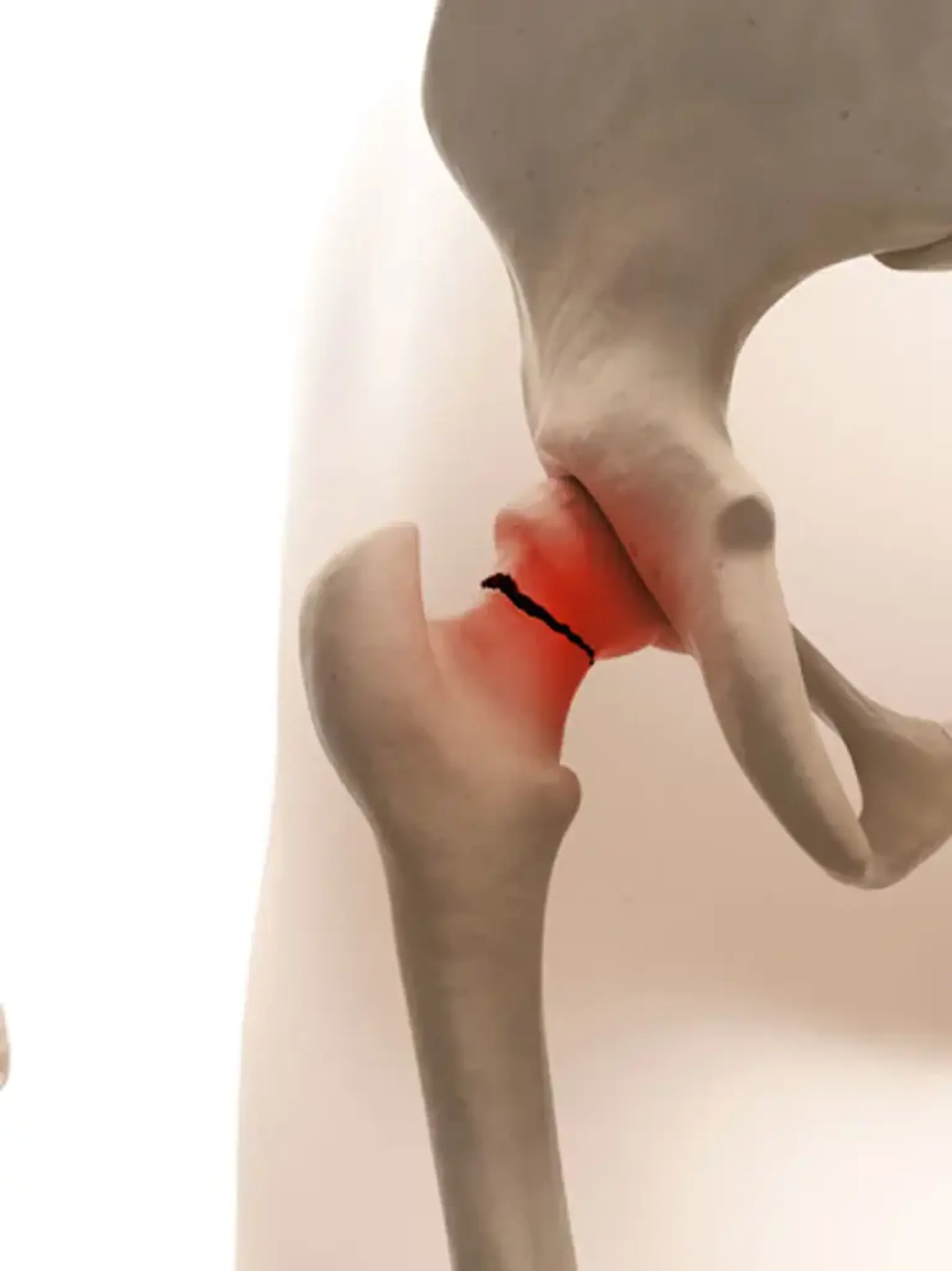
Gãy khớp háng
Tổng quan
Gãy khớp háng là một trong những loại gãy xương phổ biến nhất được thấy trong phòng cấp cứu và bởi các nhóm chấn thương chỉnh hình. Các thuật ngữ gãy khớp háng và gãy cổ xương đùi có thể hoán đổi cho nhau. Cả hai thuật ngữ đều đề cập đến một gãy xương đùi phía gần giữa đầu xương đùi và 5 cm phía xa đến mấu chuyển nhỏ hơn.
Chúng thường được gây ra bởi một cú ngã. Các yếu tố nguy cơ bao gồm loãng xương, dùng nhiều loại thuốc khác nhau, uống rượu và bị ung thư di căn. X-quang thường được sử dụng để chẩn đoán. Chụp cộng hưởng từ, chụp CT hoặc chụp xương có thể được yêu cầu để chẩn đoán trong một số trường hợp.
Các thuốc opioid hoặc bloc thần kinh có thể được sử dụng để điều trị đau. Phẫu thuật thường được khuyến nghị trong vòng hai ngày nếu sức khỏe của bệnh nhân cho phép. Các lựa chọn phẫu thuật bao gồm thay thế toàn bộ khớp háng hoặc ổn định bằng vít chỗ gãy xương. Sau phẫu thuật, nên điều trị để ngăn ngừa cục máu đông.
Khoảng 15% phụ nữ sẽ bị gãy khớp háng vào một thời điểm nào đó trong cuộc đời; phụ nữ có nhiều khả năng bị ảnh hưởng hơn nam giới. Gãy khớp háng trở nên phổ biến hơn khi mọi người già đi. Ở những người lớn tuổi, nguy cơ tử vong trong năm sau khi gãy xương này khoảng 20%.
Gãy khớp háng phổ biến như thế nào?
Trên toàn cầu, tỷ lệ gãy khớp háng hàng năm là 1,3 triệu vào năm 1990, và con số này dự kiến sẽ tăng lên 7 đến 21 triệu vào năm 2050. Tại Hoa Kỳ, tỷ lệ mắc mới hàng năm trên 100.000 người được ước tính là từ 197 đến 201 đối với nam giới và 511 đến 553 đối với phụ nữ. Độ tuổi trung bình của bệnh nhân có biểu hiện gãy khớp háng là 80 tuổi và tỷ lệ mắc mới tăng theo độ tuổi.
Người ta ước tính rằng một bệnh nhân chi 40.000 đô la trong năm đầu tiên sau khi gãy khớp háng, và chi phí chăm sóc gãy khớp háng hàng năm ở Hoa Kỳ vượt quá 17 tỷ đô la.
Ai có nguy cơ cao nhất?
Mỗi năm có khoảng 300.000 người Mỹ, hầu hết trong số họ trên 65 tuổi.
Nó xảy ra với phụ nữ thường xuyên hơn nam giới. Đó là bởi vì phụ nữ ngã thường xuyên hơn và có nhiều khả năng bị loãng xương, một căn bệnh khiến xương yếu đi.
Gãy khớp háng sau khi ngã có khả năng là gãy xương bệnh lý. Các nguyên nhân phổ biến nhất của sự yếu kém trong xương là:
- Các bệnh xương chuyển hóa khác như bệnh Paget, nhuyễn xương, loãng xương và bệnh xương dòn. Gãy xương do căng thẳng có thể xảy ra ở vùng khớp háng với bệnh xương chuyển hóa.
- Nồng độ homocysteine tăng cao, một loại axit amin 'tự nhiên' độc hại.
- Các khối u xương nguyên phát lành tính hoặc ác tính là nguyên nhân hiếm gặp gây gãy khớp háng.
- Ung thư di căn lắng đọng ở xương đùi gần có thể làm suy yếu xương và gây gãy xương khớp háng bệnh lý.
- Nhiễm trùng trong xương là một nguyên nhân hiếm gặp của gãy khớp háng.
- Hút thuốc lá (liên quan đến loãng xương).
Ngoài ra, những người chạy bộ đường dài và vũ công ba lê đôi khi phát triển các vết nứt mỏng được gọi là gãy xương do căng thẳng ở khớp háng của họ. Chúng có thể phát triển lớn hơn theo thời gian nếu chúng không được điều trị.
Nguyên nhân gây gãy khớp háng
Phần lớn gãy khớp háng ở người cao tuổi là kết quả của một cú ngã. Tiền sử té ngã, dáng đi bất thường, sử dụng dụng cụ hỗ trợ đi bộ, chóng mặt, bệnh Parkinson và thuốc chống động kinh là tất cả các yếu tố nguy cơ độc lập gây té ngã ở người cao tuổi. Nhiều bệnh nhân có nhiều yếu tố nguy cơ, và điều này, cùng với chất lượng xương giảm liên quan đến tuổi tác, là nguyên nhân gốc rễ của phần lớn gãy khớp háng.
Gãy khớp háng ở người trẻ tuổi thường là kết quả của chấn thương năng lượng cao. Những bệnh nhân này có khả năng bị đa chấn thương và cần được đánh giá và điều trị theo hướng dẫn chấn thương của địa phương.
Khoảng 5% gãy khớp háng không có tiền sử chấn thương, và cần nghi ngờ nguyên nhân thay thế trong những trường hợp này. Một gãy xương bệnh lý là một trong đó được gây ra bởi một quá trình bệnh hơn là chấn thương. Bệnh ác tính và sử dụng bisphosphonate là hai nguyên nhân phổ biến nhất gây gãy khớp háng. Nhiều loại gãy khớp háng khác có thể được phân loại là bệnh lý do loãng xương nền, nhưng nhóm này hiếm khi được dán nhãn như vậy.
Dấu hiệu và triệu chứng của gãy khớp háng
Hầu hết các trường hợp gãy khớp háng có thể được chẩn đoán, hoặc ít nhất là nghi ngờ, chỉ dựa trên tiền sử. Trong hầu hết các trường hợp, ngã dẫn đến đau khớp háng và không thể đi lại. Các bác sĩ nên điều tra bất kỳ nguyên nhân nguy hiểm tiềm tàng nào của cú ngã, chẳng hạn như ngất, đột quỵ hoặc nhồi máu cơ tim. Bởi vì những bệnh nhân này thường là người cao tuổi và có một tiền sử y tế phức tạp, cần hỏi kỹ tiền sử.
Điều này cần bao gồm cả tiền sử biểu hiện cũng như đánh giá kỹ lưỡng tiền sử bệnh của bệnh nhân. Một lịch sử xã hội kỹ lưỡng cung cấp khả năng vận động ban đầu cũng như hoàn cảnh gia đình của bệnh nhân cũng cực kỳ có giá trị và rất có thể sẽ hướng dẫn phục hồi chức năng sau phẫu thuật và lập kế hoạch xuất viện.
Khuyến cáo nên thực hiện đánh giá nhận thức ở tất cả các bệnh nhân có biểu hiện gãy khớp háng. Tốt nhất, điều này nên được thực hiện cả khi nhập viện và hậu phẫu. Mục đích của việc này là để nhận ra những bệnh nhân mắc chứng mất trí nhớ nền hoặc những người đang phát triển mê sảng cấp tính, cả hai đều có liên quan đến tiên lượng xấu hơn.
Khám lâm sàng sẽ cho thấy đau đớn, bất động và có thể là một chi bị biến dạng. Mức độ biến dạng nhìn thấy được xác định bởi cấu hình giải phẫu của gãy xương cũng như lượng dịch chuyển. Mô tả cổ điển là một chi bị kéo ngắn và xoay ra bên ngoài gây ra bởi lực kéo không bị cản trở của cơ xương chậu, gắn vào mấu chuyển nhỏ. Nhận ra điều này, biến dạng làm tăng khả năng gãy xương khớp háng. Kiểm tra thêm thường cho thấy đau ở bất kỳ hoặc tất cả những điều sau đây: sờ nắn khớp háng hoặc mấu chuyển lớn, tải trọng dọc trục của khớp háng và ‘trục lăn' của chân.
Để loại trừ các chấn thương khác, cần thực hiện đánh giá chấn thương nguyên phát và thứ phát đầy đủ cho bệnh nhân. Trước khi phẫu thuật, bạn nên kiểm tra tình trạng tim mạch và hô hấp của bệnh nhân. Các xét nghiệm cụ thể để xác định nguyên nhân ngã cũng nên được xem xét.
Đánh giá bệnh nhân gãy khớp háng
X quang phim trơn có thể được sử dụng để chẩn đoán phần lớn các gãy khớp háng. Nên chụp hình trước sau của xương chậu, cũng như hình bên của khớp háng bị ảnh hưởng. Gãy xương kín là những kiểu gãy xương không thể nhìn thấy trên X-quang và chiếm 2% đến 10% gãy khớp háng. MRI đã được chứng minh là có độ nhạy 100% và độ đặc hiệu 93% đến 100% trong chẩn đoán gãy xương háng ẩn, làm cho nó trở thành tiêu chuẩn vàng. Nếu MRI không có sẵn, CT là một lựa chọn khả thi; tuy nhiên, nó có khả năng bỏ lỡ gãy xương, đặc biệt là những trường hợp xảy ra trong mặt phẳng trục.
Kiểu gãy xương trên hình ảnh X quang phải được nhận ra vì nó sẽ quyết định quản lý phẫu thuật. Gãy khớp háng thường được mô tả bằng cách so sánh vị trí của chúng với việc chèn bao khớp trên cổ xương đùi. Bao khớp háng phát sinh từ ổ cối và bao gồm toàn bộ cổ xương đùi. Bao này chèn vào xương đùi ở phía trước ở đường liên mấu chuyển và ở phía sau ở đỉnh mấu chuyển.
Ba dây chằng hỗ trợ bao này: dây chằng chậu đùi và mu đùi ở phía trước, và dây chằng ụ ngồi chậu ở phía sau. Gãy xương gần với chèn nang được gọi là nội nang, trong khi những gãy xương ở xa hơn được gọi là ngoại nang.
Gãy khớp háng nội nang có thể được phân loại bằng cách sử dụng phân loại Pauwel. Phân loại này chia gãy xương thành ba nhóm dựa trên góc của vết nứt từ mặt phẳng ngang:
- Loại 1: <30 độ.
- Loại 2: 31-50 độ.
- Loại 3: >50 độ.
Một góc tăng có liên quan đến việc tăng lực cắt và do đó, gãy xương kém ổn định hơn với khả năng chữa lành giảm. Sự phân loại này cho thấy sự thay đổi rõ rệt giữa các quan sát viên, đặc biệt là trong các gãy xương dịch chuyển.
Phân loại Garden là một hệ thống phân loại được công nhận phổ biến hơn cho gãy khớp háng nội nang. Nó mô tả bốn loại gãy xương và xác định chúng dựa trên sự hoàn chỉnh và dịch chuyển của gãy xương:
- Loại 1: gãy không hoàn toàn và không dịch chuyển.
- Loại 2: gãy xương hoàn toàn và không dịch chuyển.
- Loại 3: gãy xương hoàn toàn và dịch chuyển một phần.
- Loại 4: gãy xương hoàn toàn và dịch chuyển hoàn toàn.
Phân loại này có thể tái tạo nhiều hơn so với phân loại Pauwel, nhưng nó thể hiện sự thay đổi trong quan sát một lần nữa. Nhiều bác sĩ lâm sàng giảm phân loại này xuống dịch chuyển hoặc không dịch chuyển, vì đây cuối cùng là những gì hướng dẫn quản lý. Những loại gãy xương này cũng có thể được phân loại dựa trên nơi chúng xảy ra trên cổ xương đùi. Gãy dưới cổ xương đùi là gãy xương nội nang phía gần nhất, tiếp theo là gãy xuyên xương đùi và cuối cùng là gãy cổ xương đùi ở cổ xương đùi.
Gãy xương ngoại nang có thể được chia thành gãy xương mấu chuyển và gãy xương dưới mấu chuyển. Gãy xương mấu chuyển là gãy xương xảy ra giữa mấu chuyển lớn và mấu chuyển nhỏ. Những loại gãy xương này trong lịch sử được phân loại với phân loại Evan, đánh giá sự ổn định của gãy xương. Trong thực hành hiện đại gãy xương ngoại nang thường được mô tả bằng cách sử dụng phân loại AO:
- A1: gãy xương hai phần, ổn định
- A2: gãy xương mảnh vụn, ổn định
- A3: gãy xương ngược hoặc ngang, không ổn định,
Nhận biết các loại gãy xương khác nhau là rất quan trọng vì nó quyết định liệu pháp phẫu thuật. Gãy xương dưới mấu chuyển là những gãy xương xảy ra giữa mấu chuyển nhỏ và 5 cm phía xa với nó. Chúng trước đây được phân loại bằng hệ thống phân loại Russell-Taylor, nhưng hiện được phân loại bằng cách sử dụng hệ thống phân loại AO sửa đổi. Cả hai phương pháp phân loại này thường mang tính học thuật và ít tác động đến quản lý.
Khi nhập viện, tất cả bệnh nhân cần trải qua xét nghiệm máu để kiểm tra thiếu máu, chức năng thận và hồ sơ đông máu như một phần của đánh giá lâm sàng. Chụp cắt lớp xương cũng có thể giúp kiểm soát bệnh loãng xương nền hoặc mất cân bằng canxi. Cuối cùng, bởi vì điều trị phẫu thuật cho gãy khớp háng có liên quan đến mất máu nghiêm trọng, nên thực hiện xét nghiệm tương hợp máu.
Đánh giá bệnh nhân cần được tiếp cận theo cách liên ngành, với các nhóm phẫu thuật, nội khoa và gây mê, cũng như các nhà vật lý trị liệu, dược sĩ và chuyên gia dinh dưỡng, tất cả đều tham gia. Phương pháp tiếp cận đa ngành này đảm bảo rằng bệnh nhân được phân tích kỹ lưỡng và tối ưu hóa trước khi phẫu thuật. Các bệnh viện nên sử dụng chiến lược này và tạo ra một chương trình gãy khớp háng để tăng cường kết quả sau phẫu thuật và giảm thiểu tỷ lệ tử vong.
Điều trị gãy khớp háng
Khoa cấp cứu là nơi bắt đầu quản lý đầu tiên. Bệnh nhân có thể mất tới 1 lít máu do gãy xương đùi phía gần, do đó nên xem xét thay thế chất lỏng và truyền máu.
Nên tránh nhịn ăn kéo dài trước phẫu thuật, và cần bổ sung dinh dưỡng cho đến khi xác định được thời gian can thiệp phẫu thuật dự kiến. Nhịn ăn trong một thời gian dài có liên quan đến tăng thoái hóa, hạ đường huyết, ức chế miễn dịch và mất nước. Bệnh nhân gãy xương khớp háng dễ bị mất nước hơn, do đó cần cung cấp đủ bù nước trước và trước phẫu thuật. Thời gian nhịn ăn trước khi phẫu thuật khác nhau tùy thuộc vào bệnh viện. Hiệp hội Gây mê Châu Âu khuyến cáo nên nhịn uống 2 giờ và nhịn ăn 6 giờ trước khi phẫu thuật.
Cần dùng thuốc giảm đau đường uống hoặc đường tĩnh mạch, nhưng việc kiểm soát cơn đau đầy đủ có thể là một thách thức. Hiện nay người ta khuyến cáo rằng nên sử dụng bloc thần kinh mạc – chậu trong giai đoạn trước phẫu thuật để giảm nhu cầu giảm đau và tỷ lệ mắc bệnh liên quan. Không nên áp dụng kéo chi, hoặc cố gắng nắn đóng trong khoa cấp cứu.
Kế hoạch điều trị tốt nhất chủ yếu phụ thuộc vào vị trí gãy xương và cấu hình. Chức năng tiền bệnh tật và nền tảng y tế của bệnh nhân cũng được xem xét, cũng như sở thích cá nhân của họ. Cách tiếp cận, như với đánh giá, nên liên quan đến nhóm liên ngành rộng lớn hơn. Mục đích chính là khôi phục tình trạng di động của bệnh nhân càng nhanh càng tốt, và do đó can thiệp phẫu thuật thường được ưu tiên.
Điều trị bảo tồn cho gãy khớp háng có liên quan đến tỷ lệ tử vong 30 ngày và 1 năm cao hơn trong và thường được dành riêng cho những người không phải là ứng viên phẫu thuật. Vì phẫu thuật sớm có liên quan đến kết quả tốt hơn ở bệnh nhân gãy khớp háng, nên thực hiện phẫu thuật trong vòng 48 giờ sau khi nhập viện. Phẫu thuật siêu cấp tính, được định nghĩa là phẫu thuật được thực hiện trong vòng 6 giờ, không làm giảm tỷ lệ tử vong hoặc tỷ lệ biến chứng nghiêm trọng, nhưng nó cũng không làm tăng nguy cơ cho bệnh nhân. Phẫu thuật siêu cấp tính làm giảm tỷ lệ mê sảng và rút ngắn thời gian nằm viện một ngày.
Gãy xương nội nang:
Điều trị tiêu chuẩn cho gãy xương cấp thấp (loại Garden 1 và 2) là cố định tại chỗ vết nứt bằng ốc vít hoặc hệ thống vít/tấm trượt. Sau khi gãy xương đã được giảm, kỹ thuật này cũng có thể được sử dụng để điều trị gãy xương dịch chuyển.
Gãy xương nắn đóng có thể được điều trị bằng vít chèn qua da. Nhiều bác sĩ phẫu thuật chọn thực hiện ghép khớp 1 phần trên những bệnh nhân lớn tuổi bị gãy xương dịch chuyển hoặc nội nang, liên quan đến việc thay thế thành phần bị hư hỏng của xương bằng cấy ghép kim loại. Có thể chỉ định thay khớp háng toàn phần ở người cao tuổi có sức khỏe tốt và duy trì hoạt động. Những người cao tuổi di động độc lập bị gãy khớp háng có thể được hưởng lợi từ việc thay thế toàn bộ khớp háng hơn là ghép khớp 1 phần.
Lực kéo chống chỉ định trong gãy cổ xương đùi do nó ảnh hưởng đến lưu lượng máu đến đầu xương đùi.
Bằng chứng gần đây nhất cho thấy rằng ốc vít và tấm góc cố định có thể có rất ít hoặc không có sự khác biệt như cấy ghép cố định bên trong cho gãy xương khớp háng nội nang ở người lớn tuổi. Các kết luận dựa trên nghiên cứu chất lượng thấp không thể xác định một cách thuyết phục sự khác biệt đáng kể về chức năng khớp háng, chất lượng cuộc sống hoặc nhu cầu phẫu thuật tiếp theo.
Gãy xương mấu chuyển:
Gãy xương mấu chuyển, xảy ra dưới cổ xương đùi, có khả năng chữa lành cao. Nắn đóng có thể không đủ, đòi hỏi phải nắn mở. Nắn mở đã được báo cáo là được sử dụng trong 8-13 phần trăm gãy xương trên mấu chuyển và 52 phần trăm gãy xương giữa các mấu chuyển. Một vít và tấm khớp háng động, hoặc một thanh nội tủy, có thể được sử dụng để điều trị cả gãy xương trên mấu chuyển và giữa các mấu chuyển.
Gãy xương thường lành sau 3 tháng 6. Bởi vì nó chỉ phổ biến ở người cao tuổi, việc tháo vít khớp háng động thường không được khuyến cáo để tránh nguy cơ không cần thiết của một cuộc phẫu thuật thứ hai và tăng nguy cơ tái gãy xương sau khi loại bỏ cấy ghép. Loãng xương là nguyên nhân phổ biến nhất gây gãy xương khớp háng ở người cao tuổi; nếu đúng như vậy, điều trị loãng xương có thể giảm thiểu đáng kể nguy cơ gãy xương thêm. Chỉ những bệnh nhân trẻ tuổi mới có khả năng cân nhắc việc loại bỏ nó; cấy ghép có thể hoạt động như một yếu tố làm tăng căng thẳng, làm tăng khả năng bị vỡ nếu một tai nạn khác xảy ra.
Gãy xương dưới mấu chuyển:
Gãy xương dưới mấu chuyển có thể được điều trị bằng đinh nội tủy hoặc cấu trúc tấm vít, cũng như lực kéo trước phẫu thuật, tuy nhiên điều này là không phổ biến. Không chắc chắn liệu có bất kỳ một loại đinh nào tạo ra kết quả khác với bất kỳ loại đinh khác hay không.
Một vết rạch bên được tạo ra trên mấu chuyển, và một dây cột chỉnh hình được quấn quanh vết nứt để nắn nó. Sau khi nắn, một kênh dẫn hướng cho đinh được tạo ra qua vỏ não và tủy phía gần. Đinh được đưa vào qua kênh này và vặn vào vị trí phía gần và phía xa. X-quang được thực hiện để xác nhận rằng đinh và ốc vít được giảm và đặt đúng cách.
Biến chứng của quản lý phẫu thuật gãy khớp háng.
Nhiễm trùng từ vết thương sâu hoặc bề ngoài xảy ra với tỷ lệ khoảng 2%. Đây là một vấn đề lớn vì nhiễm trùng bề mặt có thể tiến triển thành nhiễm trùng sâu. Điều này có thể dẫn đến nhiễm trùng xương chữa lành cũng như nhiễm bẩn cấy ghép. Nhiễm trùng rất khó để loại bỏ trong sự hiện diện của các bộ phận kim loại ngoài như cấy ghép. Vi khuẩn trong cấy ghép miễn dịch với cơ chế bảo vệ và đề kháng của cơ thể. Kế hoạch điều trị là sử dụng hệ thống dẫn lưu và kháng sinh để cố gắng giữ nhiễm trùng ở nhà cho đến khi xương lành lại.
Cấy ghép sau đó nên được loại bỏ, và nhiễm trùng sẽ hết. Các ốc vít và tấm kim loại có thể bị vỡ, lùi ra ngoài hoặc cắt lên trên và đi vào khớp, dẫn đến hỏng hóc cấy ghép. Điều này có thể xảy ra do vị trí cấy ghép không chính xác hoặc nếu sự cố định không giữ được trong xương yếu và mỏng manh.
Nếu phẫu thuật không thành công, nó có thể được lặp lại hoặc thay thế bằng thay thế toàn bộ khớp háng. Định vị sai: Gãy xương có thể được sửa chữa và sau đó lành ở một vị trí không phù hợp, đặc biệt là xoay. Đây có thể không phải là một vấn đề nghiêm trọng, hoặc nó có thể đòi hỏi phải phẫu thuật cắt xương sau này để được sửa chữa.
Tiên lượng gãy khớp háng
Gãy khớp háng cực kỳ có hại, đặc biệt là ở người già và yếu. Trong ba mươi ngày đầu tiên, khả năng tử vong do căng thẳng của phẫu thuật và chấn thương là khoảng 10%. Điều này có thể đạt 30% một năm sau khi gãy xương. Nếu bệnh không được điều trị, cơn đau và bất động của bệnh nhân sẽ tăng nguy cơ. Sự bất động làm trầm trọng thêm các vấn đề như loét áp lực và nhiễm trùng ngực. Gãy khớp háng không được điều trị có tiên lượng rất xấu.
Kết luận
Gãy xương khớp háng là một vết gãy ở phần tư trên cùng của xương đùi, còn được gọi là xương đùi. Nó có thể xảy ra vì nhiều lý do và theo nhiều cách. Ngã, đặc biệt là những người ở bên cạnh là một trong những nguyên nhân phổ biến nhất. Một số gãy khớp háng nghiêm trọng hơn những người khác, nhưng hầu hết được điều trị bằng phẫu thuật.
Nếu bác sĩ nghi ngờ bạn bị gãy khớp háng, họ sẽ hỏi về bất kỳ chấn thương hoặc ngã nào gần đây. Họ sẽ thực hiện khám lâm sàng và chụp X-quang.
Nếu hình ảnh X-quang không rõ ràng, có thể cần phải chụp MRI hoặc chụp xương. Chụp xương được thực hiện bằng cách tiêm một lượng rất nhỏ thuốc nhuộm phóng xạ vào tĩnh mạch ở cánh tay của bạn. Thuốc nhuộm đi qua máu và vào xương của bạn, cho thấy gãy xương.
Việc quản lý được xác định bởi loại gãy xương, tuổi tác và sức khỏe tổng thể của bạn. Tuy nhiên, bác sĩ rất có thể sẽ yêu cầu một loạt các xét nghiệm, bao gồm xét nghiệm máu và nước tiểu, chụp X-quang ngực và điện tâm đồ (EKG).
Cách tốt nhất là đảm bảo rằng xương của bạn vẫn chắc khỏe. Để đạt được mục tiêu đó, bác sĩ có thể khuyên bạn nên thử một hoặc nhiều cách sau: Bổ sung canxi, bổ sung vitamin D, thuốc bisphosphonate, hoạt động thể chất thường xuyên, ngừng sử dụng thuốc lá và rượu.